El síndrome de Down (SD) es una alteración genética causada por la presencia de una copia extra del cromosoma 21 (trisomía del par 21). En 1866, John Langdon Down describió por primera vez la entidad. En la década de 1930, se propuso su relación con la genética, pero no fue hasta 1958 cuando Jérôme Lejeune y Pat Jacobs pudieron comprobar el origen cromosómico del síndrome en el cromosoma 211. Para su diagnóstico definitivo es necesario, pues, la confirmación mediante el cariotipo. Afecta a uno de cada 800 nacimientos, independientemente del sexo o grupo racial2-4, y este síndrome es el que más a menudo puede inducir retraso mental. El riesgo aumenta en función de la edad de la madre.
El fenotipo es variable, pero hay signos clínicos comunes entre las personas con SD. El cuadro clínico típico del SD se caracteriza, en su mayoría, por: hipotonía, pliegues en el ángulo interno de los ojos, cabeza y boca pequeña, baja estatura y un único pliegue transverso palmar (pliegue simiesco), entre otros3. El nivel de retraso mental es variable1,3. Hay riesgo aumentado de sordera (75%), cardiopatía congénita (50%), hipotiroidismo (15%), cataratas (12-15%) y atresias gastrointestinales (12%)3, entre otros. Presenta una mortalidad mayor causada por infección y por aumento de incidencia de neoplasias, como leucemia4.
El SD también presenta diversas manifestaciones dermatológicas. Entre ellas, hay un aumento de incidencia de alopecia areata (AA), vitíligo, dermatitis atópica, foliculitis, acné, pitiriasis rubra pilar, anetoderma, queilitis, xerosis y tinea pedis, entre otros2,3,5,6, comparado con grupos control.
Alopecia areata
La AA es un trastorno relativamente frecuente en niños y adultos. Clínicamente, se caracteriza por la presencia de placas bien circunscritas de pérdida no cicatricial del pelo en el cuero cabelludo y la barba, pero puede afectar a todo el tegumento3,7. Se debe a un proceso inflamatorio crónico de origen autoinmune, mediado por células T que afectan al folículo, lo que conlleva a la interrupción del ciclo folicular en fase anágena, lo cual determina la caída del pelo en telógeno7.
Las formas clínicas más clásicas de presentación de la AA son: a) AA focal (una sola placa de alopecia) (fig. 1); b) AA multifocal (múltiples placas) (fig. 2); c) AA total (afectación de todo el cuero cabelludo), y d) AA universal (pérdida del pelo en todo el tegumento)7.
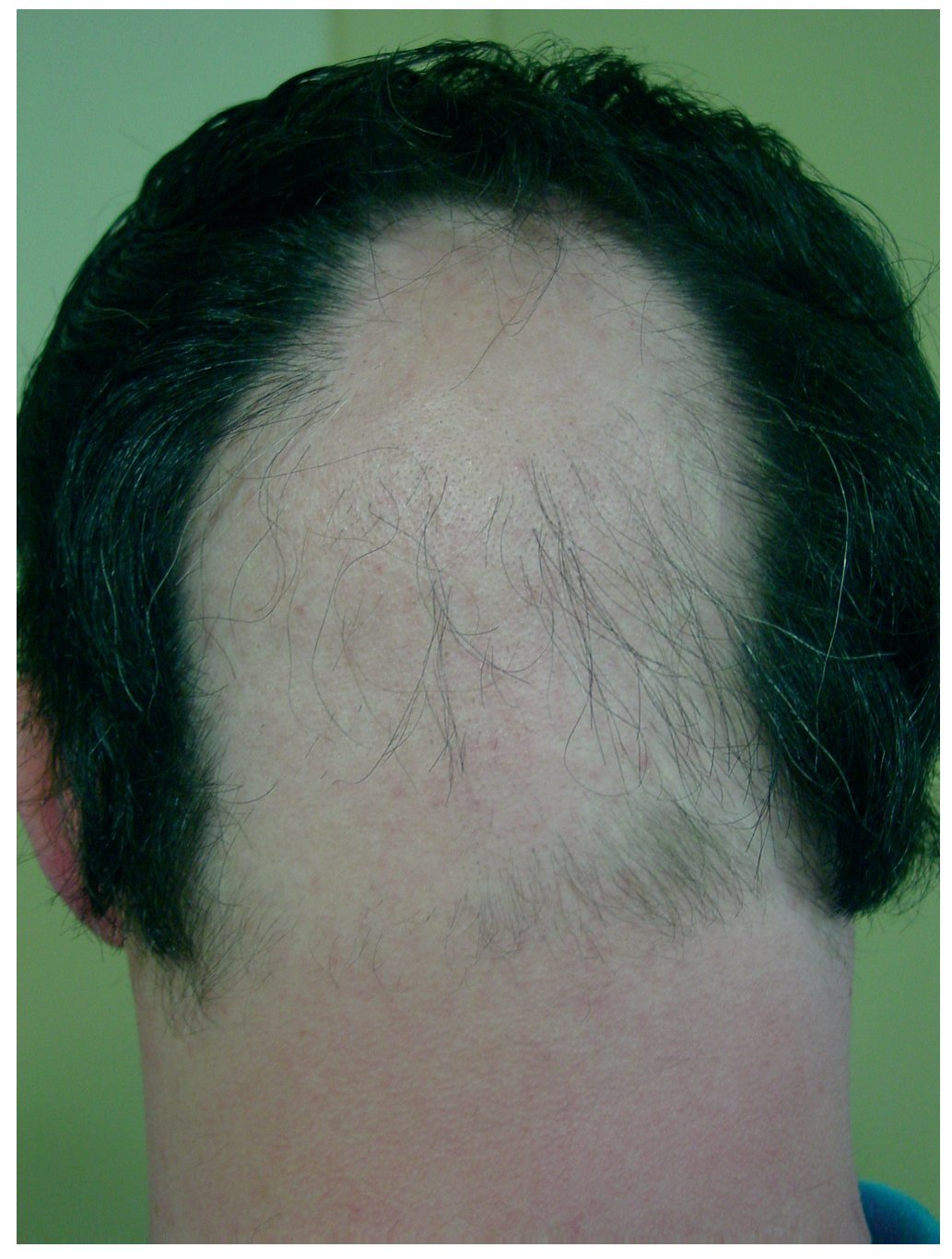
Figura 1 Alopecia areata focal en el área occipital en un paciente con síndrome de Down.
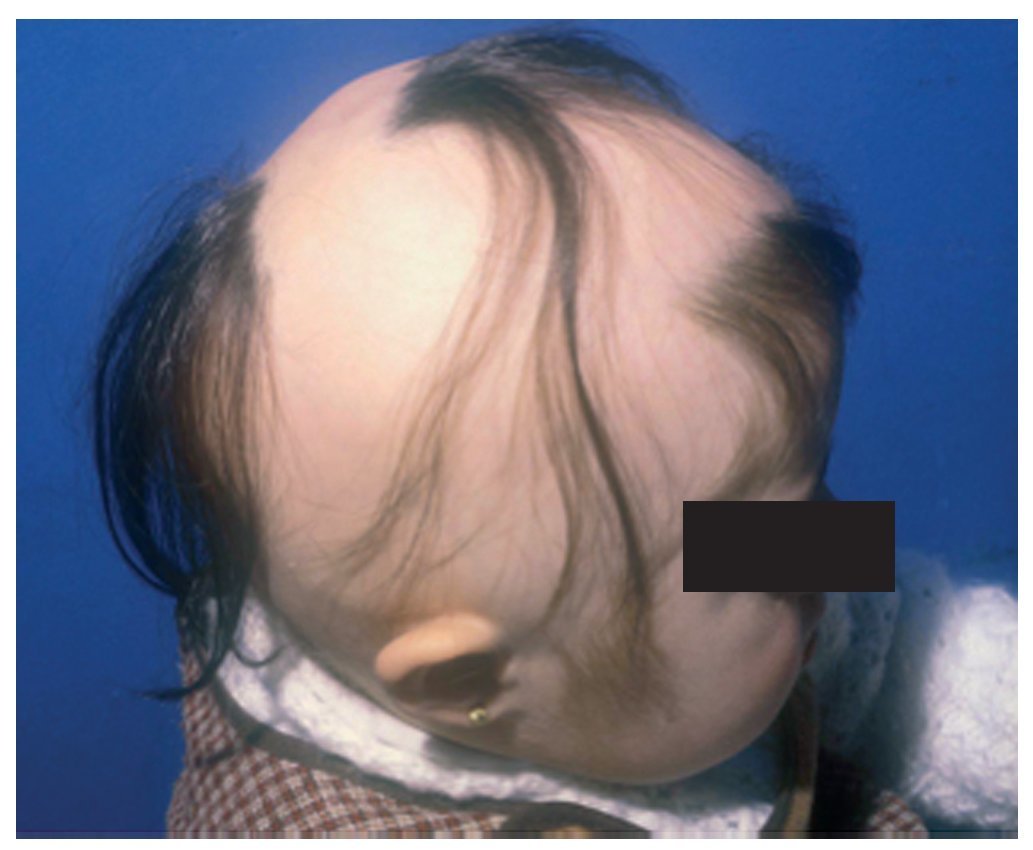
Figura 2 Alopecia areata multifocal en una niña con síndrome de Down.
La incidencia de AA en pacientes con SD es del 6-10%, comparado con el 1,7% de la población general6,8-11 . En ésta, la existencia de AA en ambos sexos es igual, pero en pacientes con SD hay un predominio en el sexo femenino (el 17,4 frente al 3,1%)2,6. En el 60% de los casos aparece entre los 5 y los 20 años, aunque puede presentarse en cualquier edad. Los pacientes con SD pueden presentar cualquier tipo clínico de AA.
En 1967, Muller y Wilkelmann8 informaron por primera vez acerca de la asociación entre AA y SD. En sus estudios, Du Vivier y Munro12,13 demostraron que la AA es más frecuente en la raza mongol. En su análisis de 1.000 pacientes con SD, hallaron 60 pacientes con AA, de los cuales 14 (23%) presentaban autoanticuerpos: 11 casos con anticuerpos antitiroideos, 2 casos con anticuerpos frente a células parietales y anticuerpos antinucleares. Estos anticuerpos eran también más frecuentes en el sexo femenino.
Carter y Jegasothy6 hicieron una revisión de 214 pacientes hospitalizados con SD e informaron de la existencia de 19 casos de AA y 4 de vitíligo. En los pacientes con vitíligo analizados, 3 de ellos también presentaban AA. Esta asociación se explica por el déficit de linfocitos T, por lo tanto, en ellos hay un factor inmunológico que desempeña un papel importante en la incidencia de AA, enfermedad tiroidea, vitíligo, envejecimiento prematuro y alta tasa de neoplasias, entre otros7.
Brown et al14 demostraron la disminución del número de células T en las personas con AA, en comparación con la población general. El porcentaje de linfocitos T en sangre periférica fue del 58% en los pacientes con AA frente al 74,9% en el grupo control. Los valores fueron estadísticamente significativos.
En 2000, Tazi-Ahnini et al15 observan el aumento de proteína MxA en la piel perilesional de las placas de AA. El gen MX1 es el encargado de la síntesis del interferón inducido por la proteína p78 (MxA). Esta proteína está presente en la fase anágena de los folículos pilosos en pacientes con AA, pero no existe en folículos normales.
En un análisis retrospectivo de 100 pacientes con síndrome de Down, Daneshpazhooh et al16 informan de un 11% de AA. En los artículos publicados en la bibliografía que abordan la asociación entre AA y SD, se refiere un aumento de incidencia de la AA en este síndrome6,8,9,12-18.
Tratamiento de la alopecia areata
El tratamiento de la AA en los pacientes con SD es el mismo que en la población general. Se pueden utilizar tratamientos tópicos, sistémicos o ambos. Aunque no hay estudios controlados, parece que la politerapia es más efectiva que la monoterapia19. El tipo de tratamiento seleccionado de la AA va a depender de varios factores, como la extensión de la alopecia, la edad del paciente y las enfermedades asociadas.
Como tratamientos tópicos, se utilizan corticosteroides, minoxidil, inmunomoduladores (difenciprona y dibutiléster del ácido escuárico), entre otros. La fototerapia y la fotoquimioterapia no se utilizan, ya que en estudios retrospectivos realizados se han apreciado índices de respuesta bajos20.
Antes de iniciar cualquier tratamiento sistémico, es importante valorar el riesgo/beneficio, considerar los efectos colaterales y las repercusiones a corto y largo plazo.
Como opciones de tratamiento sistémico, se incluyen corticoides orales (continuados o en pulsos), ciclosporina, metotrexato y sulfasalazina. El tratamiento biológico no ha mostrado resultados claros19,20.
Galán-Gutiérrez et al19 hicieron una revisión de la bibliografía sobre la actualización de los tratamientos de la AA y proponen un algoritmo de orientación terapéutica. Los pacientes con peor respuesta al tratamiento de la AA incluyen: inicio temprano de la enfermedad, afectación extensa, historia previa de AA y el propio SD en sí mismo15.
Resumen y conclusiones
En resumen, la AA es más frecuente en pacientes con SD, en comparación con la población general. El tratamiento debe ser individualizado en cada paciente, y siempre hay que valorar el riesgo/beneficio. Los pacientes con SD tienen un curso más crónico de la AA, con un pronóstico peor.
Aunque no tenga la misma gravedad que otras manifestaciones de este síndrome, la AA puede tener una repercusión psicológica importante en el paciente y en su familia.
* Autor para correspondencia.
Correo electrónico: ferrando@ub.edu (J. Ferrando).
Recibido el 20 de octubre de 2010;
aceptado el 29 de abril de 2011