Introducción: la retinopatía diabética (RD) es la tercera causa de ceguera de tipo irreversible en el mundo, pero prevenible. El objetivo de esta investigación fue identificar sus características clínicas y el estadio en que los pacientes son enviados al Servicio de oftalmología, del Hospital General regional (HGR) N° 220 del IMSS.
Objetivo: Determinar el estadio de RD de los pacientes que son enviados por primera vez, al Servicio de oftalmología del HGR N° 220 del IMSS
Materiales y método: Se realizó un estudio prospectivo, descriptivo y transversal. A través de una cédula y la exploración oftalmológica realizada a los pacientes, se identificaron las características clínicas de 65 pacientes con diabetes mellitus tipo 2 (DM 2), de los cuales 32 presentaron RD y 33 no la presentaron, por lo que fueron eliminados del estudio.
Resultados: El estadio más frecuente fue el no proliferativo leve (40.62%), sin embargo se encontró un gran porcentaje de estadios avanzados. Por otra parte, la patología sistémica asociada más frecuente fue la hipertensión arterial.
Conclusiones: El porcentaje de pacientes con estadios avanzados de RD, hace imprescindible reflexionar sobre el manejo del paciente con diabetes, siendo necesario un mayor control de la glicemia y una adecuada revisión oftalmológica.
Introduction: the diabetic retinopathy (Dr) is the third cause of irreversible blindness in the world, although it is preventable. The objective of this research was to identify the clinical characteristics and the stage at which the patients were sent to the ophthalmology Department at the regional General Hospital N° 220 of the Mexican Social Security institute (IMSS).
Objective: To determine the stage of DR of patients who are sent for the first time to the Ophthalmology Department at HGR N° 220 of the IMSS.
Material and method: A prospective, descriptive and transversal study was performed. Through a cell and an ophthalmological exploration done on patients the clinical characteristics of 65 patients with Diabetes mellitus type 2 (DM 2) were identified; 32 of the patients had DR, while 33 did not and were eliminated from the study.
Results: the most frequent stage was the low no proliferative stage (40.62%), although a large percentage of advanced stages was found. Moreover the most frequent associated systemic pathology was hypertension.
Conclusions: The percentage of patients with advanced stages of DR makes it essential to reflect on how the diabetic patients are handled, and to have better checks on glycemia and suitable ophthalmological checks.
Pagina nueva 1
Introducción
La diabetes mellitus (DM) es una enfermedad crónica, incurable, que requiere un continuo cuidado médico y educación del paciente para un adecuado control de la glucosa, ya que ésta es una de las principales causas de ceguera en la población adulta que afecta al sistema visual, abarca enfermedades como: la retinopatía diabética (RD), las cataratas y el glaucoma, de éstas, la RD es la complicación ocular más frecuente y su incidencia de afectación binocular es muy elevada1,2.
La DM se caracteriza por 3 tipos de manifestaciones: a) síndrome metabólico, b) síndrome vascular y c) síndrome neuropático, autónomo o periférico3. Los factores que contribuyen a la hiperglucemia son: el aumento de la resistencia a la insulina en tejidos periféricos, el aumento de la resistencia a la insulina en hígado con aumento de la liberación hepática de glucosa, la disminución de secreción de insulina por la célula beta pancreática, el aumento de la secreción de glucagón por la célula alfa pancreática y la absorción de hidratos de carbono con la ingesta de alimentos4. Resultando en hiperglucemia, que induce daño vascular a través de la activación de las vías metabólicas que confluyen en la sobreproducción de superóxido por la cadena de transporte mitocondrial; en definitiva, estrés oxidativo que juega un rol central en las complicaciones vasculares de la diabetes5.
Se considera que la diabetes es la causa principal de ceguera adquirida en adultos en edad laboral, de retinopatía proliferativa en el 14% de diabéticos tipo 2 que se tratan con insulina, de edema macular en el 15% de diabéticos tipo 2 bajo insulina, y finalmente de mayor riesgo de cataratas6.
En particular, la HbA1c es método de elección para el control de la glicemia, ya que refleja la glucemia en los 2-3 meses anteriores al análisis7. El manejo del paciente con DM tiene como objetivos: evitar descompensaciones agudas, aliviar los síntomas cardinales, minimizar el riesgo de desarrollo y progresión de complicaciones, evitar la hipoglucemia, mejorar el perfil de lípidos y disminuir la mortalidad8.
Complicaciones de la DM
Los individuos con DM 2 tienen un riesgo 2-4 veces mayor de desarrollar enfermedad cardiovascular, y a su vez, las complicaciones vasculares asociadas a diabetes son la principal causa de más de 3 millones de las muertes cardiovasculares en el mundo9. En países desarrollados es la principal causa de ceguera en personas de 20 a 74 años; mientras que en países en vías de desarrollo se encuentra dentro de las 3 primeras causas. La retinopatía inicia su desarrollo al menos 7 años antes del diagnóstico de DM 210. Su prevalencia se incrementa con la evolución de la diabetes y la edad del paciente, siendo mayor en la diabetes tipo 1 (40%), que en la tipo 2 (20%)11.
La RD es una microangiopatía que afecta selectivamente a las arteriolas, los capilares y las vénulas precapilares retinianas, aunque también pueden afectarse los vasos principales de la retina. Al momento del diagnóstico de DM 2, se encuentra entre un 15% y 20% de RD. A los 15 años del diagnóstico de DM, se tienen un 8% a 10% de RD proliferante en el tipo 212.
El tratamiento por excelencia ha sido el empleo del láser, que ha reducido la morbilidad oftalmológica de los pacientes con diabetes, junto con el control exhaustivo de la glucemia y de los factores de riesgo asociados, como la hipertensión arterial, la hipercolesterolemia y, en algunos casos, la gestación13.
La prevalencia global de cualquier tipo de RD es mayor en los sujetos con diabetes de más de 15 años de duración, observando un aumento en la presentación de edema macular14. La RD evoluciona en varias fases, las primeras manifestaciones estructurales de la afectación retiniana son el engrosamiento de la membrana basal, la desaparición de pericitos y la proliferación de las células endoteliales en la pared de los microvasos, alteraciones que favorecen la formación de microaneurismas, que pueden ocasionar pequeñas hemorragias, además de anomalías microvasculares intrarretinianas (AMIR), también presentes. La neurodegeneración es considerada en algunos estudios como una lesión precursora al desarrollo de la RD15.
Los pacientes con las siguientes características deben ser considerados con alto riesgo de desarrollar RD: mal control metabólico, antigüedad de la diabetes (> 5 años), embarazo, dislipidemia (LDL > 100 mg/dl), hipertensión arterial (PA 130/80 mmHg), obesidad (IMC 30 Kg/m2), enfermedad renal (depuración creatinina < 60 ml/min, albuminuria) y la pubertad. Además en la literatura médica encontramos los siguientes indicadores de riesgo: altos niveles de HbA1c, disminución del hematocrito, niveles elevados de excreción urinaria de albúmina, así como el desconocimiento de la enfermedad16. La obesidad es un factor de riesgo con asociación causal sin significación estadística, sin embargo la obesidad puede causar episodios de hiperglicemia que contribuyen al daño ocular17.
Clasificación oftalmoscópica de la RD
La clasificación más utilizada es la del Early Treatment Diabetic Retinopathy Study (ETDRS), cuyos estadios se mencionan a continuación:
• Sin RD aparente: ausencia de microaneurismas.
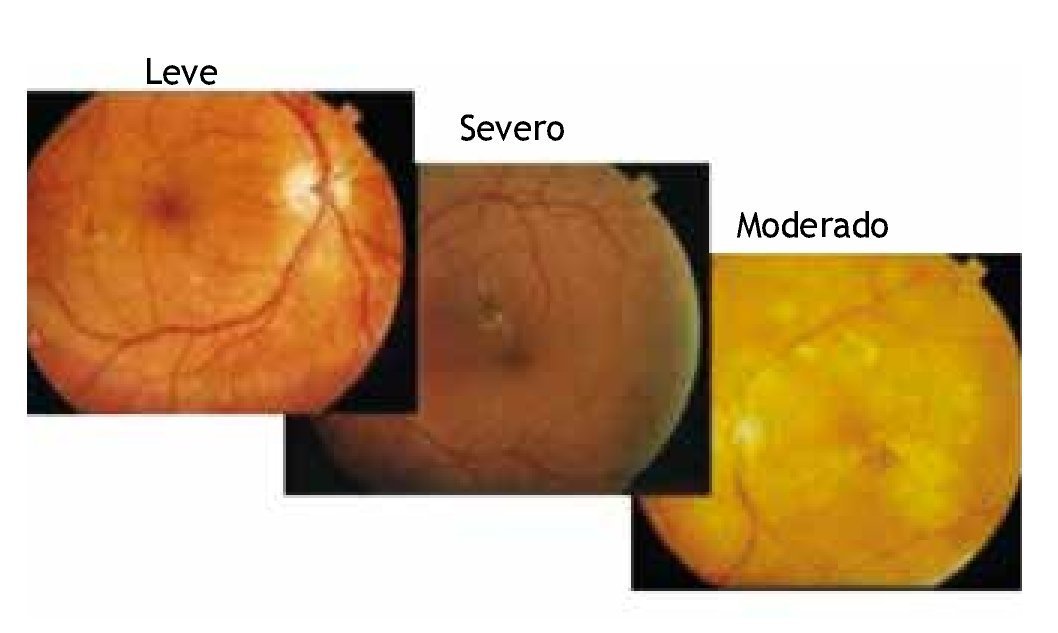
• RD no proliferativa (RDNP): cuyos subestadios son: leve: sólo microaneurismas.
Moderada: microaneurismas asociados a menos de 20 hemorragias intrarretinianas en cada uno de los 4 cuadrantes (4C), exudados duros (ED), exudados algodonosos (EA), arrosariamiento venoso (AV) en un cuadrante.
Severa: microaneurismas más uno de los siguientes hallazgos: hemorragias intrarretinianas severas (> 20) en cada uno de los 4C, arrosariamiento venoso en ≥ 2C y AMIR en ≥ 1C.
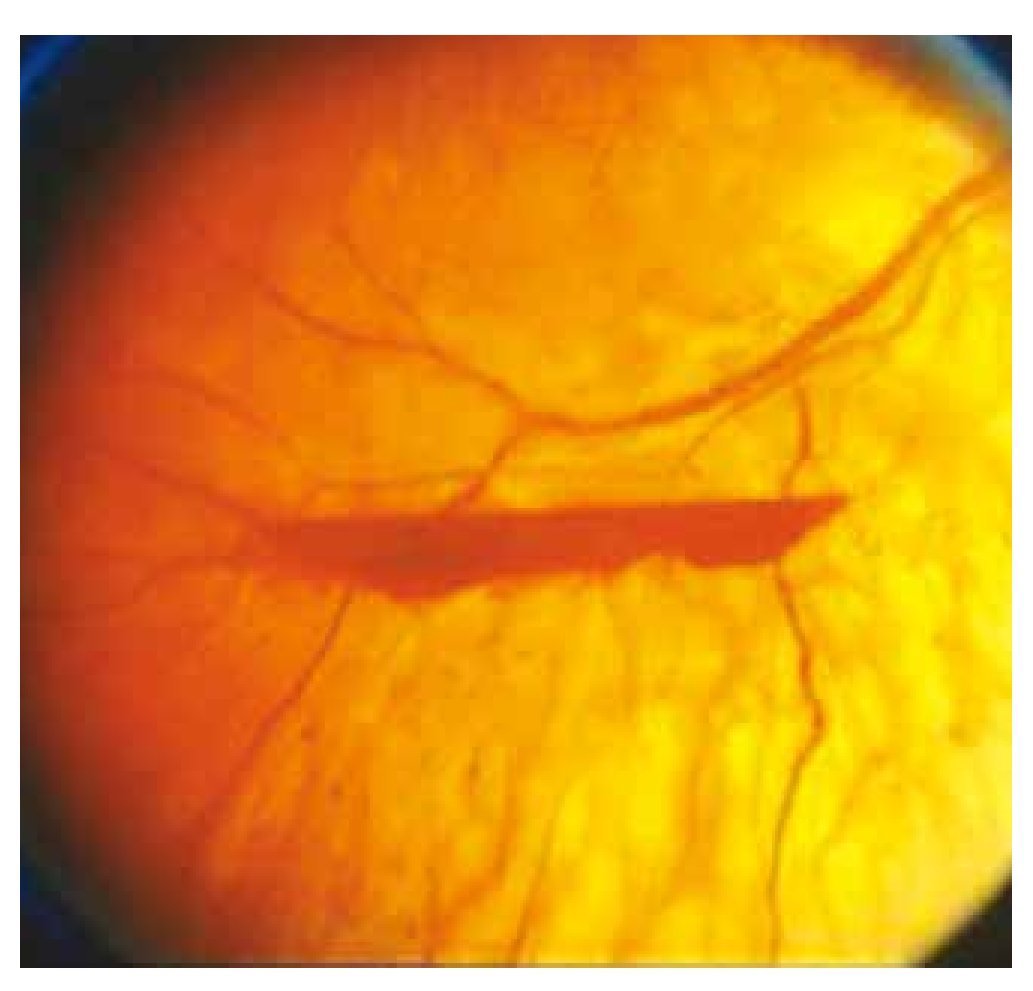
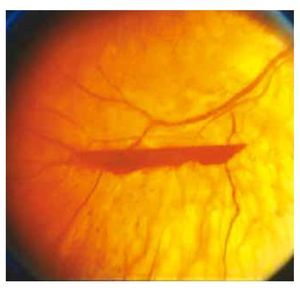
• RD Proliferativa: neovasos (NV) y/o hemorragia prerretiniana o hemovítreo, con o sin datos de alto riesgo (fig. 1).
Figura 1 Hemorragia prerretiniana en RD proliferativa de alto riesgo. Adaptado de Vargas Sánchez C., et al.16.
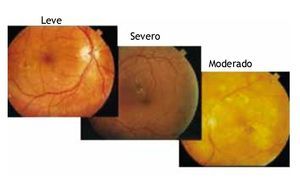
El edema macular clínicamente significativo (EMCS) (fig. 2) es la causa más frecuente de deficiencia visual en pacientes con diabetes y RD, la cual puede presentarse en cualquier estadio y el evento fisiopatológico es la lesión de la barrera hematorretiniana interna, causando salida de líquido intravascular y separación de los fotorreceptores, alteración que disminuye la función visual.
Figura 2 Grados de EMCS. Adaptado de Vargas Sánchez C., et al.16.
Diagnóstico de la RD
Para establecer el diagnóstico de RD, se deberá realizar un fondo de ojo (FO) por medio de una lámpara de hendidura, ayudado de una lupa especial y con la pupila dilatada. Este método de elección, actualmente es el de mayor especificidad y sensibilidad, contra el cual se comparan los otros sistemas de tamizaje.
En nuestro país, la actualización de la Norma Oficial Mexicana para la prevención, tratamiento y control de la diabetes (2010), con respecto al examen de los ojos, menciona que al momento de establecer el diagnóstico y posteriormente de manera anual, se efectuará el examen de agudeza visual y de la retina, y sería referido al médico especialista si identifica cualquiera de las siguientes anomalías: maculopatía, disminución de la agudeza visual, cambios proliferativos, dificultad para visualizar claramente la retina y catarata18.
Los exámenes que pueden utilizarse complementariamente son: la angiografía, la ecografía, la tomografía de coherencia óptica (OCT) y el electrorretinograma (la disminución de la onda b, podría ser un indicador precoz de la RD)19.
Es especialmente importante el control de glicemia y de los siguientes parámetros: HbA1c < 7%, tensión arterial < 130/80 mmHg, lípidos (TG < 150 mg/dl; LDL colesterol < 100 mg/dl salvo en pacientes con alto riesgo cardiovascular que debe ser < 70 mg/dl). Evitar el sobrepeso y favorecer el ejercicio físico.
Tratamiento especializado
Ninguno de los tratamientos médicos propuestos sustituye el tratamiento de fotocoagulación con láser, dependiendo de la severidad se puede recurrir a vitrectomía y/o inyección de medicamentos intraoculares.
Dentro de las indicaciones para fotocoagulación se encuentra la RD no proliferativa severa, la RD proliferativa (rubeosis del iris) y el edema macular diabético. En casos muy especiales se puede recomendar una fotocoagulación temprana: en una cirugía inminente de catarata, en presencia de complicaciones sistémicas como nefropatía en diálisis, ojo único con retinopatía proliferante y con ojo contralateral que no responde al láser, pacientes con mal control sistémico, o que se consideran poco confiables, o en alguna zona de extrema ruralidad. La técnica de fotocoagulación puede ser focal y panfotocoagulación.
El tratamiento estándar disponible del EMCS, es la fotocoagulación focal que logra la resorción del líquido filtrado y la desaparición del edema, reduciendo en 50% el riesgo de pérdida visual moderada20.
Asociación de la RD con otras comorbilidades
la presencia de retinopatía se asocia principalmente a otra complicación microvascular también frecuente, que es la nefropatía diabética (ND). Entre los factores asociados con el daño de la barrera hematorretiniana se encuentra la hipertensión arterial sistémica (HAS), que frecuentemente está asociada con la DM. Por lo que el control intensivo, se asocia con una disminución del riesgo de progresión de la RD en un 37%21.
Materiales y método
Se diseñó un estudio prospectivo, descriptivo y transversal con el fin de determinar en qué estadio de RD, son enviados por primera vez al Servicio de oftalmología del Hospital
General regional (HGR) N° 220 del IMSS. Previa autorización de autoridades y consentimiento informado de los pacientes, se recabó la información por medio de una cédula y se complementó con una exploración oftalmológica que incluyó: determinación de agudeza visual con cartilla de Snellen, revisión con lámpara de hendidura, tonometría de aplanación y revisión de fondo de ojo, que se llevó a cabo en el periodo mayo-julio del 2012. La muestra incluyó 65 pacientes, 33 no tuvieron RD, por lo cual fueron eliminados del estudio, 32 (49.23%) presentaron diferentes estadios. Las variables del estudio fueron: edad, sexo, tiempo de evolución con diabetes, binocularidad, estadio de RD, tipo de tratamiento hipoglucemiante, alteraciones oculares asociadas, tratamientos oftalmológicos recibidos, enfermedades sistémicas asociadas y complicaciones de la DM presentes al momento del estudio. Se realizó un análisis descriptivo de las variables.
Resultados
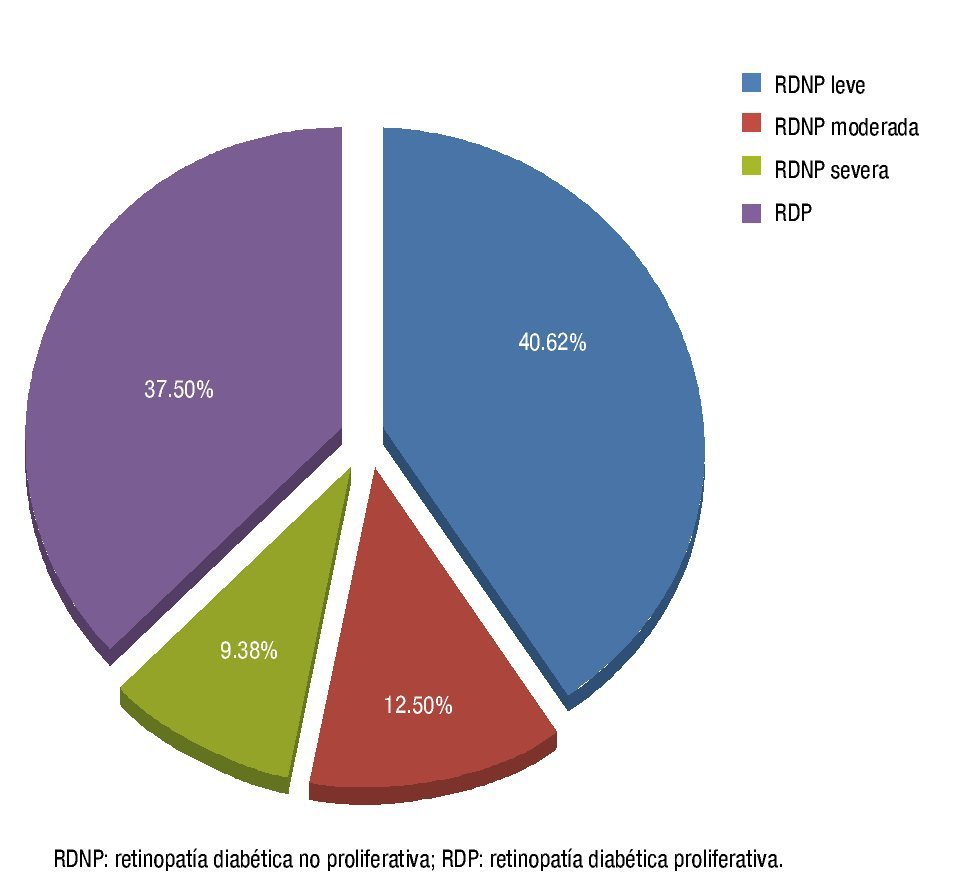
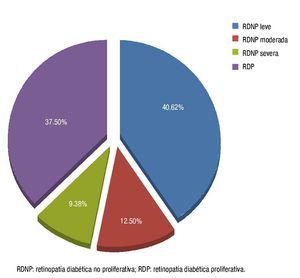
De los 32 pacientes (49.23%) que tenían algún estadio de RD, de éstos el 37.50% fue proliferativa (12 pacientes) y el 62.50% (20 pacientes) no proliferativa. En cuanto al subestadio de la RDNP, el más frecuente fue el leve (64.99%) (fig. 3). La RD predominó en el sexo femenino (53.13%), observando un claro predominio del estadio no proliferativo (60%), al contrario del sexo masculino en el cual se observó una mayor frecuencia del estadio proliferativo (58.33%).
Figura 3 Distribución de los estadios de RD en los pacientes del HGR N° 220, IMSS.
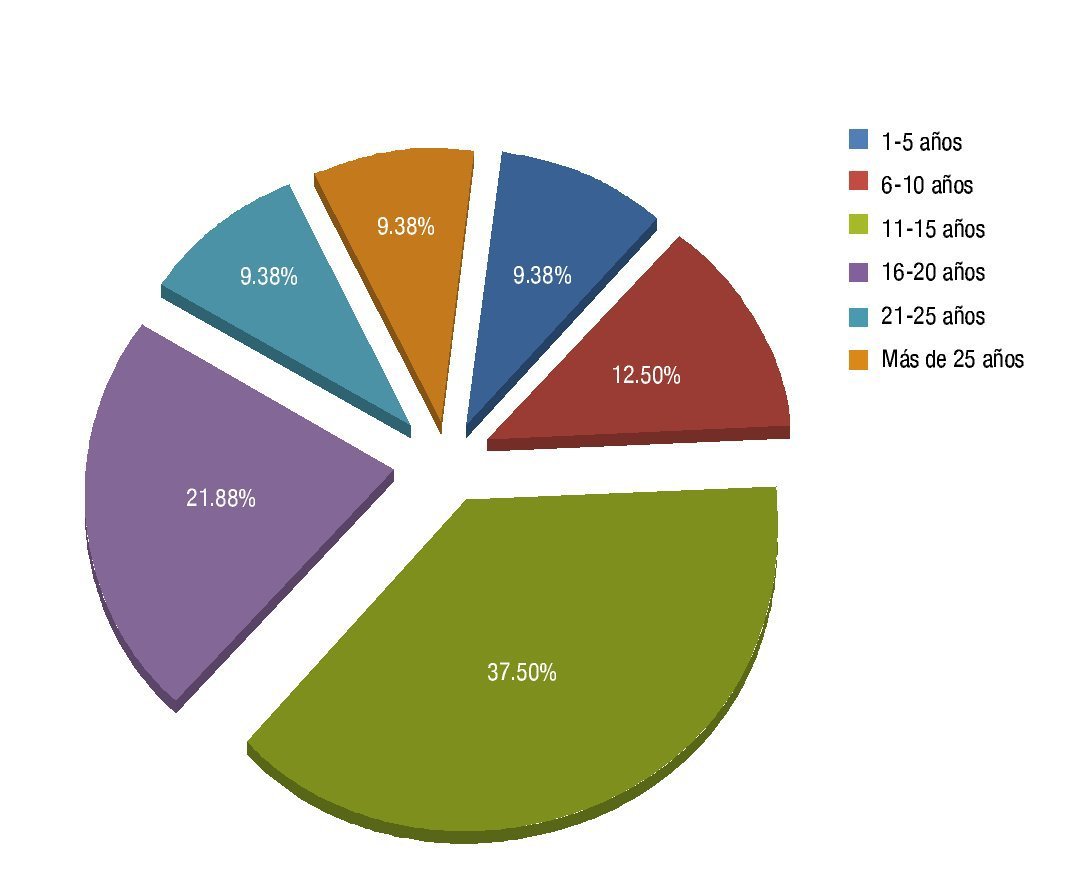
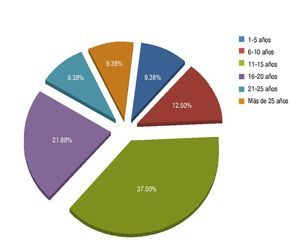
La edad promedio fue de 59.21 años. Con respecto al tiempo de evolución de la DM 2 para establecer el diagnóstico de RD, en el 37.50% fue de 11 a 15 años (fig. 4), continuándole el rango de 16 a 20 años (21.88%), encontrándose así una relación importante entre el estadio y el tiempo de evolución de la DM 2.
Figura 4 Tiempo de evolución de la DM 2, previo al diagnóstico de algún estadio de RD.
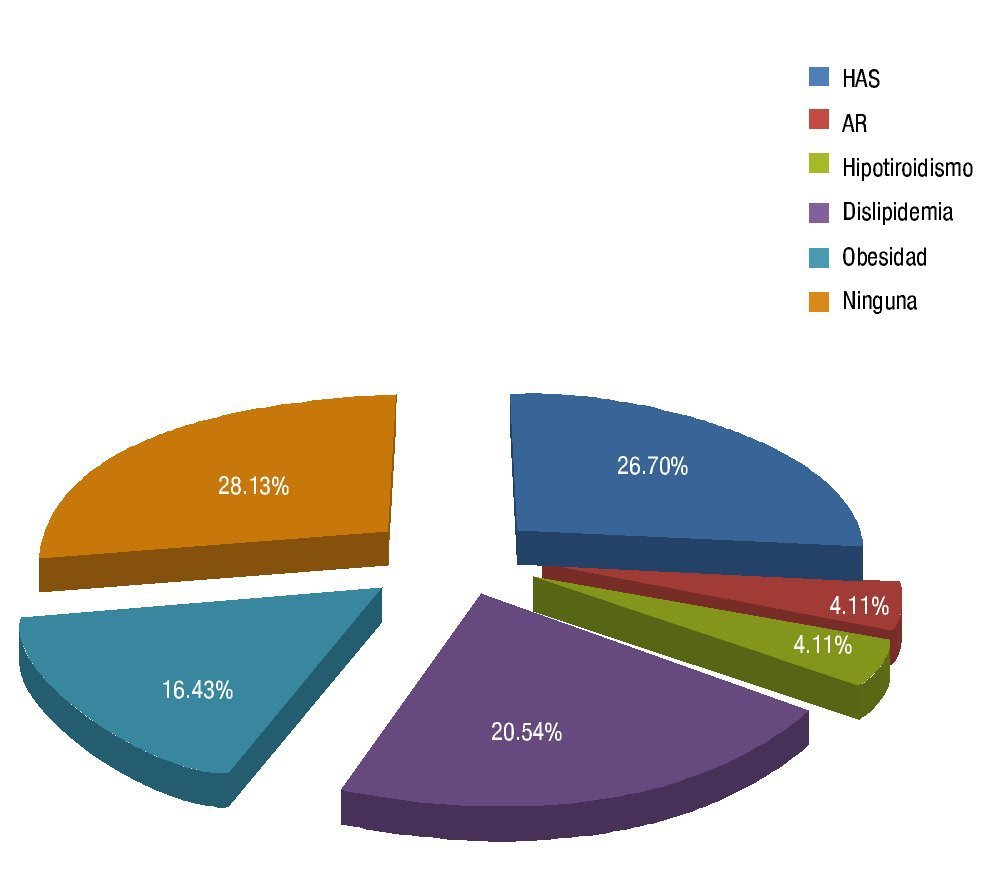
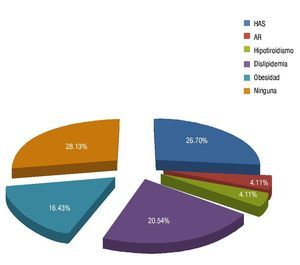
Se observó un mayor apego a la determinación de la glicemia en el estadio de RD proliferativa, donde 58.33% tenía menos de un mes de habérsela realizado, a diferencia de los pacientes con RD no proliferativa, donde el 55% tenían de uno a 3 meses; además éstos tenían glicemia con cifras ≤ 100 mg/dl (20%), a diferencia del estadio RD proliferativo (8.33%), encontrando en ellos cifras > 200 mg/dl (41.66%). La DM 2 causa diversas complicaciones, dentro de las más frecuentes se encontró a la neuropatía diabética (30.76%), favorablemente el 34.38% no las presentó. Un 71.87% cursó con alguna comorbilidad asociada, la hipertensión arterial fue la más frecuente (26.70%), continuándole la dislipidemia (20.54%) y la obesidad (16.43%) (fig. 5).
Figura 5 Comorbilidades sistémicas asociadas a la RD.
El estadio de RD no proliferativa leve fue el único que presentó afectación monocular en el 23.08%. Con respecto al EMCS, sólo se identificó en un 6.25% de los ojos revisados, de los cuales la mitad tenía RD no proliferativa moderada y el otro 50% RD proliferativa.
En el 65.63% la agudeza visual fue de 20/20 a 20/60 en ojo derecho, y el 71.88% en el izquierdo, sin embargo es importante el número de casos con visión de 20/200 o menor (pérdida visual severa), encontrándose este grado de deterioro visual en el ojo derecho (18.75%) y en el izquierdo (15.63%). En el 71.88% de los ojos la presión intraocular (PIO) fue normal, y en el 28.12% fue ≥ 21 mmHg, además se encontró que en el estadio de RD no proliferativa severa se presentó mayor cantidad de ojos con PIO elevada (47.93%).
La rubeosis del iris se presentó en el 3.13% de los ojos de los pacientes, en el estadio de RD proliferativa se presentó en un 8.33%.
Un 54.33% de los pacientes no habían recibido tratamiento especializado previo para su RD, de los que refieren haberlo recibido (láser y/o cirugía), 36.49% tenían RD no proliferativa severa y un 31.93% RD proliferativa. Este fue el único donde los pacientes habían recibido tratamiento láser y lente intraocular. En los pacientes con estadios RD no proliferativa severa y RD proliferativa, un 44.64% y 16.74%, respectivamente, refieren haber recibido láser únicamente.
El 43.75% de los pacientes con algún estadio de RD reciben tratamiento con hipoglucemiantes orales, el 16.53% recibe monoterapia, el 37.5% utiliza terapia combinada (hipoglucemiantes orales e insulina) y el único estadio que no recibe hipoglucemiantes es el de RD proliferativa. De los pacientes que refieren únicamente usar insulina, el 50% se encuentra en estadio no proliferativo severo y el mismo porcentaje corresponde a RD proliferativa.
Discusión
Diversos estudios han demostrado que un control adecuado de la glucemia previene o retarda la aparición de complicaciones micro y macrovasculares hasta en un 90% de los casos, sin que hasta el momento pueda concluirse el nivel óptimo de control necesario para tal fin22. En este estudio el tiempo de evolución de la DM 2 en los pacientes fue de 15.9 años, mucho mayor al obtenido por el estudio de Pérez-Muñoz et al.23, cuyo promedio fue 7.9 años en población cubana, pero cercano al de Rivera-Robles et al.24, quienes refieren de 16.8 años en población mexicana, así como al obtenido en la Clínica Clorito Picado de Costa Rica, donde tienen menos de 10 años de evolución25.
Se encontró una mayor prevalencia de RD en pacientes en el rango de 11 a 15 años de evolución con DM 2 (37.50%), a diferencia del estudio cubano donde se presentó RD en el 23% después de 11 a 13 años, en el 43% de 14 a 16 años y en el 60% después de los 16 años. En el 18.76% de los pacientes, la evolución de la DM 2 fue de más de 20 años, que también resultó inferior al 64.71% del estudio de Pérez-Muñoz et al.
En la RD proliferativa se encontró una situación bimodal, donde un 25% tiene de 6 a 10 años y el mismo porcentaje de pacientes con 21 a 25 años; a diferencia del estudio hecho en pacientes cubanos, donde se encontró este estadio en un 3% de los pacientes con 11 o más años. Aunque se creyó tradicionalmente que los pacientes con diabetes de inicio tardío tenían cierta protección contra la retinopatía, estudios epidemiológicos recientes han demostrado que en un periodo de 4 años, el 34% la desarrolló, y representa el 2% la RD proliferativa, planteándose así que la duración de la DM ha pasado a ser el factor más importante en el desarrollo de RD proliferativa.
Se encontró que la HAS fue la comorbilidad sistémica más frecuente (26.7%), siguiéndole a esta la dislipidemia (20.54%) y la obesidad (16.43%), a diferencia del estudio de Pérez-Muñoz et al., donde las más frecuentes fueron la obesidad (18.44%) y la dislipidemia (15.62%). En el caso de la hipertensión se obtuvo una cifra menor a la reportada por Rivera-Robles et al., que fue del 50%. Existen evidencias de que la HAS no controlada está asociada con el empeoramiento de la RD, especialmente con la proliferativa.
Las investigaciones respecto a la RD en nuestro país son poco difundidas, lo cual interfiere en el desarrollo de proyectos de investigación y en la creación de una guía para el manejo de pacientes con esta patología, por lo cual se sugiere un mayor apego a este tipo de problemas de salud.
Conclusión
El porcentaje de pacientes con estadios avanzados de RD hace imprescindible reflexionar sobre el manejo del paciente con diabetes, ya que es necesario un mayor control de la glicemia y una adecuada revisión oftalmológica. Es vital el cumplimiento de los lineamientos del control de la DM ya establecidos, para detener su progresión y con ello retardar la aparición de casos de ceguera por RD.
Financiamiento
No se recibió patrocinio para llevar a cabo este artículo.
Conflicto de intereses
Los autores declaran no tener conflicto de intereses.
* Autor para correspondencia:
Vicente Guerrero N° 205,
Barrio de San Miguel, C.P. 52140, Metepec, Méx., México.
Correo electrónico: drpach_21@hotmail.com (A. González-Gutiérrez).