Hombre de 38 años de edad, que presenta un linfangioma orbitario anterior derecho, intervenido en cinco ocasiones desde la infancia; actualmente con compromiso del eje visual. Se realiza resección tumoral a nivel conjuntival y recubrimiento con membrana amniótica en dos tiempos, con buen resultado estético y funcional.
La actitud quirúrgica conservadora pretende impedir la siembra local de elementos linfangiomatosos. Optamos por el recubrimiento conjuntival con membrana amniótica, dada su acción antiinflamatoria, regenerativa y promotora de la epitelización de la superficie ocular. El recubrimiento de los fondos de saco, en dos tiempos, pretende evitar la aparición de simbléfaron posquirúrgico.
A 38-year-old man presented with a compromised visual axis due to an anterior orbital lymphangioma in the right eye that had been operated on 5 times since childhood. The treatment pursued was tumor excision at the conjunctival level and repair of the conjunctiva using amniotic membrane in two surgeries. Both aesthetic and functional outcomes were good.
The conservative surgical approach seeks to avoid local seeding of lymphangiomatous elements. We opted for reconstructing the conjunctiva with amniotic membrane given its anti-inflammatory, regenerative and eye surface epithelialization actions. By covering the fornices, in two surgical procedures, we aimed to avoid postoperative symblepharon.
• Introducción
Los linfangiomas son malformaciones vasculares benignas constituidas por elementos venosos y linfáticos. Su incidencia anual es de aproximadamente 3.5 casos por cada 100 000 habitantes. Aparecen en los primeros cinco años de vida, representando el 1% a 2% de las masas orbitarias de la infancia y el 8% de las lesiones orbitarias expansivas. Se pueden localizar en conjuntiva, párpados (superomedial más frecuentemente), órbita, orofaringe y senos paranasales.1
Una cuarta parte de los sujetos con linfangiomas orbitarios, presentan malformaciones vasculares cerebrales asociadas.2
El diagnóstico se basa en la clínica y las pruebas de imagen. Pueden manifestarse con proptosis al nacimiento y tienden al sangrado circunscrito intralesional de forma espontánea, o bien, tras catarros o traumatismos, con aumento de tamaño y formación de los llamados "quistes de chocolate", que no modifican su volumen con la maniobra de Valsalva.3 La resonancia magnética nuclear (RMN) es la prueba de imagen que aporta mayor información, aunque también son de utilidad la tomografía axial computarizada (TAC) y la ecografía Doppler color. En ellas se muestra la existencia de masas no encapsuladas, multiquísticas, de tamaño irregular y morfología anular, con presencia de sangre intratumoral y captación de contraste.4
Por último, la observación y el seguimiento evolutivo periódico constituyen la conducta terapéutica a seguir mientras no exista sangrado con aumento del tamaño tumoral, en cuyo caso se podrá optar fundamentalmente por dos técnicas: el drenaje de los quistes hemorrágicos o la escisión quirúrgica.
• Presentación del caso
Hombre de 38 años de edad, diabético insulino-dependiente desde los ocho años, con mal control endocrino-metabólico, dislipemia, microalbuminuria y neuropatía periférica con pie diabético.
Como antecedentes oculares cabe mencionar la existencia de retinopatía diabética proliferativa bilateral, con glaucoma neovascular en el ojo izquierdo. Por su parte, en el ojo derecho, el paciente presenta un linfangioma orbitario anterior desde el primer año de vida, diagnosticado histopatológicamente mediante biopsia e intervenido en cinco ocasiones; la primera con dos años de edad, recidivando siempre tras el tratamiento quirúrgico.
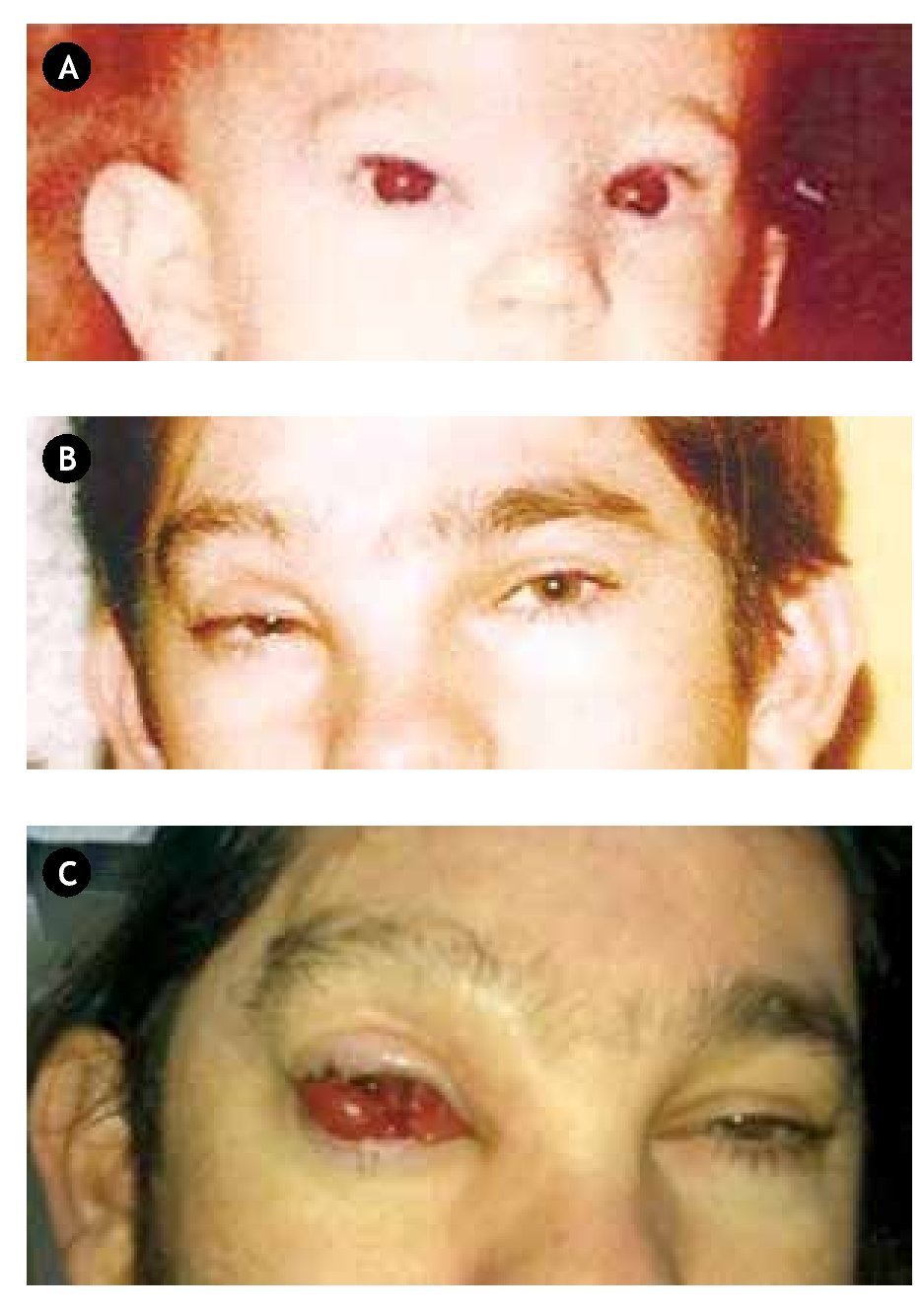
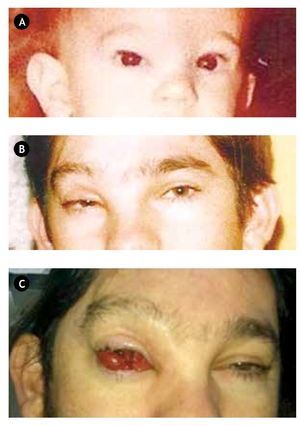
En la exploración oftalmológica actual, se aprecia una lesión rojiza de consistencia laxa, con protrusión palpebral, que afecta a la conjuntiva bulbar nasal, temporal y superior, con compromiso del eje visual (Figura 1).
•Figura 1. Evolución del linfangioma orbitario anterior del ojo derecho a lo largo de la vida del paciente, A) desde la infancia, B) pasando por la adolescencia, C) hasta llegar a la edad adulta actual.
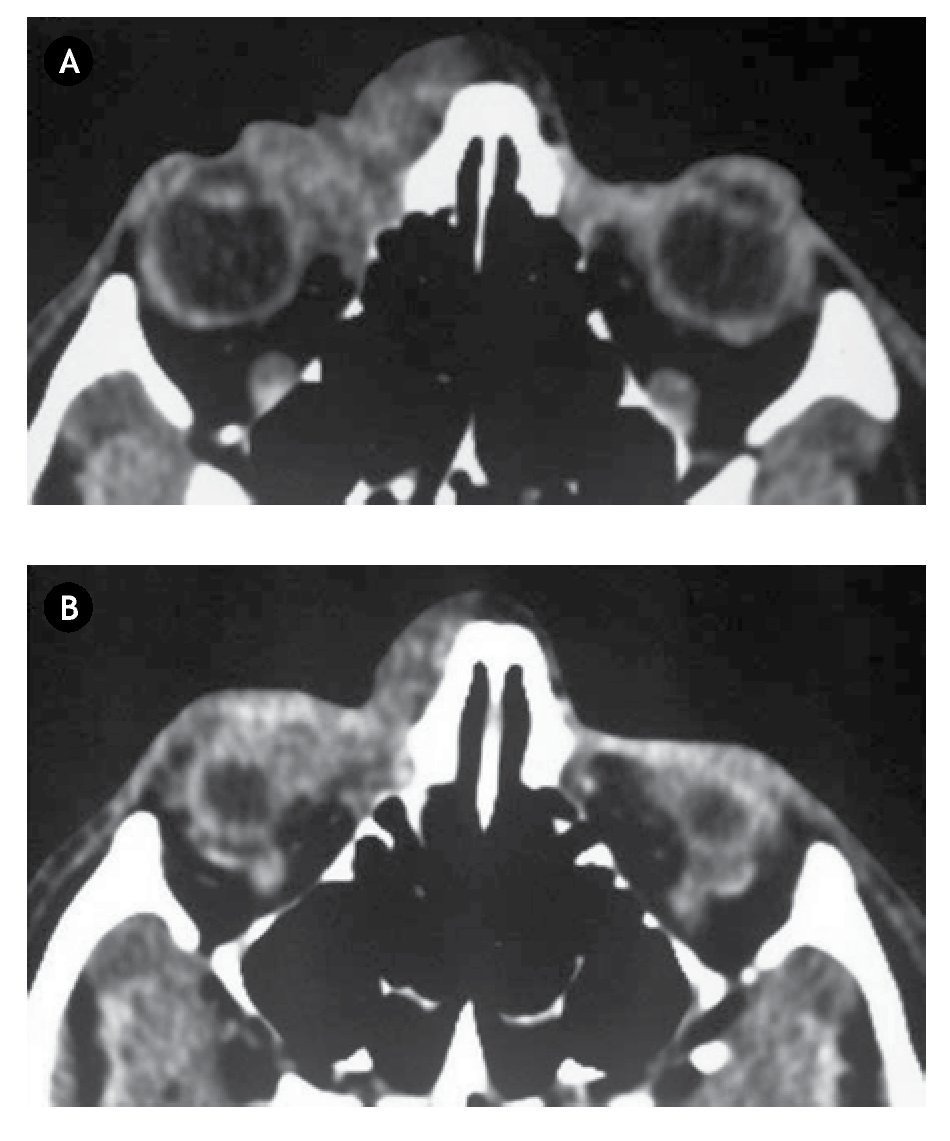
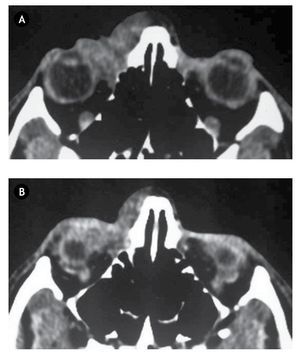
La TAC cráneo-orbitaria revela la existencia de infiltración tumoral a nivel orbitario anterior, llegando hasta raíz nasal y hueso etmoides (Figura 2).
•Figura 2. A) y B) Cortes axiales de tomografía cráneo-orbitaria sin contraste, en los que puede objetivarse la infiltración tumoral linfangiomatosa existente, en la región más ventral de la órbita derecha.
Se realiza resección de la tumoración a nivel conjuntival de unos 240º de amplitud, dejando intacto el resto de la masa tumoral. A continuación, se efectúa un recubrimiento con membrana amniótica, en dos tiempos, del defecto ocasionado.
En la primera intervención se utiliza una porción cuadrangular de membrana amniótica, con un círculo central que posibilita la visión. La membrana amniótica se coloca por su cara basal, fijándose en 360º a epiescleratenon y a fondos de saco superior e inferior, mediante sutura reabsorbible (VicrylTM 8-0). Finalmente, se deja un conformador anular de simbléfaron para garantizar una buena profundidad de ambos fondos de saco. En la segunda intervención quirúrgica, tres semanas más tarde, se añaden otras dos porciones de membrana amniótica, de morfología alargada y menor tamaño que la anterior, en los sacos conjuntivales. En este caso, la fijación se realiza mediante adhesivo tisular (Tissucol Duo®).
Como tratamiento médico posoperatorio se administra en ambas ocasiones colirio de tobramicina-dexametasona (TobraDex®), en pauta descendente durante 14 días.
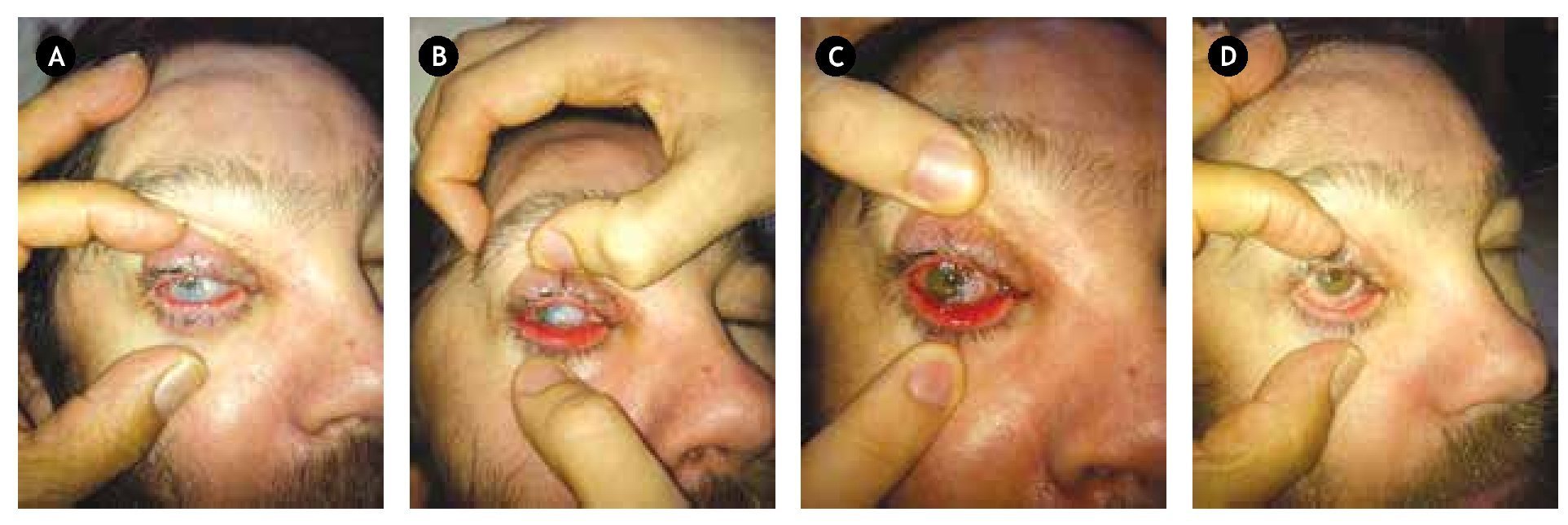
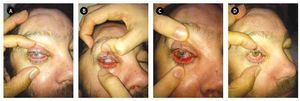
El conformador se retira al mes. Se constata una correcta regeneración del déficit conjuntival y una adecuada profundidad de ambos fondos de saco, sin indicios de simbléfaron incipiente. El estado inflamatorio de la superficie ocular se ha reducido de forma considerable, persistiendo aún algunos restos residuales de membrana amniótica en desaparición (Figura 3).
•Figura 3. A) Aspecto de la superficie ocular a las tres, B) cuatro, C) cinco y D) s e i s semanas, después de la resección tumoral. Obsérvese la existencia de una notable profundidad de ambos fondos de saco, sin signos aparentes de simbléfaron.
• Discusión
En lo referente al abordaje del linfangioma orbitario, el drenaje de quistes hemorrágicos y las escisiones quirúrgicas representan procedimientos indicados en casos muy llamativos. Ambas opciones solucionan temporalmente los cuadros, siendo menos duraderos los efectos en casos de drenaje. En este sentido, las exacerbaciones clínicas suelen disminuir con el paso de los años.2
Otra opción de tratamiento sería la inyección, mediante radiología intervencionista, de sustancias esclerosantes sobre las paredes vasculares del linfangioma orbitario, entre las que destacan los corticoesteroides y el cianocrilato.5 Sus resultados son pobres cuando se emplea esta técnica en solitario, aumentando como adyuvante de la cirugía. No debemos olvidar el riesgo existente de embolización vascular local no deseada.
Asimismo, se han descrito diversos métodos terapéuticos para el manejo de linfangiomas conjuntivales, tales como el láser de dióxido de carbono,6 la betaterapia7 o la crioterapia con nitrógeno líquido,8 teniendo todos ellos unas tasas de éxito variables según las series de casos examinadas.
Centrándonos en el tratamiento quirúrgico, éste va a resultar de gran complejidad, por la dificultad de su implementación y el elevado número de complicaciones tras él. De esta forma, casi nunca se logra una extirpación completa de la masa tumoral y se comprometen estructuras palpebrales y fondos de saco, con aparición de retracciones, lo que hace necesario el empleo de laboriosas cirugías reconstructivas. Así, al tratarse de lesiones no encapsuladas e infiltrativas, en caso de introducirnos en la órbita, se pueden extirpar estructuras normales por no disponer de planos de clivaje para diseccionarlas, siendo la hemorragia intraorbitaria la complicación posquirúrgica más grave.
A pesar de todo ello, la cirugía es la vía de elección cuando existe compromiso de la función visual o del contenido intraorbitario.1 Para el resto de situaciones, se podrán emplear otras técnicas menos invasivas, y por tanto con menos complicaciones regionales, como son el drenaje de quistes hemorrágicos y la inyección de sustancias esclerosantes, descritas con anterioridad.
En el caso expuesto, nos enfrentamos a un linfangioma que afecta a la agudeza visual por invasión extensa a nivel conjuntival del ojo derecho. También existe afectación subcutánea en el párpado superior, pero optamos por no intervenir de momento, ya que la cirugía en esta ocasión tiene como finalidad resolver el compromiso visual y mejorar el aspecto estético, por lo que la realización de una resección más amplia y arriesgada no es una prioridad actualmente. Esta actitud quirúrgica conservadora pretende impedir la siembra local de elementos linfangiomatosos, que ocasionen un mayor compromiso de espacio en el futuro.
Por otro lado, la resección quirúrgica obliga a la extirpación de la conjuntiva bulbar en aproximadamente 240º. El recubrimiento del defecto conjuntival podría haberse realizado con mucosa oral o membrana amniótica. Optamos por la segunda opción, colocándola por su cara basal, dada su acción antiinflamatoria, regenerativa y promotora de la epitelización de la superficie ocular.9 Asimismo, recubrimos los fondos de saco, en dos tiempos, para evitar la aparición de simbléfaron posquirúrgico. La utilización de adhesivo tisular a base de factores de la coagulación (Tissucol Duo®) en la segunda intervención, facilita ostensiblemente la cirugía y reduce el dolor posoperatorio del paciente.
Con respecto al uso de membrana amniótica en reconstrucciones de superficie ocular tras cirugías exeréticas tumorales, se pueden encontrar en la literatura científica resultados favorables en casos de neoplasias conjuntivales de diversa índole: carcinomas in situ, carcinomas de células escamosas, melanomas o linfangiomas.10
Por su parte, el tratamiento posoperatorio mixto antibiótico-corticoesteroide en un solo colirio favorece el cumplimiento terapéutico, previene una posible infección bacteriana de la superficie ocular intervenida, y contribuye a reducir el estado inflamatorio de la misma, junto con los elementos anteriormente comentados.
•Conclusiones
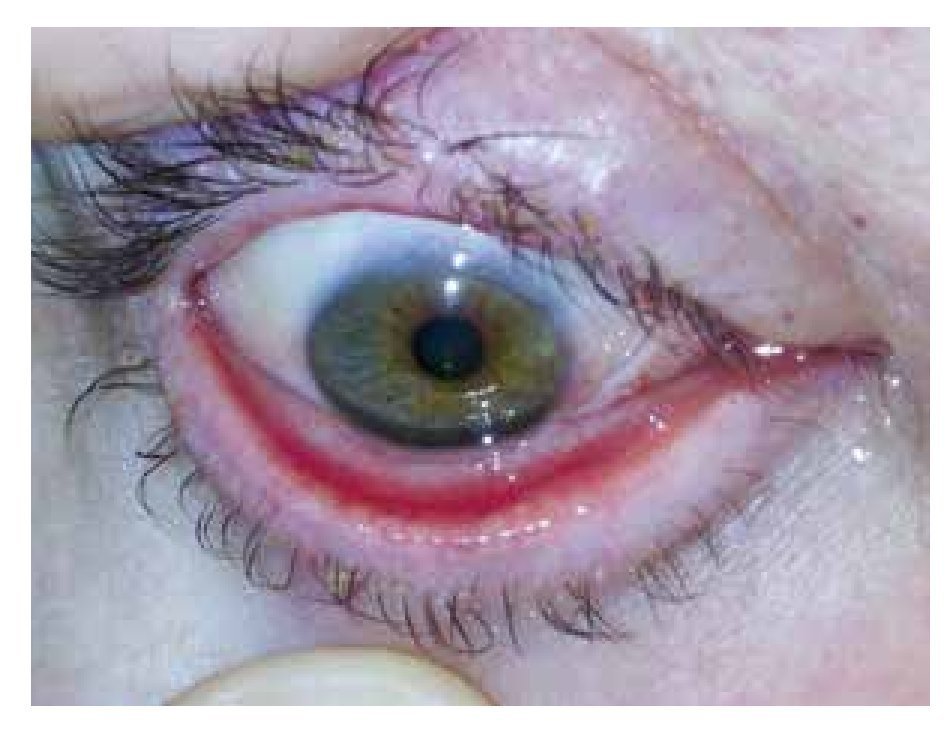
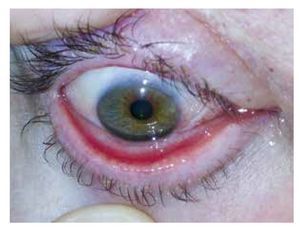
En la actualidad, tras un año de seguimiento, el cuadro clínico permanece estable, con una adecuada conformación de los sacos conjuntivales y sin complicaciones (Figura 4), requiriendo tan sólo el uso esporádico de lubricación tópica. No obstante, la observación periódica es obligada, ya que estamos seguros de que surgirán nuevas recidivas de la lesión tumoral.
• Figura 4. Aspecto del ojo derecho tras un año de seguimiento.
• Conflicto de intereses
Los autores declaran no tener ningún conflicto de intereses.
• Financiamiento
Los autores no recibieron patrocinio para llevar a cabo este artículo.
Correspondencia:
Dr. Antonio Manuel Garrido Hermosilla.
Francisco Pizarro N° 32, San José de la Rinconada,
C.P. 41300, Sevilla, España.
Correo electrónico: gaherfamily@hotmail.com