Existen diferentes tipos de glaucoma asociados al cristalino, el glaucoma facomórfico se da por un cierre angular secundario a un cristalino maduro que obstruye el ángulo de drenaje del humor acuoso llevando a una elevación aguda de la presión intraocular y neuropatía óptica glaucomatosa secundaria.
Presentación del casoVarón de 70 años consulta por disminución de la agudeza visual por el ojo derecho desde hace 5 años que se acentúa hace 3 días asociado a dolor ocular, ojo rojo, fotofobia y lagrimeo.
Agudeza visual en el ojo derecho: cuenta dedos; ojo izquierdo: percepción y proyección de luz. Presión intraocular en el ojo derecho: 41mmHg; ojo izquierdo: 12mmHg. Biomicroscopia: lagoftalmos, conjuntiva con hiperemia difusa 2+, gerontoxon en córnea, la cual presenta edema subepitelial y queratitis punteada superficial, cámara anterior con ángulos cerrados en todos los cuadrantes excepto temporal inferior el cual está en grado 3 según clasificación de Shaffer, sinequias anteriores en 2 cuadrantes, dilatación pupilar del 55% y catarata madura blanca.
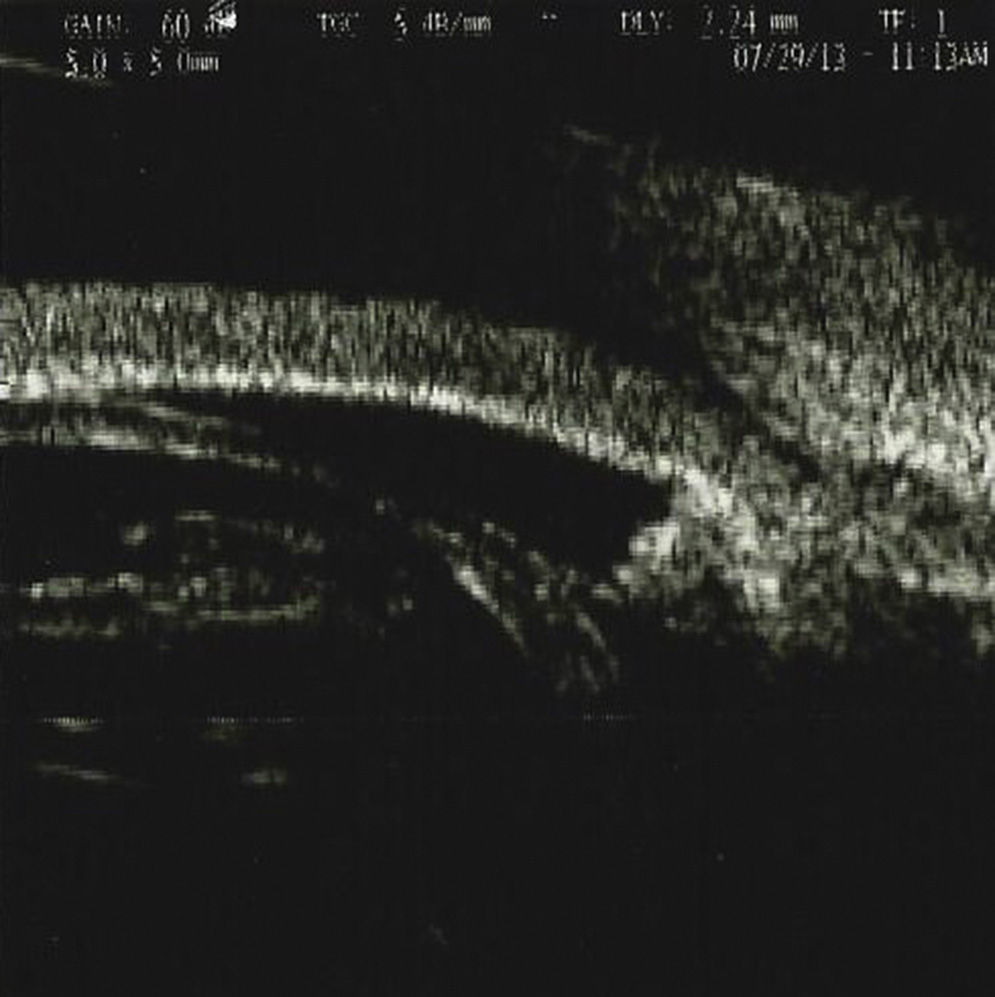
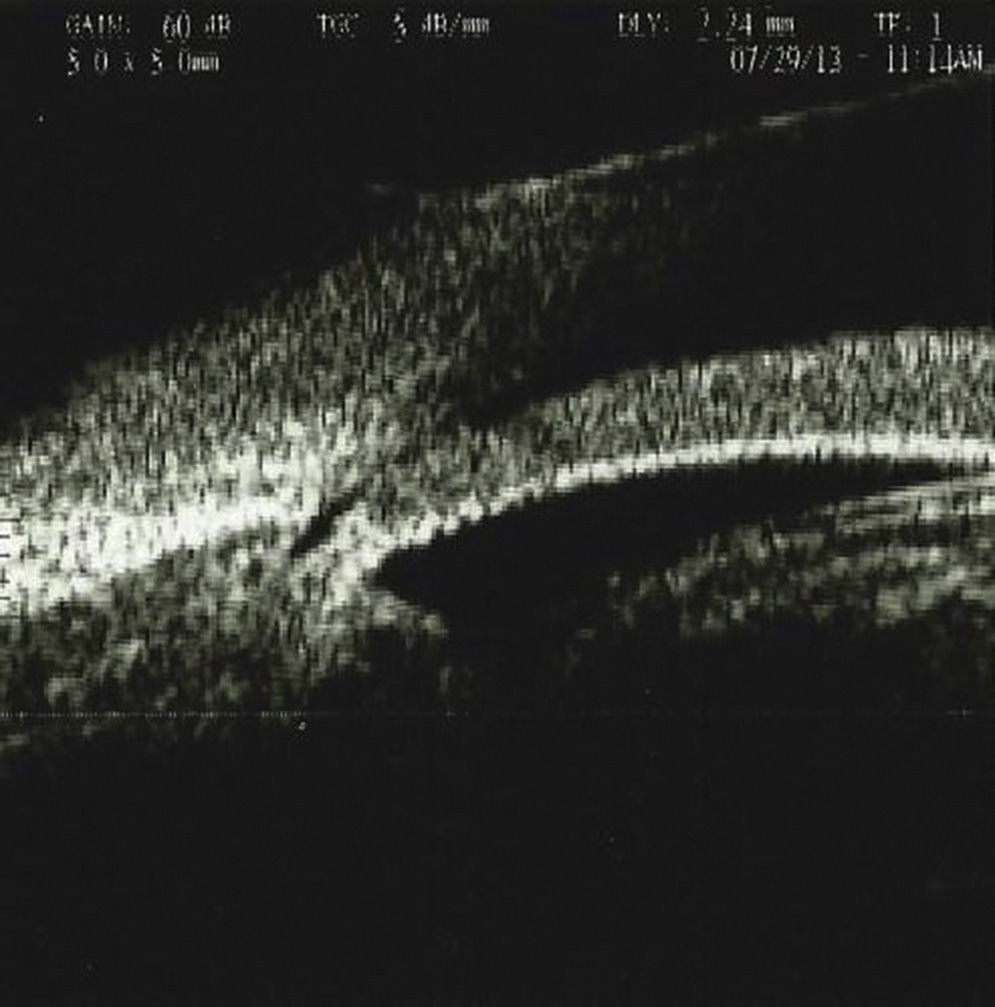
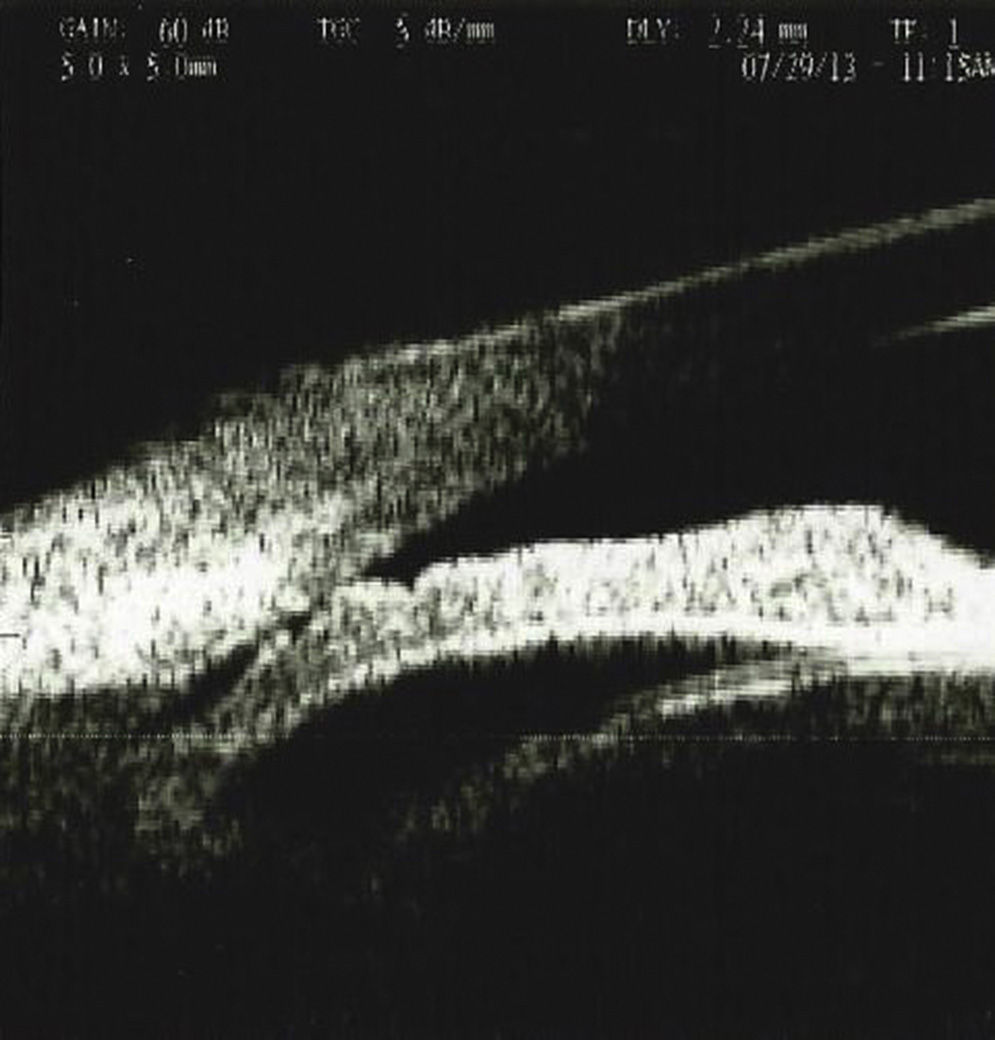
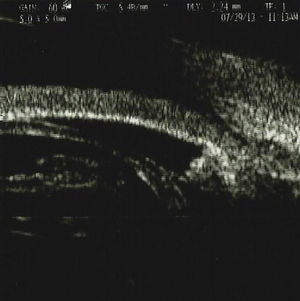
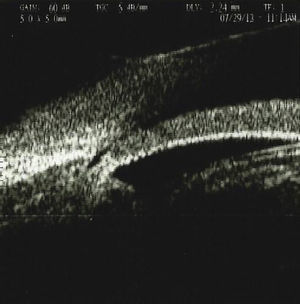
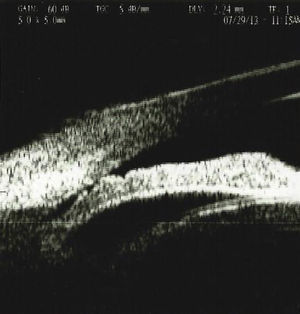
Se realizó una ultrabiomicroscopia en el ojo derecho encontrando córnea con edema, celularidad en cámara anterior y desplazamiento del diafragma iridocristaliniano y cierre angular, y rotación anterior del cuerpo ciliar.
DiscusiónLa ultrabiomicroscopia es un examen poco invasivo, en el cual podemos valorar con detalle las características del segmento anterior y evaluar el mecanismo causante del glaucoma.
ConclusionesLa ultrabiomicroscopia es un herramienta útil ya que permite una valoración completa del segmento anterior, aun en presencia de medios opacos y ayuda a determinar la relación del cristalino con las estructuras adyacentes y el probable mecanismo del glaucoma.
There are different types of glaucoma associated with the lens, phacomorphic glaucoma is a secondary glaucoma caused by angle closure because of a mature lens obstructing aqueous outflow leading to an acute elevation of intraocular pressure and secondary optic neuropathy.
Case presentation70 years old male that complains of decreasing visual acuity from 5 years ago in the right eye that accentuates 3 days ago associated with red eye, pain, photophobia, and lacrimation.
Visual acuity right eye: Counting fingers, left eye: Perception and projection of light. Intraocular pressure in right eye: 41mmHg; left eye 12mmHg. Biomicroscopy right eye: lagophthalmos, conjunctival hiperemia, senile arc in cornea, which presents subepithelial edema and superficial punctate keratitis, anterior chamber with closed angles in all quadrants except inferior temporal which is in a grade 3 according to shaffer classification, anterior synechiae in two quadrants, pupil dilatation of 55%, white mature cataract.
An ultrabiomicroscopy was performed in the right eye finding cornea with edema, anterior chamber with cellularity, anterior iridocrystalline diaphragm displacement and angle closure, we also found anterior rotation of the ciliary body.
DiscussionUltrabiomicroscopy is a non invasive test, which can assess in detail the characteristics of the anterior segment and it can also assess the causative mechanism of glaucoma.
ConclusionsUltrabiomicroscopy is a useful tool in the evaluation of the anterior segment structures, even in the presence of opaque media and it helps us determine the relations of the lens to its adjacent structures and the likely causative mechanism of glaucoma.
El glaucoma inducido por catarata fue descrito inicialmente en el año 1900 por Gifford y von Reuss, independientemente1.
Gifford describió el glaucoma asociado con catarata hipermadura, y von Reuss describió el glaucoma asociado con absorción espontánea de material del cristalino en una capsula anterior intacta.
Subsecuentemente varios autores describieron estos tipos de glaucoma bajo diferentes nombres como glaucoma asociado con el cristalino, glaucoma facotóxico, glaucoma facogénico y finalmente glaucoma facolítico; en la actualidad se engloban todos como glaucoma inducido por el cristalino.
Los glaucomas asociados con el cristalino son una de las primeras causas de pérdida de la visión irreversible especialmente en la población rural. Es una condición prevenible y curable que lamentablemente sigue siendo una causa de ceguera en países en vía de desarrollo.
Glaucoma facomórficoLa maduración de la catarata está asociada con aumento en el diámetro anteroposterior del cristalino que lleva a un desplazamiento del diafragma iridocristaliniano2 que en algunos pacientes puede llevar a bloqueo pupilar y aposición iridotrabecular periférica.
Cuando se presenta esta aposición aumenta la presión intraocular (PIO) y lleva a signos y síntomas de un ataque agudo de glaucoma secundario por cierre angular; este es el llamado glaucoma facomórfico agudo de cierre angular.
El cierre angular facomórfico es secundario a un cristalino maduro edematizado que obstruye el ángulo de drenaje del humor acuoso, llevando a una elevación aguda de la PIO y neuropatía óptica glaucomatosa potencial si no se trata a tiempo.
El glaucoma facomórfico es una condición poco común en los países occidentales, pero se ha citado como la causa del 3.9% de las extracciones de catarata hechas en India. Los datos de prevalencia e incidencia son escasos.
Entre los factores de riesgo se encuentran la edad (mayores de 60 años) y la longitud axial acortada≤23.7mm, lo cual aumenta el riesgo de glaucoma facomórfico en 4.3 veces.
Se ha debatido también el sexo como un factor de riesgo, con una predominancia del sexo femenino, reportado tan alto como 3:1, pero este no ha sido un hallazgo consistente.
En un estudio realizado por Elgohary et al. se encontró un aumento en el grosor del cristalino y glaucoma facomórfico en pacientes con anemia de Fanconi3.
El glaucoma facomórfico se puede dar en ambos ojos con cámara anterior estrecha o en cámara anterior profunda ya que la patología se encuentra en la catarata intumescente, no en la configuración del iris como en el glaucoma primario de ángulo cerrado.
El diagnóstico de glaucoma facomórfico se basa clínicamente en un aumento de la PIO sobre 21mmhg, presencia de una catarata intumescente junto con signos de glaucoma facomórfico como edema corneal, pupila en dilatación media, inyección conjuntival, y una cámara anterior estrecha en la parte central.
El paciente refiere dolor ocular, ojo rojo, fotofobia, lagrimeo, náuseas, en ocasiones episodios de emesis y disminución marcada de la agudeza visual.
La gonioscopia puede realizarse, pero en algunos casos da pocos datos debido a la presencia de edema corneal por PIO elevada.
Es en estos casos especialmente en los que la ultrabiomicroscopia (UBM) tiene excelentes resultados en la descripción de los hallazgos del segmento anterior y ayuda en el diagnóstico de determinación del tipo de glaucoma que tiene el paciente.
Las mejoras en los sistemas de salud, el acceso a la atención médica oportuna y la aparición de nuevas y modernas técnicas quirúrgicas para el manejo de la catarata, han disminuido la incidencia de este tipo de glaucoma, sin embargo es aún un problema en países en vía de desarrollo por el poco acceso a los sistemas de salud y una expectativa de vida que cada vez va en aumento.
El fin inicial del tratamiento del glaucoma facomórfico es bajar la PIO con combinaciones de antiglaucomatosos tópicos, acetazolamida sistémica, manitol intravenoso o iridoplastia con láser de argón dependiendo del caso. En el glaucoma facomórfico el cierre angular persiste después de la iridotomía láser junto con la presencia de un cristalino que es grande para el tamaño del ojo y está «cataratoso».
Todos estos tratamientos han mostrado ser tratamientos iniciales efectivos, y una vez controlada la PIO se debe llevar al paciente a cirugía de catarata4.
La cirugía de catarata en el glaucoma facomórfico tiene más riesgos que una cirugía de catarata convencional, ya que en este hay una cámara anterior estrecha y una PIO elevada. Estos pacientes presentan además una presión vítrea positiva y el mantenimiento de una cámara anterior formada durante la cirugía de facoemulsificación es difícil; existe además un riesgo aumentado de roturas en la capsula anterior, descompensación corneal, prolapso del iris, y hemorragia supracoroidea durante la cirugía de catarata.
Al menos un 80% de los pacientes después de la cirugía de catarata no requieren medicación antiglaucomatosa y se resuelve el cuadro de glaucoma.
La UBM fue descrita originalmente por Pavlin, Sherar y Foster, y está basada en el uso de sondas de 50-100MHz las cuales proveen una resolución más fina de estructuras más superficiales. Las unidades de UBM disponibles comercialmente operan a 50MHz y proveen imágenes de resolución axial y lateral de aproximadamente 50 y 25μm, respectivamente. La penetración del sonido es de 4 a 5mm, se producen imágenes en un campo de 5×5mm con 256 líneas de imagen vertical o modo a, a una ratio de 8 imágenes por segundo5.
Por medio de la UBM se pueden medir estructuras intraoculares con una resolución axial de 5 a 10 veces mayores que el ultrasonido convencional de 10MHz.
La UBM es una técnica de ultrasonido de alta resolución que permite imágenes in vivo no invasivas de detalles estructurales del segmento anterior. Y además provee una detallada descripción de las estructuras del segmento anterior incluyendo aquellas que se encuentran ocultas tras los medios opacos con sus relaciones anatómicas y patológicas6.
La UBM nos orienta sobre el tipo de glaucoma existente y nos da una guía previa al inicio de cirugía de catarata para determinar ciertos abordajes y prever probables complicaciones.
Glaucoma por seudoexfoliaciónEl síndrome de seudoexfoliación es una patología asociada con la edad que está caracterizada por la producción y la progresiva acumulación de material extracelular fibrilar en muchos tejidos oculares7.
Es la causa identificable más común de glaucoma secundario y en algunos países representa la causa de la mayoría de los casos de pacientes con glaucoma.
La patogénesis del síndrome de seudoexfoliación y la composición exacta del material de seudoexfoliación es desconocida. Tomando como base información reciente, se evidenció la presencia de acumulación de fibras de exfoliación en los tejidos orbitarios, muestras de piel y órganos viscerales, por medio de identificación microscópica de electrones. Se ha encontrado material similar en la piel y porciones del tejido conectivo de varios órganos viscerales, tratándose de una enfermedad sistémica.
En el ojo, la seudoexfoliación está caracterizada clínicamente por material de pequeños depósitos blancos en el segmento anterior del ojo, más comúnmente en el borde pupilar y la capsula anterior del cristalino. Para realizar el diagnóstico se requiere de un examen cuidadoso con lámpara de hendidura después de dilatación pupilar, y frecuentemente pasa sin diagnóstico, llevando a problemas no esperados y complicaciones en cirugía. Además de los depósitos de seudoexfoliación es importante determinar signos indirectos de depósitos a través del segmento anterior del ojo para hacer el diagnóstico.
En la actualidad se considera el síndrome de seudoexfoliación como un desorden generalizado o sistémico de la matriz extracelular que en su componente oftalmológico ocasiona glaucoma, catarata y en ocasiones debilidad zonular que se asocia a una mayor tasa de complicaciones en cirugía.
En cuanto al uso de UBM en el síndrome de seudoexfoliación, se ha logrado caracterizar la cápsula anterior del cristalino y la zónula antes de la cirugía de catarata.
En un estudio realizado por Guo et al. publicado en el año 20068 se realizó UBM en 10 pacientes clínicamente diagnosticados con síndrome de seudoexfoliación; el diagnóstico clínico se hizo por la presencia de depósitos en la cápsula anterior del cristalino, falta de pigmento en la raíz del iris y pobre dilatación farmacológica. Cinco personas con el síndrome de seudoexfoliación se usaron como controles, el grosor de la cápsula anterior del cristalino se midió en 5 localizaciones en cada ojo: centralmente, y en la periferia del cristalino, superior, inferior, nasal y temporal; se tomaron 4 medidas en la zónula en el punto más grueso de cada fibra. La UBM también describió la presencia o ausencia de depósitos nodulares en las zónulas, y se encontró que la cápsula anterior periférica del cristalino es más gruesa en pacientes con seudoexfoliación que en el grupo control. Además los pacientes con síndrome de seudoexfoliación tenían zónulas más gruesas que los otros pacientes y presentaban depósitos nodulares. En conclusión, encontraron que la UBM es una herramienta útil para la valoración de pacientes con síndrome de seudoexfoliación y ayuda a identificar a pacientes en riesgo de presentar complicaciones quirúrgicas en cirugía de catarata.
Se ha encontrado además que existe compromiso zonular en pacientes con síndrome de seudoexfoliación unilateral9, y estos cambios pueden verse en el ojo contralateral aunque no sea evidente el material de seudoexfoliación; se encontró que la valoración prequirúrgica por UBM del estado de la zónula puede ayudar al planeamiento y prevención de riesgos en cirugía de catarata10.
En el 2002 se confirmó que con sondas de 50 y 25MHz y UBM es posible valorar compromiso zonular en seudoexfoliación y presencia de sinequias prequirúrgicamente y los cambios zonulares tempranos en el síndrome de pseudoexfoliación11, que se han agrupado en tres diferentes grupos, cambios de tipo granular, tortuosos y en abanico. Un cambio de tipo granular en la zónula puede ser el hallazgo más comúnmente encontrado ante la presencia de material de seudoexfoliación.
Como ya se ha descrito, el síndrome de seudoexfoliación es una patología que puede caracterizarse por medio de la UBM ultrasónica; consideramos e es muy importante realizar más estudios al respecto y crear una clasificación del grado de seudoexfoliación para determinar el riesgo prequirúrgico en la cirugía de catarata.
Glaucoma facolíticoEl glaucoma facolítico fue descrito por Flocks et al. en 1955. Ocurre en pacientes con catarata hipermadura y se debe a un aumento agudo de la PIO con flare marcado y células grandes en la cámara anterior.
El paciente presenta como síntomas dolor agudo en un ojo con pobre visión de larga duración, lagrimeo, fotofobia, disminución de la agudeza visual y ojo rojo. Al examen de biomicroscopia podemos encontrar hiperemia conjuntival, córnea edematosa que carece de precipitados queratósicos, ángulos abiertos, cristalino hipermaduro, en general la cápsula del cristalino está intacta, aunque puede estar adelgazada y en algunos casos se puede presentar un seudohipopion12.
La PIO usualmente es mayor de 35mmHg con ángulos usualmente abiertos. Se pueden presentar parches blancos en la cápsula anterior del cristalino debidos a fagocitosis de las proteínas del cristalino por macrófagos.
Algunos pacientes muestran evidencia de estrechez angular o rotura en la cápsula posterior del cristalino. Las células grandes en la cámara anterior son macrófagos con material cristaliniano fagocitado. Se pueden apreciar también partículas iridiscentes en el acuoso que representan cristales de oxalato de calcio y colesterol.
Estos fagocitos mononucleares cubren la superficie anterior del iris y la capsula del cristalino y se acumulan en el ángulo de la cámara anterior, tapando la malla trabecular y llevando a elevación de la PIO y glaucoma.
En un reporte de caso presentado por Mavrakanas et al. en el año 2012, se encontró que el glaucoma facolítico puede darse como resultado de salida súbita de proteínas liquefactas del cristalino solas en el humor acuoso a través de roturas microscópicas no traumáticas de la cápsula anterior del cristalino13.
El diagnóstico es clínico pero se puede también establecer con paracentesis del fluido de la cámara anterior y búsqueda en la muestra de macrófagos con material del cristalino.
El tratamiento inicial es la reducción de la PIO con agentes hipotensivos tópicos y sistémicos como acetazolamida y/o hiperosmóticos, seguidos de una extracción de catarata temprana.
Los pacientes pueden requerir tratamiento a largo plazo para glaucoma y en ocasiones cirugía filtrante.
Glaucoma pigmentarioEs usualmente bilateral y simétrico, representa del 1-1.5% de todos los glaucomas. Es más común en hombres (78-93%). Usualmente ocurre en jóvenes y miopes.
Este tipo de glaucoma es secundario a un síndrome de dispersión pigmentaria, el cual se da por la liberación de pigmento del epitelio pigmentado del iris por fricción iridozonular y depósito de gránulos de pigmento liberado en las estructuras del segmento anterior, especialmente detrás del cristalino, en la inserción de la zónula, y en la cápsula posterior del cristalino, produciendo el anillo de Zentmayer14.
La clásica tríada consiste en pigmentación del endotelio corneal (huso de Krukenberg), transiluminación de la media periferia radial del iris y pigmentación trabecular densa. En la gonioscopia se aprecia una malla trabecular densamente pigmentada, contorno periférico del iris cóncavo y línea de Sampaolesi15.
El tratamiento consiste en disminución de la PIO por medio de agentes hipotensivos tópicos. La iridotomía láser periférica Nd:YAG láser rectifica el ensanchamiento posterior del iris y reduce la necesidad de medicamentos requeridos para controlar el glaucoma16.
Presentación del casoPaciente masculino de 70 años que consulta por disminución progresiva de la agudeza visual por el ojo derecho (OD) desde hace 5 años y mayor disminución de la visión por el mismo ojo desde hace 3 días asociado a dolor ocular, ojo rojo, fotofobia y lagrimeo. Como antecedentes personales el paciente presenta hipertensión arterial desde hace 4 años en tratamiento y control adecuado. Como antecedente oftalmológico presenta queratopatía bullosa seudofáquica en ojo izquierdo (OI) de 10 años de evolución, con posterior retiro del lente intraocular; en el momento del examen, con afaquia en el OI.
Examen oftalmológico: agudeza visual sin corrección OD, cuenta dedos; OI: percepción y proyección de luz. PIO OD: 41mmHg; OI: 12mmHg. No se presenta aumento de PIO a la supraducción.
Biomicroscopia OD: lagoftalmos, conjuntiva con hiperemia difusa 2+, gerontoxon en córnea, la cual presenta edema subepitelial y queratitis punteada superficial, cámara anterior con ángulos cerrados en todos los cuadrantes excepto temporal inferior el cual está en grado 3 según clasificación de Shaffer, sinequias anteriores en 2 cuadrantes, dilatación pupilar del 55%, y catarata madura blanca.
Biomicroscopia OI: conjuntiva hiperémica, córnea opaca, vascularizada con puntos de sutura en conjuntiva superior, afaquia.
Fondo de ojo de ambos ojos no valorable, por lo que se realizó una ecografía modo B de OD, encontrando un ojo fáquico, vítreo con mínimas opacidades, hialoides parcialmente desprendida, retina y coroides aplicada, y la excavación del nervio óptico es amplia y profunda.
Longitud axial: 23.16; grosor del cristalino: 5.66; índice de cristalino: OD: 2.44 aumentado.
Se realizó una UBM con el equipo Paradigma (Paradigm Medical Industries, Salt Lake City, Utah. EE. UU.), el cual cuenta con una sonda de frecuencia de 50MHz, encontrando en el OD córnea con edema, con grosor central de 521μ, cámara anterior 1.701mm, presencia de celularidad en cámara anterior, con presencia de material de seudoexfoliación sobre cápsula anterior del cristalino, y aumento de la densidad en cristalino con evidencia de desplazamiento del diafragma iridocristaliniano y consecuente cierre angular, presencia de rotación anterior del cuerpo ciliar, no existe un sulcus o espacio entre el cuerpo ciliar y la parte posterior del iris, ya que el cristalino aumentado de tamaño desplaza anteriormente el cuerpo ciliar (figs. 1–3). Se aprecian depósitos puntiformes de mediana-alta brillantez en cápsula anterior del cristalino así como celularidad y aumento en la densidad del cristalino.
Como manejo inicial se coloca carga de manitol, posterior a esto presenta descenso de la PIO OD: 31mmHg, OI: 8mmHg.
Se deja manejo tópico con moxifloxacino 0.5% cada 3h, Krytantek (dorzolamida 20mg, maleato de timolol 5mg, tartrato de brimonidina 2mg) cada 12h, acetazolamida tabletas×250mg/12h, acetato de prednisolona 1% cada hora, hialuronato de sodio×4mg/3h.
Se le realiza al paciente cirugía de extracción de catarata por facoemulsificación con ayuda de ganchos de retracción iridiana e implante de lente intraocular en ojo derecho sin complicaciones.
En el control posquirúrgico en el paciente se observa mejoría de los síntomas y agudeza visual de 20/60 en OD, papila naranja con excavación del 85%, emergencia central de vasos, mácula sin brillo, retina aplicada y fondo coroideo.
El paciente presenta opacidad de cápsula posterior por lo cual se realiza capsulotomía láser posterior.
El paciente persiste con PIO elevada de 28mmHg que no mejora a pesar de manejo médico con nepafenaco 0.1%/6h, acetato de prednisolona 1%/3h, acetazolamida tabletas×250mg/8h, Krytantek (dorzolamida 20mg, maleato de timolol 5mg, tartrato de brimonidina 2mg) cada 12h, cloruro de potasio×500mg/24h, por lo que se propone implante de válvula de Amhed modelo FP7 de plato flexible en ojo derecho.
DiscusiónEl glaucoma facomórfico se asocia con una PIO elevada y edema corneal por lo cual la valoración del paciente con la gonioscopia nos puede dar poca información debido a la opacidad de medios.
La UBM es una herramienta útil para la valoración de estos pacientes por tratarse de un examen poco invasivo, en el cual podemos valorar con detalle las características del segmento anterior de los pacientes con glaucoma facomórfico y evaluar el mecanismo causante del glaucoma que en este caso sería un desplazamiento del diafragma iridocristaliniano.
La valoración del paciente con sospecha de glaucoma facomórfico por UBM nos da información importante sobre la profundidad de la cámara anterior, el estado del cristalino para así poder prever posibles complicaciones en la cirugía de catarata que es el tratamiento de elección en estos pacientes.
En nuestro reporte de caso continúa aumentada la PIO a pesar del manejo quirúrgico y terapia médica. Se considera que el paciente tenía sobreagregado un glaucoma por seudoexfoliación que no fue diagnosticado clínicamente, pero con la ayuda de la UBM se evidencio la presencia de material de seudoexfoliación en cámara anterior, y capsula anterior del cristalino, lo que explicaría que a pesar de tener ángulos abiertos tras la cirugía de catarata, persistan PIO elevadas por lo cual requiere procedimiento adicional para control del glaucoma.
Consideramos que este es un caso en el cual la UBM dio una orientación diagnóstica sobre la etiología de la enfermedad a pesar de los medios opacos del examen clínico.
ConclusionesEl glaucoma facomórfico se debe a un cierre angular secundario causado por un aumento en el grosor del cristalino por catarata avanzada que obstruye el ángulo de drenaje del humor acuoso, llevando a una elevación aguda de la PIO y a una neuropatía óptica glaucomatosa potencial si no se trata a tiempo.
En algunos casos se puede asociar al glaucoma por seudoexfoliación el cual es un desorden sistémico en el que se da una producción y progresiva acumulación de material extracelular fibrilar en muchos tejidos oculares, causando taponamiento en malla trabecular y aumento de la PIO.
La UBM es una herramienta útil en la valoración de estos pacientes ya que nos permite una valoración completa de las estructuras del segmento anterior, aun en presencia de medios opacos, y nos permite determinar la relación del cristalino con las estructuras adyacentes y el probable mecanismo causante del glaucoma.
En este caso se ilustró claramente cómo la UBM puede ser usada para el diagnóstico diferencial en diferentes tipos de glaucoma ante la presencia de medios opacos.
Responsabilidades éticasProtección de personas y animalesLos autores declaran que para esta investigación no se han realizado experimentos en seres humanos ni en animales.
Confidencialidad de los datosLos autores declaran que han seguido los protocolos de su centro de trabajo sobre la publicación de datos de pacientes.
Derecho a la privacidad y consentimiento informadoLos autores declaran que en este artículo no aparecen datos de pacientes.
FinanciamientoLos autores no recibieron patrocinio para llevar a cabo este artículo.
Conflicto de interesesLos autores declaran no tener ningún conflicto de intereses.