Objetivo: Conocer el efecto en el grosor corneal del entrecruzamiento de lamelas de colágena con Luz UVA y riboflavina, en pacientes con edema corneal secundario a pérdida endotelial posquirúrgica.
Material y métodos: Estudio prospectivo, longitudinal y experimental. Se realizaron estudios previos y posteriores al tratamiento de paquimetría ultrasónica, histéresis corneal y presión intraocular (PIO) corregida. El seguimiento de los pacientes fue al primer día, primera semana y al primer, segundo, tercero y sexto mes de aplicado el tratamiento.
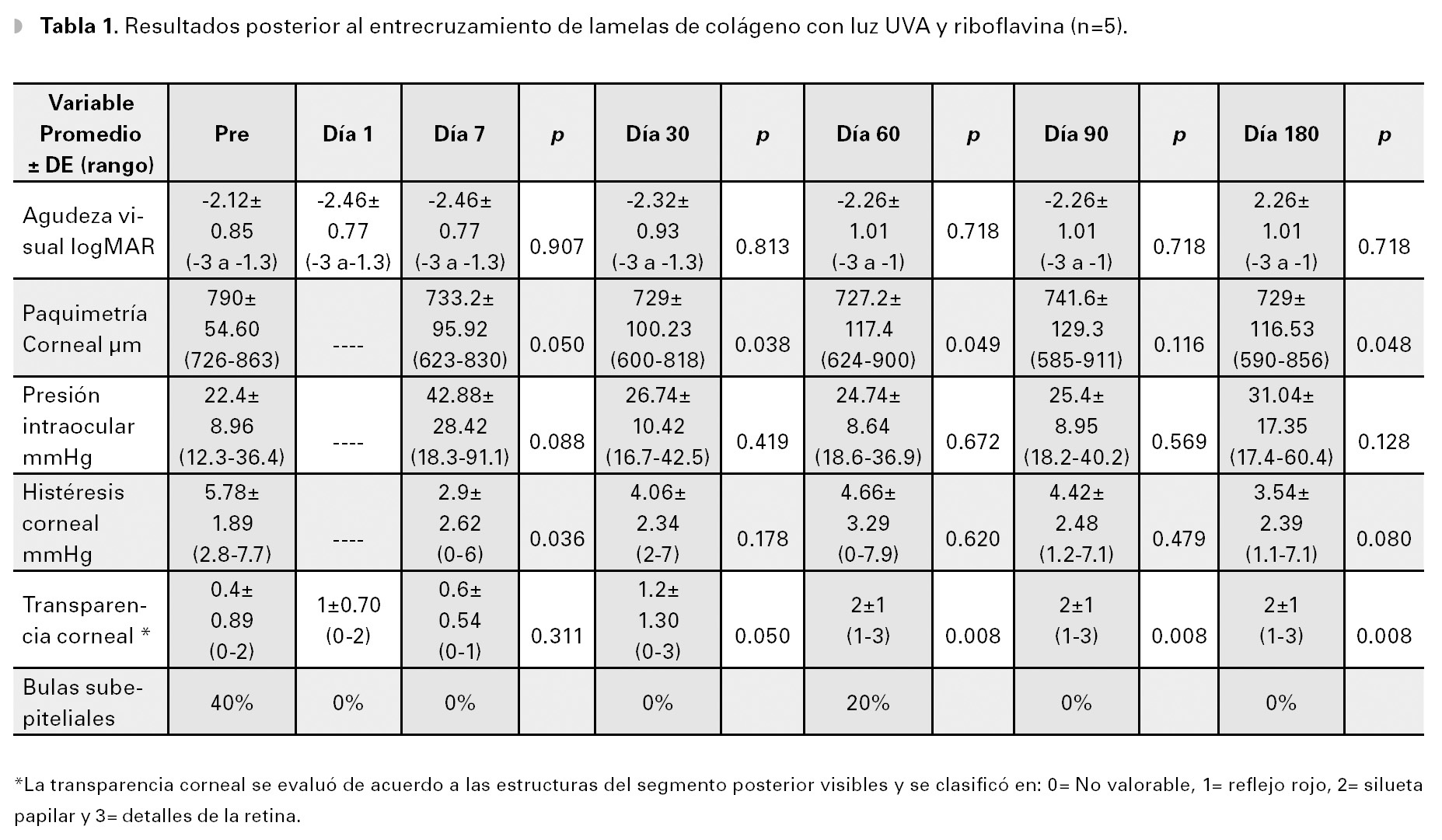
Resultados: Se incluyeron cinco pacientes, tres del sexo masculino (60%), con una edad promedio de 67.4 ± 5.7 años. La paquimetría disminuyó de 790 ± 54.6 a 729 ± 116.5 μm (p=0.04) a los seis meses postratamiento, en la transparencia corneal hubo una mejoría de 0.4 ± 0.89 a 2 ± 1 (p=0.008). El resto de las variables no tuvieron variaciones estadísticamente significativas.
Conclusiones: En este estudio piloto de cinco pacientes, observamos que el tratamiento de crosslin-king corneal con rIboflavina al 0.1% y luz UVA de 370 nm, produce una disminución del grosor corneal central y un aumento en la transparencia de la córnea, que se mantiene al menos por seis meses.
Objective: To know the effect in the central corneal thickness of the corneal collagen crosslinking with ultraviolet A light and Riboflavin in patients with corneal edema secondary to seudophakic endothelial loss.
Material and Methods: Prospective, longitudinal and experimental study, we included patients with corneal edema secondary to pseudophakic endothelial loss. After and before treatment with crosslinking we made study of ultrasound pachymetry, corneal hysteresis and intraocular pressure was measured. Follow up was made at first day, first week and first, second, third and sixth months after treatment.
Results: Five patients, three men (60%) were included with a mean age 67.4 ± 5.7 years. At six months the central corneal thickness decrease from 790 ± 54.6 to 729 ± 116.5 (p= 0.04) μm and this difference was statistically significant, corneal transparency also improve from 0.4 ± 0.89 to 2 ± 1(p=0.008). All the other variables have no statistically significant changes.
Conclusions: In this pilot study of five patients, the crosslinking treatment produce a decrease in the central corneal thickness and an improvement in the corneal transparency that continues at least for the first six months post treatment.
¿ Introducción
Una de las funciones principales de la córnea es la refracción, para que esta se lleve a cabo es necesario que la córnea se encuentre transparente. Esto es posible gracias a un epitelio y endotelio regular, la disposición anatómica de las lamelas de colágeno -componen el estroma corneal- y de manera trascendente a la hidratación corneal, que es normalmente de 3.5 g de H2O/g, de peso seco. Esta hidratación, aumenta de forma lineal con el crecimiento del espesor corneal.1
El estroma corneal tiene una tendencia inherente a absorber agua y a hincharse. Esta propiedad refleja la capacidad de unión de agua de los proteoglicanos, en la matriz extracelular. El edema del estroma se produce en la sustancia fundamental, lo que conduce a un aumento de la distancia entre las fibrillas de colágeno.2
En córneas con un grosor normal, la presión de imbibición es de aproximadamente 50 mmHg. Esta presión está inversamente relacionada, con el espesor corneal.3 Cuando el grosor corneal duplica lo normal (1 mm), la presión de imbibición disminuye a cero, lo que produce un edema corneal total e irreversible.4
Hasta el momento, el único tratamiento cuando se ha establecido una descompensación corneal endotelial, es el trasplante de toda la córnea o del endotelio corneal. Reportes recientes5-8 han demostrado la seguridad y eficacia del uso del entrecruzamiento de lamelas de colágeno corneal crosslinking, con riboflavina y luz UVA (CXL), como tratamiento de la descompensación endotelial de la córnea.
¿ Material y métodos
Se realizó un estudio piloto, prospectivo, longitudinal y experimental. Se incluyeron pacientes con diagnóstico de descompensación corneal, secundaria a pseudofaquia. A todos los pacientes se les explicó la naturaleza experimental del tratamiento, firmaron el consentimiento para la realización del mismo.
Los pacientes tuvieron un examen oftalmológico completo, que incluyó las siguientes variables: agudeza visual mejor corregida (logMAR), presión intraocular (PIO), evaluación del segmento anterior y posterior, de acuerdo a la opacidad de medios.
Se realizaron estudios previos y posteriores al tratamiento de crosslinking, con riboflavina de fotografía clínica de la córnea, paquimetría ultrasónica, histéresis corneal (HC) y PIO corregida (Ocular Response Analyzer®, Reichert, Inc, New York).
La aplicación del crosslinking con riboflavina y luz UVA, se realizó con la técnica convencional descrita por Wollensak.9 Para la aplicación del tratamiento, se utilizó riboflavina al 0.1% hipotónica (290 mOsm/L), con Dextrán al 20% y libre de conservadores (Ricrolin ®, SOOFT Italia S.p. Florencia,Italia). La fuente de luz UV de 370 nm utilizada, fue la CBM Vega Xlink Crosslinking System (C.S.O. Costruzione Strumenti Oftalmici S.r.l. ® Florencia, Italia). Se realizó una remoción mecánica del epitelio corneal de 9 mm, previa aplicación tópica de riboflavina al 0.1% cada 2.5 minutos durante 15 minutos, se irradió la zona desepitelizada con luz UVA y se aplicó ricrolin cada 2.5 minutos, hasta completar 30 minutos. Al finalizar el tratamiento, se colocó un lente de contacto terapéutico, el cual se retiró a los siete días y se indicó tratamiento posoperatorio con un antibiótico de amplio expectro (Zymar®, Allegan) y lubricantes libres de conservadores (Lagricel ®, Laboratorios Sophia), durante 10 días.
El seguimiento de los pacientes fue al primer día, primera semana y al primer, segundo, tercero y sexto mes de aplicado el tratamiento, así como estudios de paquimetría ultrasónica y medidas de biomecánica corneal.
La transparencia corneal se evaluó de acuerdo a las estructuras del segmento posterior visibles, y se clasificó en: 0= no valorable, 1= reflejo rojo, 2= silueta papilar y 3= detalles de la retina. Además de la transparencia corneal y el grosor, se evaluó la aparición de bulas subepiteliales previo y posterior al tratamiento.
El análisis estadístico se realizó mediante una prueba paramétrica de T pareada. Se considero la significancia estadística con una p igual o menor a 0.05. Los resultados se confirmaron con la prueba no paramétrica de Mann Whitney.
¿ Resultados
Se incluyeron cinco pacientes, tres pertenecientes al sexo masculino (60%), con una edad promedio de 67.4 ± 5.7 años (rango 61 a 73 años). Tres pacientes tuvieron enfermedades asociadas: tres glaucoma y uno diabetes mellitus. Los pacientes con glaucoma estaban manejados con maleato de timolol al 0.5%, tartrato de brimonidina al .2% y clorhidrato de dorzolamida (Krytantek ®, Laboratorios Sophia) y dos pacientes, tenía un implante valvular de Ahmed.
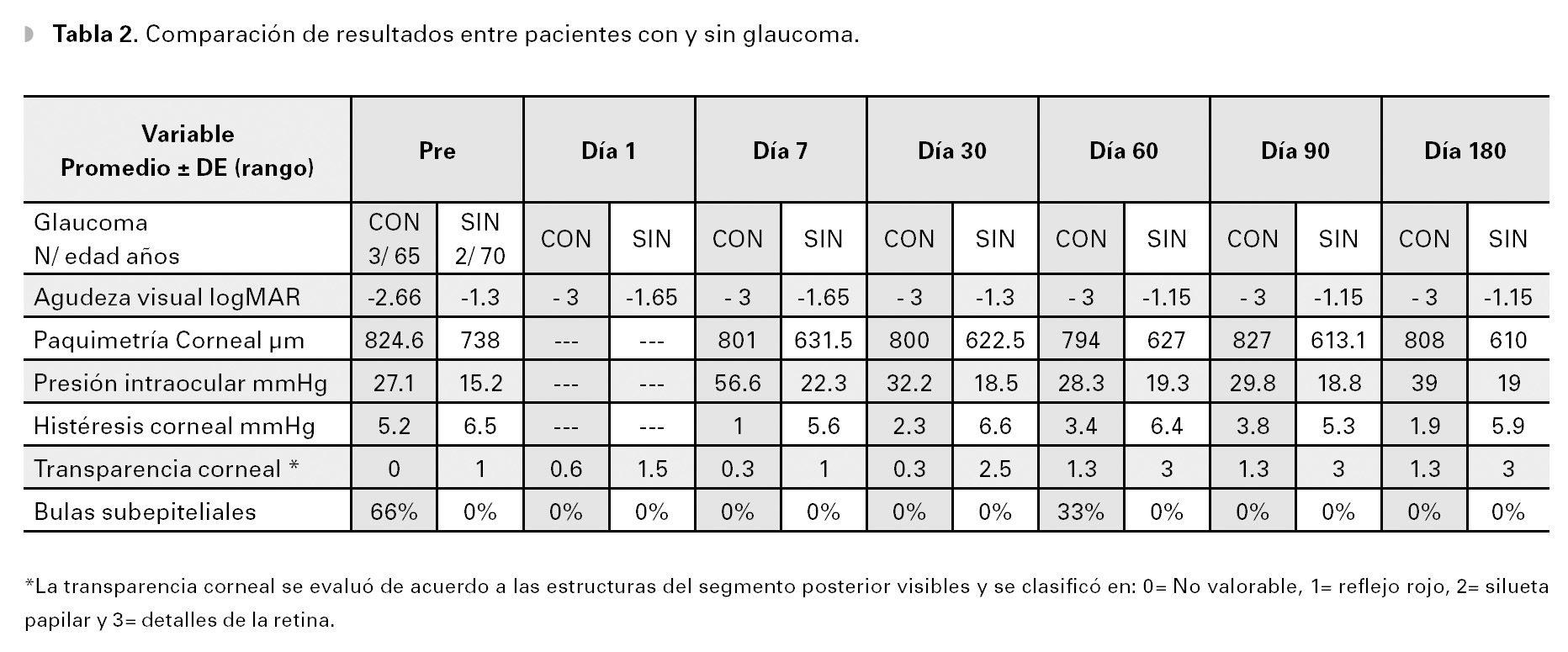
El grosor corneal central y la transparencia de la córnea, tuvieron un cambio estadísticamente significativo a lo largo del estudio, todas las variables estudiadas pre y posoperatorias, así como su análisis estadístico se presentan en la Tabla 1. Los resultados divididos por la presencia o no de glaucoma, se indican en la Tabla 2.
La agudeza visual preoperatoria varió entre percepción de movimiento de manos hasta 20/400. Dos pacientes presentaron percepción de movimiento de manos, un paciente cuenta dedos a 1 m y dos pacientes 20/400. Al final del estudio, solo un paciente mejoró la agudeza visual de 20/400 a 20/200. Otro paciente con 20/400 no mejoró, debido a la presencia de una cicatriz macular atrófica, secundaria a degeneración macular relacionada a la edad (DMRE), la cual no había sido diagnosticada previamente, debido a la opacidad de los medios que no permitía la valoración del segmento posterior. Los dos pacientes con percepción de movimiento de manos no presentaron mejoría. Por otra parte, el paciente que presentaba cuenta dedos a 1 m previo al tratamiento, perdió una línea ya que a los seis meses presentaba percepción al movimiento de manos.
Cuatro de los cinco pacientes, presentaban una opacidad corneal inicial que no permitía valorar el segmento posterior, al final del estudio en todos los pacientes hubo una mejoría de la transparencia de la córnea. En tres pacientes la mejoría se presentó desde el primer día postratamiento, y desde el segundo mes hubo una estabilización del resultado. Al final, tres pacientes mejoraron a apreciación del reflejo rojo de la retina, y en dos pacientes se pudo observar en detalle, las estructuras vasculares y el nervio óptico. Estos dos últimos pacientes, fueron aquellos que no presentaban glaucoma pretratamiento.
En cuatro de los cinco pacientes (80%), hubo una disminución del grosor corneal al final del estudio. Sin embargo, la fluctuación del grosor corneal se mantuvo durante todo el estudio y no hubo ningún momento de estabilidad del resultado. A los seis meses, el grosor corneal disminuyó de 790 ± 54.60 μm (rango de 726 a 863 μm) a 729 ± 116.53 μm (rango 590 a 856 μm), siendo esta disminución estadísticamente significativa durante todo el seguimiento con excepción del tercero mes (p=0.05, p=0.038, p=0.049, p=0.116 y p=0.048 al séptimo día, primer, segundo, tercero y sexto mes, respectivamente). La reducción de la paquimetría corneal fue mucho más importante, en los pacientes sin glaucoma, donde pasó de 738± 15.97 μm a 610±28.28 μm a los seis meses, lo cual corresponde a 17.34% (128 micras), mientras que en los pacientes con glaucoma, disminuyó de 824.6± 36.22 a 808.33± 56.19 μm (16.3 micras, 1.96%).
La PIO corregida mostró una elevación importante a la primera semana de 22.4 ± 8.96 a 42.88 ± 28.42 mmHg, y fue disminuyendo a lo largo del estudio, a los seis meses se mantuvo más elevada que antes del tratamiento (31.04 ± 17.35 mmHg). No obstante, los cambios nunca tuvieron una significancia estadística. La elevación de la PIO se presentó sobre todo en los pacientes con glaucoma, ya que en los pacientes sin glaucoma la PIO se mantuvo en valores normales, durante todo el tratamiento (PIO pretratamiento 15.2 ± 4.1 y PIO seis meses 19 ± 2.2 mmHg), con excepción de la primera semana, donde la PIO sobrepasó los 21 mmHg (22.3 ± 5.6 mmHg).
Antes del tratamiento, la histéresis corneal presentó valores bajos (5.78±1.89 mmHg), un poco menores en los pacientes con glaucoma (5.26 ± 2.45 mmHg), comparado a los pacientes sin glaucoma (6.55 ± 0.63 mmHg). Posterior al tratamiento, disminuyó todavía más especialmente en el séptimo día, donde disminuyó a 2.9 ± 2.62 mmHg, y un valor a los seis meses de 3.54 ± 2.39 mmHg, esto debido a una gran disminución en los pacientes con glaucoma (HC pre 5.26± 2.45 vs HC pos 1.96 ± 0.85 mmHg). Al analizar los cambios generales, las diferencias encontradas fueron estadísticamente significativas (p=0.036), solo a los siete días postratamiento, al primer, segundo, tercero y sexto mes, la histéresis corneal aumentó y la diferencia con el valor pretratamiento, no fue estadísticamente significativa.
Antes de iniciar el tratamiento, dos pacientes con diagnóstico de glaucoma, habían presentado en varias ocasiones ruptura de bulas subepiteliales, que requirieron del uso de lentes de contacto terapéuticos para su manejo. Durante el estudio, uno de estos pacientes, presentó una recurrencia de bulas subepiteliales, que al romperse ocasionó un cuadro de dolor, lagrimeo y ojo rojo, lo cual requirió del uso de lente de contacto terapéutico para su control.
No se presentó ninguna complicación a nivel corneal, tales como infección, retardo en la cicatrización, entre otros, durante la aplicación del tratamiento o en el seguimiento de seis meses.
¿ Discusión
Desde el primer reporte del uso del crosslinking corneal, por Spörl y colaboradores10 hace más de una década, el CXL ha sido ampliamente estudiado y sus efectos en la estabilización del queratocono son bien conocidos.11 Recientemente se han descrito otros posibles usos,12 en pacientes con úlceras corneales infecciosas,13 defectos epiteliales14 y como manejo del edema corneal por disfunción endotelial.5-8
La hidratación normal de la córnea es de 3.45. Si la hidratación aumenta a 6.8 o hasta el 87% del peso de la córnea, el grosor corneal se multiplica al doble. El control de la hidratación corneal está dado principalmente, por el efecto de barrera del epitelio y endotelio corneal, la bomba de Na-K dependiente de ATP, la capacidad de atraer agua (presión de imbibición) propia de los proteoglicanos contenidos en el estroma corneal, la PIO y la evaporación de agua, desde la superficie de la córnea.15
El efecto del CXL en la hidratación corneal es tanto fisiológico como anatómico, en primer lugar cuando existe edema corneal, la presión de imbibición disminuye debido al aumento del grosor corneal, puesto que existe una relación inversa entre la paquimetría corneal y la presión de imbibición.3 Además, el aumento del grosor corneal también modifica la influencia de la PIO sobre la presión de imbibición, debido a que en condiciones normales es necesario una PIO de 55 mmHg, para que aparezca edema epitelial, pero si el grosor aumenta a 600 micras, la presión necesaria para superar la presión de imbibición disminuye a 30 mmHg,15 y si el grosor es de 1 mm, la presión necesaria es igual a 0 mmHg.4 Por lo que la disminución del edema corneal y por consiguiente, del grosor corneal provocaría que la presión de imbibición aumente, lo que al final se traduciría en pacientes con PIO normal, que no rebasaría a la presión de imbibición. También, a nivel anatómico se considera teóricamente, que el CXL aumenta la tensión del entrecruzamiento de las lamelas corneales y disminuye el espacio potencial, donde se acumula el líquido en las córneas edematosas.7,9,16
Aunque nuestro estudio demostró tener un efecto positivo al disminuir el grosor corneal central (GCC), de 61 micras en promedio (paquimetría pre 790 ± 54.60 vs 729 ± 116.53 micras, a los seis meses), al eliminar a los pacientes con glaucoma, encontramos un mayor efecto 738 ± 15.97 μm a 610 ± 28.28 μm a los seis meses. Esto corresponde a 17.34% (128 micras), mientras que en los pacientes con glaucoma disminuyó de 824.6 ± 36.22 a 808.33 ± 56.19 μm (16.3 micras, 1.96%). Lo cual pudiera explicarse tanto al uso de medicamentos, que afectan la función del endotelio corneal (Dorzolamida), como a la PIO más alta que presentaron estos pacientes (56.6 mmHg, 32.2 mmHg, 28.3 mmHg, 29.8 mmHg y 39 mmHg al séptimo día, primer, segundo, tercero y sexto mes, respectivamente) y su probable efecto sobre la hidratación, por los mecanismos antes descritos. Nuestros resultados en el GCC son similares a los reportados por Wollensak y colaboradores,17 quienes encontraron un efecto promedio de 93.67 ± 14.22μm después de ocho meses, también al de Ehlers5 de 87.4 micras y mayor a lo encontrado por Ghanem y colaboradores,8 quienes reportan una disminución del GCC de 37 micras. Sin embargo, en ninguno de los tres estudios reportaron si sus pacientes presentaban glaucoma o tuvieron un descontrol de la PIO, que pudiera explicar la diferencia de resultados, entre los cuatro estudios.
En relación a la transparencia corneal, nuestros resultados concuerdan con lo encontrado por Ghanem y colaboradores,8 quienes encontraron una mejoría de la transparencia corneal, aunque ellos la midieron con la evaluación subjetiva de la transparencia corneal y en los grados mayores de opacidad (tres y cuatro), con la visualización de detalles del iris. Debido a que en nuestro estudio ningún paciente tenía cristalino, consideramos más objetivo medir este parámetro, de acuerdo a las estructuras del segmento posterior, pues uno de los posibles usos de esta técnica, sería tratar de confirmar el estado de la retina y nervio óptico para valorar la viabilidad visual de un trasplante de córnea. Como ocurrió en uno de nuestros casos, aunque conseguimos una visualización adecuada de los detalles de la retina, el paciente no mejoró su agudeza visual, debido a una cicatriz macular asociada a DMRE atrófica, no diagnosticada previamente. Por lo cual, si le hubiéramos realizado un trasplante corneal, no presentaría mejoría visual aún con un trasplante exitoso.
La falta de efecto en la agudeza visual, a pesar de una mayor transparencia de la córnea, puede ser explicada por varios factores. En primer lugar, la presencia de glaucoma en tres pacientes, podría por sí sola justificar la visión, aún con una córnea más transparente, ya que ninguno de los pacientes con glaucoma mejoró la agudeza visual. Cabe destacar, que éstos pacientes fueron los casos con menor efecto obtenido. En los pacientes sin glaucoma, uno de ellos presentaba una alteración macular, lo cual lo dejaba sin posibilidades de mejoría, aún con un trasplante de córnea. El otro paciente tuvo una mejoría de una línea, con una córnea que permite visualizar los detalles. Esto podría explicarse, por los cambios que produce en la difracción de la luz, a pesar de grados leves de edema corneal.
Nuestros hallazgos en las características biomecánicas de la córnea de pacientes con descompensación corneal, donde encontramos una histéresis corneal disminuida 5.78±1.89 mmHg (rango 2.8 a 7.7 mmHg), concuerda con lo reportado por Del Buey y colaboradores,18 quienes encontraron una histéresis corneal de 6.9 +/- 1.8 mmHg (rango 4.6 a 11.7 mmHg), en pacientes con distrofia de fuchs. También a lo reportado por Sun y colaboradores,19 quienes presentan también disminuida la histéresis corneal en pacientes con glaucoma.
El comportamiento de las características biomecánicas posterior al crosslinking, fue muy similar al reportado por Goldich y colaboradores,20 al igual que ellos, nosotros encontramos un aumento inicial de la PIO posterior a la terapia con CXL. Estos investigadores, reportaron un incremento mayor dentro del primer mes posterior a CXL, en 10 ojos de 10 pacientes con queratocono, que fueron tratados con CXL, siendo mayor la PIO hasta los seis meses postratamiento (pre 13.6 ± 2.06 mmHg, 16.7 ± 2.40 mmHg, 16.5 ± 3.57 mmHg, 14.7 ± 2.87 mmHg al séptimo día, primer y sexto mes, respectivamente). De la misma forma, no encontramos diferencias estadísticamente significativas en la histéresis corneal posterior al CXL, salvo durante la primera semana donde a diferencia de Goldich y colaboradores,20 nosotros encontramos una disminución que fue estadísticamente significativa, mientras ellos presentan un leve aumento transitorio de la histéresis corneal, a la primera semana y primer mes postratamiento.
¿ Conclusiones
En este estudio piloto de cinco pacientes, observamos que el tratamiento de crosslinking corneal con riboflavina al 0.1% y luz UVA de 370 nm, produce una disminución del GCC y un aumento en la transparencia de la córnea, que se mantiene por al menos seis meses, en pacientes con descompensación corneal secundaria a pseudofaquia. El efecto es mayor en pacientes que no presentan glaucoma.
Se debe hacer énfasis, que este es un estudio piloto, que permite valorar la viabilidad de un estudio con un mayor número de pacientes y con las características necesarias, para probar la seguridad y eficacia de un tratamiento nuevo, como sería un estudio aleatorizado, enmascarado, que compare este tratamiento con el tratamiento estándar. Aunque no tuvimos ninguna complicación, el número de pacientes y el seguimiento tan corto, no son suficientes para corroborar la seguridad de este tratamiento.
Correspondencia: Ruperto Martínez
N° 1317 Pte. Col. Centro, Monterrey, Nuevo León, México.
Teléfono y fax: (52+) 81 8882 4228.
Correo electrónico: dr.manuel.garza@gmail.com