Investigar factores asociados al resultado visual después de tres meses de cirugía refractiva con LASEK.
Materiales y métodosEstudio retrospectivo observacional, analítico de casos y controles de base hospitalaria, realizado en el Instituto de Córnea, en Bogotá, Colombia, con un total de 140 pacientes con cirugía refractiva LASEK distribuidos en 70 casos y 70 controles. Los parámetros evaluados en el prequirúrgico fueron sexo, edad, presión intraocular, histéresis corneal, grosor corneal, equivalente esférico, en el quirúrgico como ablación corneal y en el posquirúrgico equivalente esférico, presión intraocular, queratometría y complicaciones oculares.
ResultadosEl 66.43% (n=93) de los pacientes eran mujeres y el 33.57% (n=47) hombres; la edad promedio fue de 33 años, con un mínimo de 20 años y un máximo de 54 años. Se diagnosticó miopía en el 17.86% (n=25) de los casos y astigmatismo miópico en el 82.14% (n=115). Equivalente esférico −2.82 DE 1.18 en el prequirúrgico. Durante la intervención se ocluyó el punto lagrimal al 92.14% (n=129). Al siguiente día de la intervención el 16.43% (n=23) de los pacientes presentaron dolor, con una epitelización corneal completa al siguiente día del 14.29% (n=20). El 1.43% (n=2) presentó turbidez epitelial (haze) y el 10.71% (n=15) complicaciones oculares relacionadas con ardor ocular y sensación de sequedad ocular. El modelo de regresión logística reveló que, después de ajustar por oclusión del punto lagrimal, presión intraocular y cantidad de cilindro prequirúrgico, las variables se mantuvieron significativas (p¿0.05).
ConclusionesLa oclusión del punto lagrimal durante la intervención con LASEK puede mejorar el resultado visual transcurridos tres meses después de la cirugía. La presión intraocular y la cantidad de cilindro son factores asociados a este desenlace.
To investigate factors associated with visual result after three months of refractive surgery LASEK.
Materials and methodsobservational, analytical retrospective case-control study of hospital-based, conducted at the Institute of Cornea in Bogota - Colombia, with a total of 140 patients with refractive surgery LASEK in 70 cases and 70 controls. Parameters in the presurgical as sex, age, intraocular pressure, corneal hysteresis, corneal thickness, spherical equivalent, in the surgical corneal ablation and as postsurgical spherical equivalent, intraocular pressure, eye complications keratometry and were evaluated.
Results66.43% (n=93) were female and 33.57% (n=47) men, the average age was 33 years, a minimum of 20 years and maximum of 54 years. Diagnosed with myopia in 17.86% (n=25) and myopic astigmatism in 82.14% (n=115). -2.82 Spherical equivalent of 1.18 in the preoperative. During the intervention the punctal occluded was to 92.14% (n=129). The day after surgery the 16.43% (n=23) had pain with a full corneal epithelialization the day after the 14.29% (n=20). The 1.43% (n=2) had epithelial turbidity (haze) and 10.71% (n=15) related eye complications and ocular burning sensation of dry eye. The logistic regression model revealed that after adjusting for punctal occlusion, intraocular pressure and amount of preoperative cylinder, these variables remained significant (p<0.05).
Conclusionspunctal occlusion during LASEK intervention can improve the visual outcome after three months of surgery. Intraocular pressure and the amount of cylinder are factors associated with this outcome.
La cirugía refractiva con láser es la técnica quirúrgica más frecuente para la corrección de defectos refractivos. Durante 2004 se realizaron cerca de 3,4 millones de intervenciones en todo el mundo, siendo EE.UU y el continente asiático las zonas con un mayor número de intervenciones1. El 50% de los casos realizados con la técnica LASIK se han asociado a complicaciones durante y después de la intervención2. Como alternativa, la técnica quirúrgica refractiva de superficie conocida como queratomileusis subepitelial con láser (LASEK)3 consiste en levantar el epitelio con la aplicación de alcohol al 20-25% para una posterior ablación, preservando el tejido y después recolocar el colgajo epitelial4. Con respecto a otras técnicas quirúrgicas de superficie como la queratectomía fotorrefractiva (PRK)5, este procedimiento reduce el dolor postoperatorio y la producción de opacidades epiteliales (haze), y ofrece al mismo tiempo mayor rapidez en la recuperación visual3,5,6. En comparación con la técnica LASIK, se disminuye el número de complicaciones relacionadas con el uso del microqueratomo, redundando en una mejor calidad visual en miopías bajas a moderadas6. Además, se ha reportado que al menos el 96% de los pacientes alcanzan niveles de agudeza visual de 20/40 o mejor7. El resultado visual de 20/20 después de tres meses de cirugía se ha obtenido en el 64% de los casos8. Entre los principales factores que intervienen en el resultado visual postoperatorio se incluyen la cantidad de ametropía a intervenir, la profundidad de la ablación, el espesor corneal prequirúrgico y la formación de haze. Este último a su vez puede desencadenar una disminución de la sensibilidad al contraste y regresión de ametropías9.
El propósito del presente estudio fue el de analizar los factores personales y oculares en los periodos prequirúrgico, quirúrgico y posquirúrgico, asociados con el resultado visual en la miopía y el astigmatismo miópico, a los 3 meses de cirugía refractiva con LASEK, realizado en el Instituto de Córnea en Bogotá, Colombia, durante el periodo 2010-2013.
Materiales y métodosPoblaciónEstudio observacional, analítico de casos y controles de base hospitalaria, realizado en el Instituto de Córnea, en Bogotá, Colombia. La muestra se consistía en hombres y mujeres mayores de 18 años, a quienes se realizó cirugía refractiva tipo LASEK durante el periodo 2010-2013. Se consideraron como casos aquellos participantes con agudeza visual menor de 20/25, por ser este resultado visual una complicación; y como controles a los sujetos con agudeza visual de 20/20 o mejor, después de 3 meses de cirugía refractiva con LASEK. Se revisaron 540 historias clínicas, de las cuales 140 cumplieron con los criterios de elegibilidad: en los criterios de inclusión se contempló cirugía refractiva en el ojo derecho con una evaluación topográfica normal en el mapa axial; se excluyeron 46 historias clínicas con antecedentes de cirugía ocular, 28 con retoque, 70 con uso de mitomicina C, 34 con lente fáquico, 65 con monovisión o corrección refractiva parcial y 57 con la intervención de otro cirujano. Se consolidó una muestra final de 70 casos y 70 controles. Todas las intervenciones fueron realizadas por el mismo cirujano, incluyendo en el análisis únicamente del ojo derecho para evitar el estudio de variables compartidas.
Todos los pacientes fueron sometidos a evaluación preoperatoria que incluyó el interrogatorio del estado de salud general y ocular; la agudeza visual sin corrección (AVSC); la agudeza visual con corrección (AVCC) con el sistema de notación Snellen; la autorrefractometría con el equipo Humprey; el subjetivo final; lalensometría computarizada; el examen con lámpara de hendidura; la evaluación de la película lagrimal para confirmar diagnóstico de ojo seco mediante la prueba de Schirmer, y el tiempo de ruptura la película lagrimal (TRL), Pentacam HR (Oculus GmbH. Wetzlar, Alemania), ORA (Ocular Response Analizer) (Reichert Ophtalmic Instruments), pupilometría, y el examen del fondo de ojo dilatado (Instituto de Cornea, Bogota-Colombia).
Técnica quirúrgicaLa técnica quirúrgica se basó en el protocolo estipulado por el Instituto de Córnea de Bogotá, Colombia, el cual se inicia con asepsia y antisepsia del campo operatorio, colocación del campo estéril, instilación de una gota de anestésico tópico en el ojo que se va a operar, aislamiento del área quirúrgica con campo quirúrgico estéril y colocación de blefaróstato exponiendo el globo ocular. Además, se reralizó ubicación de la mirada del paciente en dirección al punto de fijación en el láser, marca de la zona óptica, aplicación de alcohol al 20%, 3 gotas por 15 a 25 segundos y secado con esponja, seguido de lavado profuso con solución salina balanceada o Ringer fría por 90 segundos. A continuación, se llevó a cabo la separación del epitelio corneal con espátula plana, secado con esponja del lecho y los fondos de saco por 80 segundos, enfoque y aplicación del láser según programación, lavado profuso con solución salina balanceada e inserción de lente de contacto Lotrafilcon A (Air Optix Night and Day Aqua) (Bogotá-Colombia) e instilación de gotas de antibiótico y antiinflamatorios10.
Una vez finalizado el procedimiento refractivo, el cirujano realizó la oclusión del punto lagrimal a través de tapones de silicona tipo Herrick.
SeguimientoEl tratamiento postoperatorio consistió en la aplicación de lubricantes entre 15 y 30 minutos, terapia de antibióticos tipo quinolonas cada 6 horas y antiinflamatorios tipo corticoide cada 2 horas, 1 gramo diario de Vitamina C, compresas de agua fría sobre gasas estériles y anteojos oscuros de protección. Se realizaron controles a las 24 horas, y a los días segundo y cuarto, momento en que se retiró el lente de contacto terapéutico. Se llevó a cabo un control al tercer mes11.
Análisis estadísticoSe realizó un análisis descriptivo según la escala de medición de cada una de las variables. Para las cualitativas se calcularon proporciones e intervalos de confianza, y para las cuantitativas, la media y la desviación estándar (DE). El análisis crudo se hizo mediante el cálculo de odds ratio (OR) y para el análisis multivariado se implementó un modelo de regresión logística12, con un esquema de eliminación de variables hacia atrás (stepwise backward). Se estableció como criterio de exclusión del modelo un valor de p>0,212. Todos los análisis estadísticos se realizaron con el programa STATA® 13 (Statacorp lp, Texas, Estados Unidos).
ResultadosDe todos los sujetos analizados, el 66,43% (n=93) eran mujeres y el 33,57% (n=47), hombres. La edad promedio fue de 33 años (mínimo, 20 años; máximo, 54 años). El 17,14% (n=24) reportó alguna enfermedad general.
A nivel prequirúrgico, el 43,88% (n=61) presentó ojo seco, con diagnóstico mediante la valoración de lágrima con la prueba de Schirmer y el TRL antes de la cirugía; sin embargo, durante la intervención, al 92,14% de las personas (n=129) con signos aparentes o no de ojo seco se les ocluyó el punto lagrimal. El 20,71% (n=29) reportó alguna alergia ocular o sistémica, en tanto que el 27,14% (n=38) usaba de lentes de contacto blandos o rígidos. Se encontró diagnóstico de miopía en el 17,86% (n=25) de los casos y de astigmatismo miópico en el 82,14% (n=115). Al siguiente día de la intervención el 16,43% (n=23) de las personas presentó dolor evaluado mediante autorrespuesta (sí/no). No se dispuso de una escala específica para la evaluación de este síntoma. La valoración de la epitelización corneal al siguiente día de la intervención fue completa en el 14,29% (n=20).
De los 140 ojos evaluados, el 1,43% (n=2) presentó turbidez epitelial (haze) y el 10,71% (n=15), complicaciones como ardor ocular, visión borrosa y sensación de sequedad ocular. La agudeza visual se evaluó entre los meses 3 y 4 tras la cirugía refractiva, y se encontró en un 50% de la muestra (n=70) una agudeza visual de 20/20. Los demás sujetos presentaron niveles de agudeza visual: 29% (n=41) 20/25; 10% (n=14) 20/30; 7,14% (n=10) 20/40; 3,57% (n=5) 20/50.
En la evaluación prequirúrgica de la córnea se encontró un promedio de histéresis corneal de 9,23 (DE 1,32). El promedio de la presión intraocular fue de 15,53mmHg (DE 2,48); el promedio de ablación corneal, de 39,21μm (DE 13,71); el promedio de grosor corneal central, de 548μm (DE 30,43), y el promedio de queratometría simulada central (SimK), de 43,31D (DE 1,55). El promedio de equivalente esférico posquirúrgico fue de<−0,25D y el de queratometría, de 40,91D.
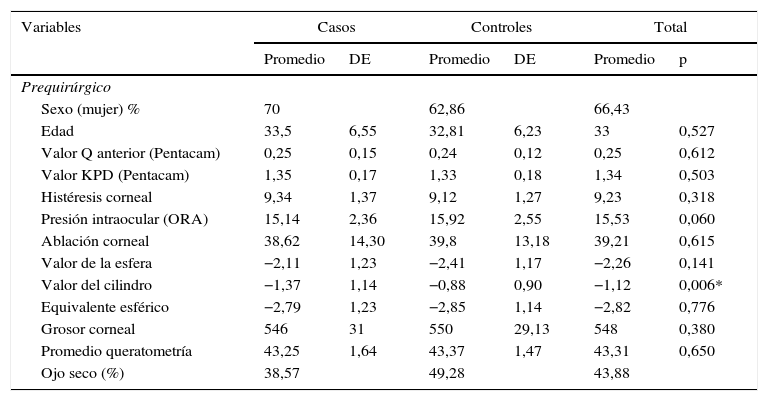
Para analizar las variables ojo seco y oclusión del punto lagrimal se generó una variable ficticia (dummy), debido a que no había ningún participante con ojo seco y sin oclusión del punto lagrimal. Estas variables fueron cualitativas-dicotómicas, y se agruparon en 3 categorías: 1) con oclusión del punto lagrimal y sin ojo seco; 2) sin oclusión del punto lagrimal y sin ojo seco, y 3) con oclusión del punto lagrimal y ojo seco. El 92,14% recibió oclusión del punto lagrimal, incluyendo a todos los que presentaron diagnóstico de ojo seco (tabla 1).
Características de la población
| Variables | Casos | Controles | Total | |||
|---|---|---|---|---|---|---|
| Promedio | DE | Promedio | DE | Promedio | p | |
| Prequirúrgico | ||||||
| Sexo (mujer) % | 70 | 62,86 | 66,43 | |||
| Edad | 33,5 | 6,55 | 32,81 | 6,23 | 33 | 0,527 |
| Valor Q anterior (Pentacam) | 0,25 | 0,15 | 0,24 | 0,12 | 0,25 | 0,612 |
| Valor KPD (Pentacam) | 1,35 | 0,17 | 1,33 | 0,18 | 1,34 | 0,503 |
| Histéresis corneal | 9,34 | 1,37 | 9,12 | 1,27 | 9,23 | 0,318 |
| Presión intraocular (ORA) | 15,14 | 2,36 | 15,92 | 2,55 | 15,53 | 0,060 |
| Ablación corneal | 38,62 | 14,30 | 39,8 | 13,18 | 39,21 | 0,615 |
| Valor de la esfera | −2,11 | 1,23 | −2,41 | 1,17 | −2,26 | 0,141 |
| Valor del cilindro | −1,37 | 1,14 | −0,88 | 0,90 | −1,12 | 0,006* |
| Equivalente esférico | −2,79 | 1,23 | −2,85 | 1,14 | −2,82 | 0,776 |
| Grosor corneal | 546 | 31 | 550 | 29,13 | 548 | 0,380 |
| Promedio queratometría | 43,25 | 1,64 | 43,37 | 1,47 | 43,31 | 0,650 |
| Ojo seco (%) | 38,57 | 49,28 | 43,88 | |||
| Quirúrgico | ||||||
| Oclusión del punto lagrimal | 87,14 | 97,14 | 92,14 | |||
| Posquirúrgico | ||||||
| Esfera | 0,18 | 0,42 | 0,086 | 0,16 | 0,13 | 0,065 |
| Cilindro | −0,25 | 0,36 | −0,11 | 0,18 | −0,18 | 0,005* |
| Equivalente esférico | 0,062 | 0,49 | 0,029 | 0,19 | −0,04 | 0,617 |
| Queratometría promedio | 40,91 | 2,05 | 40,91 | 1,52 | 40,91 | 0,660 |
| Presión intraocular | 13,13 | 2,91 | 13,48 | 2,86 | 13,3 | 0,546 |
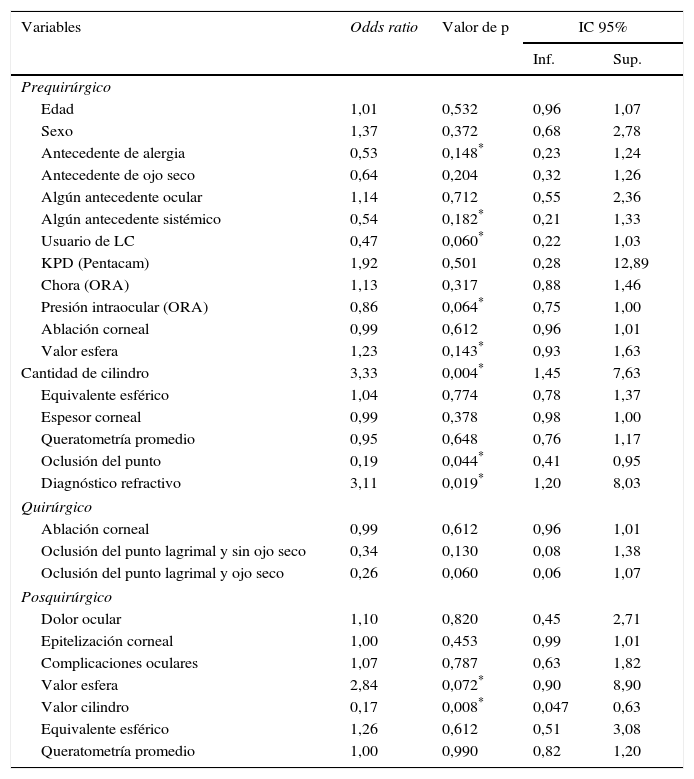
Se realizaron comparaciones crudas mediante el cálculo de OR, para la posterior construcción del modelo ajustado, utilizando un esquema de eliminación de variables paso a paso (dtepwise backward), con las siguientes variables: antecedente sistémico, alergia ocular, uso de lentes de contacto, presión intraocular, valor de la esfera y del cilindro en el prequirúrgico y posquirúrgico, oclusión de punto lagrimal y ojo seco (dummy), diagnóstico y promedio de queratometría (tablas 2 y 3).
Comparaciones crudas de agudeza visual
| Variables | Odds ratio | Valor de p | IC 95% | |
|---|---|---|---|---|
| Inf. | Sup. | |||
| Prequirúrgico | ||||
| Edad | 1,01 | 0,532 | 0,96 | 1,07 |
| Sexo | 1,37 | 0,372 | 0,68 | 2,78 |
| Antecedente de alergia | 0,53 | 0,148* | 0,23 | 1,24 |
| Antecedente de ojo seco | 0,64 | 0,204 | 0,32 | 1,26 |
| Algún antecedente ocular | 1,14 | 0,712 | 0,55 | 2,36 |
| Algún antecedente sistémico | 0,54 | 0,182* | 0,21 | 1,33 |
| Usuario de LC | 0,47 | 0,060* | 0,22 | 1,03 |
| KPD (Pentacam) | 1,92 | 0,501 | 0,28 | 12,89 |
| Chora (ORA) | 1,13 | 0,317 | 0,88 | 1,46 |
| Presión intraocular (ORA) | 0,86 | 0,064* | 0,75 | 1,00 |
| Ablación corneal | 0,99 | 0,612 | 0,96 | 1,01 |
| Valor esfera | 1,23 | 0,143* | 0,93 | 1,63 |
| Cantidad de cilindro | 3,33 | 0,004* | 1,45 | 7,63 |
| Equivalente esférico | 1,04 | 0,774 | 0,78 | 1,37 |
| Espesor corneal | 0,99 | 0,378 | 0,98 | 1,00 |
| Queratometría promedio | 0,95 | 0,648 | 0,76 | 1,17 |
| Oclusión del punto | 0,19 | 0,044* | 0,41 | 0,95 |
| Diagnóstico refractivo | 3,11 | 0,019* | 1,20 | 8,03 |
| Quirúrgico | ||||
| Ablación corneal | 0,99 | 0,612 | 0,96 | 1,01 |
| Oclusión del punto lagrimal y sin ojo seco | 0,34 | 0,130 | 0,08 | 1,38 |
| Oclusión del punto lagrimal y ojo seco | 0,26 | 0,060 | 0,06 | 1,07 |
| Posquirúrgico | ||||
| Dolor ocular | 1,10 | 0,820 | 0,45 | 2,71 |
| Epitelización corneal | 1,00 | 0,453 | 0,99 | 1,01 |
| Complicaciones oculares | 1,07 | 0,787 | 0,63 | 1,82 |
| Valor esfera | 2,84 | 0,072* | 0,90 | 8,90 |
| Valor cilindro | 0,17 | 0,008* | 0,047 | 0,63 |
| Equivalente esférico | 1,26 | 0,612 | 0,51 | 3,08 |
| Queratometría promedio | 1,00 | 0,990 | 0,82 | 1,20 |
ORA: ocular response analyzer.
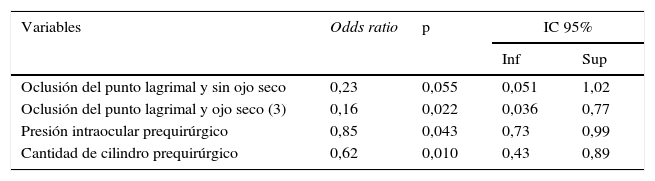
Modelo ajustado de agudeza visual
| Variables | Odds ratio | p | IC 95% | |
|---|---|---|---|---|
| Inf | Sup | |||
| Oclusión del punto lagrimal y sin ojo seco | 0,23 | 0,055 | 0,051 | 1,02 |
| Oclusión del punto lagrimal y ojo seco (3) | 0,16 | 0,022 | 0,036 | 0,77 |
| Presión intraocular prequirúrgico | 0,85 | 0,043 | 0,73 | 0,99 |
| Cantidad de cilindro prequirúrgico | 0,62 | 0,010 | 0,43 | 0,89 |
IC 95%: intervalo de confianza del 95%.
Las variables estadísticamente significativas en el modelo ajustado fueron: oclusión del punto lagrimal y ojo seco, presión intraocular y cantidad de cilindro.
DiscusiónEl objetivo de este estudio retrospectivo fue identificar los factores individuales asociados con el desempeño postoperatorio de agudeza visual en pacientes sometidos a la técnica quirúrgica LASEK para la corrección de miopía y astigmatismo miópico, ya que durante los últimos años esta técnica se ha convertido en una alternativa viable frente a otros procedimientos, y se ha relacionado con una menor frecuencia de complicaciones en la superficie ocular. Además, la técnica LASEK se ha asociado con niveles comparables de eficacia, seguridad y satisfacción del paciente para el tratamiento de la miopía de leve a moderada4. Nuestros hallazgos indican la relevancia únicamente en algunas características clínicas de los pacientes, en particular, la oclusión de puntos lagrimales, la presión intraocular y el valor del cilindro preoperatorio. Sobre la primera variable, esta puede considerarse una técnica adicional para mejorar el resultado visual posquirúrgico, en tanto que promueve la cicatrización epitelial y mejora la agudeza visual en el periodo postoperatorio temprano13.
Los grupos inicialmente conformados tuvieron diferencias no significativas respecto a características como edad, sexo, Q anterior, desviación de la potencia queratometrica (KPD) (Pentacam), histéresis corneal, (Pentacam), paquimetría y queratometria. Por su parte, los grupos mostraron diferencias significativas en los valores de cilindro prequirúrgico. En ningún caso los antecedentes oftalmológicos y sistémicos (uso de lentes de contacto, alergias, ojo seco, enfermedad ocular o sistémica) indicaron diferencias entre grupos.
Respecto a la presión intraocular, los hallazgos indican una asociación favorable con una reducción en promedio de 2,2mmHg (p>0,05). Esto, en concordancia con lo reportado en otros trabajos14, se asocia con la cantidad de defecto refractivo en el periodo prequirúrgico, así como con la reducción en el espesor y curvatura corneal tras la intervención15. Frente al antecedente de astigmatismo alto, estudios previos han reportado resultados desfavorables en pacientes con defecto refractivo superior a 2D16, asociación que tiene relación con el aumento en la esfericidad corneal, la presencia de aberraciones y cambios en los índices de regularidad corneal, lo que podría explicar la disminución de la calidad visual postoperatoria17.
Conforme a los resultados previos reportados en la literatura médica, varios ensayos clínicos encontraron que los resultados visuales con LASEK y LASIK son similares cuando se utilizan para la corrección de miopías moderadas y bajas18; sin embargo, a nuestro entender, prevalecen todavía interrogantes serios respecto a los factores pronósticos de la calidad de la corrección refractiva postoperatoria, tomando en cuenta las cualidades terapéuticas que se le han atribuido a la técnica LASEK. El presente estudio constituye el primer esfuerzo por comparar los resultados clínicos entre los pacientes sometidos a LASEK en países en vías de desarrollo, donde, a pesar de los avances tecnológicos y científicos, la cirugía refractiva sigue siendo una estrategia preventiva y terapéutica con acceso limitado.
Las observaciones de nuestro estudio tienen varias debilidades. El método no aleatorizado de selección dio como resultado un pequeño desequilibrio en el número de pacientes, con variaciones en los niveles de presión intraocular y de valores de cilindro, que se evidenciaron desde la comparación cruda de grupos. El sesgo de selección fue, al menos parcialmente, compensado porque cada paciente estaba sometido al mismo protocolo quirúrgico, el mismo cirujano y el mismo ojo para análisis; sin embargo, no puede descartarse completamente y solo permite dar alcance a nuestras inferencias en esta población específica de la ciudad de Bogotá, e invita a considerar los resultados de este trabajo como el paso inicial en el reconocimiento de los factores asociados al resultado visual postoperatorio con LASEK. Por último, a pesar de los buenos resultados visuales en la escala de Snellen y refractivos en nuestros pacientes, el estudio de seguimiento se limitó a 3 meses, tiempo en el cual no es posible asegurar la estabilidad refractiva y la seguridad, por lo que no se descarta la posibilidad de una posterior regresión o cambio de las condiciones clínicas.
En conclusión, en este estudio en 140 ojos sometidos a cirugía refractiva para la corrección de miopía y/o astigmatismo miópico, mediante la técnica LASEK, las mediciones de presión intraocular fueron significativamente diferentes. La existencia de antecedentes clínicos no afectó a los resultados, situación que motiva la consideración de que esta técnica es una alternativa de uso masivo en la población; sin embargo, las diferencias cilíndricas de los ojos analizados sientan un precedente de análisis clínico que es necesario tomar en cuenta, ya que las variaciones en los resultados posteriores de calidad refractiva se asociaron de forma significativa, incluso desde la conformación misma de los grupos. Finalmente, la oclusión de puntos lagrimales determina en buena medida el curso clínico posterior, razón por la cual la implementación de la técnica LASEK debe tomar en consideración las patologías y circunstancias especiales en las que los pacientes requieren este procedimiento, puesto que su calidad visual postoperatoria se asocia con este de forma negativa.
Responsabilidades éticasProtección de personas y animalesLos autores declaran que para esta investigación no se han realizado experimentos en seres humanos ni en animales.
Confidencialidad de los datosLos autores declaran que han seguido los protocolos de su centro de trabajo sobre la publicación de datos de pacientes.
Derecho a la privacidad y consentimiento informadoLos autores declaran que en este artículo no aparecen datos de pacientes.
FinanciamientoLos autores declaran que no se recibieron financiaciones o estímulos de ningún tipo para su realización.
Conflicto de interesesLos autores declaran no tener ningún conflicto de interés respecto a la propiedad intelectual de este trabajo.
«Los autores certifican que este trabajo no ha sido publicado ni está en vías de consideración para publicación en otra revista. Asimismo transfieren los derechos de propiedad (copyright) del presente trabajo a la Revista Mexicana de Oftalmología.