Estructurar un programa de teleoftalmología para acceder a la población vulnerable y detectar oportunamente para posterior tratamiento los casos con alto riesgo de desarrollar ceguera en nuestro país.
Material y métodosEstudio descriptivo transversal de 1,942 personas a quienes por medio de exploración guiada por un técnico certificado, bajo midriasis utilizando cámaras Visucam Lite se realizaron por lo menos 4 fotografías por ojo de cada paciente, incluyendo hoja de registro, cristalino, nervio óptico y mácula. Se incluyó a la población diabética, personas>50 años y a aquellas personas con agudeza visual<20/40 en uno o ambos ojos en 3 diferentes sedes. Dichas fotografías fueron revisadas por los autores quienes emitieron uno o varios diagnósticos, así como sugerencias de tratamiento.
ResultadosSe incluyeron 1,032 personas diabéticos y 910 no diabéticas. Cuatrocientas cincuenta y cuatro (23.3%) fueron catalogadas con un alto riesgo de desarrollar ceguera, 848 (43.6%) presentaron enfermedades que ameritaron algún tipo de revisión sin considerarse urgentes y en 640 (32.9%) no fue posible detectar ninguna enfermedad ocular. Trescientos sesenta y nueve (81%) casos con urgencia de recibir tratamiento fueron personas diabéticas. Las enfermedades oculares más frecuentemente encontradas en aquellos pacientes considerados para tratamiento urgente fueron retinopatía diabética proliferativa con características de alto riesgo (26%), edema macular clínicamente significativo (26%), desprendimiento de retina traccional diabético (11%) y catarata avanzada (10%).
ConclusiónLa población diabética resultó ser el grupo más vulnerable del programa ya que solo en el 20% no fue posible detectar ninguna enfermedad ocular, aunado al hecho de que el 81% de los casos marcados como urgentes fueron diabéticos.
To structure a Teleophtalmology program to access vulnerable population, for early detection for further treatment those pathologies with high risk to develope blindness in our country.
Material and methodsA descriptive, cross-sectional study was conducted on 1,942 subjects. Through guided examination performed by a certified photographer, under midriasis using Visucam Lite fundus cameras, were taken at least 4 photographs per eye of each patient: logsheet, lens, optic nerve and macula. Were included diabetic population, people>50 yrs and those with best corrected VA<20/40 in one or both eyes in three different locations. These photographs were reviewed by the authors who issued one or more diagnoses and also issued management suggestions.
ResultsWere included 1,032 diabetic and 910 non diabetic persons. 454 (23.3%) were classified as high risk for developing blindness, 848 (43.6%) as having a condition that required to be assessed but was not considerated as urgent and in 640 (32.9%) it was not possible to detect any ocular disease. 369 (81%) of those cases that we considered required immediate treatment were diabetic persons. Ocular conditions that more frequently were causes of call for urgent for treatment were: proliferative diabetic retinopathy with high-risk characteristics (26%), clinically significant macular edema (26%), diabetic tractional retinal detachment (11%), and advanced cataract (10%).
ConclusionThe most vulnerable group of the program was diabetic population. In only 20% of them was not possible to detect any ocular pathology, on the other hand, 81% of cases marked as urgent were diabetic.
La telemedicina es la práctica de la medicina y de sus actividades conexas por medio de sistemas de comunicación; su característica principal es la separación geográfica entre 2 o más de los agentes implicados1. La teleoftalmología permite obtener diagnósticos por medio de fotografías digitales del ojo y sus anexos lo cual puede conducir por ejemplo a la detección temprana de enfermedades que comprometen la visión especialmente en aquellos lugares en donde el especialista está presente de manera esporádica o no está accesible. La atención prestada a los pacientes es de mejor calidad de la habitual pues se cuenta con la opinión de uno o varios especialistas, basados en las mismas imágenes. Se logra realizar un seguimiento periódico a los pacientes de zonas remotas, evita migración de pacientes o justifica su traslado, permite una cobertura mucho mayor en zonas rurales y aisladas o en zonas urbanas con población desprotegida o de escasos recursos, y permite el desarrollo de redes de salud pública independientes de las redes de atención de salud2–11.
Objetivo generalEstructurar un programa de teleoftalmología asincrónico que nos permita acceder a la población vulnerable, detectar oportunamente y clasificar para posterior tratamiento los casos con alto riesgo de desarrollar ceguera.
Objetivos específicos- •
Identificar al grupo poblacional más vulnerable entre la población estudiada.
- •
Conocer la prevalencia de las enfermedades oculares que más frecuentemente causan ceguera en la población estudiada.
Se propuso un diseño descriptivo y transversal.
Criterios de inclusión- •
Personas diabéticas.
- •
Personas>50 años.
- •
Personas con agudeza visual<20/40 con su mejor corrección óptica.
- •
Personas con discapacidad física para lograr la posición correcta en la cámara digital.
- •
Personas con mala disposición para el examen y/o violentas.
- •
Personas que se negaron a firmar el consentimiento bajo información.
- •
Embarazo, sospecha o posibilidad del mismo.
Se generaron objetivos generales y específicos, acuerdos interinstitucionales de colaboración, capacitación de personal, captación de fondos y redacción de los procedimientos con el fin de estructurar un programa de teleoftalmología asincrónico.
Material y MétodosPor cada paciente se llenó una papeleta con sus datos generales, indicando además si se trató de paciente diabético o no diabético, 2 números telefónicos y cuando aplicaba, alguna dirección de correo electrónico. Se obtuvo de cada paciente o su familiar el consentimiento informado para el manejo y destino de las imágenes capturadas. A cada paciente se le indujo midriasis empleando gotas de tropicamida y fenilefrina una gota en cada ojo en 2 ocasiones cada 10min.
La toma de fotografías se realizó en 2 módulos fijos permanentes: servicios médicos municipales de Tlajomulco de Zúñiga (sede 1) con una frecuencia semanal incluyendo casos referidos por el área de medicina interna, medicina general y óptica de la Unidad. También se incluyó casos recomendados por pacientes si cumplían con los criterios del programa. En la sede 2 (Cruz Roja Delegación Guadalajara) la frecuencia de las tomas fue de lunes a viernes y se incluyeron casos referidos por el área de urgencias y a pacientes reclutados por medio de la estrategia local para promoción del programa en radio, televisión y redes sociales. El módulo itinerante (sede 3) durante 2014-2015 se trasladó a diferentes sitios programados de acuerdo a solicitudes del servicio de teleoftalmología hechas llegar a la jefatura de la Clínica (DIF Tlaquepaque, TV Azteca Jalisco, C7 Jalisco, Asociación Médica de Jalisco); para 2016 se inició actividad en el interior del estado de Jalisco de acuerdo al cronograma y listado de poblaciones contemplados por el programa (Cuquío y Tlajomulco, Jalisco).
La captura de imágenes las realizó un solo técnico, fotógrafo en oftalmología, capacitado y certificado por Carl Zeiss en la Ciudad de México para el uso nuestros equipos digitales (HMGD). Se usaron exclusivamente cámaras Zeiss Visucam Lite® donadas por la Fundación Global Vision (Tucson, Az, EE. UU.) a la Delegación Guadalajara de la Cruz Roja. La carpeta de cada paciente debió contener como mínimo: una fotografía de su ficha de registro, reflejo rojo enfocado en el cristalino, 30° centrada en la mácula, 30° centrada en el nervio óptico; opcionales 45° retina periférica superior, inferior, nasal, temporal y complementarias en caso de hallazgos en ambos ojos; las fotografías fueron después respaldadas en la nube y en un disco duro para uso exclusivo del programa. Las fotografías fueron revisadas 24h después de su toma por uno o ambos autores (IFG, DC) quienes emitieron uno o varios diagnósticos y de acuerdo a la severidad del caso.
Los pasos del programa se muestran en la figura 1.
De acuerdo a los diagnósticos emitidos, se encuadró a los pacientes como:
- •
Caso con alto riesgo de desarrollar ceguera, requiere revisión inmediata.
- •
Caso con enfermedades que ameritan revisión sin ser urgente
- •
Caso en los que no se pudo detectar ninguna enfermedad ocular.
Para este programa se generó la siguiente definición de caso con alto riesgo de desarrollar ceguera: «aquella condición o enfermedad ocular que sin intervención oftalmológica inmediata conlleva riesgo inminente de desarrollar ceguera reversible o irreversible a corto plazo» y se incluyó dentro de este rubro las siguientes entidades:
- •
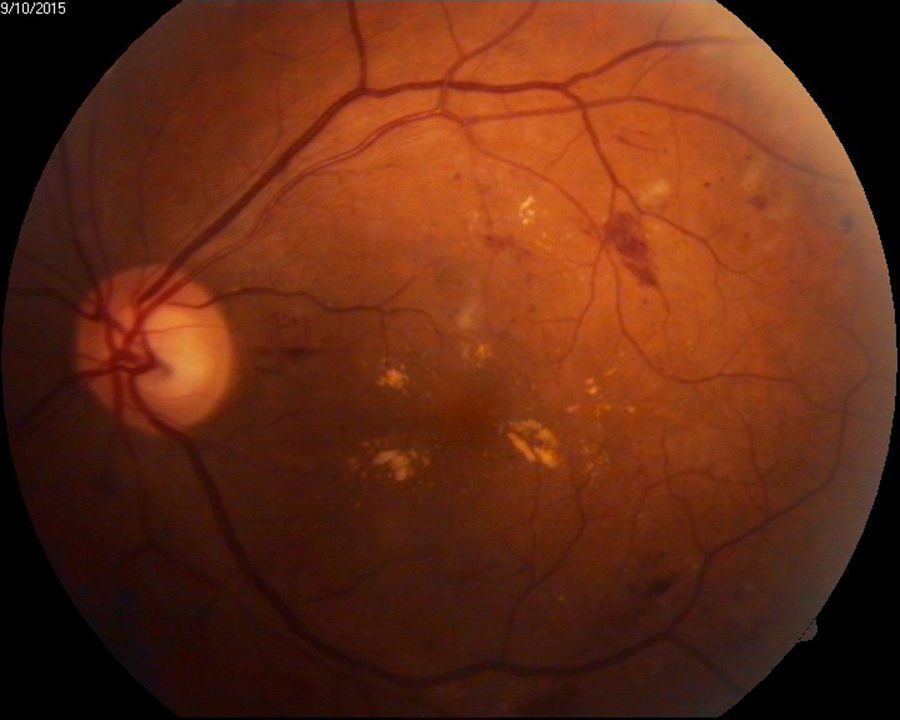
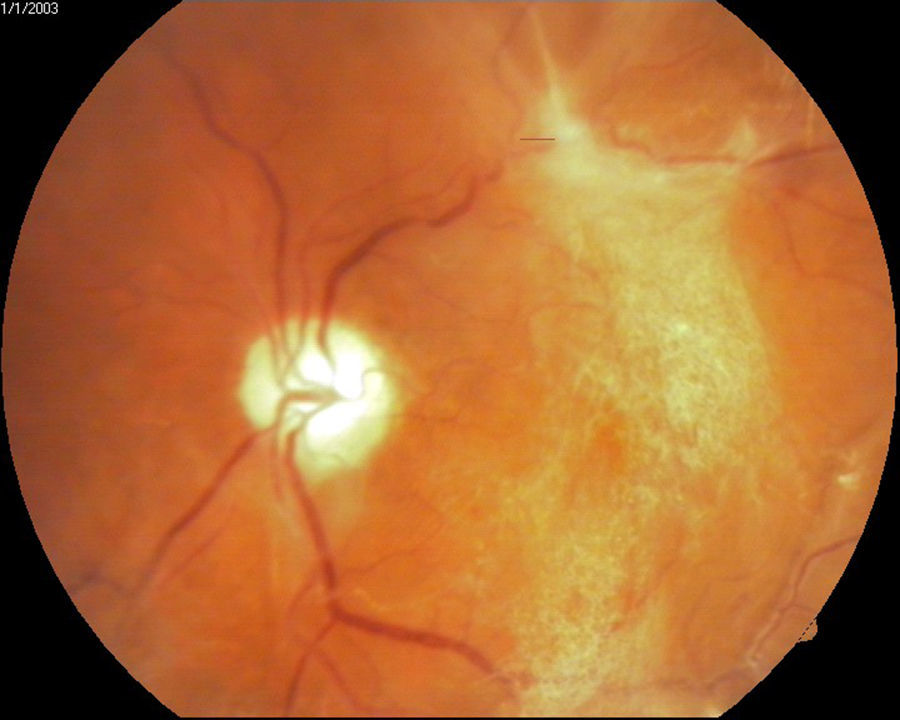
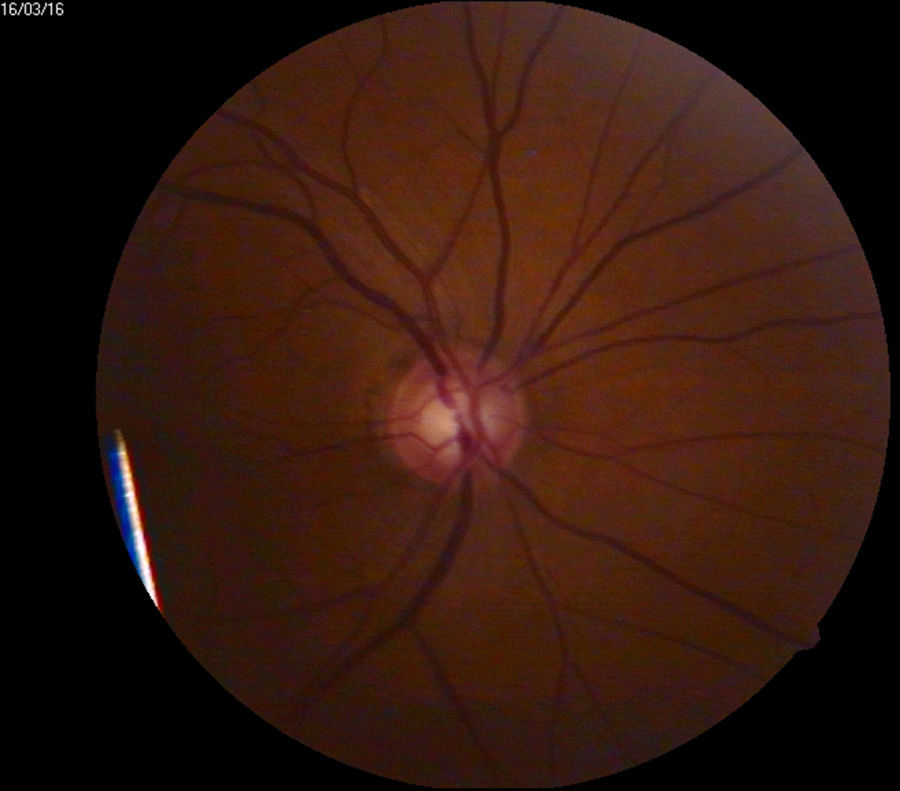
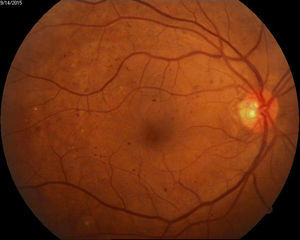
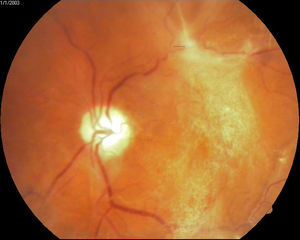
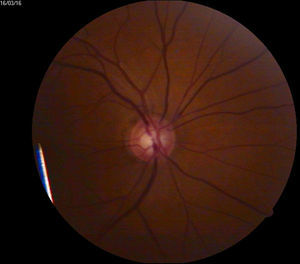
Retinopatía diabética proliferativa con características de alto riesgo de acuerdo a definición del DRS12 (fig. 2).
- •
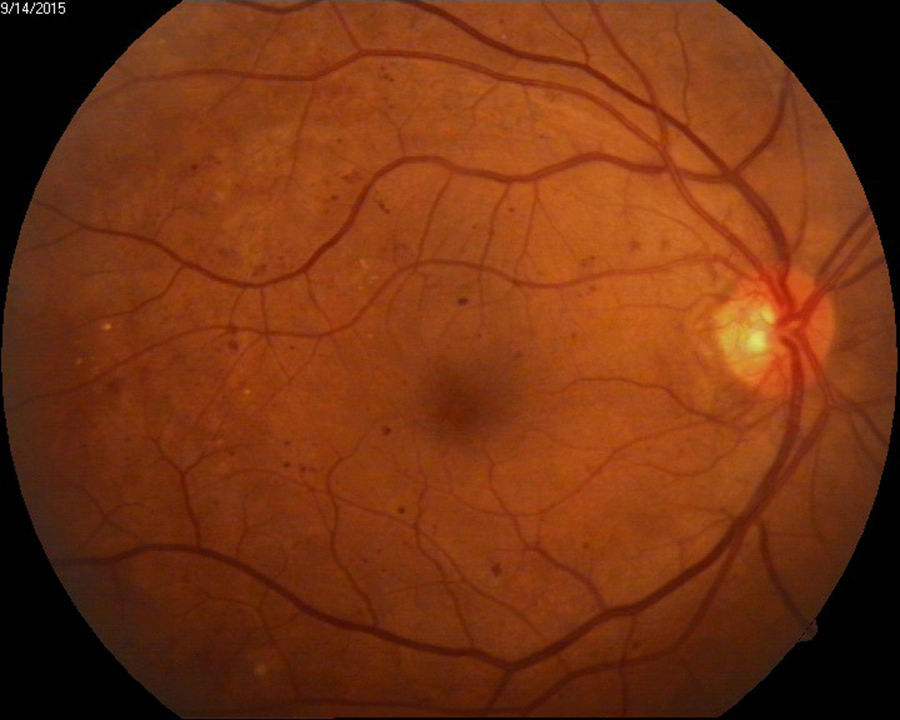
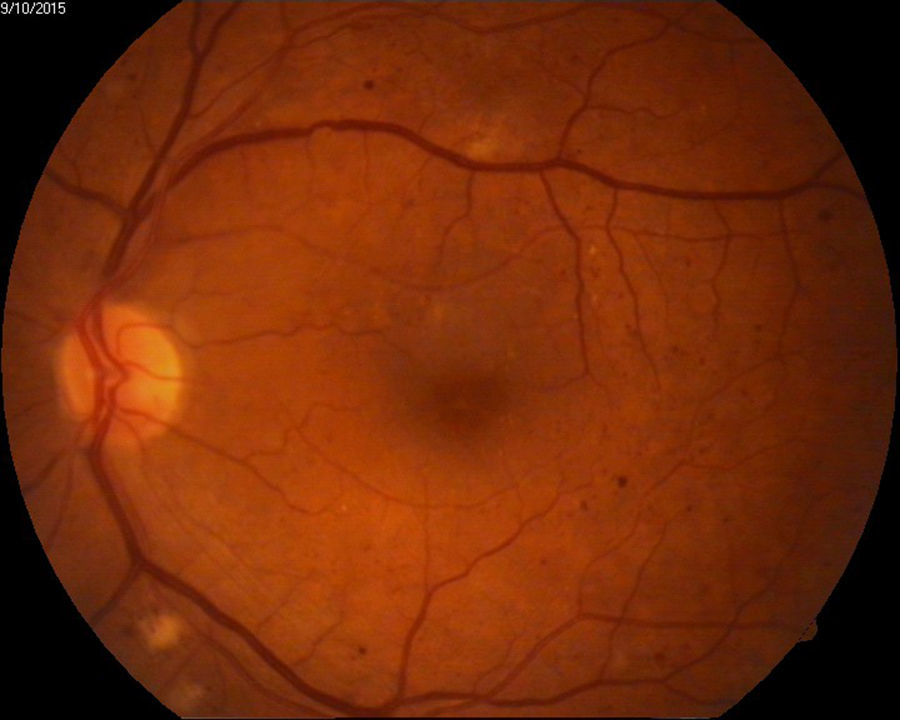
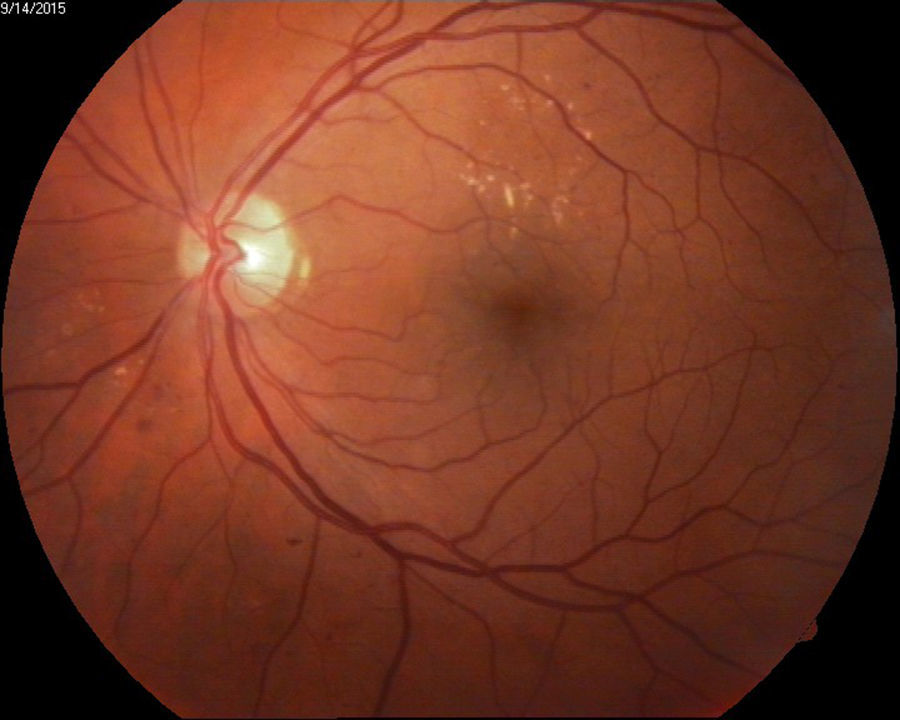
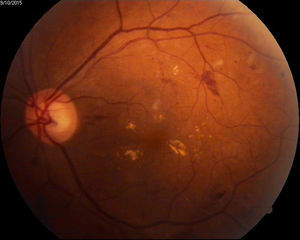
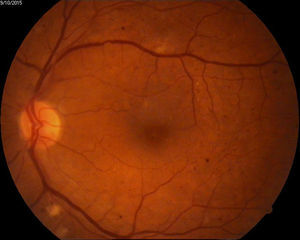
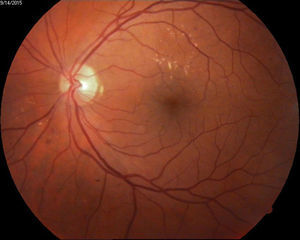
Edema macular clínicamente significativo de ambos ojos o de ojo único de acuerdo a definición del ETDRS13 (fig. 3).
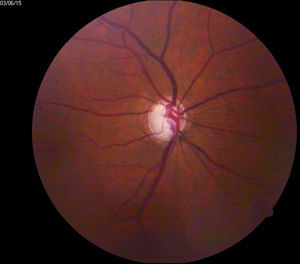
- •
- •
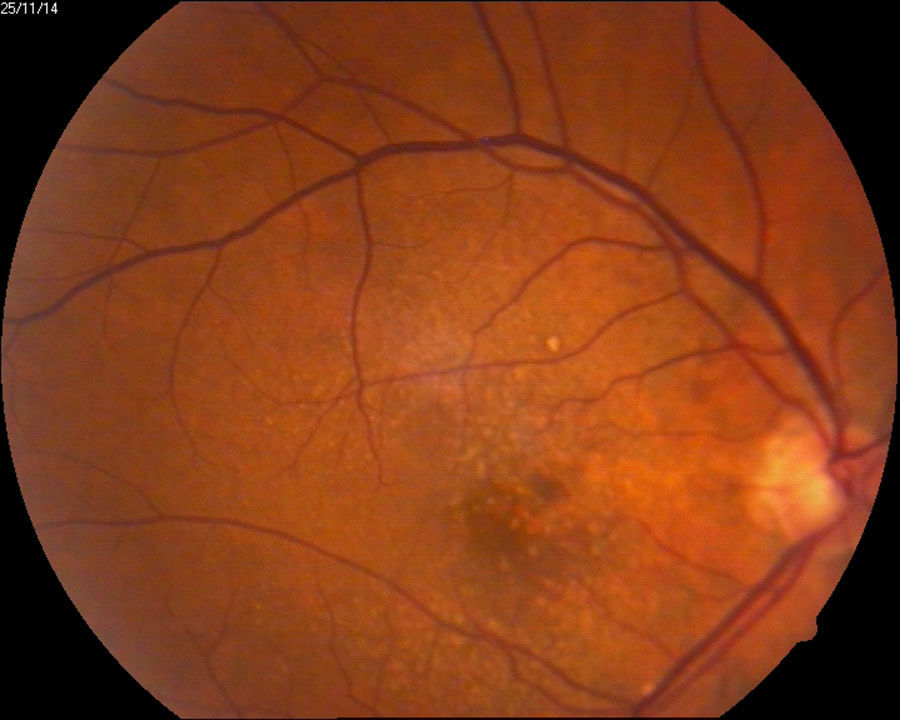
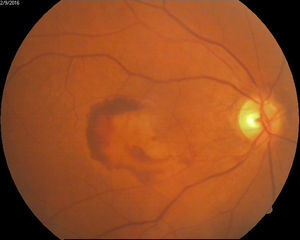
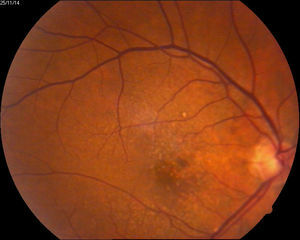
Degeneración macular relacionada con la edad húmeda15 (fig. 5).
- •
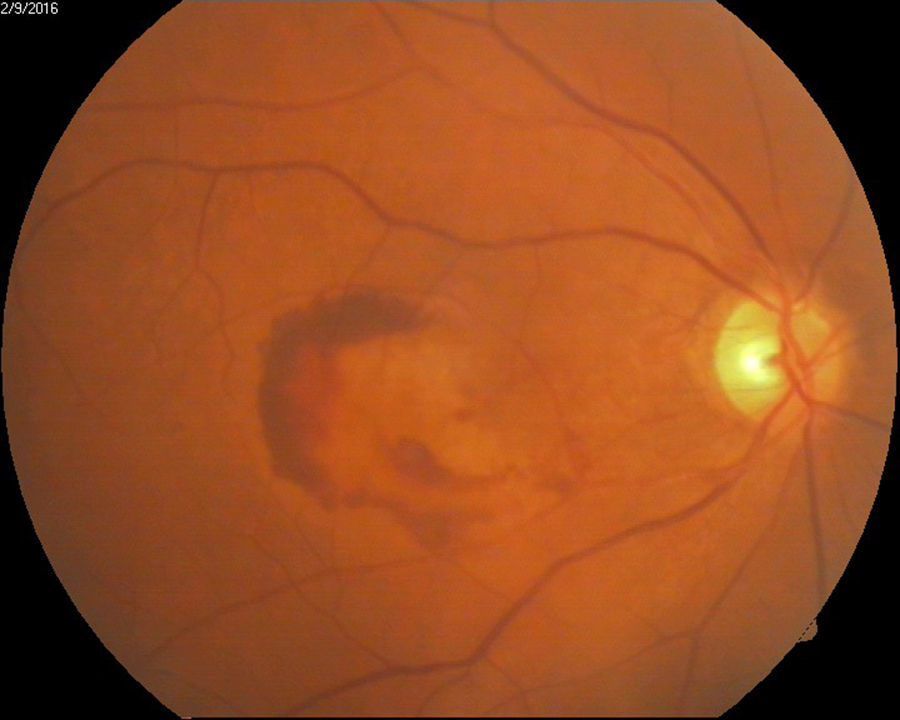
Desprendimiento de retina traccional diabético (fig. 6).
- •
Catarata bilateral avanzada de acuerdo al LOCS III o de ojo único16 (fig. 7).
- •
Otras a juicio de ambos médicos evaluadores tales como: desprendimiento regmatógeno de retina, oclusiones venosas de retina, desgarros periféricos de retina y opacidad de medios donde no se pudo precisar con exactitud la ubicación de la misma entre las más comunes.
Se emitió para cada paciente un reporte por escrito conteniendo el o los diagnósticos encontrados el cual se les hizo llegar a los pacientes dentro de las primeras 48-72h (sede 2) o una semana después (sedes 1 y 3) posterior a la toma de fotografías. Los casos marcados como con alto riesgo de ceguera fueron contactados por vía telefónica el mismo día en que se realizó el diagnóstico.
ResultadosEl estudio se llevó a cabo en un período de tiempo de 24 meses, de mayo de 2014 a mayo de 2016, en el cual se incluyeron 1,942 personas; 844 en la sede 1 Tlajomulco, 546 en la sede 2 Cruz Roja Guadalajara y 552 en el módulo itinerante; 1,032 fueron sujetos diabéticos y 910 no diabéticos. Cuatrocientos cincuenta y cuatro pacientes fueron catalogados con alto riesgo de padecer ceguera (un 23% del total de la muestra).
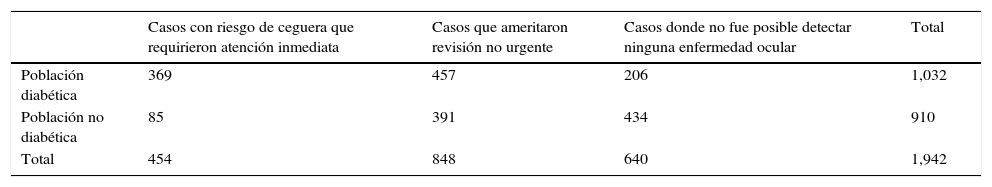
El 35.7% de la población diabética (369 casos) presentó alguna condición que ameritó llamado urgente para iniciar tratamiento inmediato, comparado con el 9.3% (85 casos) encontrado entre la población no diabética (tabla 1).
Concentrado de resultados y clasificación de acuerdo a diagnóstico observado
| Casos con riesgo de ceguera que requirieron atención inmediata | Casos que ameritaron revisión no urgente | Casos donde no fue posible detectar ninguna enfermedad ocular | Total | |
|---|---|---|---|---|
| Población diabética | 369 | 457 | 206 | 1,032 |
| Población no diabética | 85 | 391 | 434 | 910 |
| Total | 454 | 848 | 640 | 1,942 |
El diagnóstico más común en el grupo con alto riesgo de desarrollar ceguera fue la retinopatía diabética (63.4%) (retinopatía diabética proliferativa con características de alto riesgo, edema macular clínicamente significativo y desprendimiento de retina traccional diabético), catarata madura (10%), degeneración macular relacionada con la edad húmeda (5.5%) y glaucoma (3%) (tabla 2).
Detalle de casos con alto riesgo de desarrollar ceguera (número de ojos)
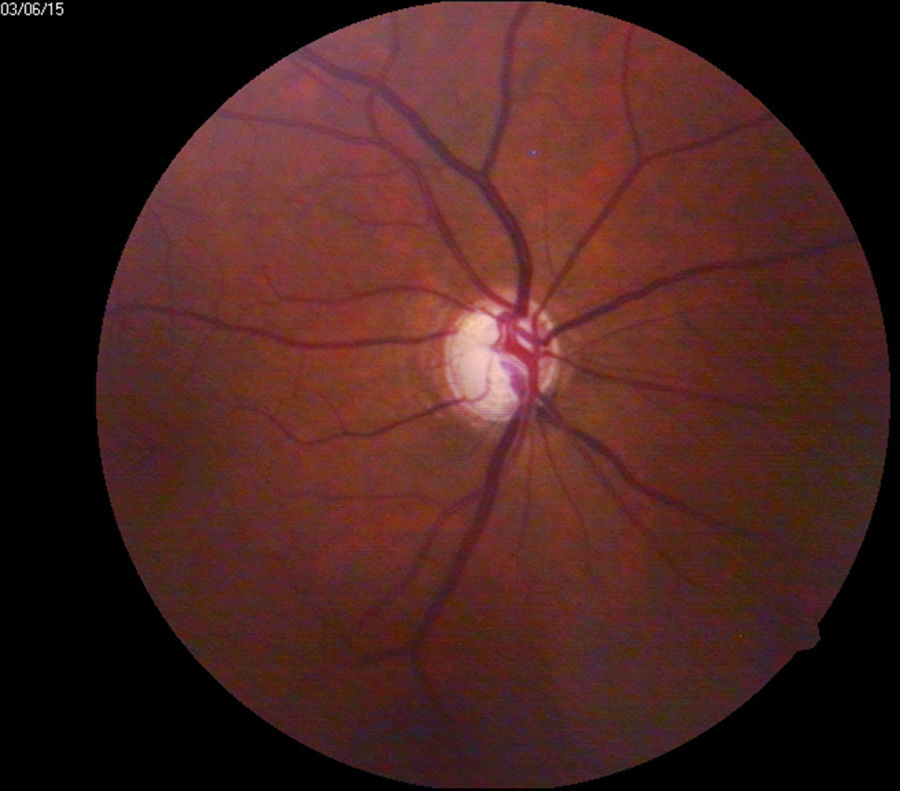
En el grupo de casos que ameritaron revisión no urgente el 50.7% presentó condiciones que a futuro sin tratamiento se espera que culminen en algún grado de discapacidad visual: catarata incipiente (fig. 8) (20%), retinopatía diabética no proliferativa (fig. 9) (16.7%), sospechosos de padecer glaucoma (fig. 10) (6.2%), edema macular sin significación clínica (fig. 11) (3.9%) y degeneración macular seca (fig. 12) (3.9%) (tabla 3).
No se detectó ninguna enfermedad ocular en el 20% de los pacientes con diabetes frente al 47% de la población no diabética (tabla 1).
DiscusiónSe estima que el 30% de la población mexicana tiene algún problema visual. Hay alrededor de 700,000 personas con discapacidad visual, calculando que entre el 40 y 50% de los casos son secundarios a catarata, seguida de retinopatía diabética en un 20-30%, glaucoma en un 15-25%, desprendimiento de retina en un 6%, miopía degenerativa en un 5% y malformaciones congénitas en un 4%, entre otras17. Entre los pacientes con diabetes el 29% no presenta signos de retinopatía a diferencia del 71% que sí tuvieron alguna manifestación ocular tal como la variedad no proliferativa en el 37% y la proliferativa en el 63%, con prevalencia de edema macular en ambas variedades del 16% al momento de su revisión18. La prevalencia reportada en México de otras enfermedades que causan ceguera es del 4.6% para glaucoma19 y del 30% para la degeneración macular relacionada con la edad en pacientes con más de 70 años, donde la variedad húmeda representa el 10% de los mismos20.
La teleoftalmología como herramienta de diagnóstico con los diferentes equipos digitales disponibles en la actualidad puede ser un complemento de gran utilidad para las unidades de atención oftálmica, su sensibilidad es del 82% y su especificidad del 92%21. Su implementación puede ser de particular importancia para la población vulnerable en países donde el rezago en la detección temprana y atención oportuna de enfermedades oculares que causan ceguera es muy alto, tanto en áreas urbanas como, y sobre todo, en áreas rurales22–29. De acuerdo a recomendaciones emitidas por la Academia Americana de Oftalmología y la OMS30,31 estructuramos un proceso de diagnóstico y tratamiento simple y de fácil duplicación con el objetivo de identificar y tratar de manera dirigida de acuerdo a lineamientos internacionales enfermedades oculares graves en etapas donde su manejo es rápido y económico. En nuestra experiencia, el 55% del total de casos con riesgo alto de presentar ceguera (retinopatía diabética proliferativa con características de alto riesgo y edema macular clínicamente significativo) pudieron ser tratados con fotocoagulación de la retina (tabla 2), y no menos importante, el 50.7% de casos no urgentes cuya enfermedad sin tratamiento puede ser causa de ceguera en un futuro tales como retinopatía no proliferativa32–34, degeneración macular en etapas no avanzadas35 o personas con sospecha de padecer glaucoma36, serán sensibilizados para llevar un seguimiento oftalmológico que permita en su momento tratar oportunamente su condición y no esperar a que el daño visual ocurra para su primera revisión.
Es necesario, desde nuestro punto de vista, replantear las estrategias tradicionales de diagnóstico al menos en lo referente a las enfermedades que más frecuentemente son causa de discapacidad visual y dar cabida dentro de dichas estrategias a tecnologías y métodos no usados de manera tradicional37,38.
ConclusiónSe logró pasar de planes en papel a hechos reales con este programa de teleoftalmología gracias a varios factores:
- •
Visión institucional del programa: crecimiento horizontal.
- •
Disponibilidad de la tecnología requerida para la ejecución del programa.
- •
Estandarización de las diferentes actividades del programa incluyendo procesos administrativos, técnicos y médicos en un manual de procedimientos.
- •
Capacitación del personal específicamente para el programa.
- •
Acuerdos de colaboración interinstitucionales para la referencia de pacientes.
- •
Acuerdos de colaboración interinstitucionales para la difusión y promoción del programa.
- •
Disponibilidad de una clínica central dentro del programa que permita cerrar el círculo y ejecutar el tratamiento de los pacientes evaluados.
Por medio de este programa de teleoftalmología se pudo acceder, detectar, priorizar y contactar a aquellos pacientes que, en la mayoría de las ocasiones, nunca habían tenido una revisión médica oftalmológica, muchos de ellos estaban enfermos y no lo sabían y muy frecuentemente requirieron iniciar tratamiento de inmediato; asimismo se inició un proceso de seguimiento en aquellos que pudieron esperar y nos ayudó a sensibilizar a las personas que tienen interacción con los pacientes (médicos, paramédicos, enfermeras, familiares, etc.) acerca de los beneficios de una revisión periódica utilizando nuestro programa.
Responsabilidades éticasProtección de personas y animalesLos autores declaran que para esta investigación no se han realizado experimentos en seres humanos ni en animales.
Confidencialidad de los datosLos autores declaran que han seguido los protocolos de su centro de trabajo sobre la publicación de datos de pacientes.
Derecho a la privacidad y consentimiento informadoLos autores han obtenido el consentimiento informado de los pacientes y/o sujetos referidos en el artículo. Este documento obra en poder del autor de correspondencia.
Conflicto de interesesLos autores declaran no tener ningún conflicto de intereses.
Reconocemos la labor del técnico en Oftalmología Héctor Miguel Gómez Dávalos quien se encargó de la toma de la totalidad de las fotografías analizadas en el presente trabajo.