Mostrar un procedimiento auxiliar en el diagnóstico cefalométrico sagital utilizando el programa Power Point Microsoft® Office.
MétodoSe utilizó la imagen digital de un paciente femenino de 13 años de edad clase I normodivergente con características ideales sin haber recibido tratamiento ortodóntico, los trazos correspondientes se llevaron a cabo usando las herramientas del programa Power Point Microsoft® Office.
To describe a sagittal cephalometric analysis using Power Point Microsoft® Office.
MethodThe digital image of a class I normodivergent 13-year-old female with ideal features and no prior orthodontic treatment was used. The corresponding tracings were made using Power Point (Microsoft® Office) tools.
En 1838 Henri Geissler construyó el primer tubo de vacío utilizado por Johann Wilhelm Hittorf para el estudio de la fluorescencia observando las descargas emitidas por el electrodo negativo llamándolos rayos catódicos. En 1870 William Crookes rediseña el tubo y Philipp Lenard (1894) detecta que los rayos catódicos penetraban una ventana delgada de aluminio, así, en el año de 1895 Wilhelm Conrad Röntgen descubre los rayos «X», a partir de varios experimentos llega a la conclusión que los rayos invisibles, que llamó «X», podían atravesar cuerpos y ser impresos en placas fotográficas, fotografías con rayos «X», llamadas posteriormente radiografías. Gracias a este hallazgo, un acontecimiento histórico fue la aplicación de los rayos «X» en el campo de la medicina, los beneficios de esto llegaron a la ortodoncia por medio de Hofrat en Alemania y H. Broadbent en los Estados Unidos, quien publicó en 1931 el trabajo «Una nueva técnica de rayos X y su aplicación a la cefalometría»,1 años más adelante, se generó el cefalostato BroadbentBolton, lo que unificó el sistema para la toma radiográfica lateral de cráneo, permitiendo tener radiografías con el tamaño real de la cabeza, muy útiles en el estudio del crecimiento facial, facilitando la medición cefalométrica de cráneos «vivos». Esto trajo en consecuencia varios estudios cuyo resultado se reflejó en la creación de diversos análisis cefalométricos; Downs (1948), Margolis, Ridel (1950), Steiner, Tweed (1953), Coben, Jenkins (Wits) (1955), Schwarz (1960), Ricketts (1960), Johnston (Wits) (1968), Sassouni, Enlow (1969), Björk-Jarabak (1970), Bimler (1973), Jacobson (Wits) (1975), Legan-Burstone (1980), McNamara (1984), Arnett (1993), Fastlicht (2000), por citar algunos de los ortodoncistas que aportaron experiencias en el desarrollo de los análisis cefalométricos.2–6 Actualmente el uso de la tecnología permite la posibilidad de incluir la imagen de la telerradiografía a un computador haciendo posible realizar diferentes análisis cefalométricos con tan solo oprimir una tecla.
Objetivo. El propósito de este trabajo es mostrar un método práctico para el diagnóstico cefalométrico sagital usando el programa Power Point que se incluye en la paquetería Microsoft® Office, utilizada por la gran mayoría de usuarios de computadoras. La principal cualidad en este método, a diferencia de otros, es la de permitir la formación de criterios diagnósticos principalmente a través de la visualización, es decir, no es necesario realizar medidas directamente, aunque, cabe mencionar que se requiere del conocimiento previo de la interpretación de normas establecidas en análisis cefalométricos.
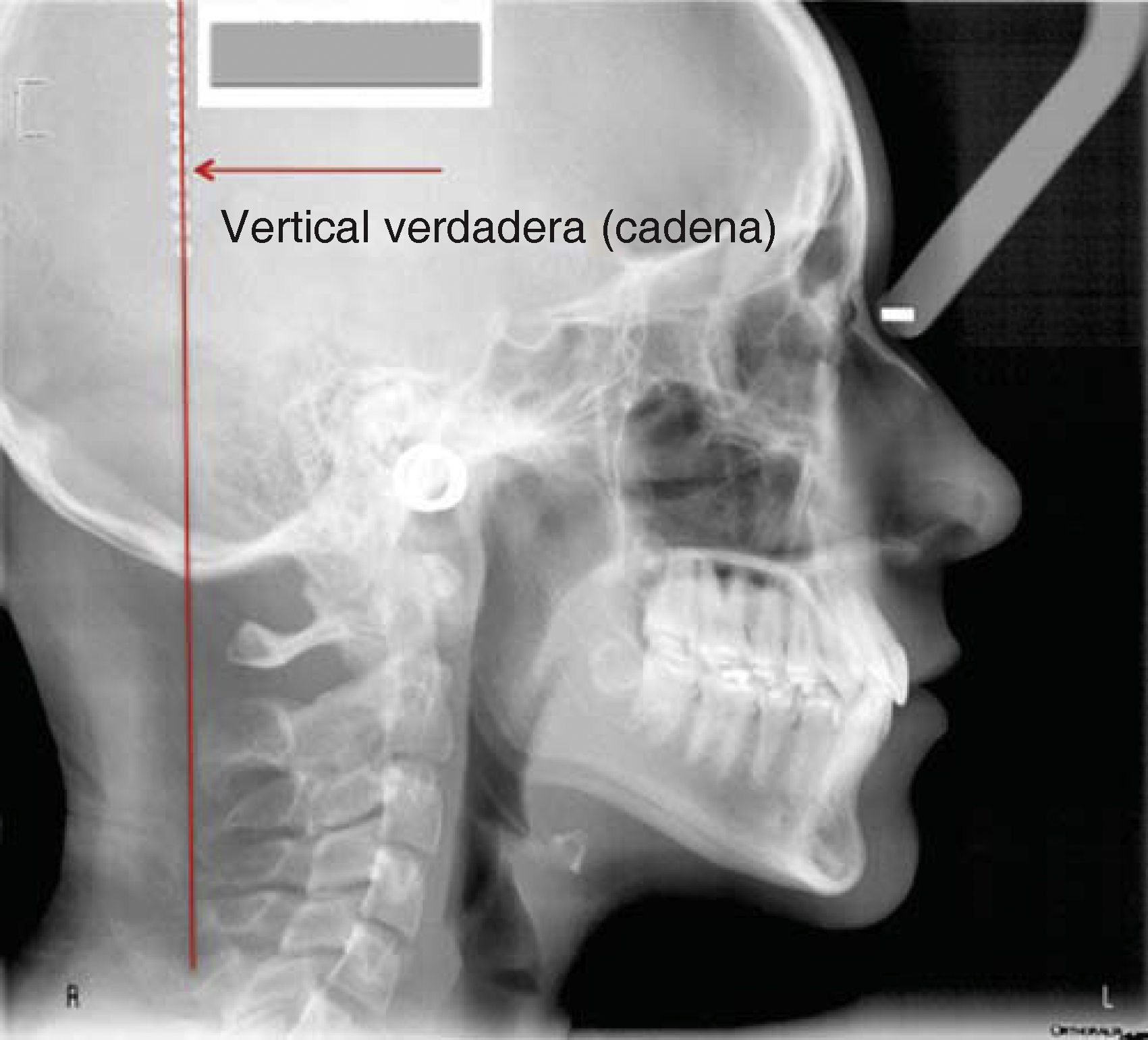
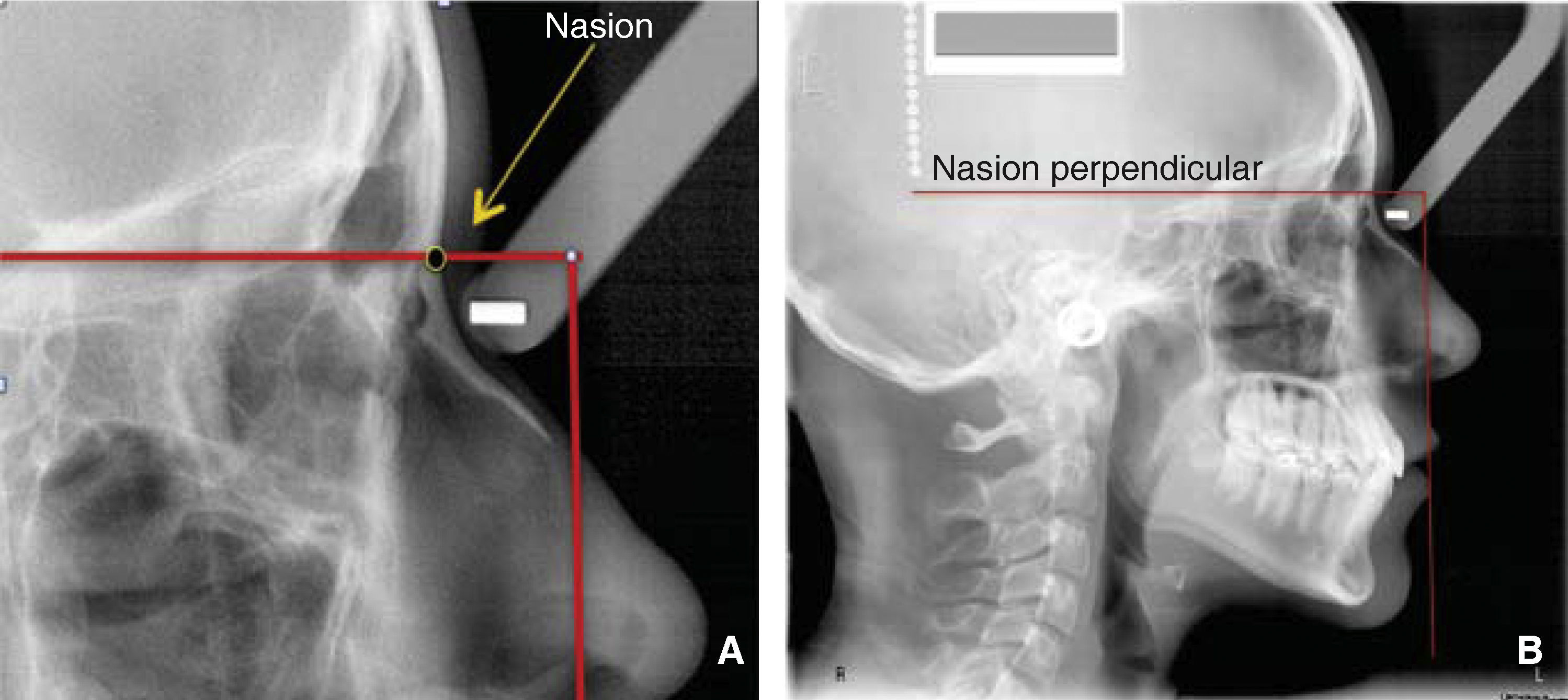
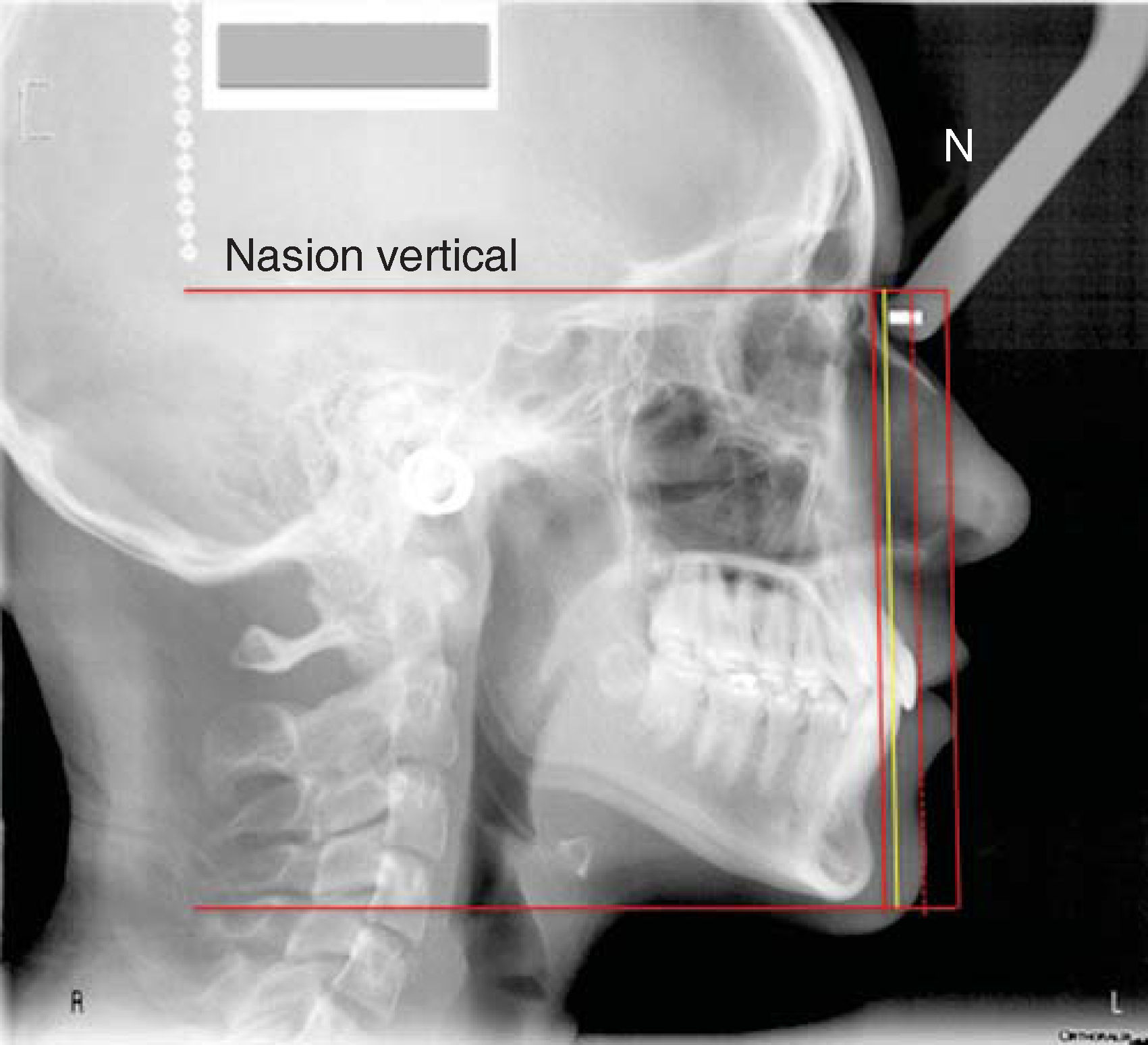
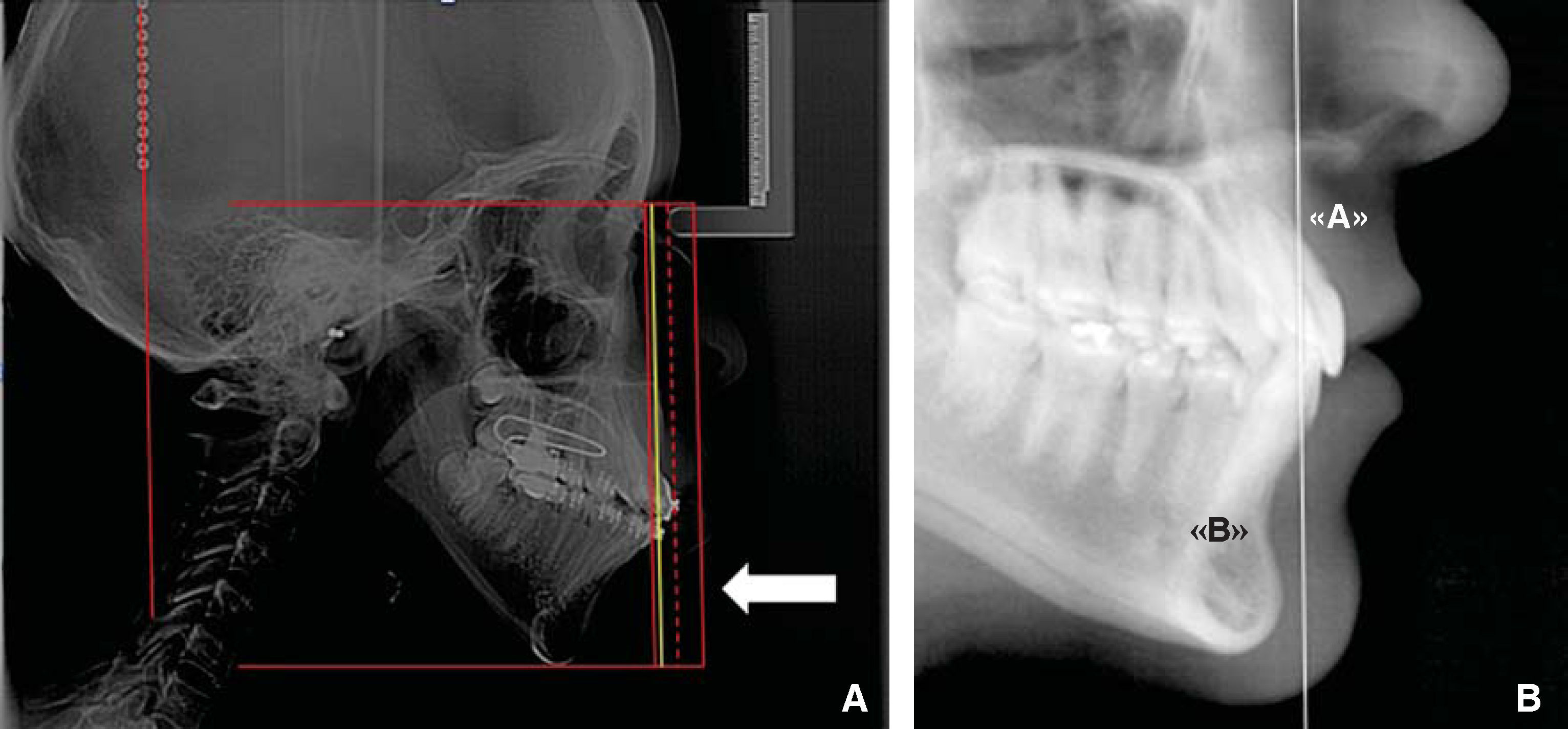
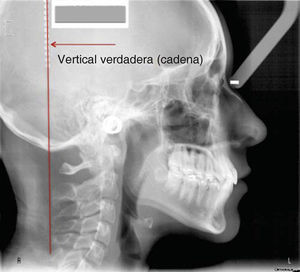
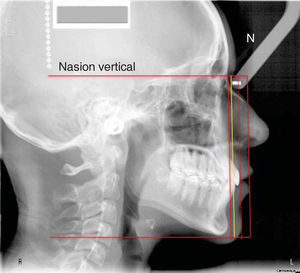
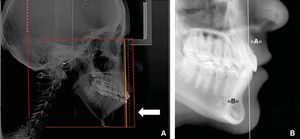
MÉTODOPara describir como se realiza este procedimiento utilizamos la imagen digital de un paciente femenino de 13 años de edad con características ideales normodivergente clase I que no ha recibido ningún tratamiento ortodóntico. En la imagen se observa una cadena metálica que se colocó con la finalidad de contar con una referencia de caída vertical verdadera (Figura 1).
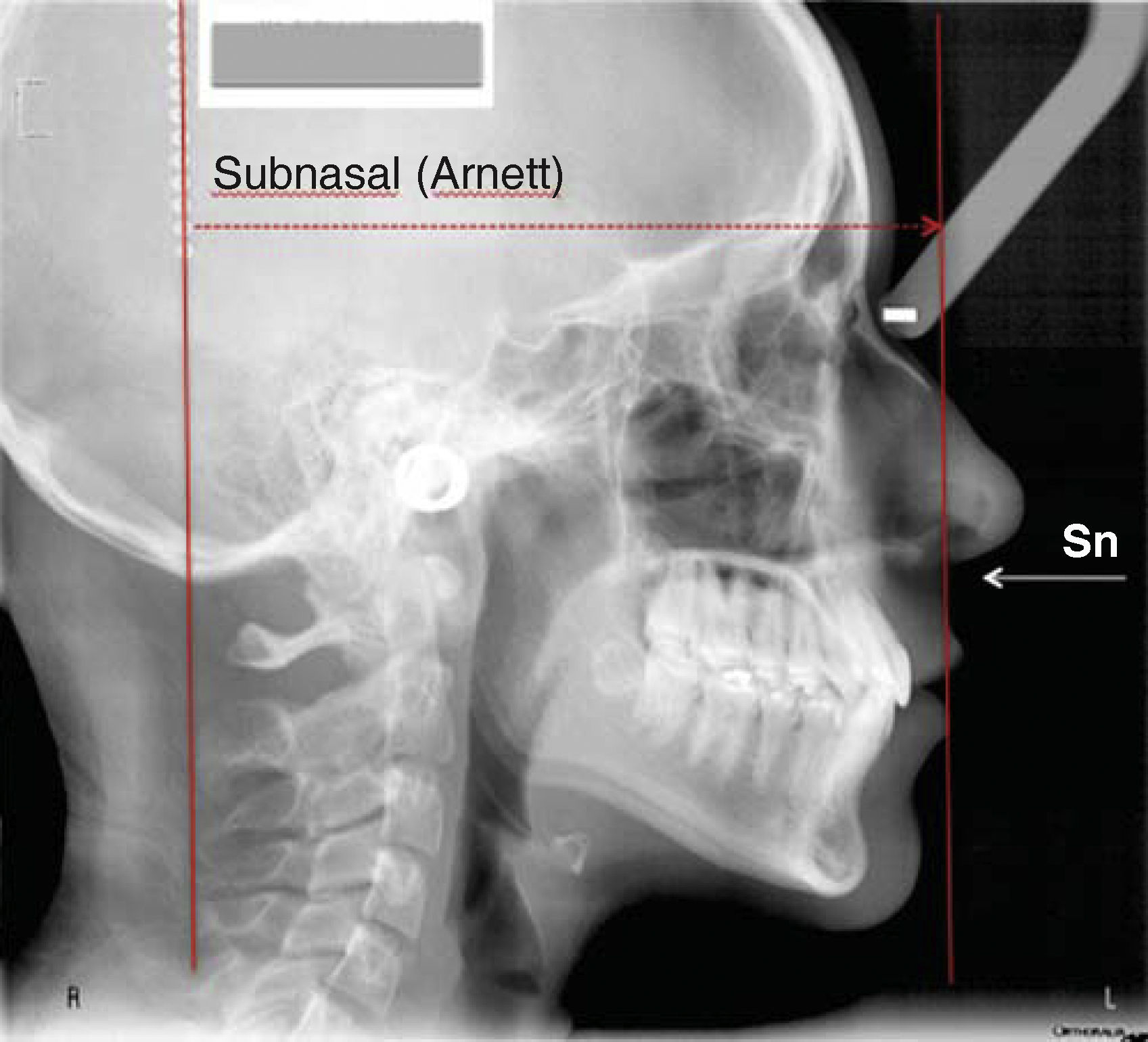
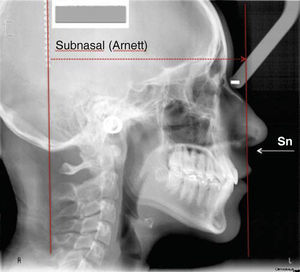
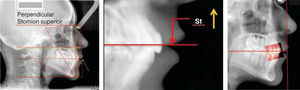
PROCEDIMIENTO PASO A PASOUna vez ubicada la imagen en la pantalla en el programa Power Point Microsoft® Office, procedemos a dibujar con la herramientas de éste, una línea en continuidad de la cadena metálica, como se mencionó anteriormente servirá para indicar la «vertical verdadera» (Figura 2). Acto seguido, la duplicamos y la nueva línea la ubicamos en el punto subnasal (Figuras 3 y 5A).
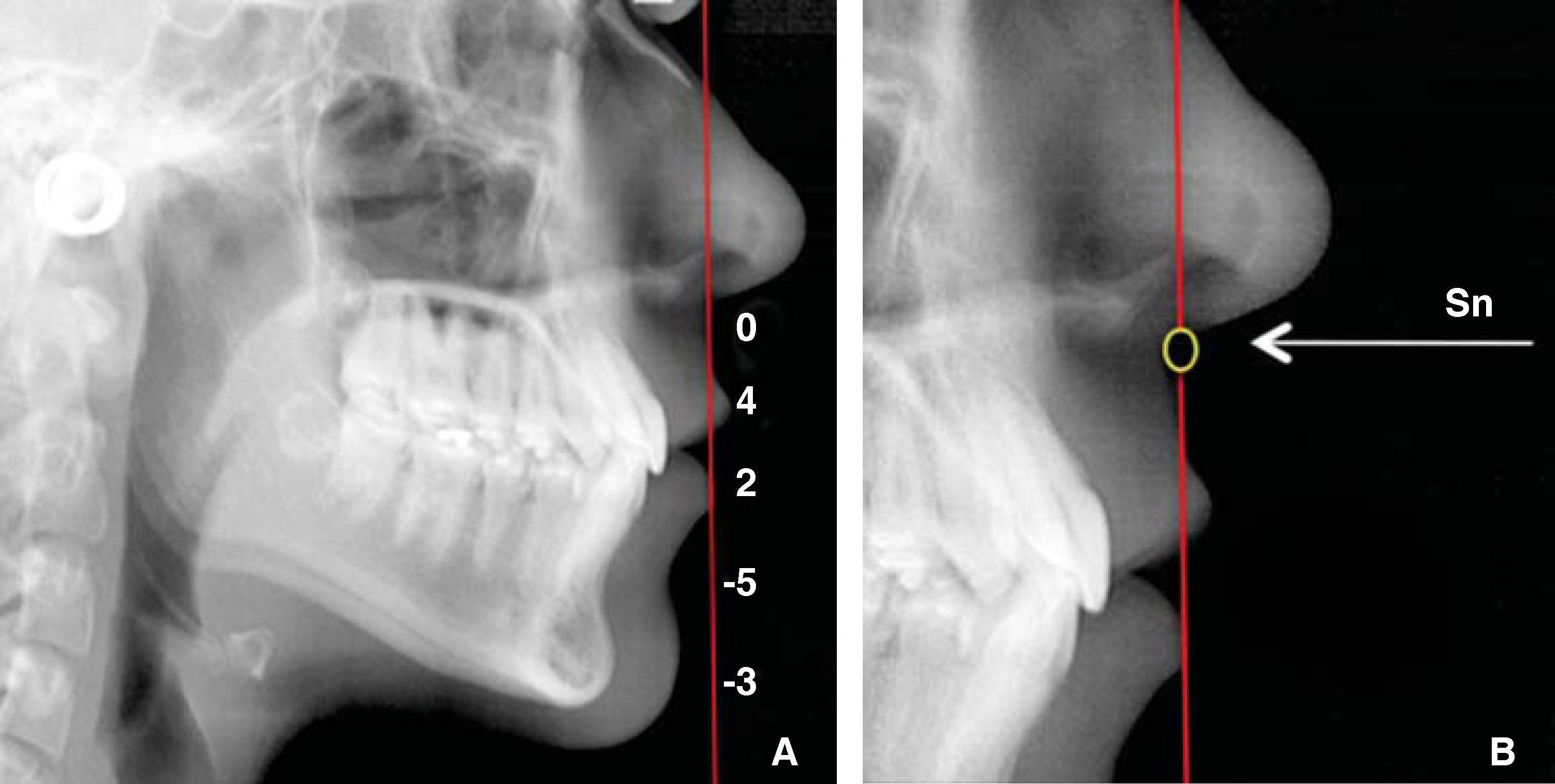
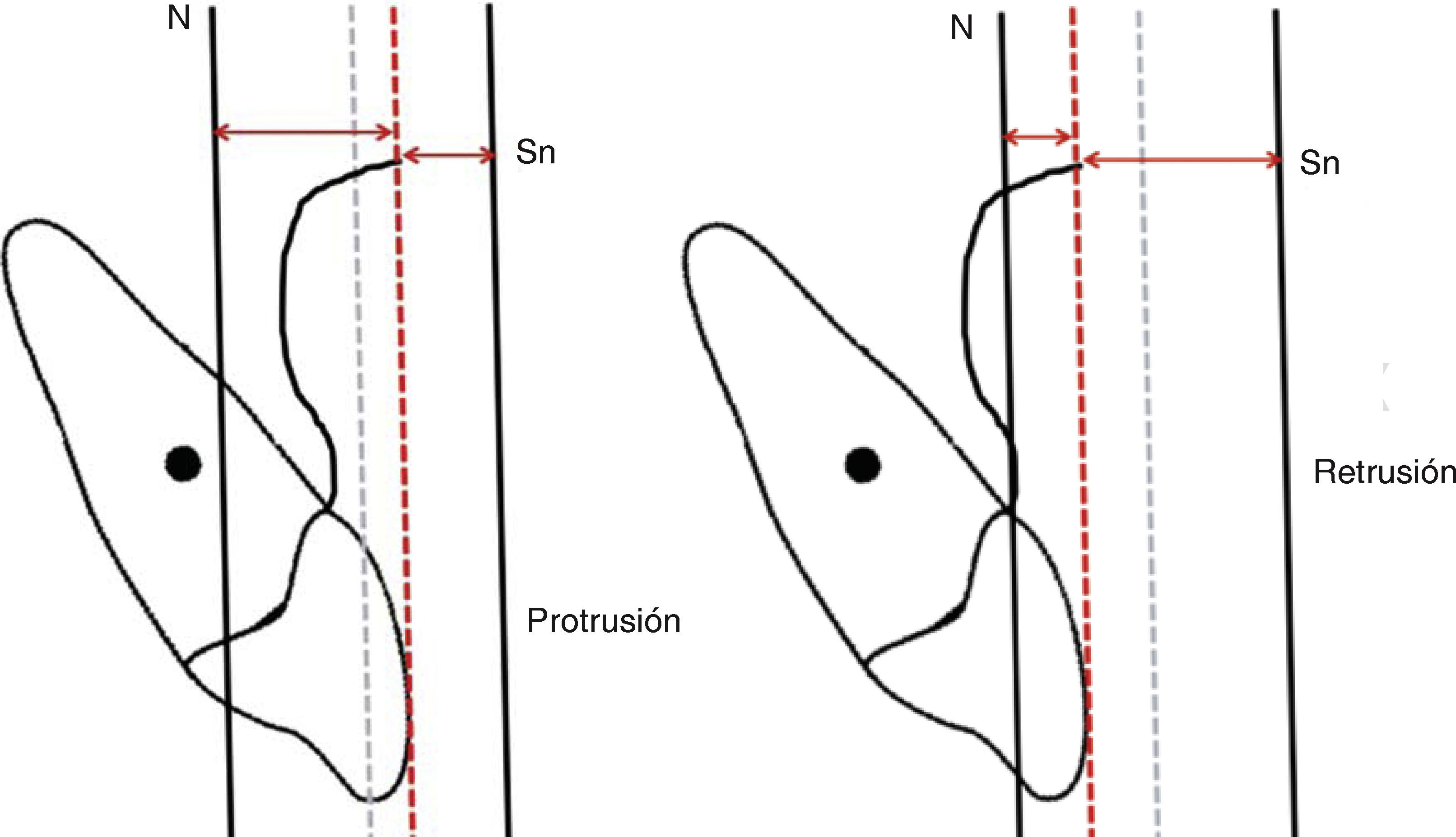
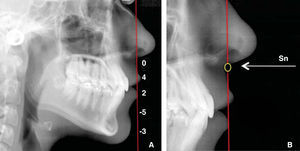
En la línea vertical de subnasal (Sn), identificamos los siguientes puntos: subnasal, prominencias de los labios, superior e inferior, punto B de tejidos blandos y mentón blando. Estas referencias y sus normas fueron descritas por Arnett (Figura 4A).7,8 Las normas ideales ubican al punto subnasal sobre la línea a 0mm (Figura 4B), la prominencia del labio superior 3-4mm por delante de la línea y la prominencia del labio inferior de 0 a 2mm. El punto B de tejidos blandos se localiza 5mm por detrás de la línea, igual que la prominencia del mentón que se encuentra a 3mm (Figura 4A).
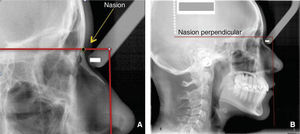
Estas normas pueden detectarse sin la necesidad de medir directamente, hacemos el ejercicio visual y el aumento o disminución de estas distancias sagitales se aprecian a simple vista. Los labios los catalogamos individualmente como: ideales, con proquelia o retroquelia; el punto B de tejidos blandos al igual que el mentón blando los registramos como: ideales, retrusivos o protrusivos. Continuamos el análisis dibujando una línea horizontal perpendicular a la vertical de subnasal, a partir del punto cefalométrico Nasion. Esta línea representa el borde superior facial (Figuras 5A y B).
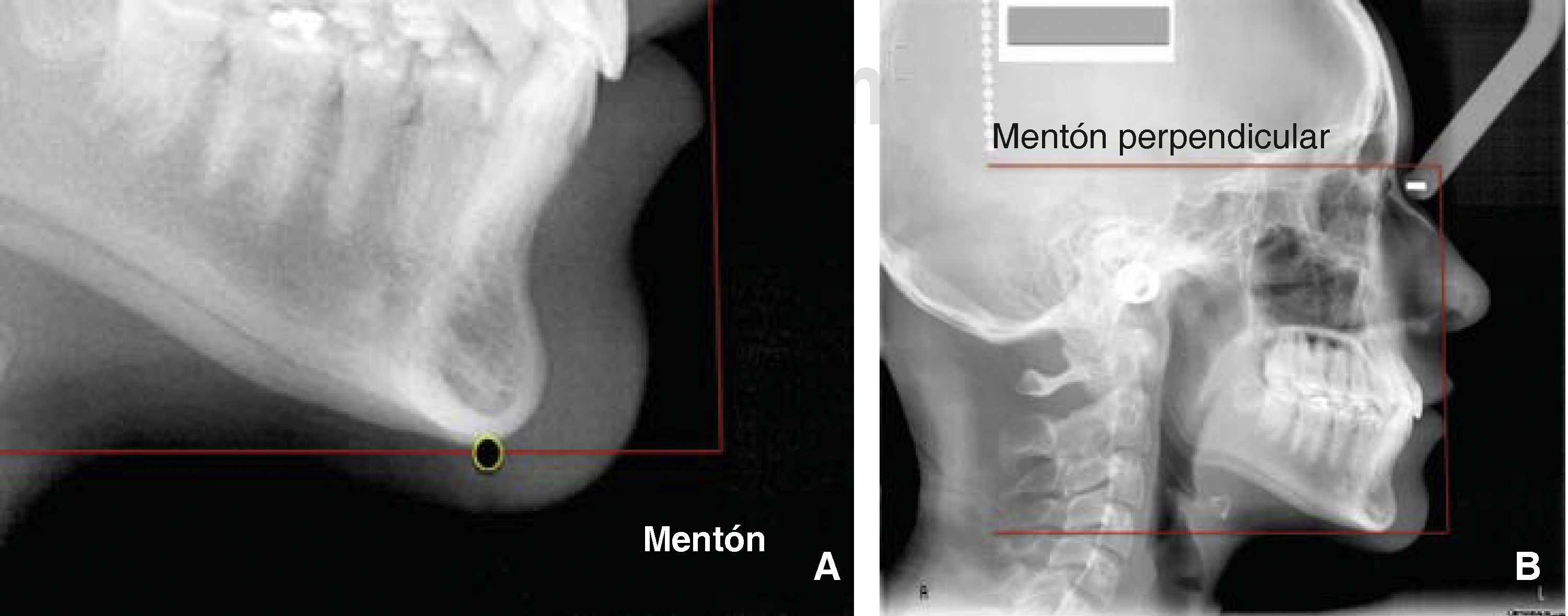
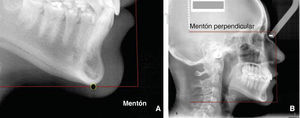
Duplicamos esta línea horizontal y la línea nueva la llevamos al punto de referencia cefalométrico mentón, en la parte más inferior y media de la sínfisis mandibular. Esta línea representa el borde inferior facial (Figuras 6A y B).
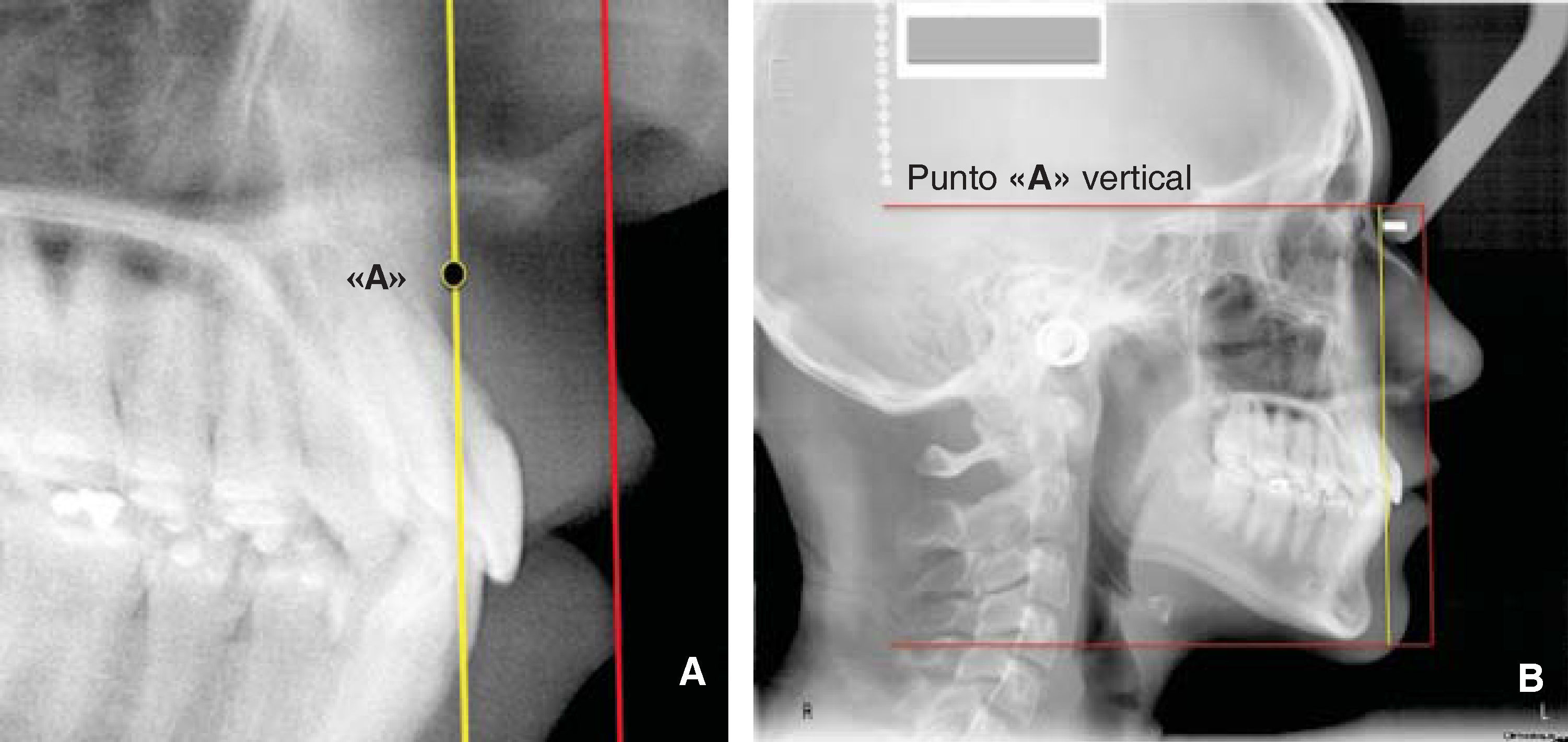
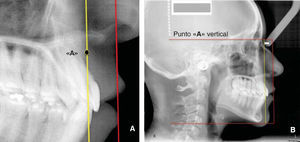
Utilizando la línea de subnasal vertical, duplicamos la línea vertical, y con la finalidad de distinguirla fácilmente, le aplicamos un color diferente. Ésta será la línea de punto «A» vertical (Figuras 7A y B). La posibilidad de tener acercamientos de la imagen en este programa es de gran utilidad para localizar estructuras cefalométricas difusas, como puede ser el caso del punto «A» (Figura 7A).
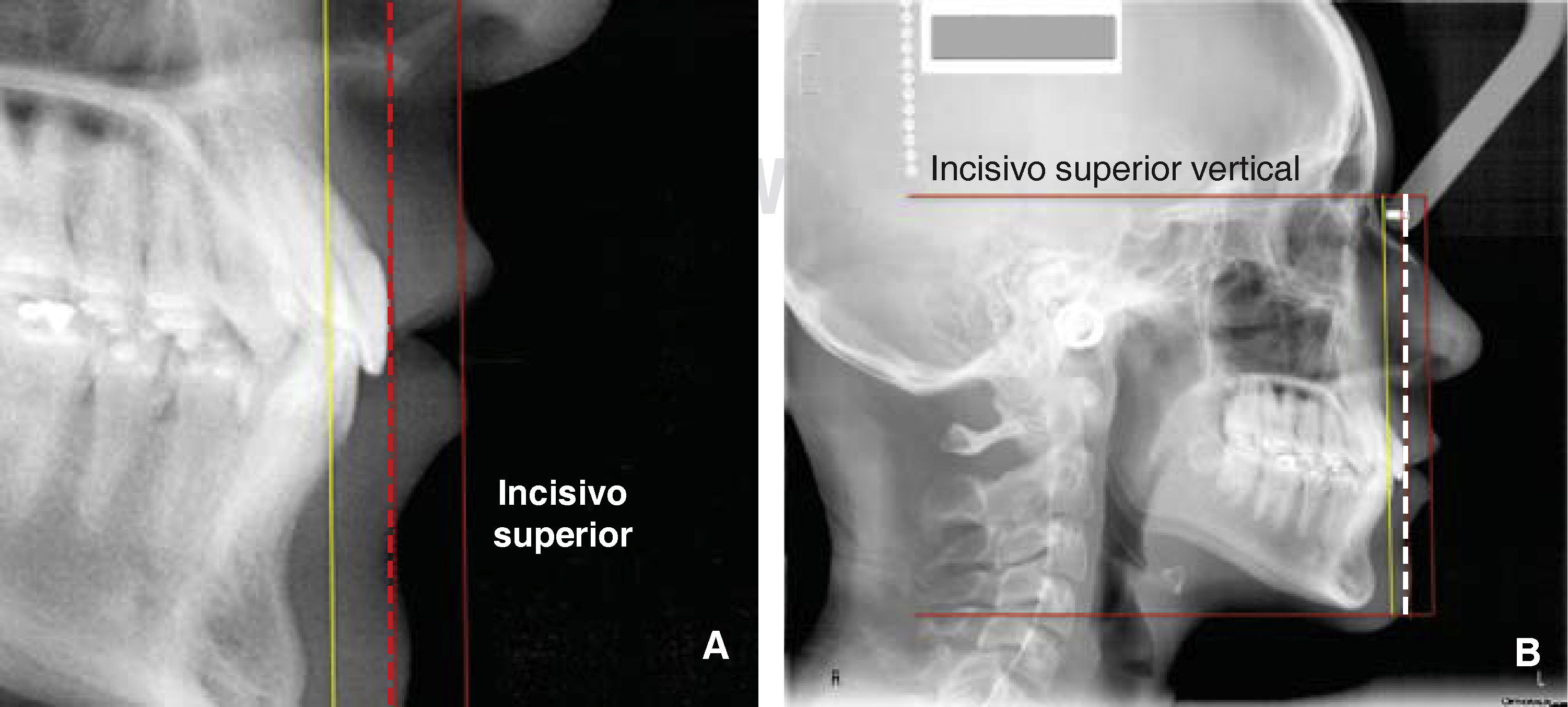
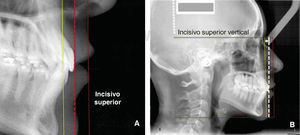
Nuevamente creamos otra línea vertical y la caracterizamos de manera punteada, la ubicamos tangente de la superficie anterior del incisivo superior más prominente (Figuras 8A y B).
De nueva cuenta creamos otra línea vertical y la ubicamos en Nasion, quedando de esta manera 4 líneas verticales (Figura 9).
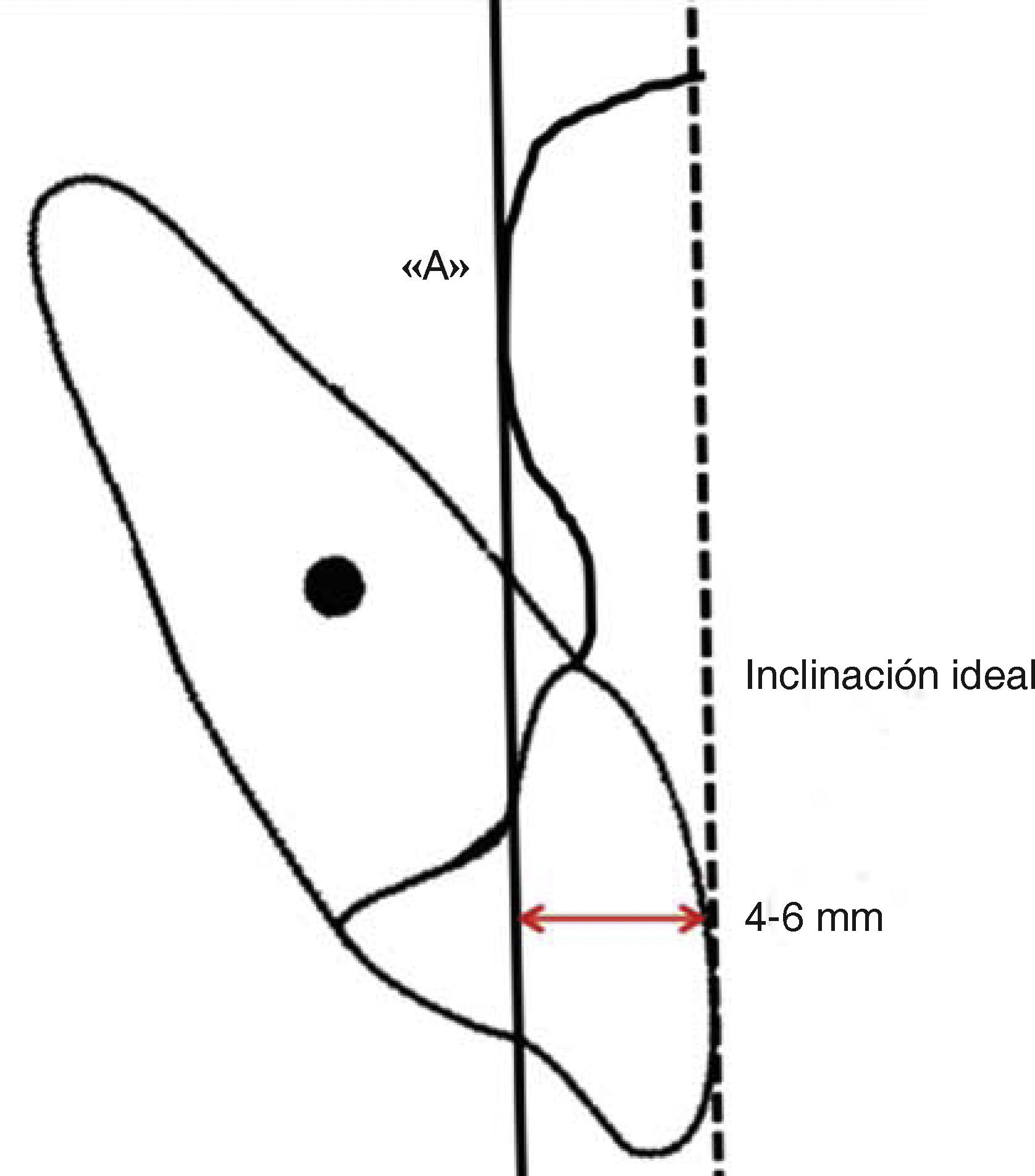
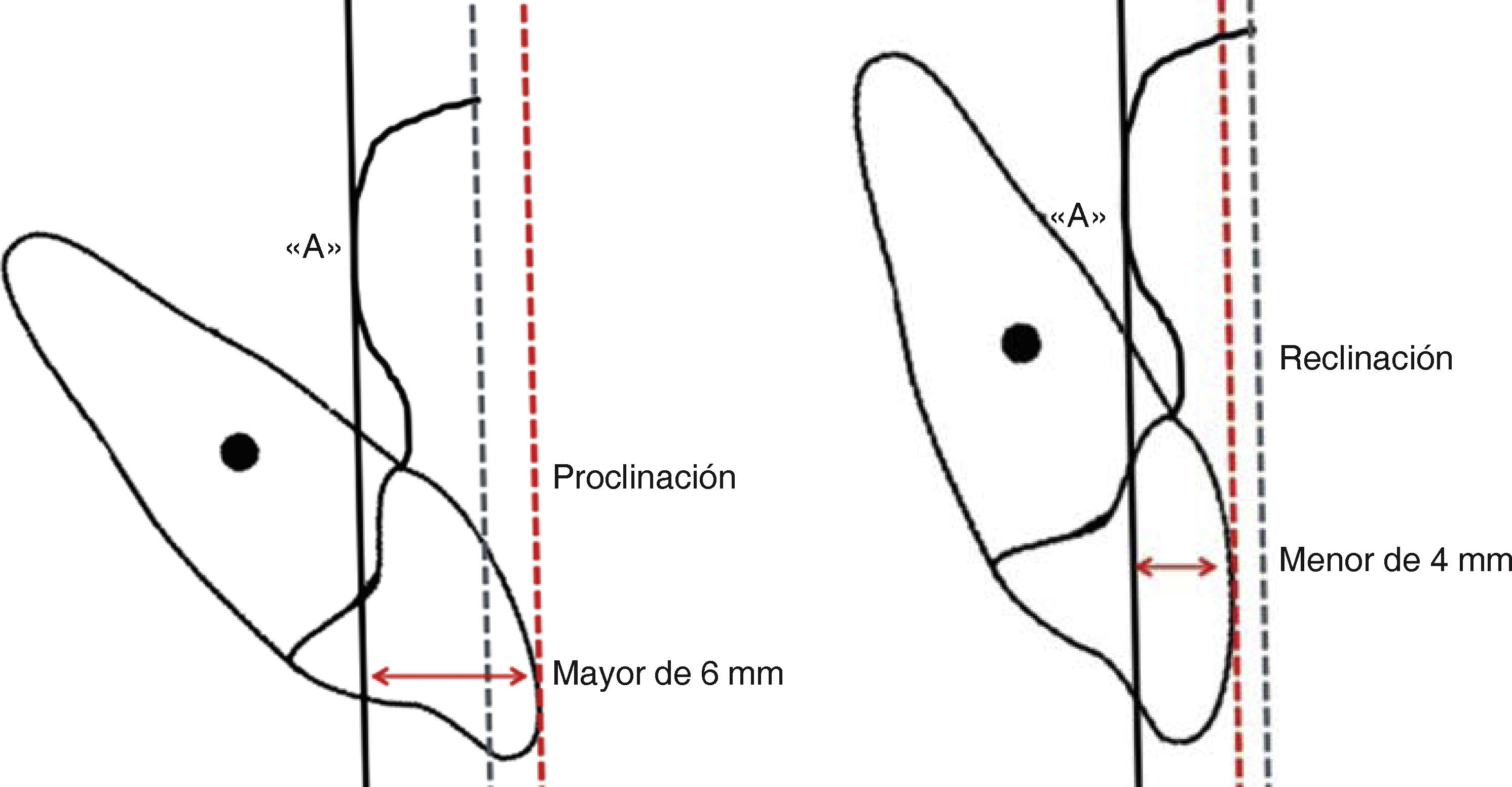
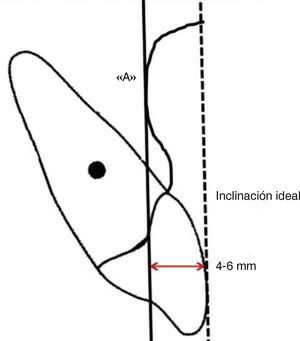
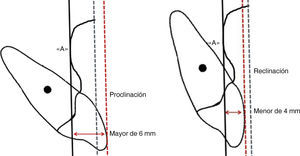
Para interpretar la inclinación de los incisivos superiores McNamara9–11 establece como norma la distancia de 4 a 6mm, entre la vertical de punto «A» y la paralela tangente de la superficie bucal del incisivo superior (Figura 10) esta referencia indica la inclinación ideal, mientras que el aumento o disminución de esta distancia se referirá a la proclinación o reclinación de los incisivos superiores (Figura 11).
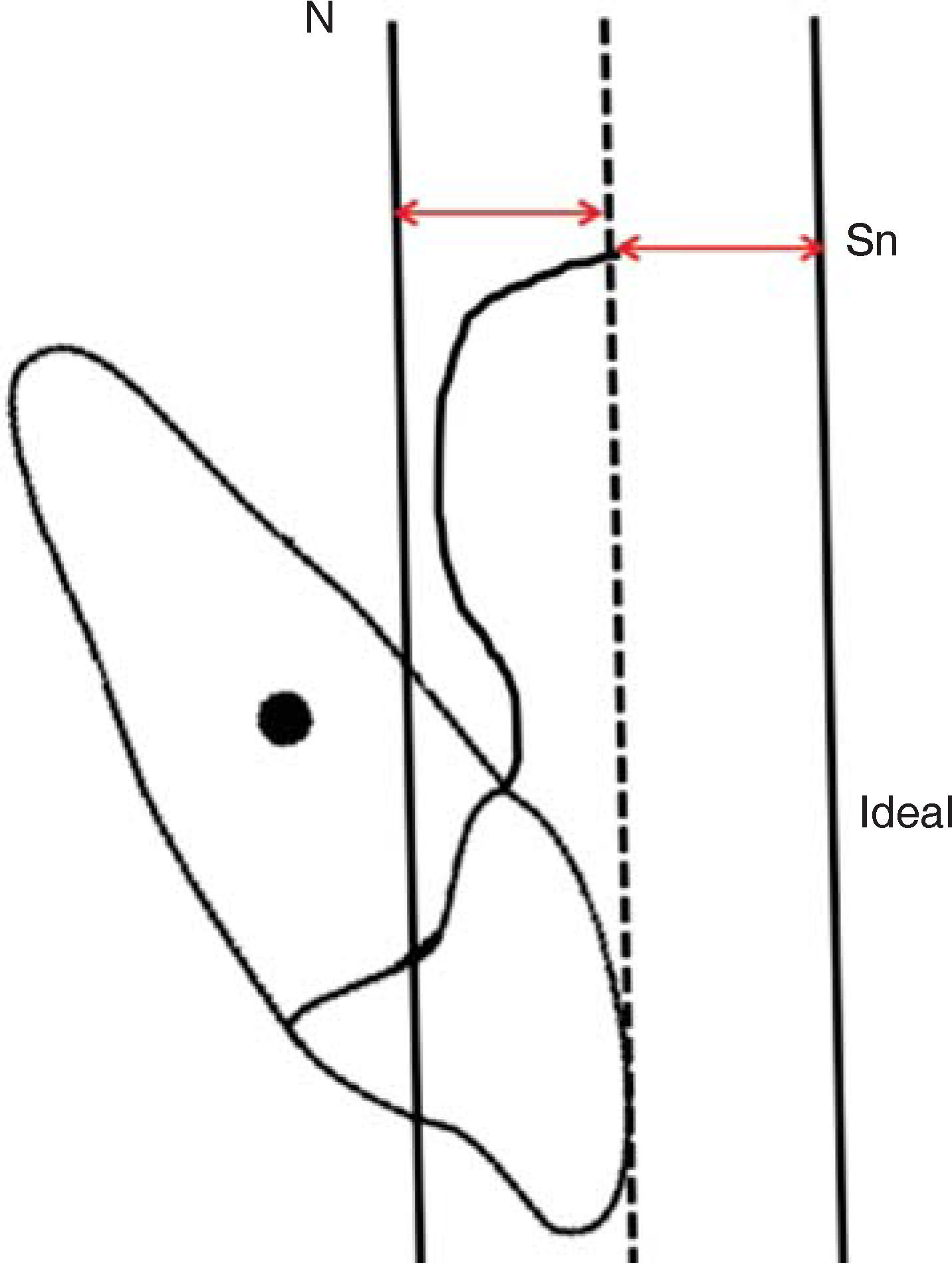
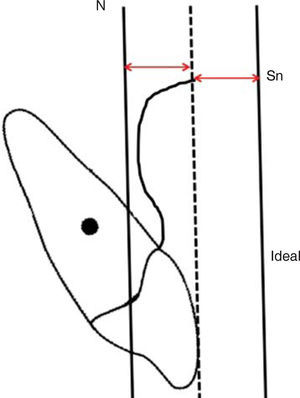
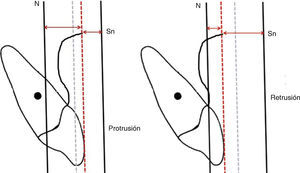
Por otra parte, la posición sagital de los incisivos superiores la definimos como ideal, protrusiva o retrusiva y para establecer esto, tomamos en cuenta los extremos de las líneas verticales, es decir, Nasion vertical y subnasal vertical, y la posición ideal de la línea de los incisivos superiores (punteada) deberá encontrarse en la parte media, entre estas dos líneas (Figura 12), y cuando esta línea de los incisivos no se encuentra situada en esta posición podemos distinguir la protrusión o retrusión de los incisivos superiores (Figura 13).
En términos generales, la norma de la relación ideal maxilar sagital respecto a la línea Nasion vertical para una maloclusión normodivergente clase I es de 2 ± 2mm12–14 por delante de la línea, cuando es mayor de esta norma se considera el maxilar protrusivo, y cuando está por detrás de la línea Nasion vertical o es menor a 2 ± 2mm se considera el maxilar retrusivo. La línea Nasion vertical también guarda una relación con la mandíbula ideal (ortognática) de 2 ± 2mm. Cuando esta distancia aumenta mostrando la mandíbula muy por detrás de la línea, la identificamos como retrognática. Si la mandíbula se encuentra muy cercana a la línea o se ubica por delante de ésta, se considera prognática. La línea Nasion vertical permite ver claramente la posición tanto de la mandíbula como del maxilar en sentido sagital. En la figura 14A se ejemplifica claramente un retrognatismo mandibular combinado con la posición ideal sagital del maxilar. Para determinar la relación intermaxilar sagital, es decir, para establecer la clase de Angle (clase I, II o III), utilizamos la línea punto «A» vertical porque sirve para ubicar fácilmente la relación de los puntos «A» y «B». La figura 14B ejemplifica esto, mostrando una relación clase I.
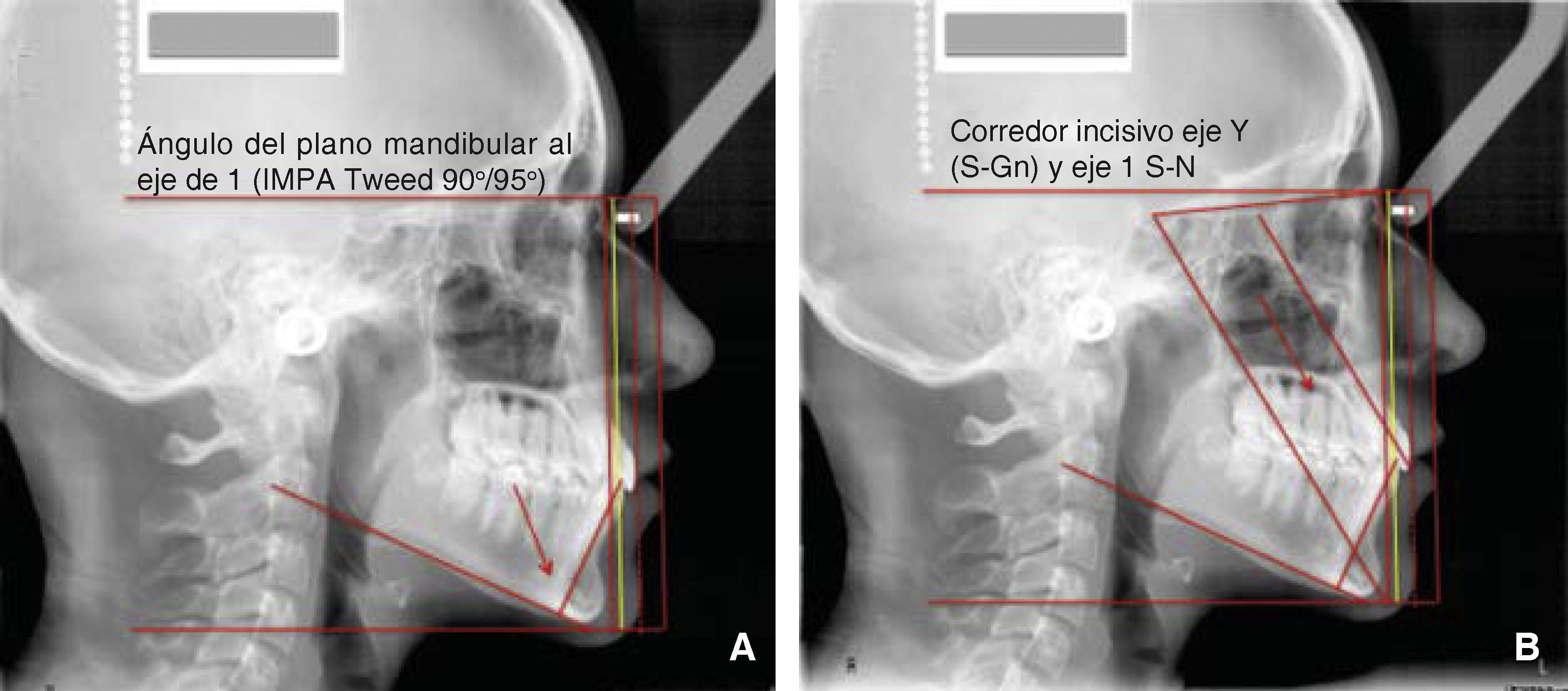
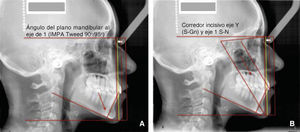
Continuando con el procedimiento, trazamos las líneas del plano mandibular (Gonion-Mentón) y del eje del incisivo inferior para visualizar el ángulo de los incisivos inferiores respecto al cuerpo mandibular, ángulo usado por Tweed15,16 llamado IMPA (incisor mandibular plane angle) cuya norma es de 90-95o (Figura 15A) y cuya interpretación define la inclinación de los incisivos inferiores respecto al cuerpo mandibular. Resulta sencillo interpretar este ángulo visualmente. Posteriormente dibujamos el plano Silla-Nasion, el eje de los incisivos superiores y el eje silla-gnatión (Figura 15B). El eje S-Gn o eje «Y» descrito por Downs4 indica la dirección del crecimiento facial e idealmente deberá ser paralelo al eje de los incisivos superiores (corredor incisivo), para mantener la coherencia entre la guía condílea y la cara palatina de los incisivos superiores, guía incisal apropiada para el movimiento mandibular funcional. Cuando no existe paralelismo en el corredor incisivo hay que identificar por separado ambas líneas para detectar cuándo es un problema dental, cuándo esqueletal o una combinación de ambos.
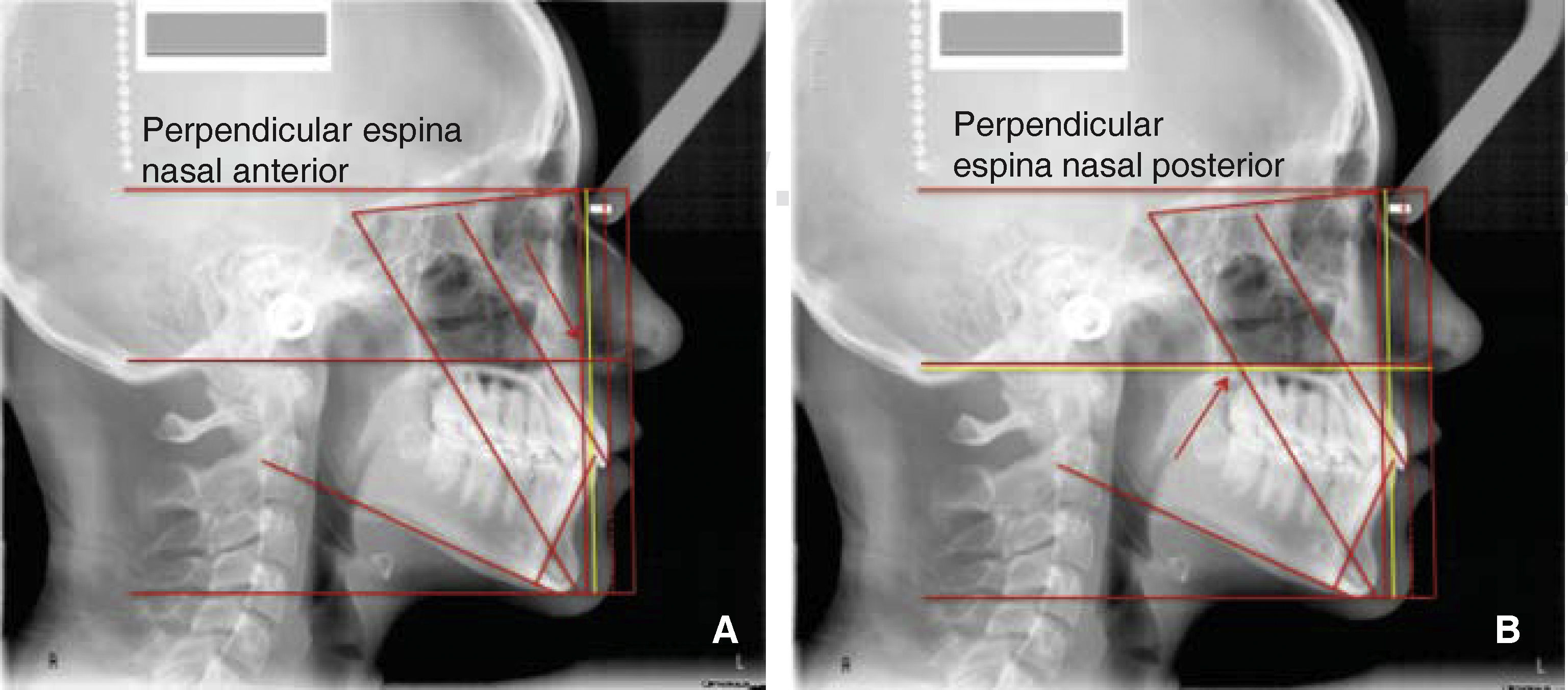
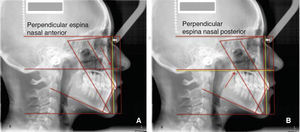
Para continuar, creamos dos líneas paralelas a la horizontal de Nasion, ubicamos una a partir de la espina nasal anterior (Figura 16A), y otra paralela ubicada en la espina nasal posterior, preferimos identificar esta última con algún color para diferenciar la ubicación de ambas espinas (Figura 16B). En el caso de que estén al mismo nivel se dibuja una sola línea. Estas dos líneas indican la inclinación del plano palatino, por esto se trazan con diferente color. La posición ideal del plano palatino se distingue cuando la línea de la espina nasal posterior se encuentre por debajo de la línea de la espina nasal anterior, con una inclinación de aproximadamente 2o.6,7 Ricketts6 estableció 2o como norma para la inclinación de plano palatino, cuando la espina nasal anterior se encuentra por arriba de la espina nasal posterior. Estas dos líneas permiten visualizar muy fácilmente la inclinación del plano palatino, sin la necesidad de medirlo. La interpretación de la inclinación del plano palatino se relaciona con antero- o posterorrotación mandibular. Un plano palatino caído de la parte posterior favorecerá la posterorrotación mandibular contribuyendo a una clase II, mientras que un plano palatino con caída anterior contribuirá al anterorrotación mandibular favoreciendo la clase III, o un exceso vertical maxilar.
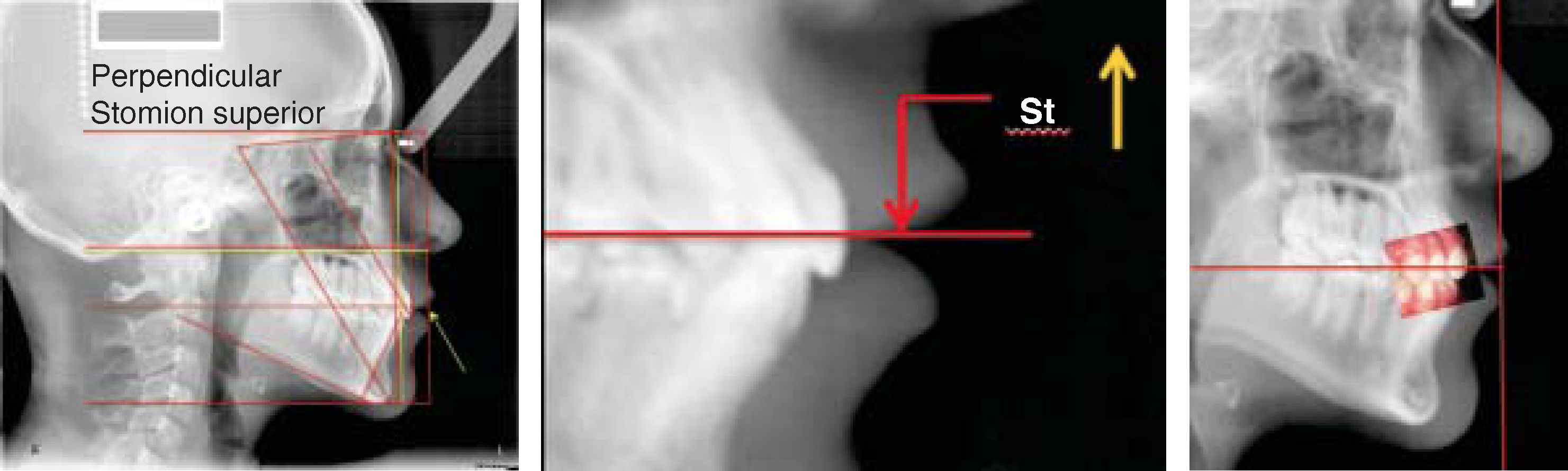
El siguiente trazo horizontal se ubica en Stomion superior (Figura 17). Esta línea se describe en el análisis de Legan-Burstone9 y ofrece mucha información. Idealmente los incisivos superiores se encuentran por debajo de la línea a 3mm aproximadamente, mientras que el borde incisal de los incisivos inferiores descansan en esta línea, cuando esto sucede existe equilibrio y armonía entre la guía incisal, la posición lingual y los labios, ofreciendo función y estética (Figura 17).
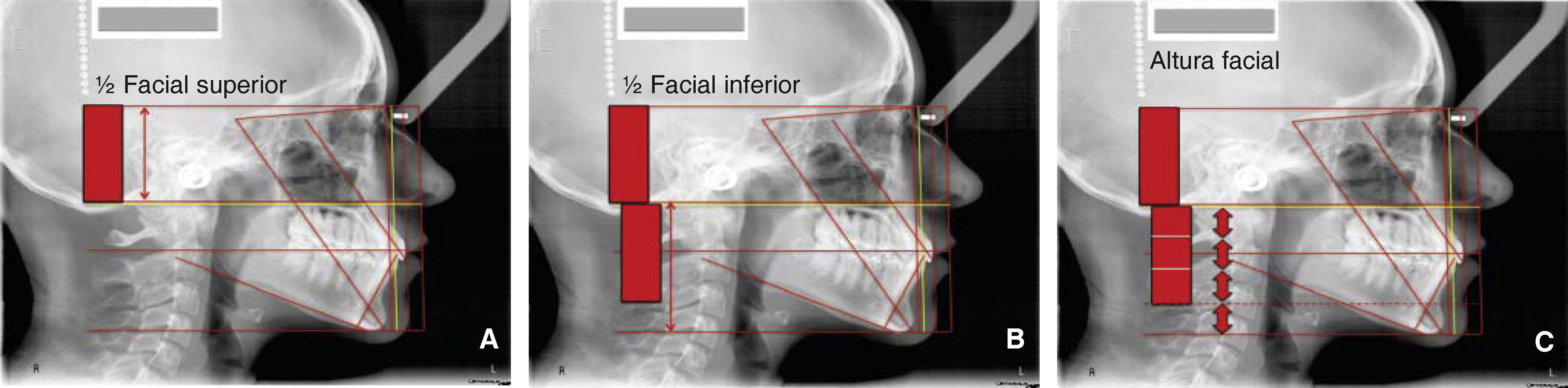
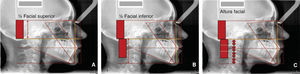
Para evaluar la altura facial total, identificamos las líneas horizontales de Nasion y mentón. Dividimos la cara en dos medios, superior e inferior. En términos generales el medio inferior es una tercera parte más larga que el superior. El medio facial superior lo localizamos entre la línea horizontal de Nasion y la horizontal de las espinas nasales, anterior y posterior, en ocasiones ambas están alineadas y solamente trazamos una línea del plano palatino, en este caso es más sencillo ubicar el límite de los dos medios faciales, superior e inferior, pero cuando se localizan separadas las espinas nasales, tomaremos la distancia intermedia entre ambas como límite de los medios faciales. Entonces el medio facial inferior lo ubicamos de la línea o líneas de las espinas nasales anterior y posterior a la línea horizontal de mentón.
Para facilitar su visualización utilizamos la herramienta de Power Point (Microsoft® Office). Para dibujar formas y creamos un rectángulo en el medio facial superior (Figura 18A), posteriormente duplicaremos el rectángulo (Figura 18B) y lo trasladamos al medio facial inferior (Figura 18C).
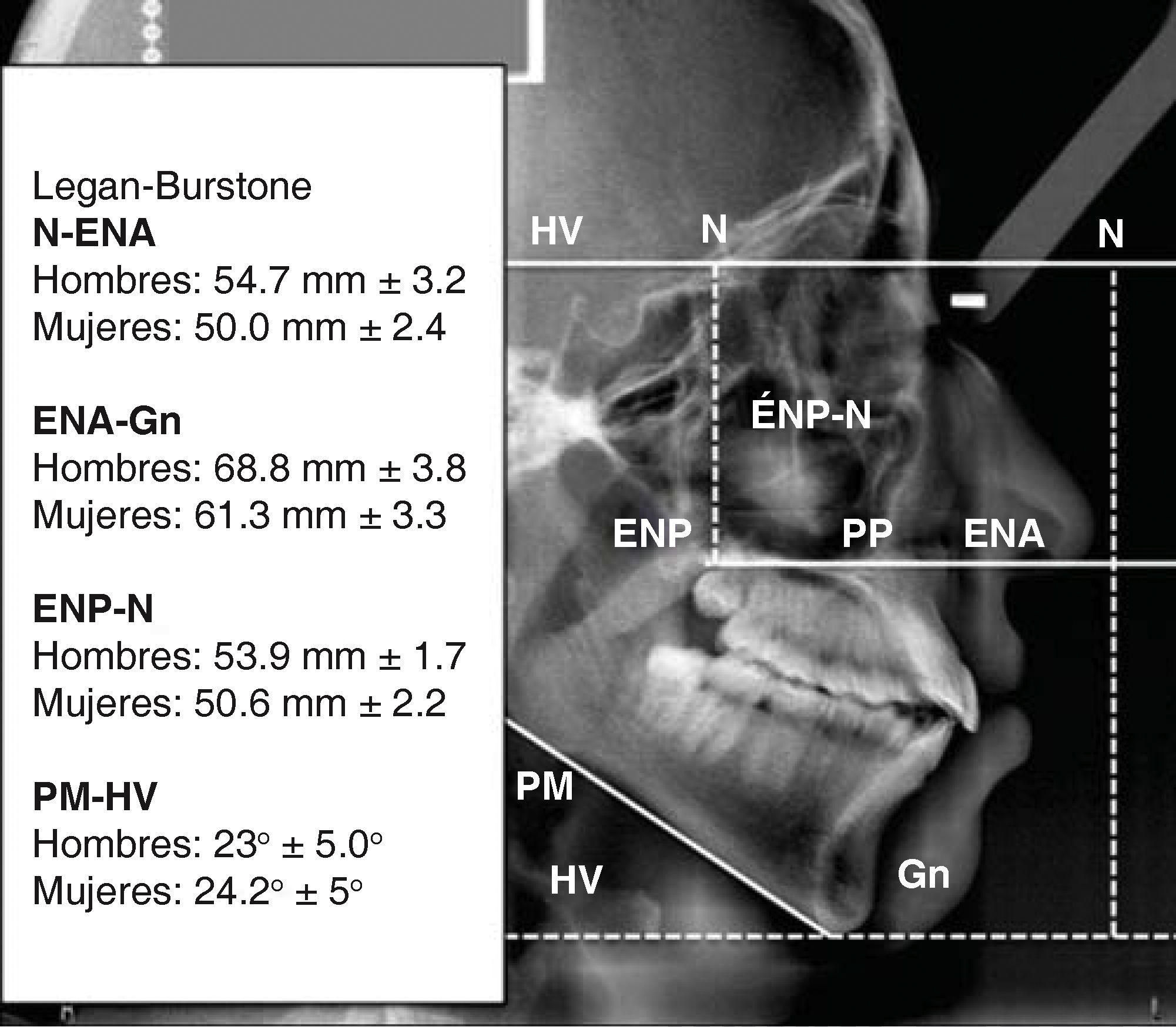
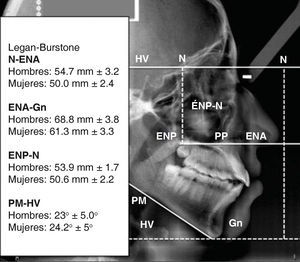
Legan y Burstone9 establecieron las siguientes normas para la medición de la altura facial (Figura 19), sin embargo, en este análisis no utilizamos las medidas, simplemente apreciamos visualmente esta proporción.
La parte inferior del rectángulo inferior sirve como parámetro para trazar otra línea horizontal (punteada) con la finalidad de observar la altura facial inferior (Figura 18C), idealmente la distancia entre esta línea y la horizontal de mentón representa una tercera parte del rectángulo dibujado (normodivergente), cuando se observa aumentada esta distancia (hiperdivergente), la relacionamos con crecimiento vertical facial, posterorrotación mandibular o macrognatismo mandibular, y por el contrario, si está disminuida (hipodivergente), lo relacionamos con deficiencia vertical, anterorrotación mandibular o micrognatismo mandibular.
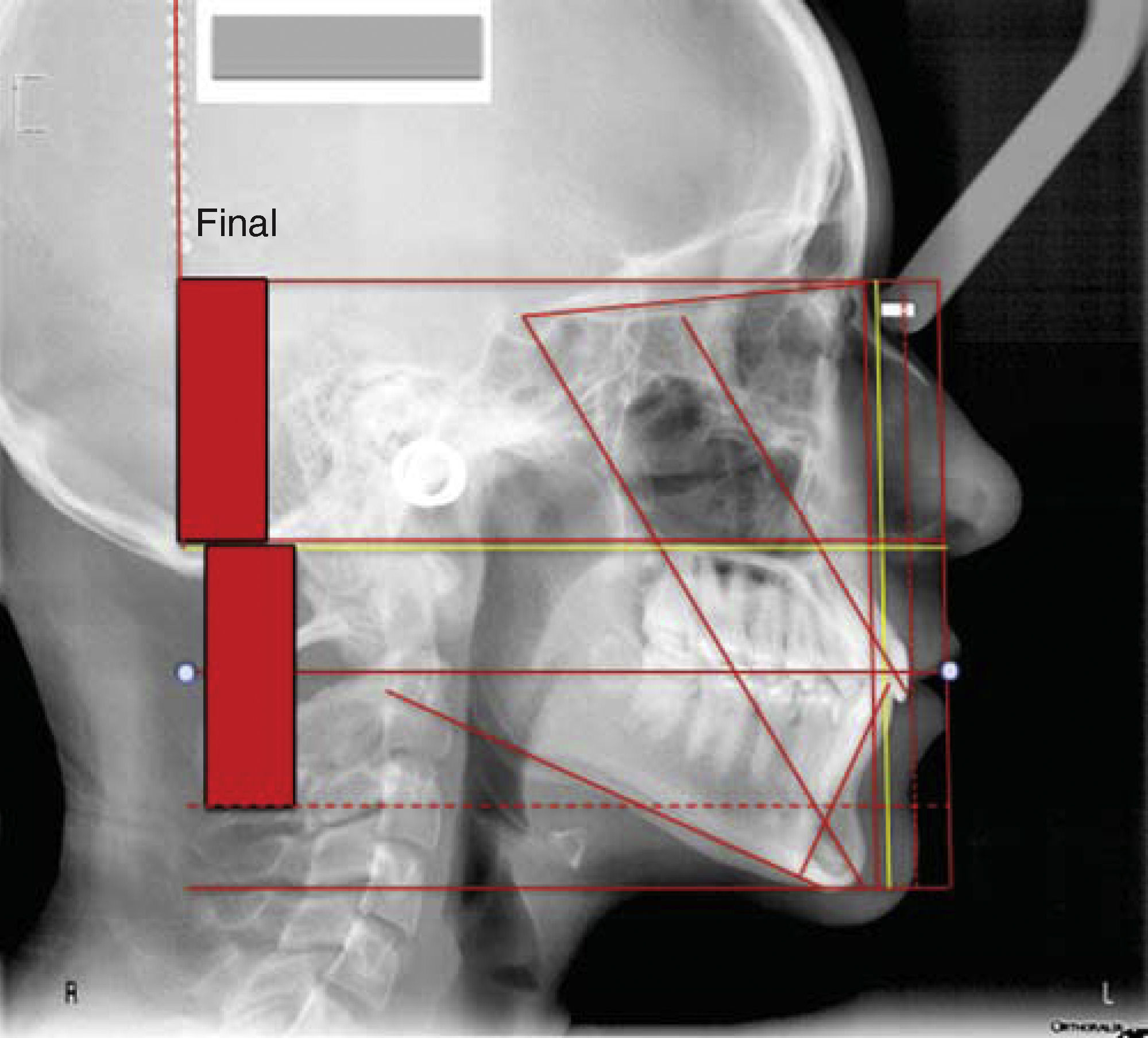
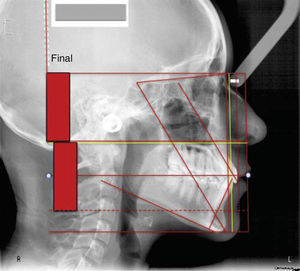
Como se mencionó en un inicio, consideramos que el uso de este trazado en el programa Power Point Microsoft® Office puede ser de mucha ayuda por la facilidad de visualizar el aspecto sagital de la telerradiografía, relacionando la composición vertical y horizontal en la dinámica de la maloclusión. En la figura 20 se muestra el trazo de este procedimiento completo.
DISCUSIÓNComo se mencionó, el desarrollo de análisis cefalométricos se inicia en la década de los 40, y a la fecha aparecen novedades que favorecen a esta útil herramienta, algunas de las diferencias que encontramos del método que aquí se presenta en relación con otros procedimientos de diagnóstico cefalométrico utilizados son: en este procedimiento la localización de las estructuras cefalométricas se facilitan al poder generar acercamientos de la imagen. No es necesario realizar medidas directas, tan solo con la apreciación visual de los trazos se crea la apreciación certera de la condición estructural facial. El almacenamiento de los registros imagenológicos no requiere de espacio físico, actualmente se puede almacenar en espacios cibernéticos. Los trazos principales están sustentados por una «vertical verdadera» que puede proporcionar mayor certeza de la posición de la cabeza en el horizonte. Algunos análisis utilizan parámetros que ponen en duda su confiabilidad, por ejemplo; la rotación de los planos S-N o el plano de Frankfurt son posibilidades sensibles que pueden alterar sustancialmente los resultados de las normas que utilizan varios análisis cefalométricos. Para establecer la relación intermaxilar sagital, en el análisis de Wits8 se utiliza el plano oclusal para proyectar perpendiculares a los puntos «A» y «B», estando sujeto a inclinaciones de dicho plano trayendo consigo la pérdida de certeza de sus proyecciones. En este procedimiento utilizamos una línea vertical del punto «A» para establecer la relación intermaxilar sagital sustentando mayor confiabilidad en la vertical verdadera que en el plano oclusal.
CONCLUSIONESEl método auxiliar de diagnóstico cefalométrico que aquí se presenta ofrece una opción práctica y al alcance de la mayoría de los profesionistas que la requieren, al igual que otros métodos, la práctica al paso del tiempo es la mejor prueba de su eficacia. A diferencia de otros métodos de análisis cefalométricos éste no se basa exclusivamente en números, aunque utiliza referencias establecidas en análisis cefalométricos, se apoya mayormente en la objetividad.
Este artículo puede ser consultado en versión completa en http://www.medigraphic.com/ortodoncia
Profesor del Departamento de Ortodoncia de la Universidad Latinoamericana, campus Valle, México, D.F. Profesor, FES Zaragoza UNAM.