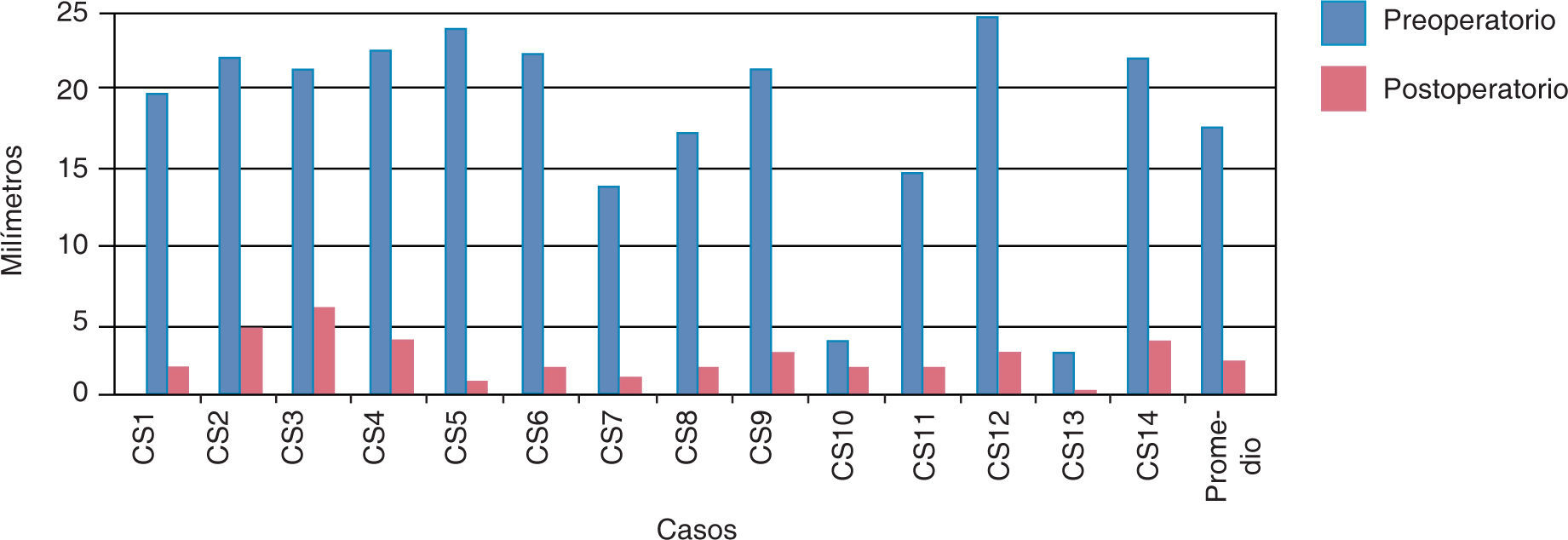
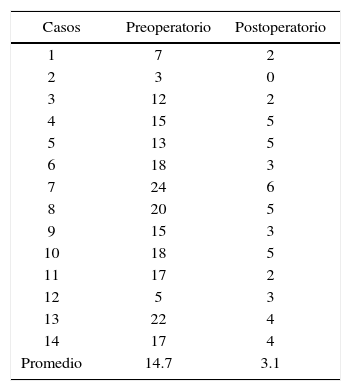
La ortopedia prequirúrgica es el tratamiento que modifica la posición de los segmentos maxilares fisurados. En niños con labio y paladar hendido bilateral (LPHB) el colapso de los segmentos maxilares y la protrusión premaxilar implican una excesiva tensión y dificulta la queiloplastia. Se realizó una modificación al aparato de Latham para corregir la posición de la premaxila y los procesos palatinos. El estudio se hizo en registros fotográficos y modelos de estudio de 14 pacientes de 0 a 12 meses con LPHB con premaxilas protruidas de más de 10mm. La reducción en promedio de la distancia en una vista lateral fue de 19.75mm. En un vista oclusal del lado Izquierdo fue de 15.15mm y del lado derecho de 13.87mm, se logró una disminución significativa de la protrusión.
Pre-surgical orthopedics is a treatment that modifies the position of fissured maxillary segments. In children with Bilateral Cleft Lip and Palate (BCLP); the collapse of the maxillary segments and protrusion of the premaxilla imply that during the surgical procedure there may be an excessive tension and make cheilopasty difficult. A modification of the Latham’s Device (MLD) was performed to correct the position of the premaxilla and the palatal processes. The study was conducted with photographs and dental casts of 14 BCLP patients, 0 to 12 months old with a protruding premaxilla of more than 10mm. On a lateral view, the average reduction was 19.75mm; in an occlusal view, the left side was reduced 15.15mm and on the right side 13.87mm. A significant protrusion decrease was achieved.
Abramovich en 19971 explica que las células de la cresta neural de la zona craneal y vagal van a dar lugar al ectomesénquima de la región cráneo-cérvicofacial y arcos faríngeos, a partir del cual se diferencian los procesos faciales. El desplazamiento y multiplicación celular dan como resultado la formación de procesos faciales. La formación de arcos branquiales o faríngeos aparece en la cuarta y quinta semana del desarrollo intrauterino. En un periodo inicial, éstos están constituidos por tejido mesenquimático, separados por surcos denominados hendiduras faríngeas. Los arcos faríngeos no sólo contribuyen a la formación del cuello, sino que desempeñan un papel importante en la formación de la cara, principalmente el primer y segundo arco.
La cara se forma entre la cuarta y octava semana del periodo embrionario mediante el desarrollo de cinco procesos faciales: el proceso cefálico o frontonasal constituye el borde superior del estomodeo o boca primitiva, los procesos maxilares que se advierten lateralmente al estomodeo, y en posición caudal a éste y los procesos mandibulares (ambos procesos derivados del primer arco branquial).
En la sexta y séptima semana de vida intrauterina los procesos maxilares crecen simultáneamente en dirección medial, comprimiendo los procesos nasales hacia la línea media. En una etapa ulterior queda cubierta la hendidura que se encuentra entre el proceso nasal interno y el maxilar, y ambos procesos se fusionan. En consecuencia, el labio superior es formado por los procesos nasales internos y los procesos maxilares.1
EpidemiologíaLas hendiduras faciales y orales pueden presentarse de la quinta a la séptima semana de vida intrauterina.1
Armendares y Lisker2 reportan una incidencia del labio y paladar hendido (LPH) en 1.39 de 1,000 nacidos vivos en México. Cada día hay 9.6 casos nuevos que representan 3,521 casos al año, cantidad considerada como incidencia anual de labio y paladar hendido (LPH) a nivel nacional.3
Las fisuras orales están asociadas con múltiples factores genéticos y/o ambientales; pueden ser parte de un síndrome, por ejemplo, Van der Woude, Apert, Pierre Robin, etc. y/o asociadas con una droga, teratógeno o condición médica. En fisuras aisladas la etiología es más difícil de determinar. Actualmente se maneja la deficiencia de ácido fólico como causa predisponente activa.4
Esta malformación, dada su complejidad, requiere para su manejo un equipo multidisciplinario e interdisciplinario.
La ortopedia prequirúrgica es el tratamiento donde manipulamos la posición de los segmentos maxilares fisurados y la premaxila durante los primeros meses de vida, previamente a la reconstrucción de labio y paladar. Su objetivo principal es lograr la disminución de la anchura de la fisura y el restablecimiento de una correcta relación anatómica disminuyendo la tensión entre los segmentos maxilares. Está indicada en niños con fisuras mayores a 10mm.
La ortopedia prequirúrgica en pacientes con LPH se llevó a cabo por primera vez en 1791 por Desault quien describió y utilizo un gorro que aplica una fuerza extraoral sobre la premaxila.5 En 1956, en Inglaterra, nuevamente Mc Neal6 utilizó la ortopedia dentofacial para alinear los segmentos maxilares en el LPH unilateral y para llevar a la línea media la premaxila en el labio y paladar hendido bilateral (LPHB). En 1960, Burston7 promovió la manipulación de los segmentos antes del cierre labial en recién nacidos.
Ortiz Monasterio8 en 1966 demostró en su estudio que los pacientes adultos con labio hendido y deformidades del paladar que no fueron operados, no presentaban restricción en el crecimiento del tercio medio de la cara.
Moss9 en 1972 propone la teoría de matriz funcional, donde estipula que el crecimiento y desarrollo dentofacial está determinado por diferentes estructuras entre ellas los tejido blandos.
Friede y Pruzansky10,11 en 1972 no estaban a favor del tratamiento ortopédico quirúrgico, afirmaban que existía una restricción del crecimiento que ocasionaba perfiles cóncavos por la retroposición de la premaxila y defendían que era mejor restablecer la continuidad de la musculatura labial tempranamente después del nacimiento para permitir que las fuerzas musculares naturales que moldean el paladar normalizaran la arquitectura esquelética oral y faríngea distorsionada.
Georgiade y Latham12,13 en los años setenta fabricaron aparatos de tracción intraoral anclados a los segmentos por medio de cadenas.
En 1977 Millard, Robertson y Shaw14,15 examinan la eficacia del tratamiento ortopédico prequirúrgico y reportan resultados favorables.
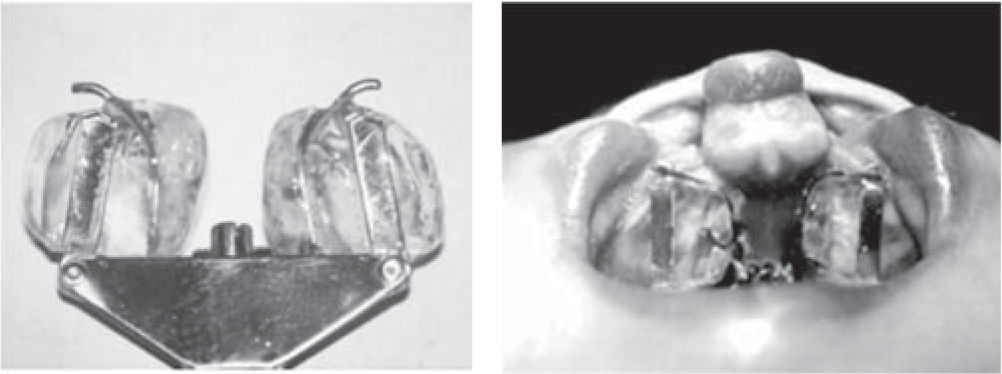
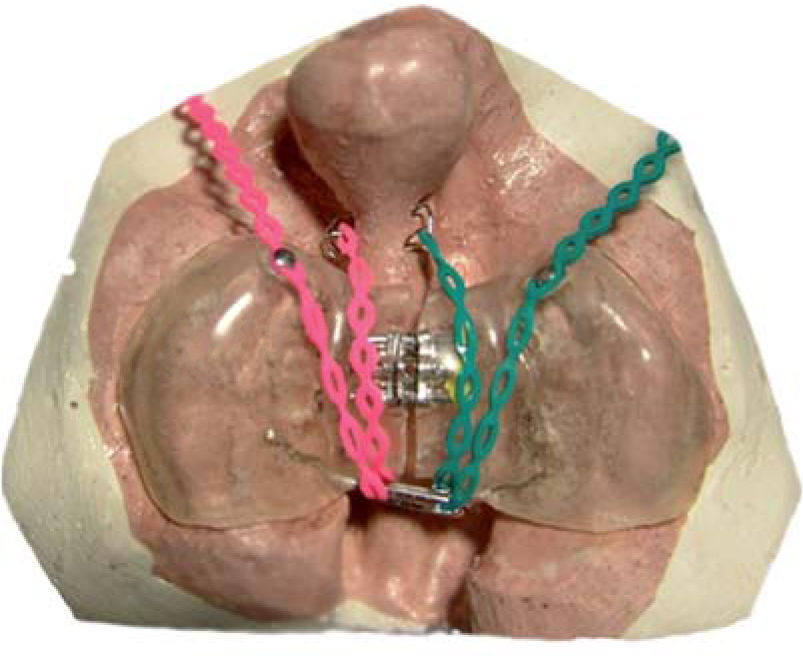
Millard y Latham16 en la década de los noventa realizan la retroposición de la premaxila y la expansión de los procesos maxilares por medio de un aparato con 4 pines intermaxilares y un pin de anclaje transpremaxilar, un mecanismo de expansión en los procesos palatinos, activado por medio de cadenas elásticas (Figuras 1 y 2). Shaw17 en 1992 comenta que la ortopedia prequirúrgica no aumenta el crecimiento del maxilar y que sus beneficios son limitados.
En el 2004 Berkowitz18 describe las consecuencias a largo plazo del aparato ortopédico de Latham que no conduciría a un desarrollo armonioso del paladar y el rostro. Sin embargo En el 2004 Pérez y cols.19 reportaron resultados favorables con el uso del aparato de Latham en 14 pacientes con registros fotográficos y cefalométricos de 11mm de expansión de los procesos maxilares y 18mm de retroposición en la relación transversal.
Se realizó una modificación en la División de Estomatología-Ortodoncia donde se reemplazó el tornillo de Latham por uno de expansión de 8mm y dos botones en la parte anterior llamado aparato de Latham Modificado (ALM) (Figura 3).
Planteamiento del problema¿El utilizar el ALM en pacientes con LPHB logra modificar favorablemente la relación transversal y anteroposterior de los procesos maxilares y la premaxila para poder efectuar la queiloplastia?
JustificaciónEn pacientes con LPHB las discrepancias excesivas transversales y antero-posteriores están entre los procesos dificultan la queiloplastia, para lo cual se ha utilizado para alinear los tres segmentos de manera favorable el aparato de Latham;16 el costo de este rebasa los $7,000 lo que lo hace poco accesible. Se realizó una modificación al aparato en la división de Estomatología-Ortodoncia con los mismos principios a un costo accesible para los pacientes del hospital.
Si la funcionalidad de este aparato nos permite conseguir las condiciones favorables para llevar los procesos maxilares a una posición idónea, este tipo de tratamiento será accesible y beneficioso para nuestros pacientes.
HipótesisEl empleo del aparato de Latham modificado por parte de la División de Estomatología-Ortodoncia para la ortopedia prequirúrgica en pacientes con LPHB modificó favorablemente la relación transversal y anteroposterior de los procesos maxilares y la premaxila.
Objetivo generalDeterminar la funcionalidad del aparato de Latham Modificado por parte de la División de Estomatología-Ortodoncia para la ortopedia prequirúrgica.
Objetivos específicos- •
Cuantificar la retracción de la premaxila en las fotos laterales y modelos de estudio de pacientes con LPHB después del uso del ALM.
- •
Evaluar la expansión de los procesos maxilares en modelos de estudio de pacientes con LPHB después del uso del ALM.
- •
Cuantificar la rotación y deflexión de la premaxila en modelos de estudio de los pacientes con LPHB después del uso del ALM.
Observacional, comparativo, abierto, retrospectivo y longitudinal.
Material y MétodoUniverso de estudioTodos los expedientes completos de pacientes con LPHB sindromáticos y no sindromáticos con protrusión mayor a 10mm de la premaxila, menores a un año de edad y que fueron tratados con el Aparato de Latham modificado, en la División de Cirugía Plástica y Reconstructiva y en la División de Estomatología-Ortodoncia en el periodo de 2005 al 2008.
MuestraLos datos se obtuvieron de los expedientes del archivo de la División de Estomatología-Ortodoncia tratados con el ALM, con estudios pre- y postoperatorios: modelos de yeso y fotografías intraorales y extraorales. Se excluyeron los expedientes que abandonaron o suspendieron el tratamiento y se eliminaron los que tuvieron estudios que no se pudieron evaluar. El total de expedientes que se reunieron con todas las características de nuestro universo fueron 14.
VariablesLas variables que se consideraron en el estudio fueron:
- •
Protrusión de la premaxila vista lateral (fotos)
- •
Protrusión de la premaxila vista oclusal izquierda (modelos)
- •
Protrusión de la premaxila vista oclusal derecha (modelos)
- •
Tamaño de la fisura anterior (transversal) (modelos)
- •
Tamaño de la fisura posterior (transversal) (modelos)
- •
Tamaño transversal de la premaxila
- •
Grado de rotación de la premaxila
- •
Grado de deflexión de la premaxila
Se midieron por un solo operador todas las variables en los estudios, con un vernier y transportador electrónico calibrado. Se anotaron los resultados en las hojas de captura.
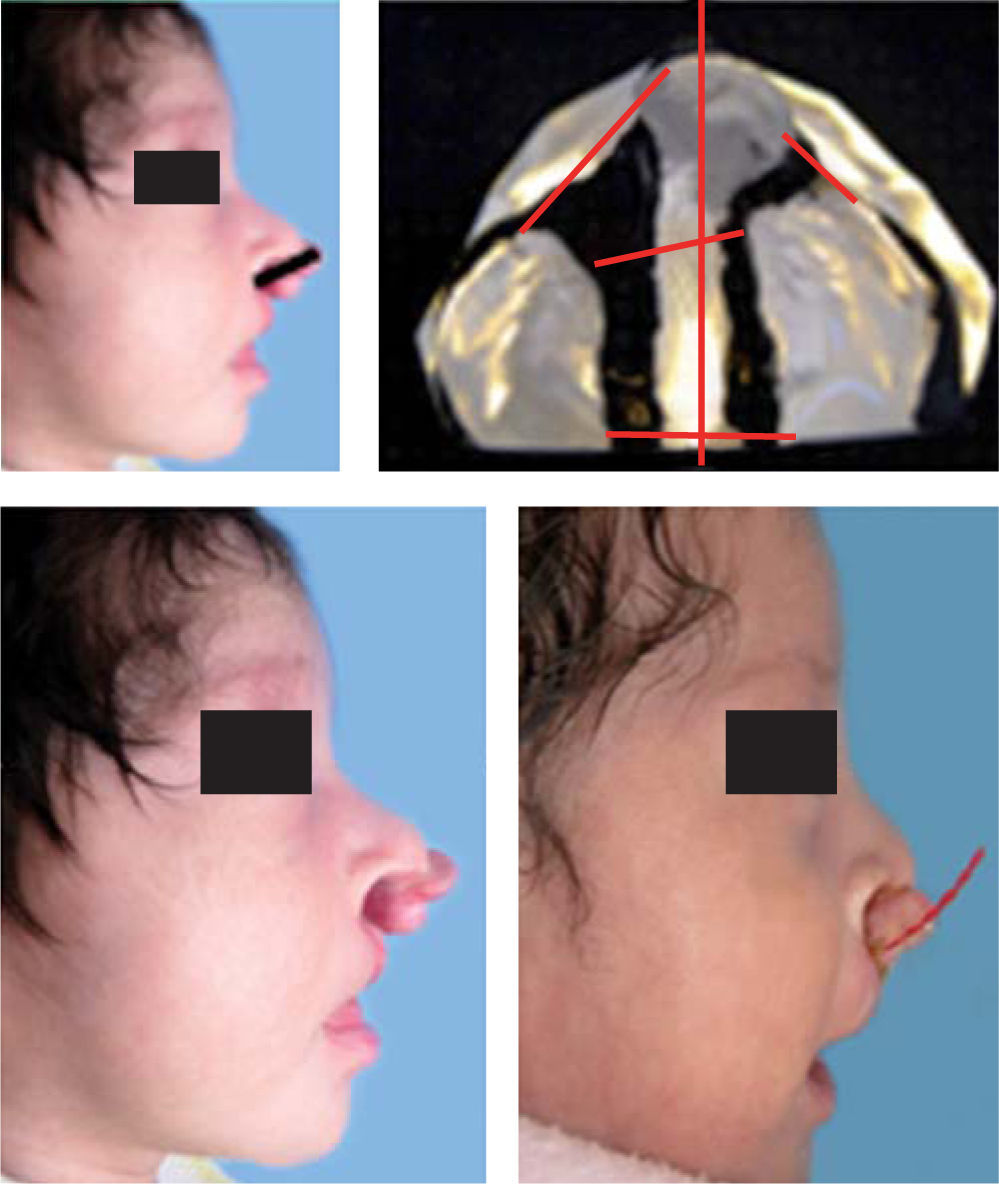
En las fotografías laterales extraorales pre- y postoperatorias, en la manipulación con el aparato de Latham modificado, se midió la distancia del punto más posterior del surco nasogeniano a nivel de la inserción alar al punto más anterior de la premaxila para determinar la retracción de la premaxila.
En los modelos de yeso pre- y postoperatorios en la manipulación con el ALM, se midió la distancia del punto más superior y lateral del borde externo de la premaxila al punto más superior y anterior de los procesos alveolares del lado izquierdo y derecho. Se midió el tamaño de la fisura de la parte anterior y posterior del modelo así como el tamaño transversal de la premaxila. Se tomó en cuenta el ángulo que forma la línea media entre los dos segmentos maxilares y una línea que pasa por el centro de la premaxila para determinar el grado de rotación. El grado de deflexión se midió de la distancia del borde más superior de los procesos maxilares al punto más superior de la premaxilar pre- y postoperatoria (Figura 4).
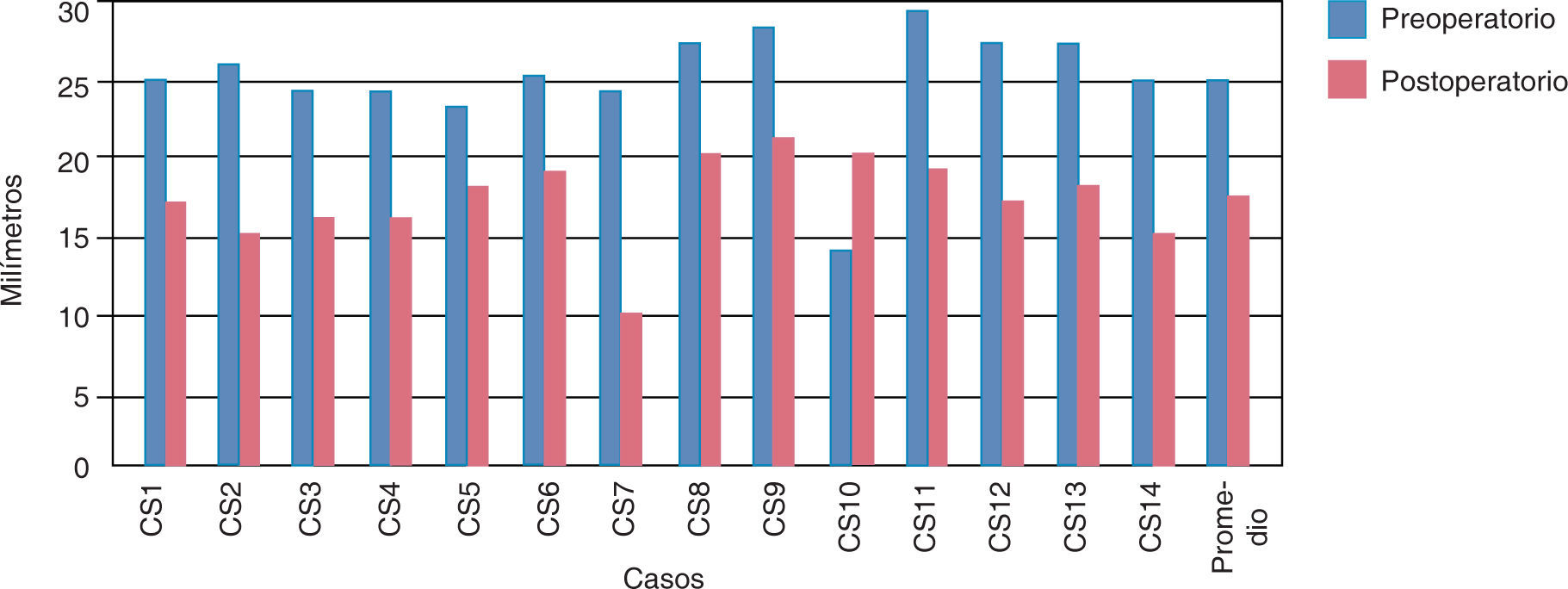
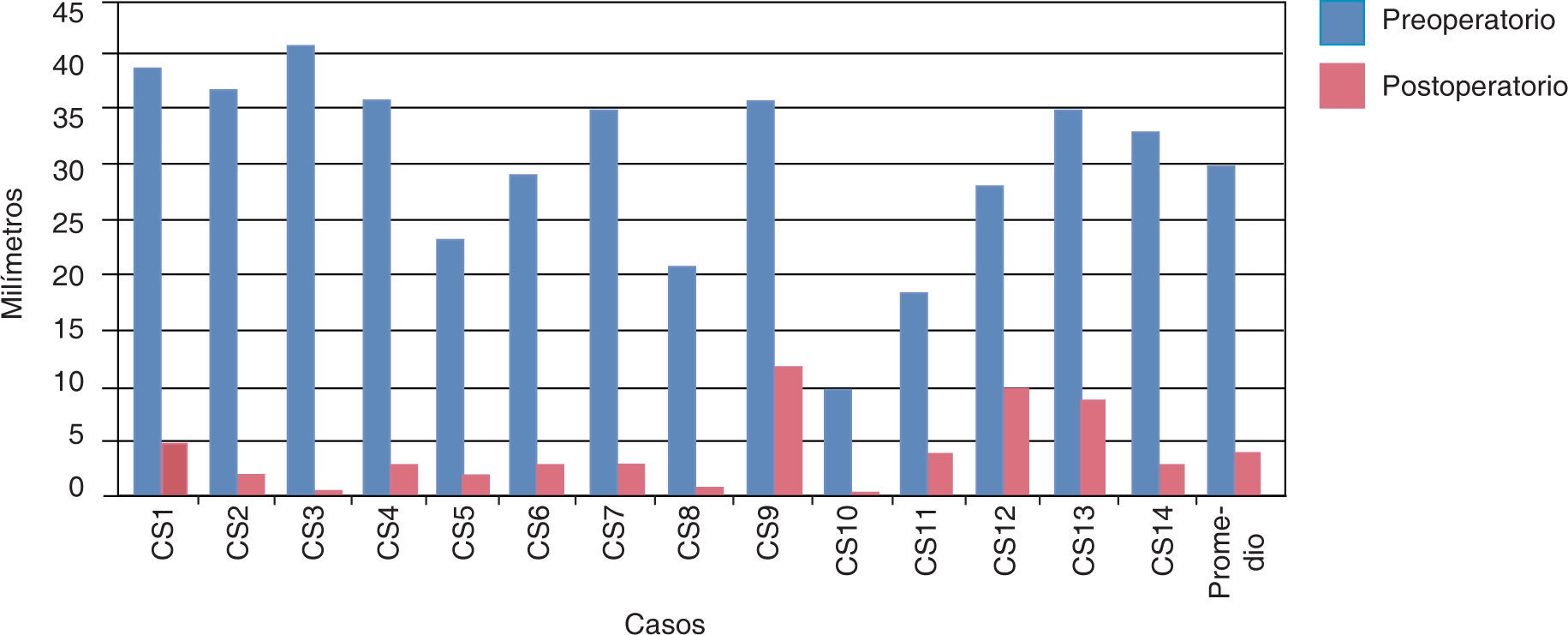
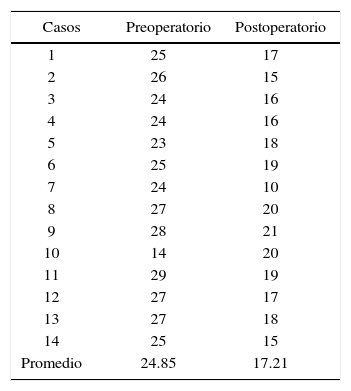
ResultadosEn los resultados promedio de la medición de las fotografías laterales hubo una retroposición de la premaxila en sentido antero-posterior de 7.64mm (Cuadro I) (Figura 5).
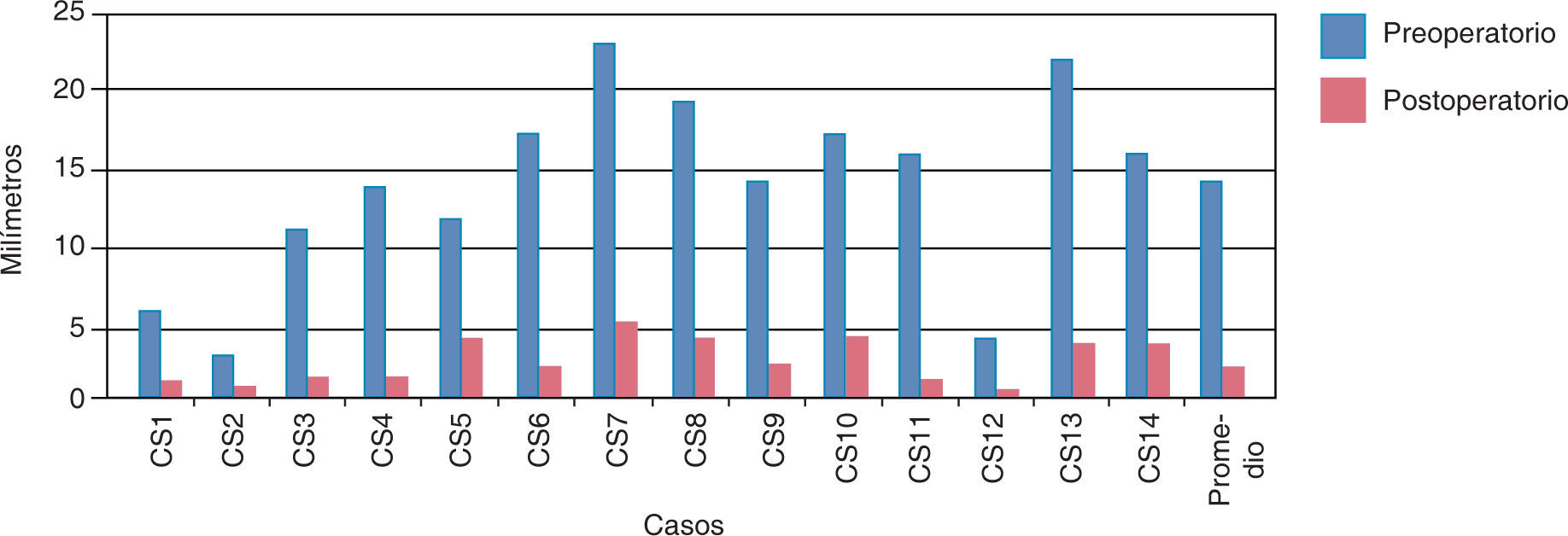
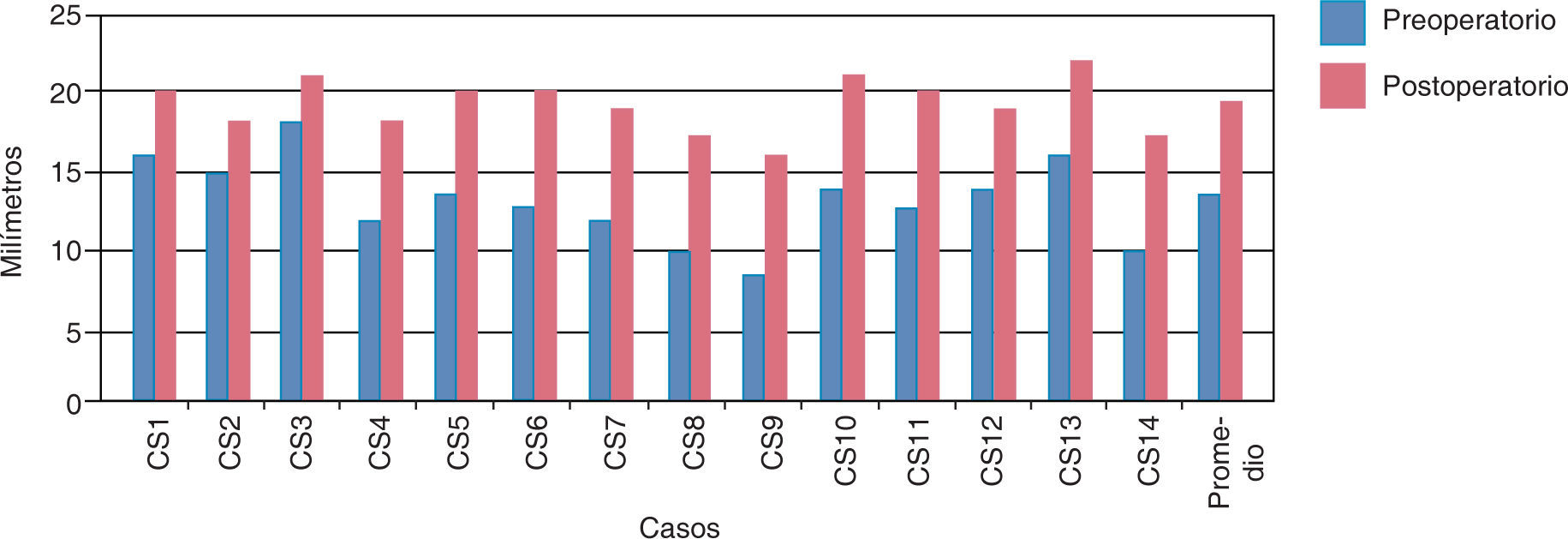
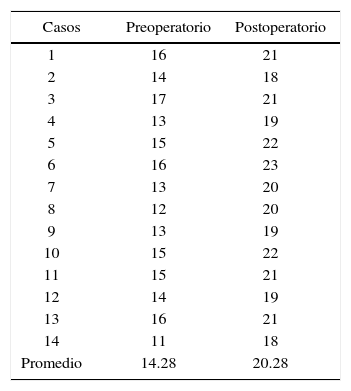
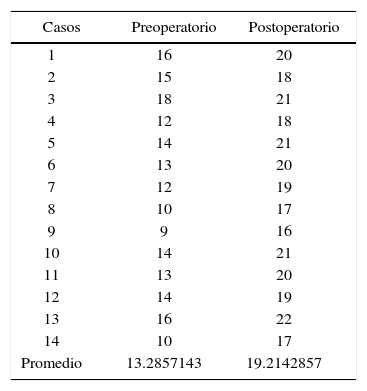
En la medición antero-posterior de los modelos de estudio se obtuvo como resultado una disminución de: 15.1mm del lado derecho y 11.6mm del lado izquierdo (Cuadro IIyIII) (Figuras 6y7). En la parte anterior de la fisura palatina las medidas en promedio fueron de 14.2mm al inicio y postoperatorio de 20.2mm, se obtuvo una expansión de 6mm. En la parte posterior la distancia inicial fue en promedio de 14.28mm y la medida postoperatoria fue de 20.28mm, la expansión fue de 6mm (Cuadros IVyV) (Figuras 8y9).
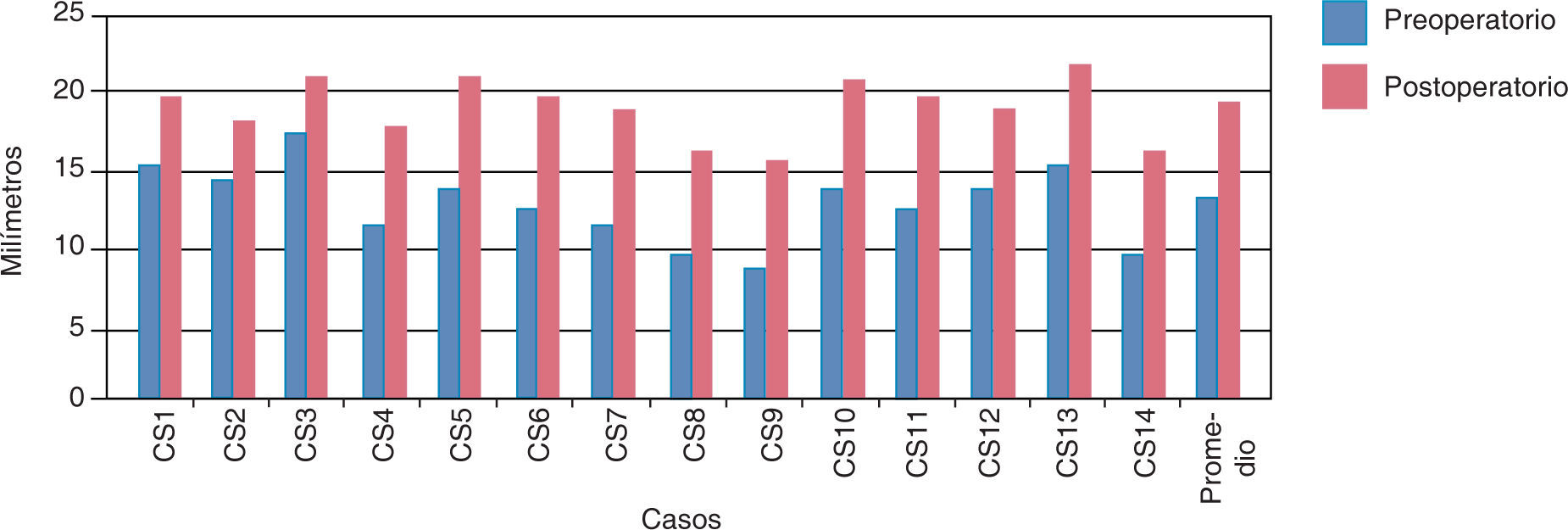
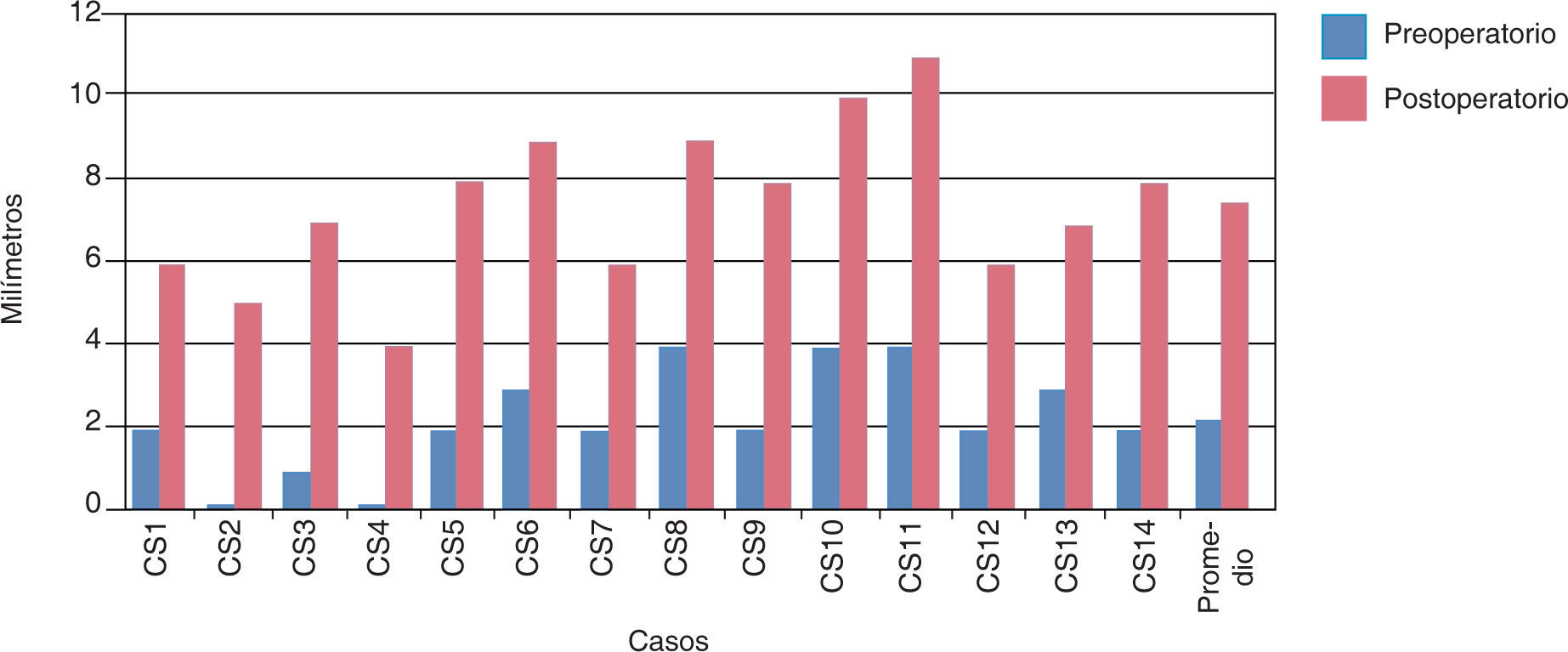
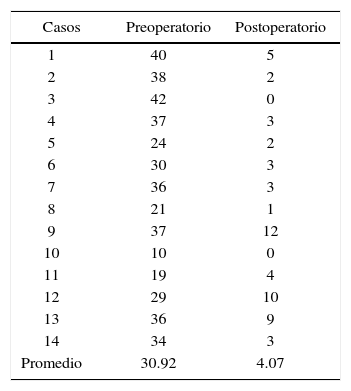
La rotación de la premaxila se midió en grados en relación a la línea media entre los dos segmentos maxilares, el promedio inicial fue de 30.92° y la postoperatoria fue de 4.07o; se logró una lineación favorable de la premaxila (Cuadro VI) (Figura 10).
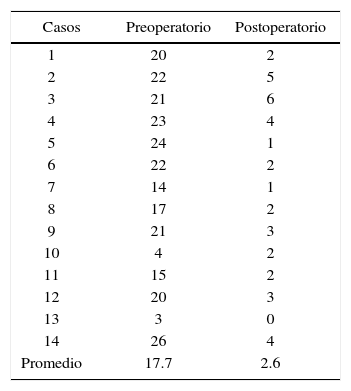
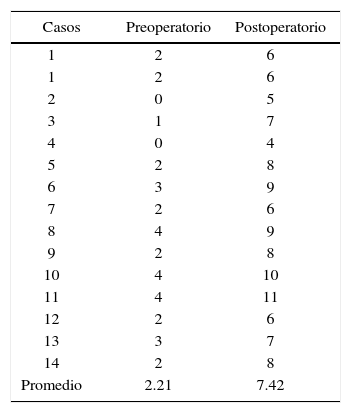
El grado de deflexión de la premaxila en promedio fue de 2.21mm, en el postoperatorio fue de 7.42mm, dando así un deflexión de 5.21mm convirtiéndose en un resultado con pronostico quirúrgico poco favorable (Cuadro VII) (Figura 11).
La alineación anatómica y la disminución de la tensión de tejidos blandos que han logrado Latham en los noventa y Pérez y cols. con el aparato de Latham son significativas en comparación con el resultado de otros aparatos ortopédicos prequirúrgicos.
Con el uso del aparato de Latham modificado se lograron resultados estadísticamente significativos similares al aparato de Latham, tales como la retroposición de la premaxila, la expansión de los segmentos maxilares y la alineación de la premaxila; esto nos proporciona una alternativa de tratamiento ortopédico que por su bajo costo se convierte en una alternativa de manejo debido a la población de bajos recursos que acuden al HGDMGG.
ConclusionesCon el uso y activación del aparato de Latham modificado se logró reducir la distancia de la premaxila en el plano sagital, así como alinearla en sentido transversal y se logró expandir y conformar los segmentos maxilares en un periodo promedio de tres meses. En este estudio hemos obtenido resultados favorables clínicamente significativos en el manejo de pacientes con LPHB. Con la manipulación positiva de la premaxila y los segmentos palatinos de manera tridimensional por medio del ALM se pudo realizar la queiloplastia en los 14 pacientes de los expedientes revisados.
En la evaluación de los pacientes a mediano y largo plazo posterior a la cirugía podremos observar el grado de restricción de las bridas cicatrizales en los tejidos, evaluar la destreza del cirujano y la efectividad de la terapéutica con este aparato, así como determinar el seguimiento ortopédico-quirúrgico y modificar y crear nuevas alternativas de tratamiento para este tipo de pacientes.
Este artículo puede ser consultado en versión completa en http://www.medigraphic.com/ortodoncia