¿ INTRODUCCIÓN
El cáncer de células renales (CCR) representa 3% de las neoplasias malignas y es el cáncer urológico más letal, con más de 13 mil muertes esperadas en el último año. Al momento del diagnóstico, hasta 30% pueden tener enfermedad metastásica, 25% con enfermedad localmente avanzada y 45% con enfermedad órgano confinada.1-3 La mayoría de estos tumores actualmente son detectados incidentalmente, según la literatura internacional en individuos asintomáticos, a diferencia de nuestra población donde generalmente se detectan tumores en estadios más avanzados.4-10 La estadificación depende del tamaño tumoral, invasión a estructuras adyacentes y extensión vascular.
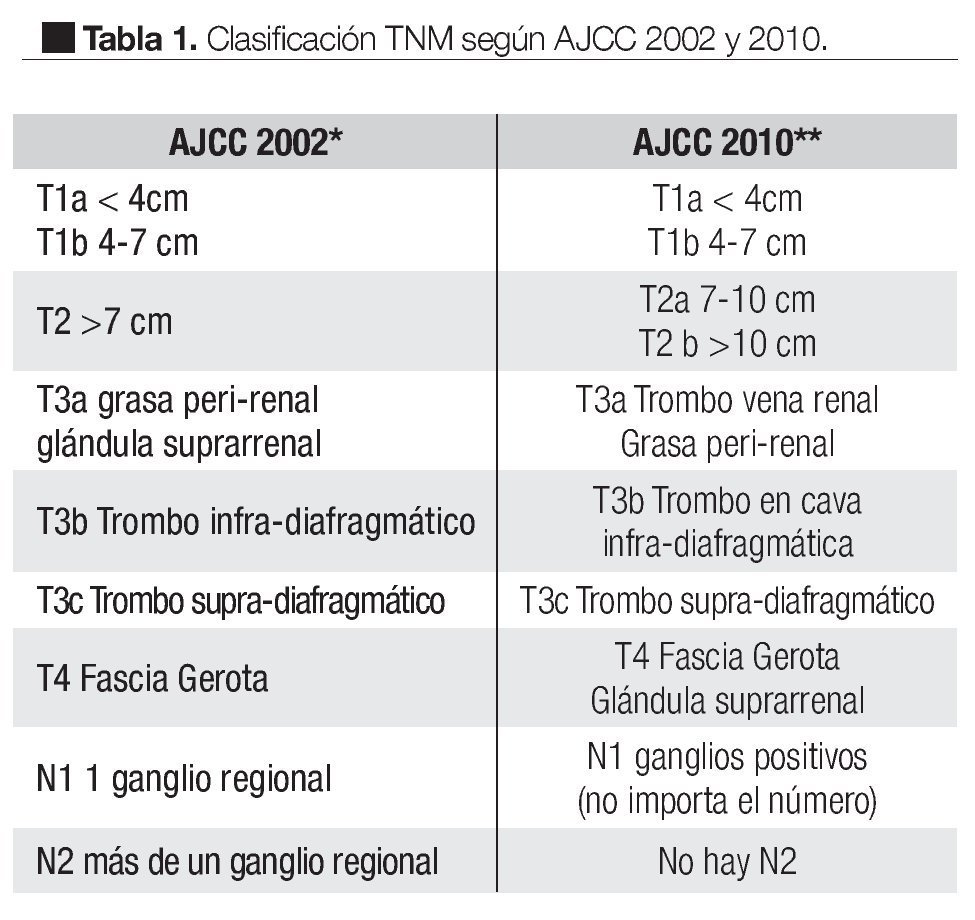
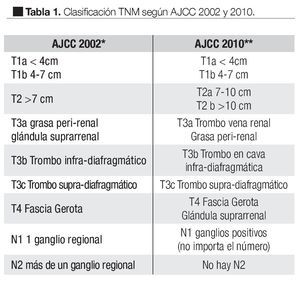
Tradicionalmente el CCR ha sido estadificado utilizando una clasificación puramente anatómica.11-13 Aunque estas clasificaciones nos han proporcionado buena información pronóstica; los datos publicados últimamente muestran algunas controversias en cuanto a estas clasificaciones, de manera que se ha mencionado que pueden utilizarse nuevos sistemas de clasificación y sobre todo factores pronósticos que puedan involucrarse en el manejo del CCR.3,14-18
Igor Frank y colaboradores en un estudio con 544 pacientes observó que el aumento en el tamaño tumoral en 1 cm incrementó el riesgo de muerte en 8%; de manera que los tumores mayores a 10 cm mostraron una disminución en la sobrevida cáncer específica con una p <0.001; por lo que los autores propusieron la sub-clasificación del T2 en T2a para tumores entre 7 cm y 10 cm y T2b para tumores mayores de 10 cm.1,14
Por su parte Nese del National Cancer Data Base (NCDB) revisó 47 909 casos de CCR y sus características patológicas, entre ellas el tamaño tumoral, dividieron los tumores en las siguientes categorías: menor de 4 cm, de 4.1 cm a 7 cm, de 7.1 cm a 10 cm y mayor de10 cm; observaron una disminución respectiva en la sobrevida acumulada a cinco años de seguimiento en los cuatro grupos.2
Leibovich y colaboradores propusieron mejorar la clasificación T3 en relación al trombo tumoral del TNM 2002 en un estudio que incluyó 675 casos con CCR observó que los pacientes con trombos tumorales en niveles según la clasificación de la Clínica Mayo: I (primeros 2 cm de la vena cava inferior), II (vena cava infra-diafragmática) y III (vena cava supra-diafragmática), tenían más riesgo de morir por cáncer comparado con aquellos que involucraban solo el nivel 0 (vena renal) con una p <0.0001. Por lo tanto se propuso clasificar a los tumores con trombo a nivel de la vena renal como T3a.4,17,19-22
Thompson (2005) planteó la pregunta sobre si la invasión directa de la glándula suprarrenal debía seguir siendo clasificada como un T3a. Estudió 697 pacientes y observó que en los pacientes con invasión adrenal aumentó el riesgo de muerte 2.9 veces, por lo que concluyó que los tumores con invasión directa de la glándula suprarrenal se comportan más agresivamente que los tumores con involucro de la grasa perirrenal o del seno renal. Notó un comportamiento similar a los tumores que se extienden hasta la fascia de Gerota (p = 0.0001); por lo que se propuso que la invasión a la glándula suprarrenal debe ser clasificada como T4.7,13,16
Michaelson y colaboradores, estudiaron el significado pronóstico de la invasión ganglionar en pacientes con CCR metastásico y en 1153 pacientes no encontraron diferencias en la mortalidad cáncer específica en los pacientes con enfermedad ganglionar en relación al número de ganglios positivos; de manera que se propuso que la clasificación "N" del TNM se simplificara a N1 para ganglios positivos independientemente del número.6,12
En las guías de la National Comprehensive Cancer Network (NCCN) 2010, se observa el sistema Tumor-Ganglios-Metástasis (TNM) publicado en las guías de la la estadificación del CCR según la American Joint Comitee on Cancer (AJCC) en su sexta edición (2002);11 sin embargo en su séptima edición, publicada en 2010, muestra en el capítulo IX los cambios en la clasificación TNM de manera que el T2 se subdivide en T2a para tumores entre 7 cm y 10 cm de tamaño y T2b para los tumores mayores a 10 cm confinados al riñón.
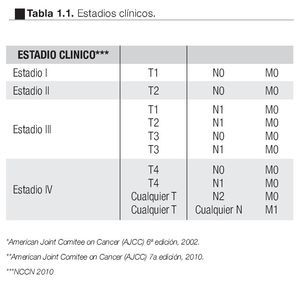
La infiltración de la glándula suprarrenal ipsilateral se reclasifica como T4 si es de manera contigua y como M1 si no es contigua. El involucro de la vena renal se reclasifica como T3a y el involucro de los ganglios se simplifica a N0 y N1 cuando son positivos independientemente del número, en las Tablas 1 y 1.1 se observa la nueva clasificación.8,9
¿ OBJETIVO
Conocer el comportamiento clínico y patológico de los pacientes con cáncer de células renales que han sido atendidos en el Hospital General Dr. Manuel Gea González y reclasificarlos según el nuevo TNM publicado por la AJCC en su séptima edición 2010.
¿ MÉTODOS
Estudio descriptivo, en el que se incluyeron todos los expedientes de pacientes con diagnóstico de CCR sometidos a nefrectomía radical (NR) o cirugía conservadora de nefronas (CCN) entre enero 1997 y junio de 2010 en el Hospital General Dr. Manuel Gea González, con evaluación de su comportamiento a largo plazo con base en las características patológicas. Se eliminaron todos los expedientes de pacientes con expedientes incompletos o que se perdieron del seguimiento oncológico.
Se analizaron las características patológicas y el comportamiento durante el seguimiento oncológico. Las variables estudiadas fueron: sexo, edad, lateralidad, tipo histológico (células claras, papilar, tubular, granular, cromófilo, túbulos colectores, patrón sarcomatoide u otros); el grado nuclear de Furhman (I a IV), el tamaño tumoral (menor de 4 cm, 4 cm a 7 cm, 7 cm a 10 cm y mayor de 10 cm), la presencia de invasión a cápsula renal, grasa perirrenal o del seno renal; invasión a cápsula de Gerota, el involucro vascular, la presencia de trombo tumoral y su nivel (0 = vena renal, 1 = primeros 2 cm de vena cava inferior, 2 = vena cava infra-diafragmática y 3 = vena cava supra-diafragmática); la invasión directa a la glándula suprarrenal, la afección ganglionar, y la presencia de metástasis a distancia.
Todos los casos fueron clasificados de acuerdo al TNM (AJCC) 2002 y reclasificados de acuerdo al TNM (AJCC) 2010 y se describieron las características patológicas pronósticas, la supervivencia global y cáncer específico.
Se utilizó estadística descriptiva, medidas de tendencia central y dispersión con curvas de Kaplan-Meier y Log Rank. Para el análisis categórico de supervivencia se utilizó Ji cuadrada, considerando significativa p £0.05. El error tipo I se controló a 5%.
Todos los procedimientos estuvieron de acuerdo con lo estipulado en el Reglamento de la ley General de Salud en Materia de Investigación para la Salud.
Título segundo, capítulo I, Artículo 17, Sección I, investigación sin riesgo, no requiere consentimiento informado.
El estudio fue aceptado por el Comité de Ética de nuestra institución.
¿ RESULTADOS
Se analizó un total de 100 casos de pacientes con CCR que cumplieron con los criterios de inclusión.
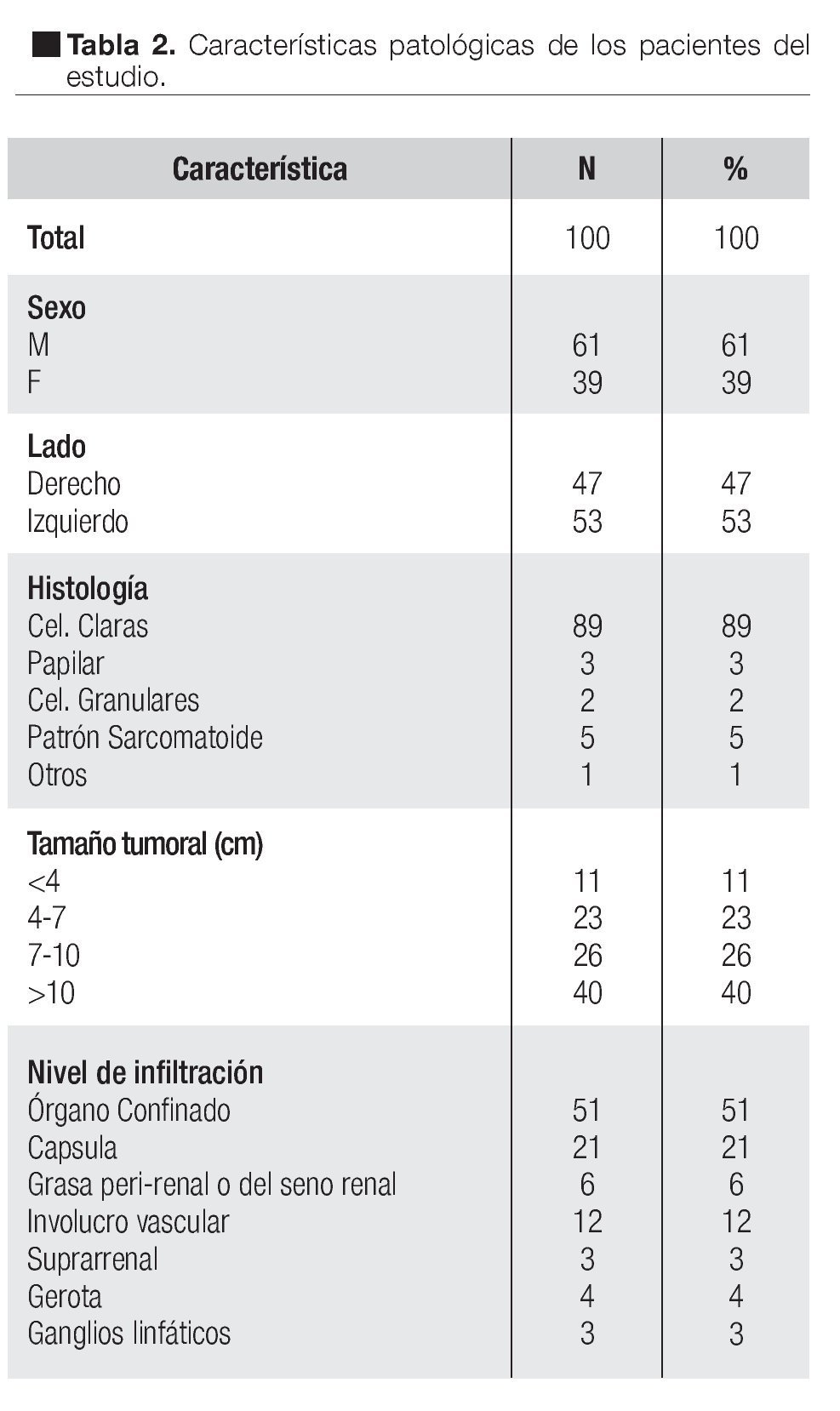
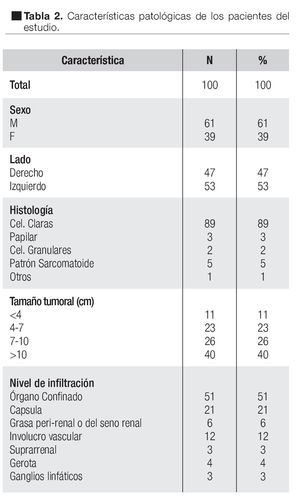
Las características generales de los pacientes se enumeran en la Tabla 2. La edad promedio fue de 59 años, con rango de 28 a 56 años; se observó predominio en el sexo masculino (61% vs. 39%). En cuanto a la lateralidad, se observó ligero predominio por el riñón izquierdo con 53% vs. 47%. El tipo histológico predominante fue el de cáncer de células claras con 89%. Se encontró 10% de pacientes que se presentaron con enfermedad metastásica al momento del diagnóstico.
La media de seguimiento de los pacientes fue de 47 meses (tres a 156) y se realizó un corte a los 120 meses para el análisis de sobrevida. La supervivencia global (SG) a 10 años fue de 74% con una supervivencia cáncer específica (SCE) de 83%. La mortalidad global a 10 años fue de 36% con una mortalidad cáncer específica de 17%.
El grado nuclear de Furhman predominante fue el grado II con 43%; se observó disminución en la supervivencia a mayor grado nuclear de Furhman, los grados I y II tuvieron una SVCE de 97% a diferencia de los III y IV con una SVCE de 51% (p = 0.0001).
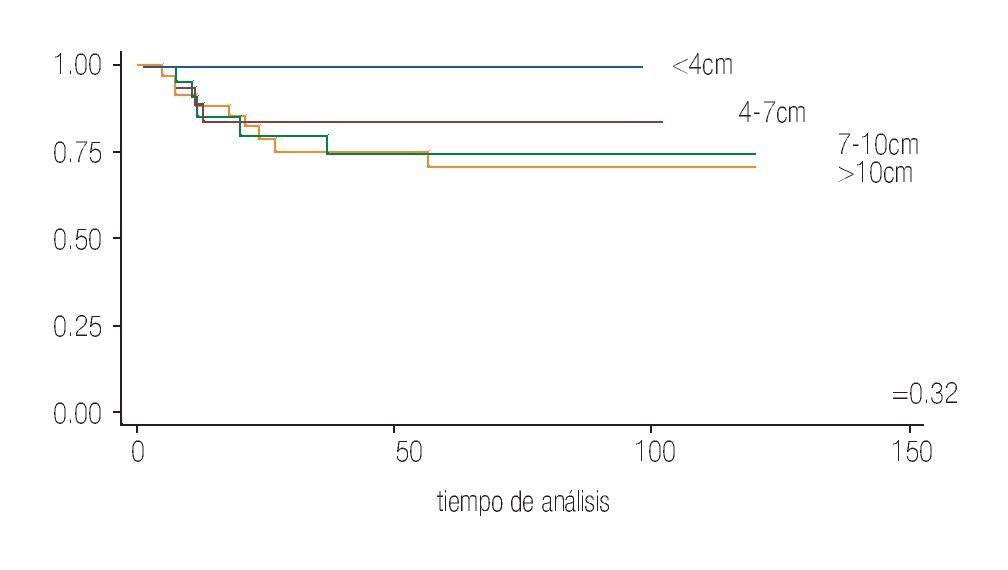
En cuanto al tamaño tumoral, los menores a 4 cm representaron 11%, entre 4 cm a 7 cm 23%, entre 7 cm a 10 cm 26% y los mayores a 10 cm representaron 40%.
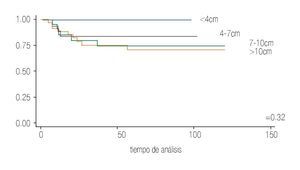
En el análisis estadístico se observó una tendencia inversamente proporcional en relación al tamaño tumoral y el pronóstico de la enfermedad de manera que a mayor tamaño, mayor riesgo de muerte con una p = 0.32 (Imagen 1).
Imagen 1. Análisis de sobrevida de acuerdo con el tamaño tumoral.
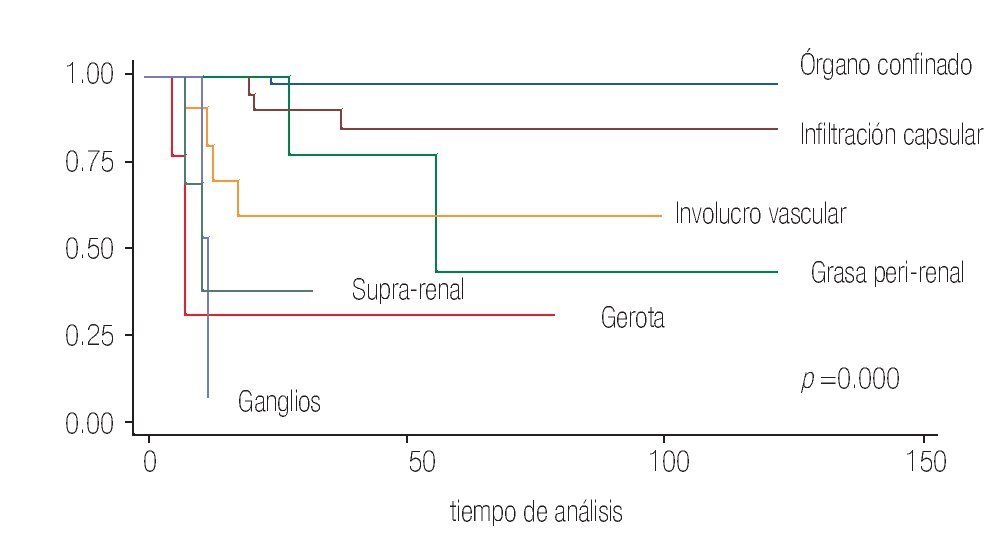
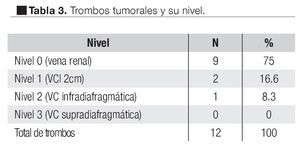
En relación a las características patológicas de la pieza quirúrgica encontramos 51% de tumores órgano confinados, hubo infiltración a la cápsula renal en 21%, a la grasa perirrenal o del seno renal en 6%. El involucro vascular se observó en 12% de los casos; dentro de los cuales en nueve casos el trombo involucró la vena renal (nivel 0), dos casos involucraron los primeros 2 cm de la vena cava (nivel 1) y sólo un caso se reportó con trombo en la vena cava infra-diafragmática (nivel 2) (Tabla 3). La glándula suprarrenal se encontró infiltrada en tres casos (3%). Hubo extensión hasta la cápsula de Gerota en cuatro casos (4%) y finalmente enfermedad ganglionar en 3% de los casos (Tabla 2)
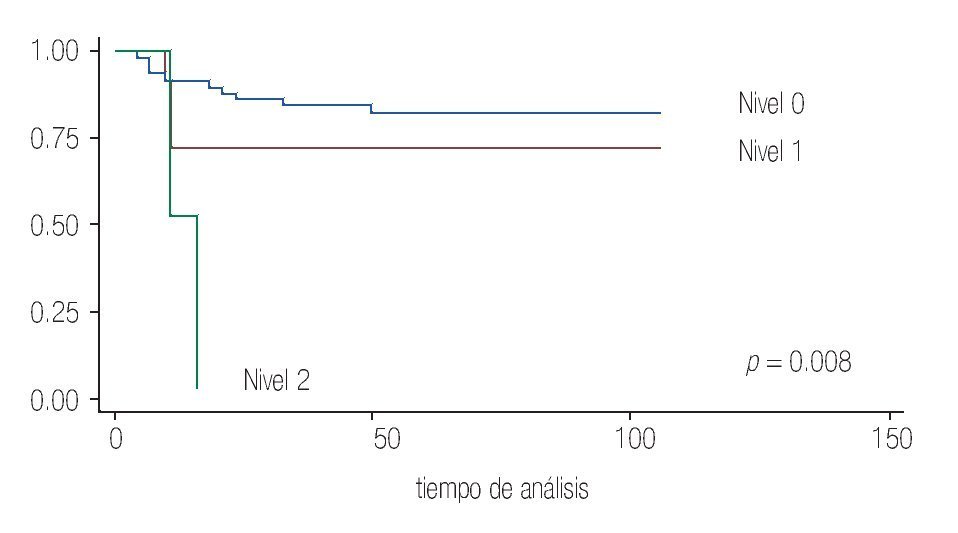
Dentro de las características patológicas pronosticas, se observó que de los pacientes con enfermedad órgano confinado tuvieron una supervivencia cáncer específica (SVCE) a 10 años de 89.4%, los casos que presentaron infiltración a la grasa perirrenal tuvieron una SVCE de 83.5%, el involucro vascular en general mostró una SVCE de 37.2% a 10 años; de los cuales el nivel del trombo fue otro factor analizado con una mortalidad de 33.3%.
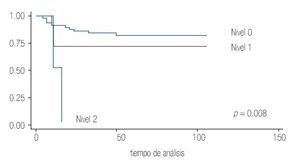
El trombo nivel 0 (vena renal) presentó una mortalidad de 15.3% (dos casos), de los trombos tumorales nivel 1 y nivel 2 (tres y un caso, respectivamente) ninguno presentó sobrevida a 10 años; lo cual muestra claramente que la afección vascular de la vena renal se comporta diferente a los otros niveles de trombos tumorales a nivel de la vena cava (p = 0.008) (Imagen 2).
Imagen 2.Análisis de sobrevida de acuerdo al nivel de trombo tumoral.
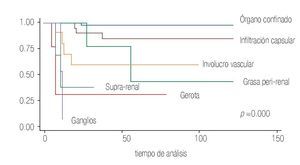
De los pacientes que presentaron infiltración a la glándula suprarrenal (tres) observamos una SVCE a 10 años de 33%, la afección de la cápsula de Gerota mostró una SVCE de 25% y finalmente la afección ganglionar independientemente del número mostró una SVCE sólo de 5% a 120 meses. Esto hizo evidente que a mayor grado de infiltración extra-renal existe un peor pronóstico con p = 0.000. (Imagen 3).
Imagen 3. Distribución y comportamiento de acuerdo con el nivel de infiltración.
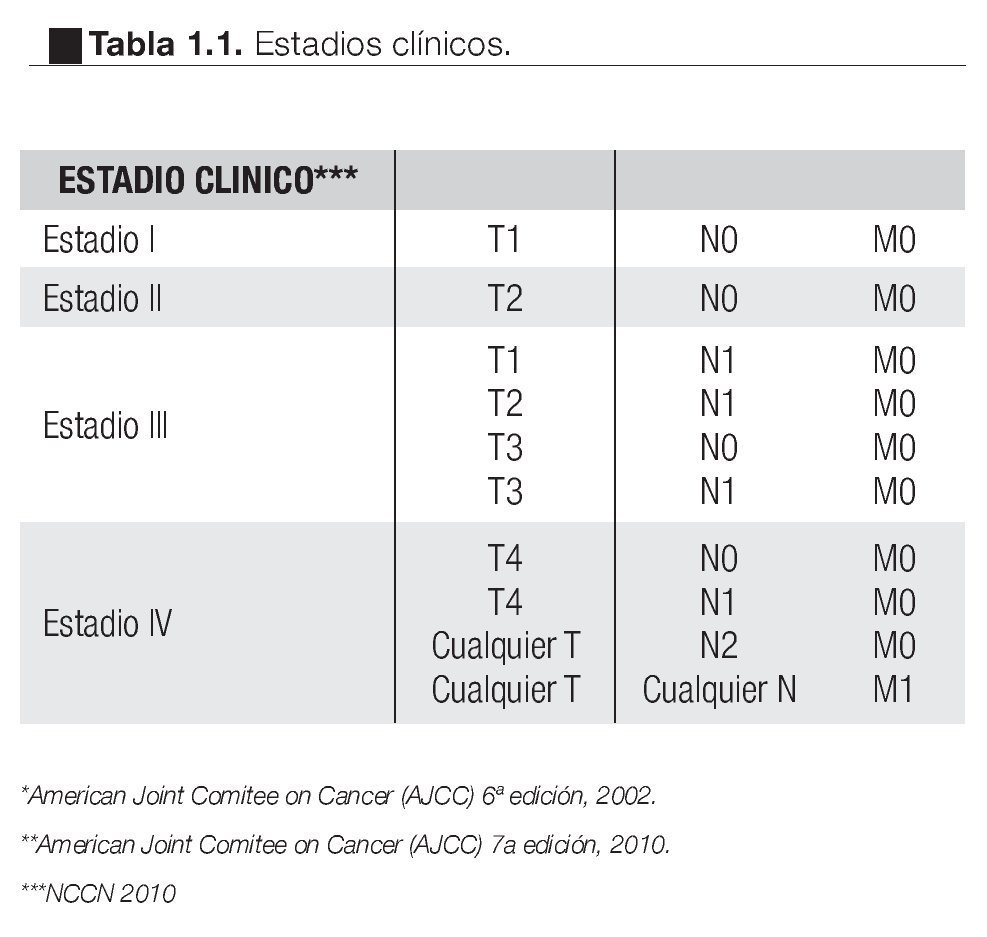
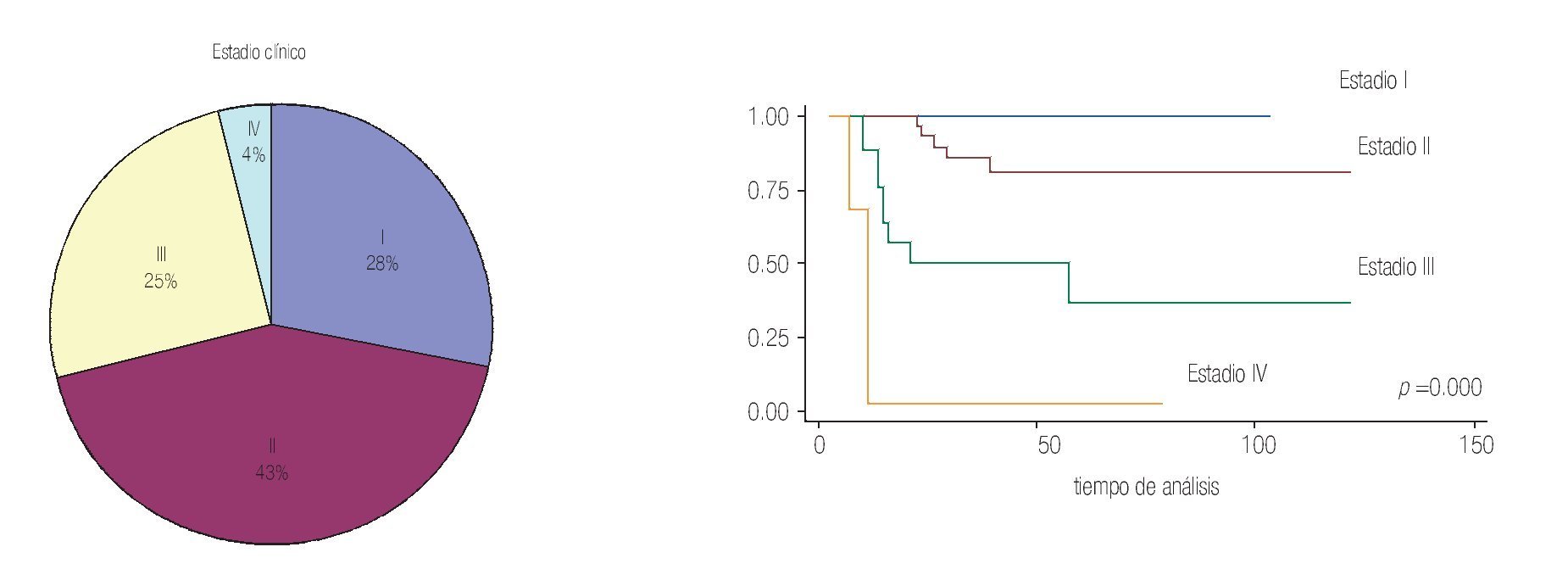
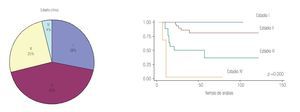
En relación al estadio clínico observamos 28% de pacientes en Estadio I, 43% en Estadio II, 25% en Estadio III y 4% en Estadio IV (Tabla 3). El análisis estadístico mostró que entre más avanzado sea el estadio hay mayor mortalidad cáncer específica con una SVCE a 10 años cercana a 100% en los pacientes Estadio Clínico I que contrasta con 25% de SVCE en el Estadio Clínico IV (Imágenes 4 y 5).
Imagen 4 y 5. Distribución y comportamiento clínico de acuerdo con el estadio clínico.
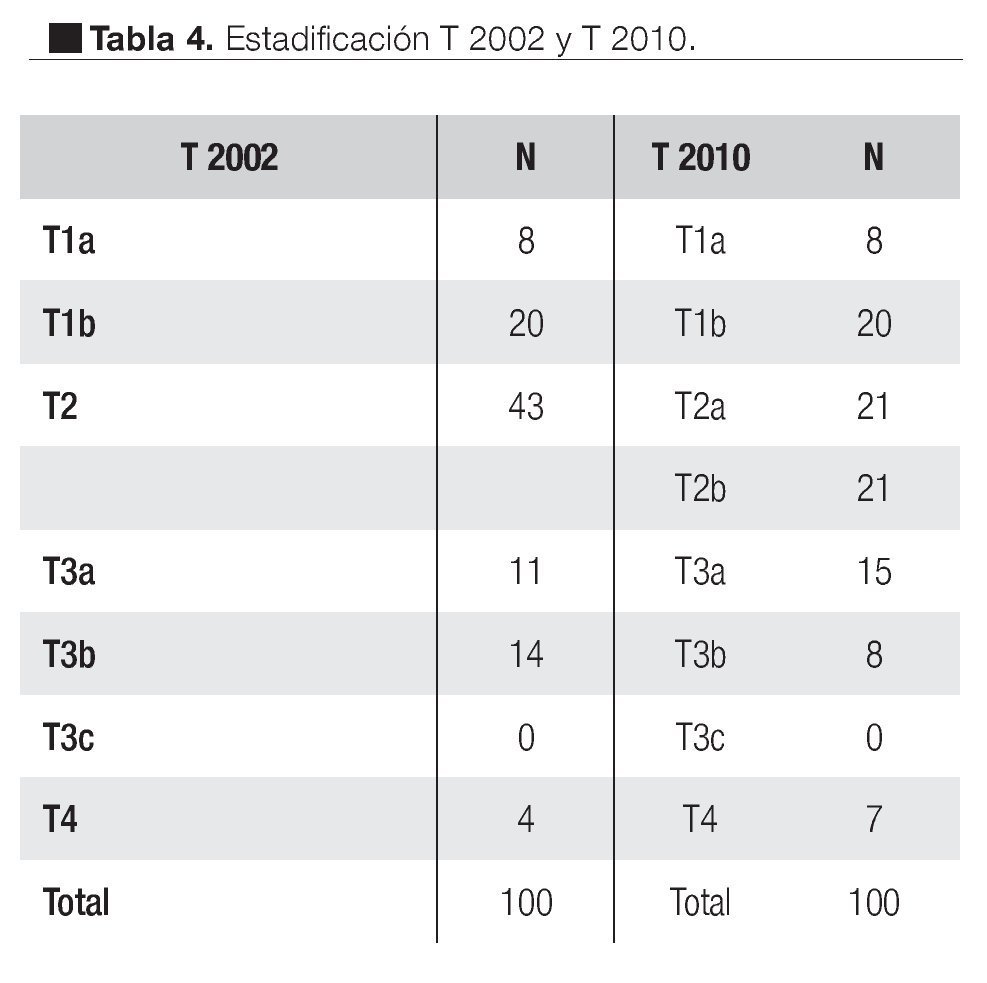
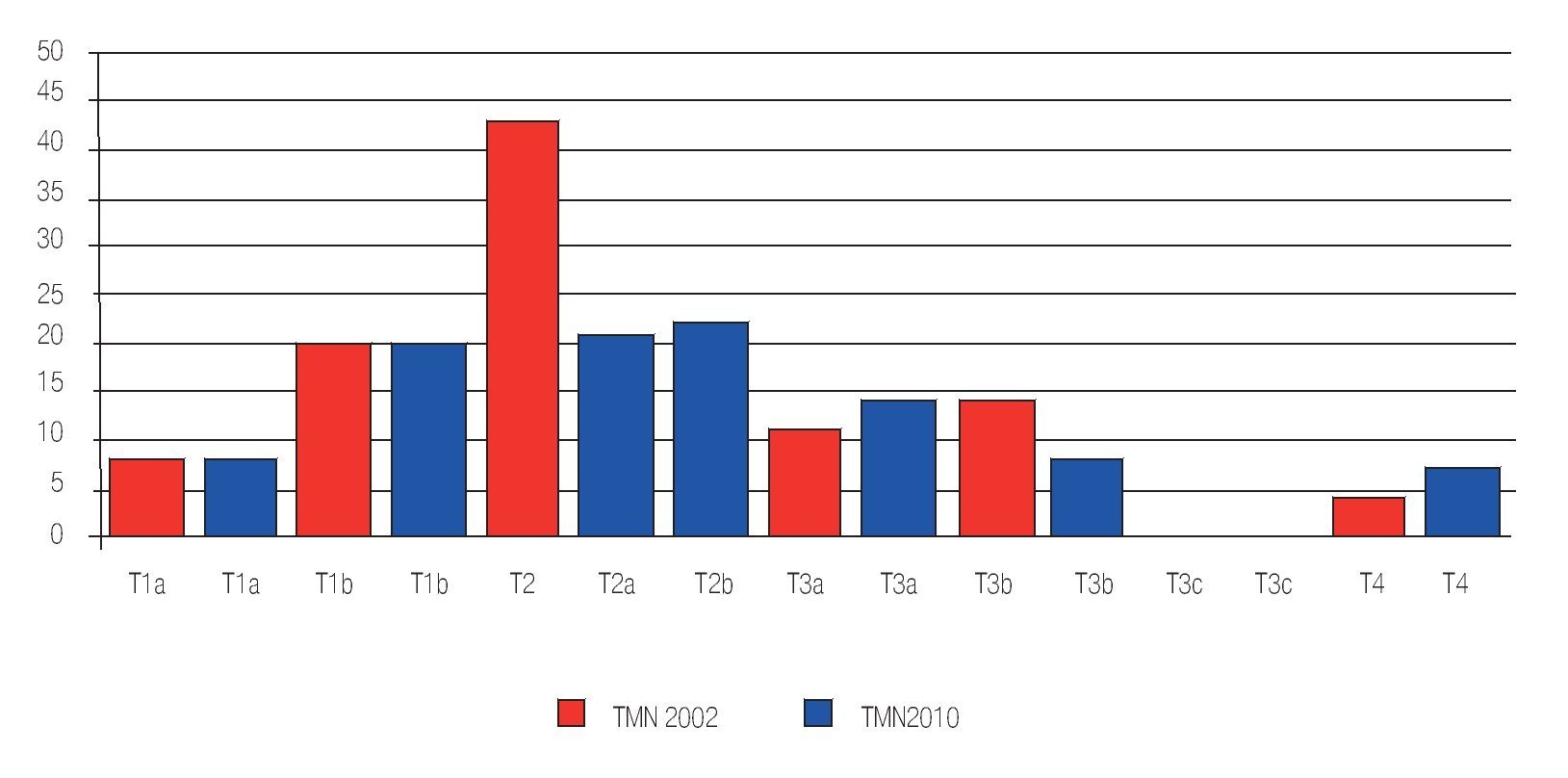
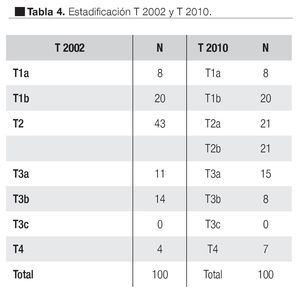
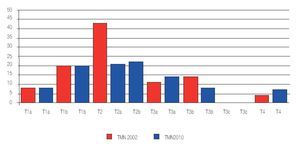
Al estadificar los tumores de acuerdo al TNM (2002) encontramos ocho casos T1a, 20 T1b, 43 casos T2, 11 casos T3a, 14 casos T3b y cuatro casos T4.
Al reclasificar los tumores de acuerdo al TNM 2010 encontramos los ocho T1a, 20 T1b, 25 casos reclasificados como T2a, 21 T2b, 15 casos T3a, 8 T3b y los T4 aumentaron a siete casos (Tabla 4)
Del total de los casos hubo 53% de pacientes reclasificados de acuerdo al nuevo TNM 2010, de los cuales 5% se encontraron sub-estadificados y 6% sobre estadificados; 42% restante fueron sub-clasificaciones correspondientes a la nueva clasificación de los tumores T2 ( Imagen 6).Imagen 6. Comparación y cambios en la estadificación, TNM 2002 y 2010.
¿ DISCUSIÓN
Este trabajo muestra lo importante que es el conocimiento de los factores patológicos pronóstico para el CCR, de acuerdo a su comportamiento a largo plazo; hemos observado que factores como el tipo histológico, el grado nuclear de Furhman, el tamaño tumoral y el nivel de infiltración del tumor son factores que impactan la supervivencia de estos pacientes. Con estos datos podemos establecer que los factores de mal pronóstico en nuestros casos son: La presencia de patrón sarcomatoide, Furhman alto (III o IV), tamaño tumoral mayor de 10 cm, involucro de la vena cava, infiltración a la glándula suprarrenal, afección de ganglios linfáticos y la presencia de metástasis al diagnóstico.
Aquí radica la importancia del conocimiento de la nueva estadificación TNM según la AJCC séptima edición (2010) ya que en nuestra población observamos que 53% de los pacientes fueron reclasificados, 42% fueron sub clasificados de acuerdo con la nueva clasificación del T2. De los casos, 5% estaban sub y 6% sobre-estadificados, lo cual tiene implicación sobre el pronóstico de estos pacientes.
¿ CONCLUSIONES
Las características patológicas pronosticas en el CCR se encuentran definidas en diversos estudios y de acuerdo a estas se hicieron las propuestas para la nueva estadificación recientemente publicada.
Es necesario conocer el nuevo TNM para el CCR y que cada centro reclasifique a los pacientes con CCR para evaluar el impacto pronóstico de la enfermedad.
Correspondencia: Dr. Zael Santana Ríos.
Calzada de Tlalpan 4800, Col. Sección XVI. C. P. 14080.
Teléfonos: 4000 3044, 5604 5529, fax: 5688 8027.
Correo electrónico: zaelsantanar@yahoo.com.