¿ INTRODUCCIÓN
La cistectomía radical es el tratamiento más efectivo para el cáncer invasivo de vejiga; en el hombre es la cistoprostatectomía radical y para la mujer la exenteración anterior que consiste en la extirpación del útero, trompas, ovarios, pared anterior de la vagina y si el tumor está adherido al cuello vesical se acompaña de uretrectomía. En algunos casos, cuando la mujer es joven y tiene deseos de preservar su matriz principalmente por fertilidad y con la condición de que el tumor de la vejiga lo permita, se puede conservar el útero, ovarios, trompas, vagina y los paquetes neurovasculares, sin poner en riesgo el aspecto oncológico. La linfadenec tomía pélvica es parte fundamental en el tratamiento y al parecer entre más extensa mejor, además, ayuda a la estadificación. Es necesario construir un conducto o reservorio urinario, según la preferencia del cirujano y el caso. La neovejiga es más laboriosa, con mayor probabilidad de complicaciones, pero sin duda la que le da a la paciente mejor calidad de vida. Es un procedimiento quirúrgico mayor con morbimortalidad que va de 25% a 30%, por lo que se han buscado procedimientos menos invasivos y ha surgido la laparoscopía y la asistida con robot.1
¿ PRESENTACIÓN DEL CASO
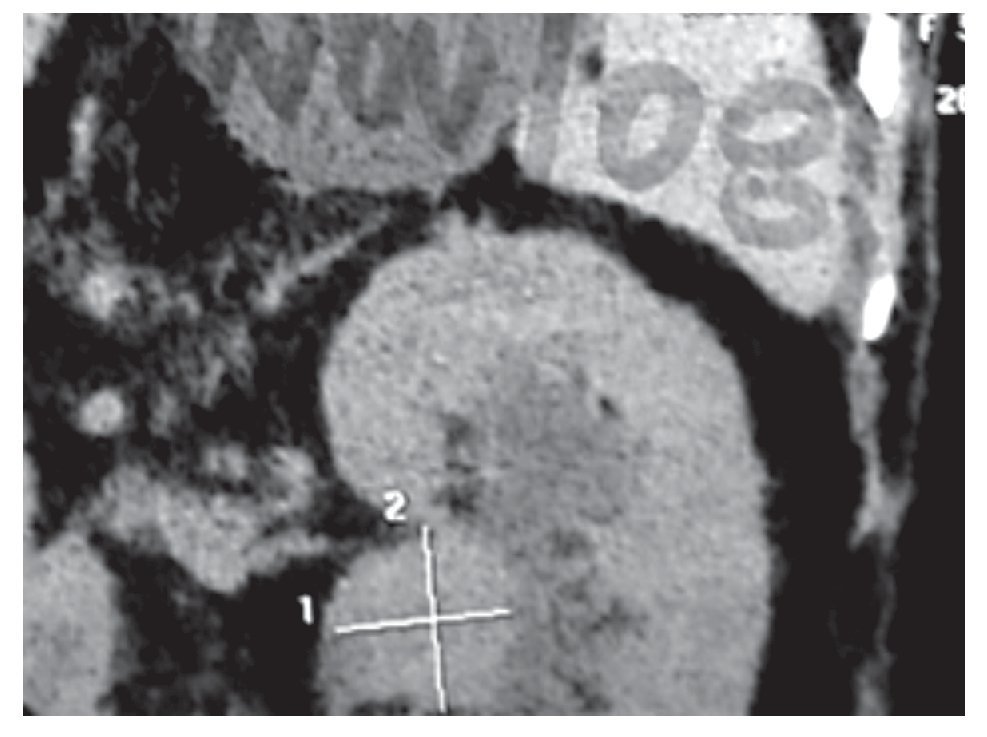
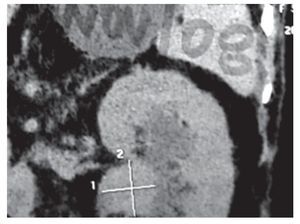
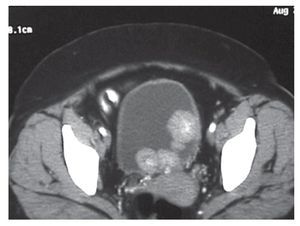
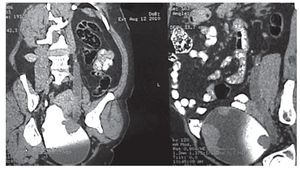
Mujer de años de edad, diabética controlada con insulina, con obesidad e hipertensión arterial aparentemente controlada, en noviembre de 2008 se presentó con hematuria macroscópica se le realizó ultrasonido renal y TC de abdomen, encontrando una tumoración en riñón izquierdo (Imagen 1), se le realiza nefrectomía izquierda por vía anterior transperitoneal en diciembre de 8; el reporte de patología fue de carcinoma de células transicionales de pelvis renal, continuó con hematuria intermitente, recibió antibióticos en varias ocasiones y regresaba la hematuria. En agosto de 9 la recibimos por primera vez en la consulta externa; por sus antecedentes decidimos realizar tele de tórax, TC de abdomen y cistoscopía, encontrando un tumor grande en vejiga (Imagen 2).
Imagen 1.Tumor de la pelvis renal del riñón izquierdo.
Imagen 2. Tumor intravesical exofítico de gran volumen.
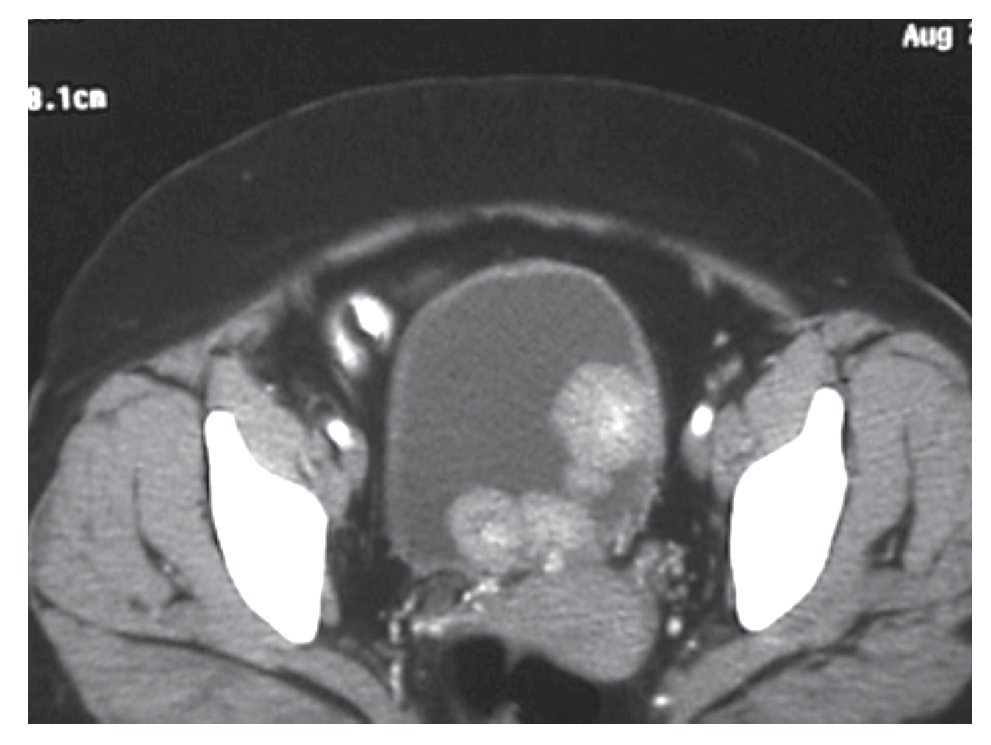
En septiembre de 2009 se le realizó RTU de TV con biopsias de lecho tumoral, sin dejar tumor visible al final del procedimiento, el informe de patología fue CCT de V de bajo grado Ash 2, sin invasión a músculo (T1 N0 M0 G2), por lo que se decidó aplicar una dosis de BCG por seis semanas y luego de un mes de descanso, tres dosis más de refuerzo. Se perdió en su seguimiento, pero regresó en mayo de 2010 con hematuria macroscópica. Se pidió nuevamente TC de abdomen, con evidencia de actividad tumoral en el uréter residual izquierdo, así como en vejiga, sin evidencia de afección ganglionar o visceral. Posteriormente se realizó cistoscopia, que mostró gran actividad tumoral desde el cuello de la vejiga; la radiografía de tórax no mostró metástasis (Imagen 3). Se le propuso realizar exenteración anterior, ureterectomía residual izquierda, uretrectomía, linfadenectomía pélvica por laparoscopía y una neovejiga continente tipo Indiana, dejando en claro la morbimortalidad inherente. Con base en nuestra evaluación, esta era su única y mejor opción para una potencial cura a su cáncer de vejiga y uréter; se le explicó también que la recuperación y adaptación a su nueva vejiga es lenta y se re quiere de paciencia de la paciente, familiares y personal médico; en agosto de 1 se llevó a cabo la cirugía propuesta.
Imagen 3. Imagen tomográfica del tumor intravesical.
Técnica: La preparación pre-operatoria consistió en dieta líquida dos días antes de la cirugía, un día antes se le pidió a la paciente que tomara Nulitely® cuatro litros y levofloxacino 500 mg. Durante el tiempo uirúrgico intestinal se le aplicaron 500 mg de metronidazol IV y medias antitrombóticas. En posición de litotomía, se realizó asepsia y antisepsia del abdomen, región genital y vagina, se colocaron campos estériles y sonda vesical Fr 18, se hizo una incisión alrededor del meato uretral, para disecar y liberar la parte distal de la uretra. Después colocó gasa grande y un separador maleable de aproximadamente 4 cm de ancho en vagina para poder identificar el fondo de la vagina. Se cambió la posición a decúbito dorsal y se sujetó de los hombros a la mesa quirúrgica para evitar su desplazamiento cuando se diera la posición de Trendelemburg.
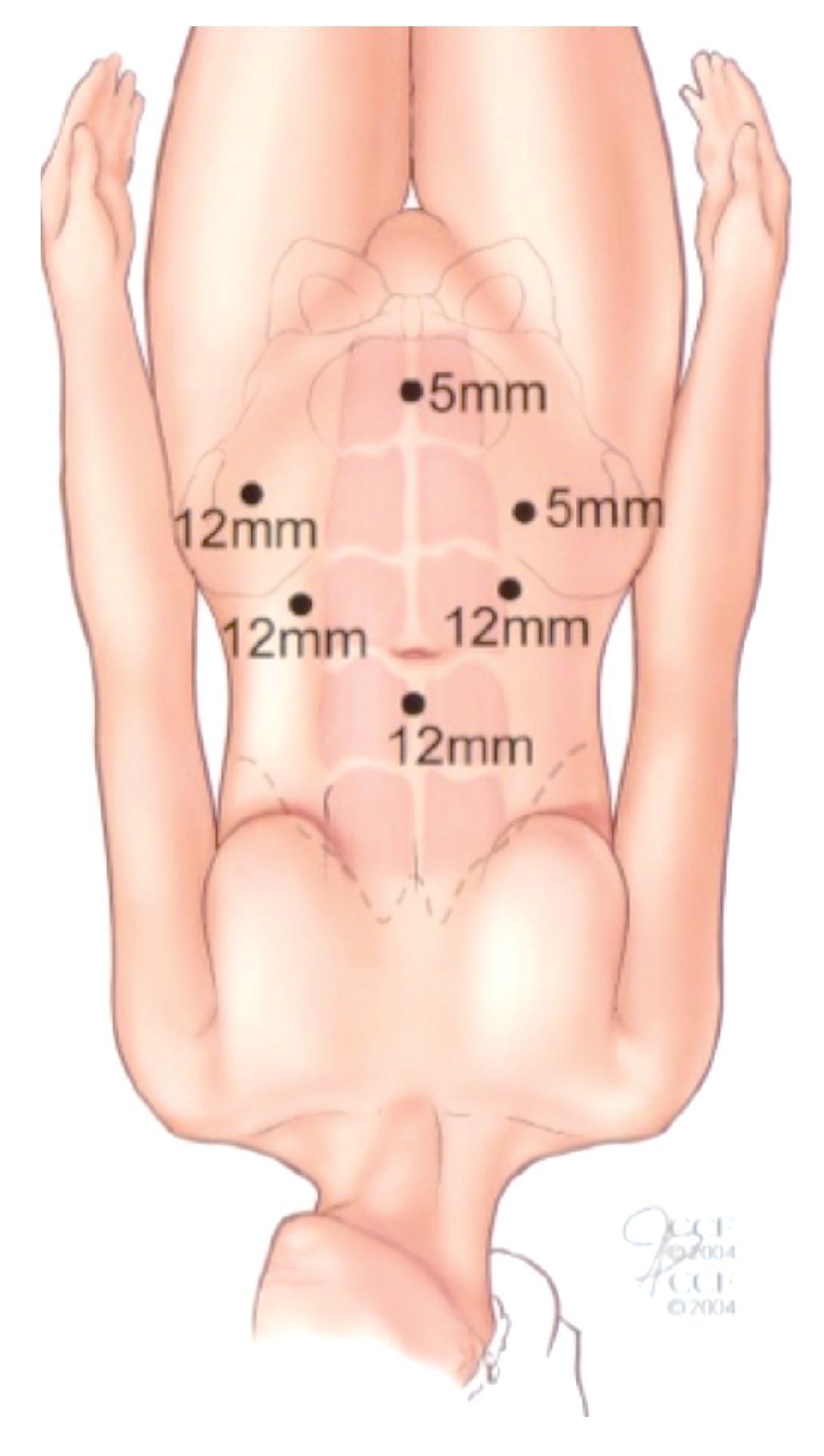
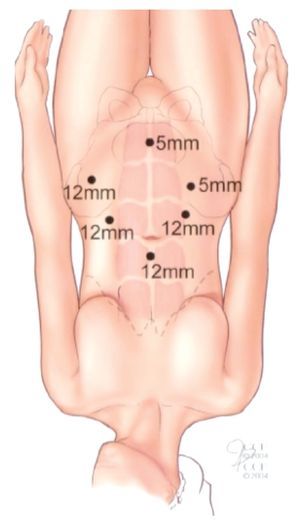
Se aplicó aguja de Veres de 3 cm por arriba de la cicatriz umbilical para crear neumoperitoneo con CO2 a una presión de 12 mmHg, se colocó un trocar de 10 mm a 12 mm en este sitio (cámara, lente de 0 grados), luego dos laterales de 10 mm y otros dos más laterales de 5 mm en forma de abanico y un 6º trocar de 5 mm, 3 cm por debajo del ombligo (Imagen 4). Se liberó el colon derecho y parte del transverso, así como la válvula ileocecal, abriendo la corredera parieto-cólica derecha con Ligasure, se engrapó con Hem-o-lok de 10 mm el infundíbulo pélvico para liberar el ovario y trompa derecha, se identificó el uréter derecho y se disecó hasta la vejiga, se engrapa con Hem-o-lok el pedículo vascular derecho que incluyeron las arterias vesicales superior media e inferior así como la uterina, todas ellas ramas de la hipogástrica, luego con Ligasure se cortó el uraco y las arterias umbilicales para descubrir el espacio pre-vesical e identificar la fascia endopélvica que se abrió en su parte lateral derecha; se engrapó y se cortó el uréter derecho, se envió un fragmento distal del uréter a patología (sin actividad tumoral), luego se cortó con Ligasure y grapa Hem-o-lok el ligamento útero-sacro derecho, con ayuda del separador maleable intravaginal se identificó la vagina pared posterior y se marca con el gancho monopolar; se liberó la unión del sigmoides y colon descendente para descubrir el retroperitoneo y repetir lo mismo que se hizo del lado derecho, con la diferencia de disecar el uréter izquierdo hasta el tercio proximal; se abrió la pared posterior y lateral de la vagina con el gancho monopolar, luego se disecó y se engrapó con Hem-o-lok el complejo vascular venoso del clítoris, se cortó para identificar la uretra, la cual se termina de liberar en su totalidad y se colocó una grapa para evitar contaminación oncológica en el lecho quirúrgico y se terminó de cortar la vagina incluyendo en la pieza quirúrgica la cara anterior de la vagina. Se llevó la pieza quirúrgica a la parte superior del abdomen para poder cerrar la vagina con Monocryl 2-0 y también el piso pélvico donde se extrajo la uretra con Vicryl 2-0. Se lavó abundantemente el lecho uirúrgico y se inició la linfadenectomía pélvica comenzando por la parte lateral de la arteria iliaca externa derecha, la rama iliopúbica en su parte inferior, la fosa obturatriz hasta la cara lateral de la vejiga en parte media y la arteria iliaca común en la parte superior, disecando las arterias y venas iliacas tanto externas como internas y el nervio obturador; se hizo lo mismo del lado izquierdo, se colocaron en dos bolsas tipo Endobag.
Imagen 4.Sitios de entrada para los puertos de entrada para laparoscopia.
Se hizo una incisión entre los dos puertos, supra e infra umbilical, aproximadamente de 6 cm a 7 cm de longitud, por donde se extrajeron las piezas quirúrgicas, luego se aisló lo más posible la herida quirúrgica para extraer el colon derecho. Se seccionó el íleon como a 10 cm de la válvula ileocecal y otra en el transverso como a 10 cm del ángulo hepático, se hizo anastomosis término terminal íleo transversa en dos planos y se cerró el mesocolon (anterior al colon derecho), se lavó perfectamente con solución fisiológica el íleon terminal y colon derecho, se abrió el colon en su porción antimesentérica longitudinalmente hasta llegar al ciego luego se dobló de tal manera que se une la parte del colon transverso al ciego formando una bolsa, se realizó apendicectomía, se liberó la grasa cercana a la válvula ileocecal para realizar plicatura del íleon con seda 2-0 en dos filas, aproximadamente 5 cm a 6 cm (para reducir la luz y fortalecer la válvula ileocecal) los cuatro últimos centímetros del íleon en su porción antimesentérica se resecaron para reducir el diámetro del que se va a convertir en el estoma por donde se cateterizó la paciente, luego en la cara posterior derecha de la bolsa se hizo un reimplante ureteral con túnel submucoso con Vicryl 5-0, se dejó una sonda de alimentación como férula que salió por el mismo estoma, por el puerto de 5 mm del lado derecho se colocó sonda Foley 18 Fr que sirvió de neocistostomía, se dejó sonda Nelaton 16 Fr por el estoma, se verificó su facilidad para la cateterización, por el orificio del trocar de 10 mm del lado derecho se amplió un poco para por ahí extraer el estoma y fijarlo a la piel con seda 3-0, por el orifico del trocar de 5 mm del lado izquierdo se colocó una sonda Nelaton 18 Fr. como drenaje abdominal cerrado, se cerró por planos la herida quirúrgica supra e infra-umbilical y la aponeurosis del puerto de 10 mm del lado izquierdo con endoclose, se fijaron a la piel el resto de sondas. Se extrajo la gasa intra vaginal.
¿ RESULTADOS
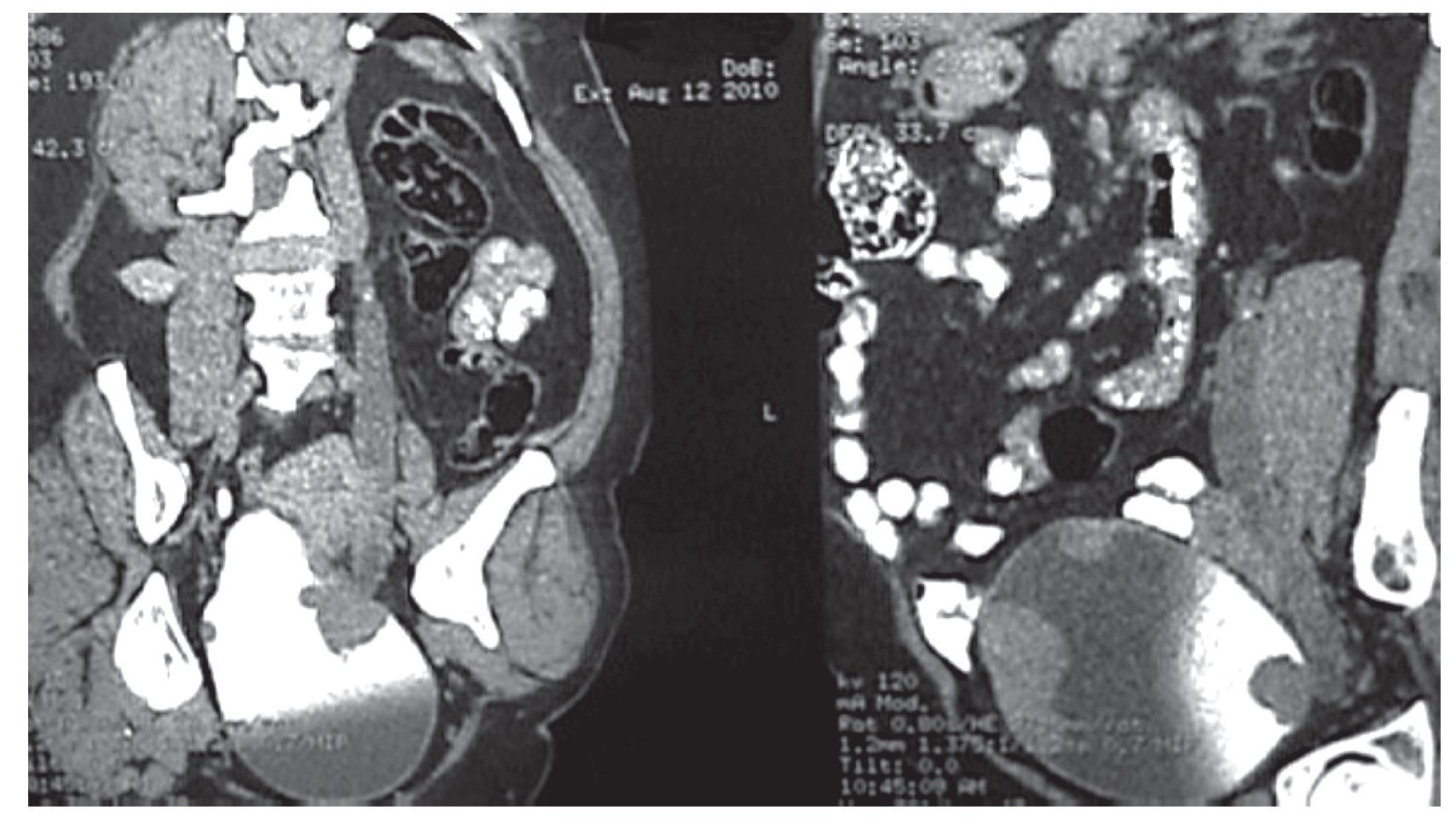
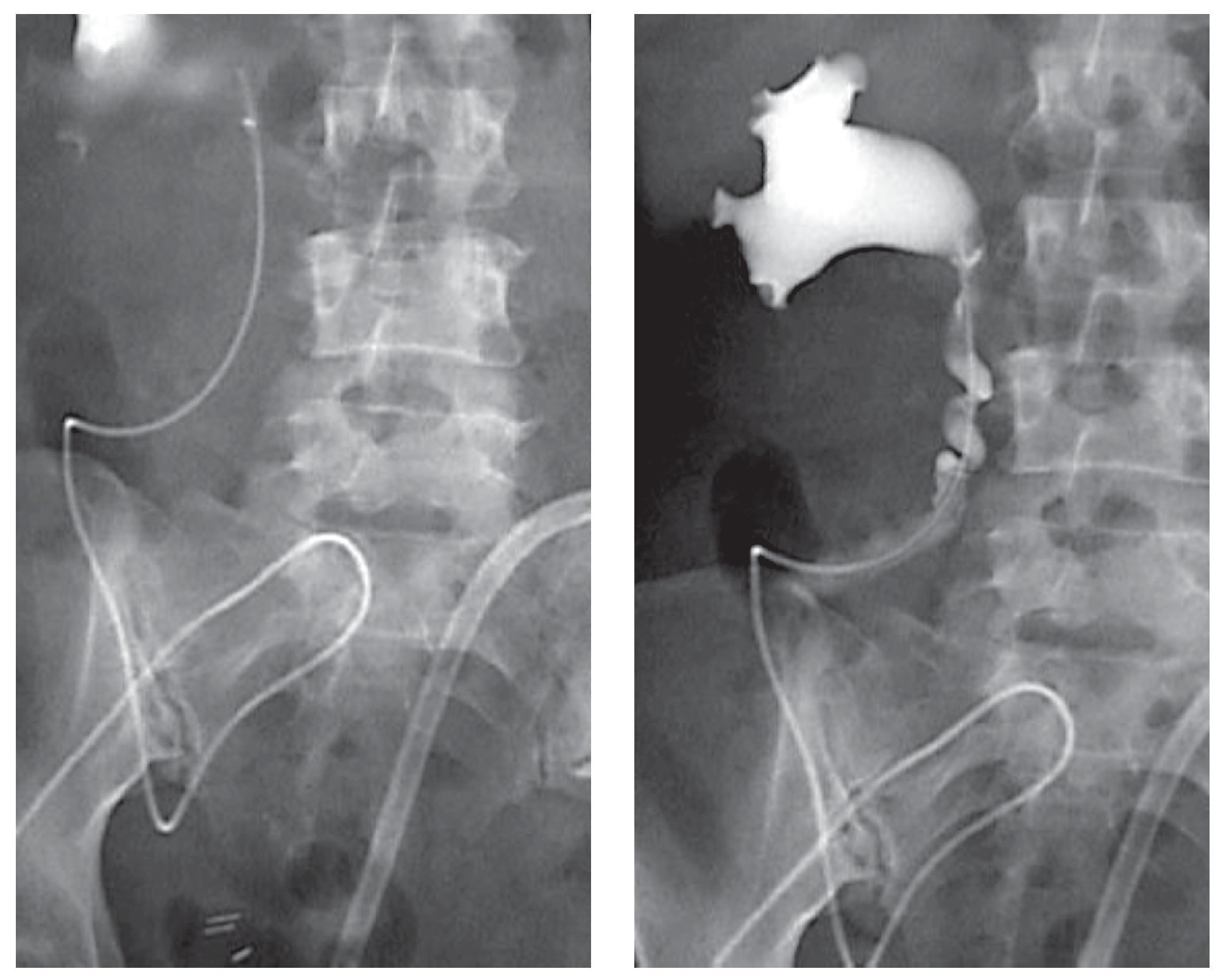
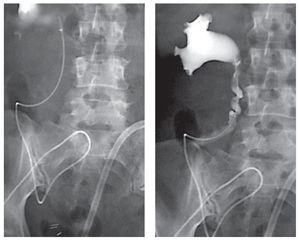
El tiempo quirúrgico fue de siete horas. No hubo complicaciones en el trans operatorio. A las 48 horas presentó peristalsis intestinal y canalizaba gases, a las 72 horas toleró líquidos orales, la diuresis por neocistostomía y la férula ureteral fue de 16 ml en las primeras 4 horas. Se dio de alta del hospital, pero se mantuvo un estrecho contacto con la paciente y familiares todos los días, ya fuera acudiendo al consultorio o por teléfono según fuese necesario por la primera semana de egresada. Desde las primeras 4 horas comenzó a caminar. Se le administraron anticoagulantes (Xarelto®) por 10 días y medias antitrombóticas. La sonda Nelaton 18 Fr trans-estoma se retiró al tercer día, la cual se mantuvo cerrada (sólo se usó como férula del estoma). Desde el posoperatorio inmediato se estuvo lavando la sonda de neocistostomía cada cuatro horas para extraer el moco intestinal. A la semana se realizó una pielografía ascendente por la férula ureteral en la que no observó fuga y había paso del contraste a la bolsa urinaria, por lo que se retiró. Luego se introdujo más medio de contraste a la bolsa por la sonda de neocistostomía, no se observó fuga y se comprobó la continencia de la neovejiga, se retiró el drenaje abdominal que tenía dos días sin gasto (Imagen 5). A la tercera semana de la cirugía se le enseñó a cateterizarse para vaciar su vejiga cada dos horas durante el día y luego cada tres horas durante la noche y después de estar seguros de que lo podía hacer se extrajo la sonda de neocistostomía, el orificio tardó en secarse dos días. Se siguió lavando la bolsa una vez al día para sacar el moco intestinal y al pasar los días se trató de aumentar el tiempo de sondeo de la bolsa hasta llegar a ser de cada cinco a seis horas. El resultado de patología fue de carcinoma de células transicionales de vejiga Ash 3 con invasión muscular, en el tercio distal del uréter se encontraron los mismos datos que en la vejiga, en tercio medio y proximal fue Ash 2 sin invasión al músculo. Se extrajeron 38 ganglios negativos a malig nidad; pT2b N0 M0 G3.
Imagen 5.Imagen de pielografía ascendente, sin fuga urinaria.
¿ DISCUSIÓN
El Dr. Parra y colaboradores fueron los primeros en describir una cistectomía laparoscópica por un piocisto.2 Poco a poco se fue aceptando la técnica laparoscópica aún en los casos oncológicos. 3-9 En y el Dr. Gill informó sobre cistectomías radicales por laparoscopia, incluyendo conductos ileal (Bricker) y posteriormente neovejiga tipo Studer, 2,3,10-11 luego vinieron variaciones con asistidas con robot6 y mano asistida;10 se describían las técnicas para la cistectomía radical en el hombre pero al parecer el grupo de Cleveland comunicó la técnica de cistectomía radical laparoscópica en mujer.12,13 La cistectomía radical abierta tiene una morbimortalidad que va de 25% a 30%,1 con la intención de disminuir, surgieron las técnicas de mínima invasión como la técnica laparoscópica, asistida con robot o asistida con la mano, según varios reportes han logrado disminuir el sangrado, menor tiempo de hospitalización, una recuperación más pronta, etc. La cistectomía radical con derivación urinaria es una cirugía de muchos detalles médico quirúrgicos que sin duda requiere de experiencia;14 16 nuestra práctica médica es sólo en el medio privado por lo que desafortunadamente no tenemos los casos suficientes para tener una experiencia vasta en cistectomías radicales, sólo habíamos hecho cinco casos: tres hombres y dos mujeres (carcinoma cérvico uterino con exenteración total), todas por cirugía abierta; sin embargo, nuestra experiencia en prostatectomías radicales, reparación de fístulas vesico-vaginales, reimplantes ureterales, colpo-sacro suspensiones, histerectomías, hemi-colectomías, linfadenectomías pélvicas, etc., todas por laparoscopía, nos dieron la confianza para ofrecer este tratamiento menos invasivo. La exenteración anterior por laparoscopía puede realizarse con seguridad siguiendo los principios anatómicos de la región pélvica. La linfadenectomía nos da estadificación del cáncer y tratamiento. La extirpación del útero, la cara anterior de la vagina, la uretra reduce la potencial recurrencia pélvica. La reconstrucción vaginal y la derivación continente proveen una mejor calidad de vida, con lo que mantiene la actividad sexual y la continencia urinaria. En primer mundo existen centros de concentración que realizan cistectomías radicales frecuentemente.
¿ CONCLUSIÓN
Presentamos este caso complejo con técnica laparoscópica, que quizá sea de los primeros realizados con esta técnica en nuestro país, donde predomina la técnica de cirugía abierta.
Correspondencia: Manuel Marquina Sánchez.
5a. Avenida 702-304 Américas. Aguascalientes, Ags. CP. 20230.
Teléfono: (449) 9781010.
Correo electrónico: marquina.m@prodigy.net.mx.