Introducción: El carcinoma de pene es una neoplasia poco frecuente. Se sabe poco acerca del papel que juega el virus del papiloma humano (VPH), en este tipo de neoplasia. En los últimos años, este virus ha sido reconocido como posible agente etiológico en el cáncer de pene. Los cambios citológicos que sugieren infección por VPH, son similares a los observados en mujeres (coilocitosis, disqueratocitosis y cambios nucleares). El mecanismo por el cual el VPH conduce a la transformación maligna, es probable que sea mediada a través de dos genes virales (E6 y E7). Estos forman productos del gen supresor p53 y pRb, lo que produce un crecimiento celular descontrolado. Los subtipos histológicos relacionados con mayor frecuencia son el basaloide y verrucoso. Se ha demostrado una prevalencia del 30.5%, en muestras fijadas en parafina, usando reacción en cadena de polimerasa (PCR).
Objetivo: Evaluar la presencia del VPH con técnica de PCR en 19 pacientes, con diagnóstico de cáncer invasivo de pene, en el periodo del 2000 al 2011. Identificar los genotipos más frecuentes de VPH.
Material y Métodos: Entre el año 2000 y 2011 se revisaron 19 muestras sumergidas en parafina, con reporte histopatológico de cáncer de pene. El diagnóstico se realizó de acuerdo a la historia clínica, examen físico y biopsia.
Resultados: Se detectó acido desoxirribonucleico (ADN) del VPH en 7 de 19 muestras (36.8%), con genotipos 16, 18 y 32.
Conclusiones: Nuestra serie mostró que los pacientes con cáncer de pene, se asocian a la infección por VPH en un 37%.
Introduction: Carcinoma of the penis is a rare tumor and little is known about the role human papillomavirus plays in this type of cancer. In the last few years this virus has been recognized as a possible etiologic agent in penile cancer. Cytologic changes suggestive of human papillomavirus infection are similar to those observed in women (koilocytosis, dyskeratocytosis, and nuclear changes). The mechanism by which human papillomavirus makes a malignant transformation is probably through the E6 and E7 viral genes. These form products of the p53 and pRb suppressor genes, resulting in uncontrolled cell proliferation. Basaloid and verrucous histological subtypes are the most frequently related. A 30.5% prevalence has been shown in paraffin-embedded samples using polymerase chain reaction.
Objective: To evaluate the presence of human papilloma-virus through the polymerase chain reaction technique in samples from nineteen patients with invasive penile cancer that were reviewed within the time frame of 2000 to 2011, as well as to identify the most frequent human papilloma-virus genotypes.
Material and methods: Within the time frame of 2000 to 2011, 19 paraffin-embedded samples with histopathologic report of penile cancer were reviewed. Diagnosis was made according to clinical history, physical examination, and biopsy.
Results: Deoxyribonucleic acid for human papillomavirus was detected in seven of the nineteen samples studied (36.8%) and genotypes 16, 18, and 32 were identified.
Conclusions: The present series showed an association with human papillomavirus infection in 37% of the penile cancer patients studied.
¡ö INTRODUCCIÓN
El Virus del papiloma humano (VPH) está estrechamente relacionado, con el cáncer de cuello de útero y sus lesiones premalignas. En contraste, con la riqueza de los datos respecto a las infecciones por VPH en las mujeres, poco se sabe acerca de esta infección en los hombres, lo que complica la comprensión de la epidemiología y los aspectos clínicos del VPH en este género. Debido a su elevada prevalencia y alta tasa de infección, la difusión de VPH es frecuente entre las personas sexualmente activas, los hombres pueden ser considerados importantes difusores de esta infección hacia las mujeres.1
El diagnóstico de la infección por VPH en los hombres, suele ser realizado por medio de una biopsia, que sólo se realiza cuando se sospecha una lesión y/o la pareja femenina ha sido diagnosticada con VPH, razón por la cual, no es tan diagnosticada en los hombres como en mujeres.2
El carcinoma de pene es una neoplasia poco frecuente, con tasas más altas en países subdesarrollados. Se sabe poco, acerca de la relación o el papel que juega el VPH en este tipo de neoplasia. En los últimos años, este virus ha sido reconocido como posible agente etiológico. El VPH puede afectar el epitelio escamosos de los genitales masculinos.3
En los hombres, los cambios citológicos que sugieren la infección por VPH son similares a los observados en mujeres, es decir, presencia de coilocitosis, disqueratocitosis, y cambios nucleares. Sin embargo, una baja frecuencia de coilocitosis (4% a 5% de las muestras), se encuentra realmente en el tejido del pene, lo que dificulta el diagnóstico de VPH por medio de métodos citológicos.4
En algunos casos se ha reportado incluso, coilocitosis en el 4.7% de muestra en la uretra distal y en el 1.6% de la corona del glande y la superficie interna del prepucio, en comparación con el 13.5%, según lo detectado en la biopsia. Además, el pequeño número de células en el frotis del pene y la baja adhesión de estas células, para hacer el análisis citológico es bastante difícil. Schneider y colaboradores observaron que la sensibilidad del diagnóstico citológico de las infecciones por VPH en el cuello uterino, podría ser mejorada por la aplicación de un panel de signos citológicos no clásico, tales como coilocitosis leve, disqueratocitosis leve, citoplasma despejado, gránulos de queratohilina, condensación de los filamentos, hipercromatismo nuclear, binucleación o multinucleación y halos perinucleares, demostrando correlación estadística más significativa con la infección por VPH.5 Cuando estos cinco signos combinan su validez discriminante, podrían identificar el 84% de los casos positivos de VPH y el 92% de los frotis VPH negativos correctamente, mejorando así la sensibilidad de la citología. Aunque sigue siendo controvertido, la citología de base líquida, en comparación con la citología convencional, informó aumento en la sensibilidad de la citología.
Hasta la fecha para nuestro conocimiento, todavía hay pocos datos en la literatura sobre la exactitud de la citología de base líquida, así como la aplicación de signos citológicos no clásicos, para detectar la infección por VPH en muestras del pene.6
El cáncer de pene es una enfermedad relativamente rara. Por lo general, se origina en el epitelio interno del prepucio y glande. Comparte patología similar e historia natural del carcinoma de células escamosas de orofaringe, genitales femeninos (cuello del útero, vagina, vulva) y ano. La fimosis, mala higiene y el tabaquismo, son los principales factores de riesgo para el cáncer de pene.7
La prevalencia del cáncer de pene varía de acuerdo a la región geográfica y origen étnico. El mecanismo mediante el cual, el VPH conduce a la transformación maligna, es probable que sea a través de dos genes virales, E6 y E7, los cuales son activamente transcritos en las células infectadas por el VPH. Los genes E6 y E7 se unen a las proteínas, formando productos del gen supresor p53 y pRb, lo que produce un crecimiento celular descontrolado. Aunque los genes del VPH, se han detectado en casi 100% de los cánceres de cuello uterino, la presencia de la infección por este virus en el cáncer de pene es muy variable. El VPH ha sido reconocido como un posible agente etiológico de el carcinoma de pene, pero su papel en el desarrollo de la enfermedad y la correlación con el pronóstico, todavía no está claro.8,9
El VPH se asocia con lesiones epiteliales benignas y malignas, el de alto riesgo es probable que constituya la principal causa de los cánceres anogenitales. Hasta la fecha, se han reportado más de 100 genotipos de VPH. Muñoz y colaboradores realizaron una revisión de 11 estudios de casos y controles, provenientes de nueve países y clasificó 18 genotipos de alto riesgo, ellos son: 16, 18, 26, 31, 33, 35, 39, 45, 51, 53, 52, 56, 58, 59, 66, 68, 73 y 82.10,11
La prevalencia de los subtipos de cáncer de pene, es similar a la observada en el carcinoma de vulva. Los subtipos histológicos relacionados con mayor frecuencia, son el basaloide y el verrucoso.12
McCance y colaboradores reportaron una positividad para VPH del 49%, mediante southern blot para la detección del ácido desoxirribonucleico ADN en VPH. Mientras que Bezerra y colaboradores mostraron una prevalencia del 30.5%, en muestras de parafina usando reacción en cadena de la polimerasa (PCR).13-16
Los objetivos del presente estudio fueron evaluar la presencia del VPH en 19 pacientes, con cáncer invasivo de pene, manejados quirúrgicamente entre el año 2000 al 2011, mediante PCR, así como identificar los diferentes genotipos asociados.
¡ö MATERIAL Y MÉTODOS
Entre el año 2000 y 2011, se recolectaron 19 muestras sumergidas en parafina con reporte histopatológico de cáncer de pene, del Hospital General "Dr. Manuel Gea González", con la colaboración del servicio de patología, los cuales habían sido sometidos a cirugía, por parte de la división de urología. El diagnóstico se realizó de acuerdo a la historia clínica, examen físico y biopsia.
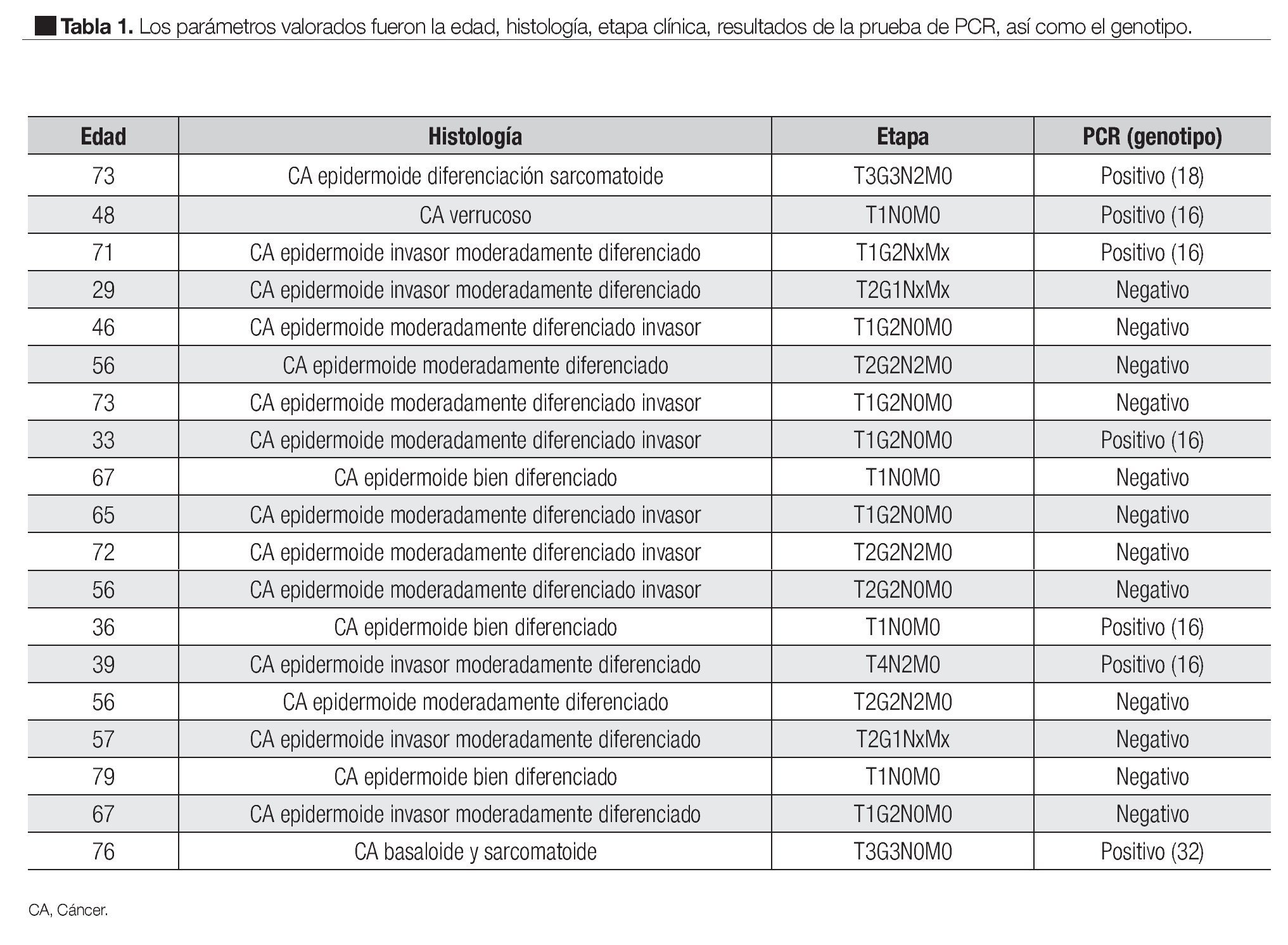
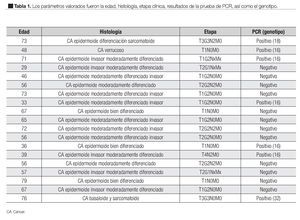
Se valoró la edad, la etapa clínica e histología (Tabla 1).
CARACTERÍSTICAS HISTOPATOLÓGICAS
Todas las parafinas serán revaloradas por un mismo patólogo, evaluando los siguientes parámetros:
1. Profundidad vertical de infiltración, medida a partir de la capa superficial hasta lo más profundo del punto.
2. El grado histológico, dividido en bien diferenciado, moderadamente diferenciado y mal diferenciado (Tabla 1).
ANÁLISIS DE SECUENCIAS DE ADN DE VPH
Se analizaron los tumores primarios de 19 pacientes, por secciones fijados en formalina (parafina). Se seleccionó el área de la muestra a revisar, se extrajo y desparafinó a una temperatura de 40°C a 50°C, durante 15 minutos sobre una platina de inclusión estéril. Se colocó la pieza en xilol a 35°C durante 15 minutos, para lograr quitar la parafina restante del tejido. Se colocó la muestra en alcohol absoluto al 100%, lo cual hizo que el xilol se removiera a una temperatura de 40°C. Posteriormente, se colocó la muestra en alcohol al 96%, a una temperatura de 96°C, durante 15 minutos. Se procedió a ponerse en agua destilada durante cinco minutos, con lo cual se logró la hidratación del tejido. Por último se colocó la muestra en una solución llamada Preservcyt® en tubos tipo eppendorf correctamente etiquetados.
El ADN fue extraído, precipitado y analizado mediante la reacción en cadena de la polimerasa (PCR). Se usaron cebadores para amplificar la región L1 de los VPH (producto de 150 pares de bases -pb-) y para el gen de la beta globulina humana (producto de 110pb), este ultimo usado como control de la reacción.
¡ö RESULTADOS
Se detectó ADN del VPH, en siete pacientes (36.8%) de las 19 muestras analizadas, se observó coilocitosis en una de las muestras. El genotipo de VPH 16, fue el más frecuentemente detectado en cinco pacientes, cuatro con reporte histopatológico de carcinoma epidermoide y uno verrucoso. Otros genotipos encontrados fueron el 18, con histología de carcinoma epidermoide y diferenciación sarcomatoide. El genotipo 32 con histología basaloide y sarcomatoide (Tabla 1).
¡ö DISCUSIÓN
El VPH se presenta como un factor etiológico, cada vez más evidente en el cáncer de pene. Su prevalecía en los tejidos tumorales es muy variada, la cual va de 15% a 71%, otras publicaciones muestran evidencia de 30.5% a 45%. En todos los estudios, el genotipo más frecuente fue el 16, es probable que la variabilidad en los diferentes estudios se deba al tipo de población, así como a la técnica de detección empleada. De acuerdo a los resultados obtenidos en este trabajo, se puede concluir que la presencia de VPH en cáncer de pene, como la frecuencia del genotipo 16, es similar a la señalada en la literatura médica mundial.
¡ö CONCLUSIONES
Nuestra serie mostró que los pacientes con diagnóstico de cáncer de pene, se asocian a la infección por VPH en un 37%. Por lo cual, el VPH puede contribuir en el desarrollo e historia natural del cáncer de pene, en nuestra serie de casos.
Correspondencia: Dr. Erik Luis Muñoz-Ibarra.
Rancho la joya #10, Fraccionamiento Santa Cecilia Coapa, Coyoacán. C.P. 04430. México D. F., México.
Teléfono: (55) 2720 0196, 6571 2209.
Correo electrónico:spookii1822@hotmail.com