¿INTRODUCCIÓN
Una fístula arteriovenosa (FAV) es una comunicación anómala entre una arteria y una vena, que no pasa por el lecho capilar. Varela (1923), fue el primero en describir un caso de fístula arteriovenosa renal (FAVR) en un varón con insuficiencia cardiaca e hipertensión arterial.1-3
El riñón es un órgano ricamente vascularizado, con pequeñas arterias y venas que corren juntas. Cuando llegan a producirse perforaciones arteriovenosas, estas cicatrizan adecuadamente. Sin embargo, la presencia de hipertensión, esclerosis y fibrosis intersticial, dificultan el cierre inmediato de las mismas. Además, un hematoma intrarrenal puede crear un canal arteriovenoso por un mecanismo de "presión". Esto, eventualmente puede llevar a una fístula arteriovenosa; éstas se pueden establecer de forma inmediata, o bien, varios días o semanas después, por licuefacción del ángulo existente entre la arteria y la vena laceradas produciéndose la luz comunicante.2
¿CASO CLÍNICO
Presentamos es caso de un paciente masculino de 41 años, originario y residente del Estado de Veracruz, quien laboraba como obrero; tabaquismo positivo, a razón de seis cigarros por mes, desde los 20 años de edad; continúa con este hábito.
Comentó un antecedente de probable plastia de la unión ureteropiélica izquierda a los 14 años. En enero de 2009, sufrió de un antecedente traumático en vehículo automotor. Su padecimiento actual inició a los siete días de después de este evento. Manifestó dolor en flanco izquierdo, así como hematuria total con coágulos amorfos, la cual fue pertinaz. Negó alguna otra sintomatología.
A la exploración física presentaba buena coloración; cardiopulmonar sin compromiso, abdomen blando, depresible, no doloroso, con cicatriz quirúrgica en flanco izquierdo, peristalsis presente, genitales pene con cambios hipocrómicos en glande, prepucio redundante, con sonda transuretral a derivación, la cual drenaba orina hemática, testículos de forma, tamaño y situación normales. Al tacto rectal la próstata se apreció lisa eutérmica, adenomatosa, no dolorosa y de aproximadamente 50 g. Se realizó radiografía simple de abdomen, en la cual se evidenció una imagen radiopaca de lado izquierdo, sugerente de cálculo piélico.
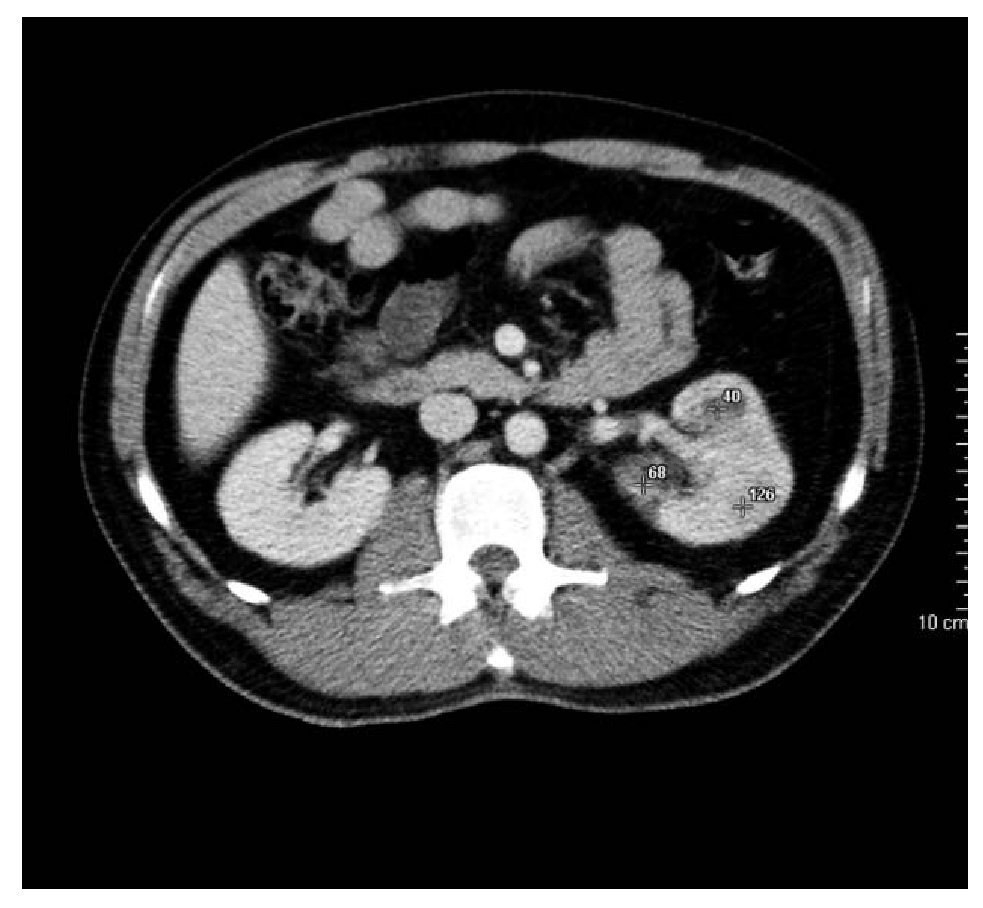
El paciente persistió con hematuria macroscópica, con coágulos; por lo que se decidió realizarle tomografía computarizada, simple y contrastada, con la que se corroboró la presencia de una imagen hiperdensa a nivel de pelvis renal izquierda, compatible con cálculo; asimismo, en la fase contrastada se observó parénquima renal con algunas zonas heterogéneas, cuyos valores de atenuación van de 40 UH a 126 UH (Imagen 1). A nivel vesical, la tomografía no evidenció datos anormales.
Imagen 1. Corte tomográfico axial abdominal con contraste, observándose riñón izquierdo heterogéneo con valores de atenuación que van de 40 UH a 126 UH.
Se le realizó gammagrama renal, para evaluar la función. Presentó adecuada filtración y perfusión, sin datos sugestivos de obstrucción. El paciente persistió con hematuria, lo que motivó un descenso de hemoglobina de 3 g/dL en dos días: de 10.2 g/dL al ingreso, a 7.2 g/dL. Se decidió realizarle cistoscopia como parte del protocolo de hematuria, con la que se evidenció la salida de material hemático a nivel de meato ureteral izquierdo, el cual es expulsado con presión.
Debido al hallazgo cistoscópico y a la anemia secundaria por la hematuria persistente, se sospechó de la existencia de una FAVR postraumática, motivada por una desaceleración brusca, la presencia del cálculo y el antecedente de la cirugía previa.
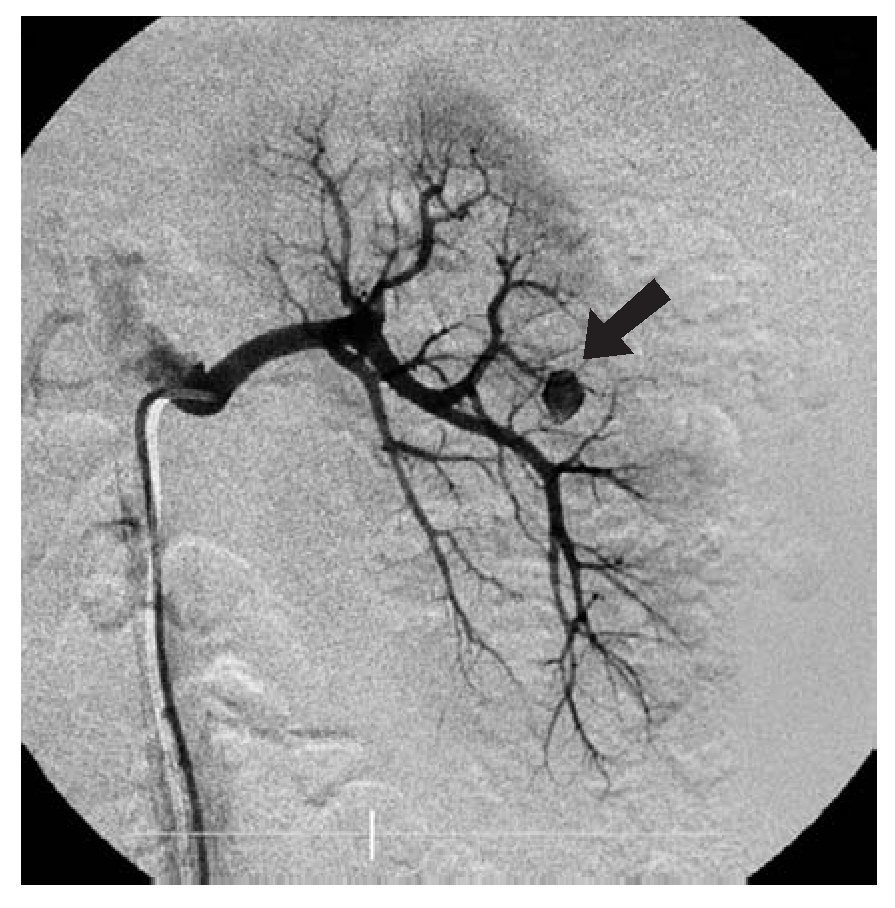
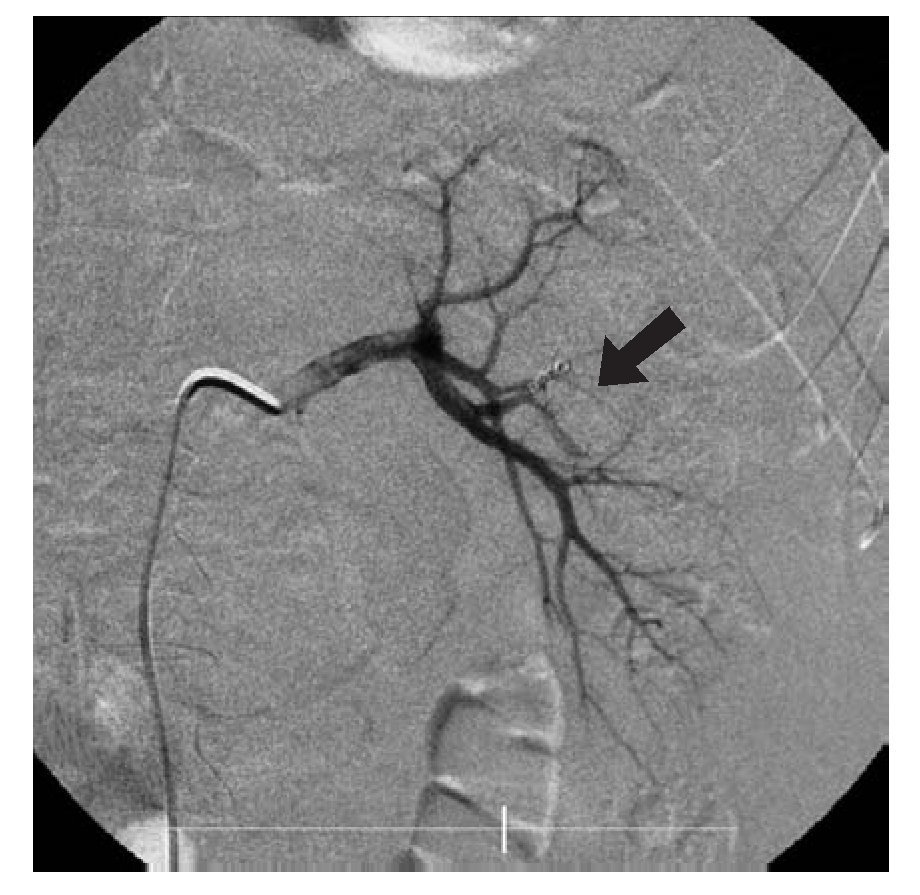
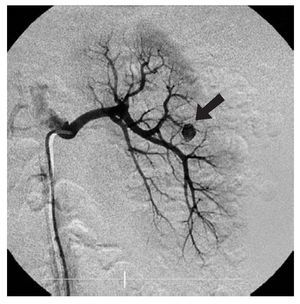
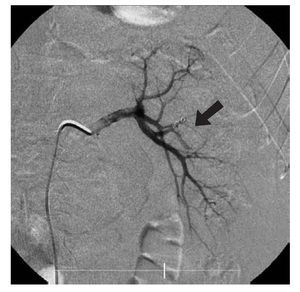
Se le realizó ultrasonido doppler color, en el que se sugirieron datos compatibles con fístula. Posteriormente se decidió una arteriografía renal izquierda, con la que se evidenció la presencia de dilatación aneurismática de arteria arcuata de la región media (Imagen 2), realizándose embolización con microespirales (Imagen 3), resolviéndose la hematuria dos días después del procedimiento.
Imagen 2.Angiografía selectiva de riñón izquierdo, la cual demuestra imagen redondeada dependiente de arterias arcuatas, que se llena con el medio de contraste.
Imagen 3.Angiografía final la cual demuestra preservación del flujo de riñón izquierdo y exclusión en el parte de la malformación vascular.
El paciente se mantuvo por una semana en observación, sin recurrencia de la hematuria, encontrándose hemodinámicamente estable con una cifra de hemoglobina de 10.8 g/dL, decidiéndose su egreso y programándolo para su posterior tratamiento del cálculo.
¿DISCUSIÓN
Las FAVR constituyen una patología poco frecuente en la práctica urológica.1 Pueden clasificarse, según su origen, en no adquiridas y adquiridas;1,3 éstas constituyen el tipo más frecuente y explican de 70% a 75% de los casos. Dependiendo de los factores etiológicos, las fístulas adquiridas pueden ser traumáticas, iatrógenas, espontáneas e inflamatorias.
Tanto los traumatismos cerrados, como las heridas penetrantes por arma blanca o de fuego, si éstas involucran al riñón, pueden ser causa de FAV. Su incidencia, en el contexto de FAVR, es de 10% a 15%; las secundarias a heridas penetrantes son las más frecuentes1,3.
Las características clínicas de las FAVR dependerán del tamaño (magnitud de la comunicación), localización (proximidad a la vía urinaria), tiempo de evolución y etiología. Se manifiestan por soplo intraabdominal, insuficiencia cardiaca, insuficiencia renal y hematuria1,3. El tiempo de aparición varía desde 3 semanas hasta 26 años a partir del periodo inicial, en el caso de fístulas adquiridas.4 La hematuria se presenta en aproximadamente un tercio de los casos, llegando a producir en ocasiones anemia.
Estos episodios de hematuria masiva pueden dar origen a cuadros de dolor tipo cólico que son consecuencia del paso o enclavamiento de coágulos en el uréter. Asimismo, pueden ser causa de taponamiento vesical.1
El diagnóstico se sospecha con base en los síntomas tanto urológicos como cardiovasculares, así como en los antecedentes y hallazgos de la exploración física. El diagnóstico se confirma con estudios de imagen.1,3
La utilización de TC dinámica con inyección de contraste en bolo, permite dibujar con nitidez las principales arterias y sus ramas, así como los cambios de flujo sanguíneo que pueden sugerir el diagnóstico. Los estudios gamagráficos con glucoheptonato-Tc99 han identificado áreas de isquemia que rodean la fístula. Es decir, hay retraso y disminución del flujo en un área renal. El eco doppler, tanto el dúplex como el de color, constituyen exploraciones muy útiles en el diagnóstico de FAVR ya que informan sobre la localización y dimensiones, así como cambios hemodinámicos locales. La arteriografía renal selectiva es el método por excelencia para el diagnóstico de FAVR, puesto que es superior a cualquier otro método de diagnóstico. Con la arteriografía, además de confirmar la presencia de la fístula, se puede apreciar su volumen, localización en relación con la arteria aferente y el estado del sistema venoso o eferente.1 Los criterios para arteriografía con embolización incluyen sangrado persistente de una arteria segmentaria con o sin laceración del parénquima, hemodinámicamente inestable, con lesión renal grado tres a cuatro, FAV o seudoaneurisma, hematuria que dé lugar a rápido decremento del hematocrito, es decir, que requiera transfusión de dos concentrados globulares.5
La modalidad de tratamiento a seguir con las FAVR va a depender de la severidad de los síntomas y de su etiología. Así pues, en los casos de corta duración y pequeño tamaño, asintomáticas u oligosintomáticas, el mejor tratamiento inicial es el conservador y expectante, con controles periódicos. La mayor frecuencia de esta variedad se da posterior a biopsia renal percutánea, algunas por trauma y las congénitas, descubiertas por casualidad. La actitud expectante es consecuencia de la experiencia clínica que existe al respecto; se ha demostrado que una gran parte de estas fístulas (aproximadamente 90%), se resuelven de forma espontánea entre dos y 24 meses. El seguimiento se puede llevar a cabo con eco-doppler.1,3,4,6
La intervención terapéutica está indicada en aquellas fístulas que originan descompensación cardiaca, insuficiencia renal progresiva, dolor intenso, hipertensión arterial particularmente si ésta no es controlable y hematuria refractaria. También existe una clara indicación en las fístulas secundarias a tumores o en aquellas en las que inicialmente se adoptó una actitud expectante pero que posteriormente ocurre un aumento de tamaño o se vuelven sintomáticas. Existen dos opciones de tratamiento: el quirúrgico (nefrectomía parcial o total) y el de mínima invasión en la forma de embolización de la fístula mediante cateterismo arterial 1.
El primer reporte de embolización arterial para el control de hemorragia fue en 1973 por Bookstein y Ernst. Las técnicas de radiología intervencionista tales como la angiografía y más recientemente la embolización superselectiva ha emergido como un recurso eficaz para el tratamiento de las lesiones renales.5,7
Mediante cateterización selectiva de la arteria segmentaria que nutre la fístula, se inyectan agentes que consigan una oclusión permanente de la comunicación arteriovenosa.6 Entre ellos cabe destacar: coágulos autólogos, alcohol polivinilo, gelatina esponjosa, espirales, tejido celular subcutáneo, músculo, cianoacrilatos, entre otros. Es pertinente destacar que el material embolígeno a emplear no sea absorbible.4 Esta técnica tiene las ventajas de evitar la agresión que supone la cirugía, minimiza el daño renal y tiene bajo riesgo de complicaciones.1 El éxito del tratamiento endovascular depende de la técnica de cateterización y del material empleado. La elección del material embolígeno es importante para lograr un buen resultado y su elección dependerá de cada condición patológica.8
La embolización arterial está dirigida al tratamiento de las FAV sintomáticas, cuyo tamaño no sea excesivo, es decir, con un débito moderado y que afecte a vasos pequeños y de mediano calibre. Por lo tanto, es el tratamiento de elección de las fístulas posbiopsia renal percutánea, en las postraumáticas y en algunas congénitas.1,6
Entre las complicaciones de la embolización están: 1) hipertensión arterial, que suele ser transitoria en buena parte de los casos; 2) embolismo pulmonar, si las FAV son grandes; 3) infarto renal, como consecuencia de la lesión de la pared arterial o el deslizamiento del material embolígeno y, 4) síndrome postembolización, que consiste en dolor lumbar, fiebre, hipertensión arterial transitoria y sepsis. El riesgo de que ésta ocurra es más bien reducido, y podría decirse que la sepsis está en relación directa con la magnitud del territorio embolizado.1,4-5
¿ CONCLUSIONES
La fístula arteriovenosa renal postraumática es una entidad poco frecuente. En el caso que se presenta, se llegó al diagnóstico una vez descartados los posibilidades tanto de tumor renal como vesical, y tomando en cuenta el antecedente de la cirugía, así como la presencia del cálculo y del trauma sufrido; todas estas razones propiciaron el cuadro.
Es importante llevar a cabo un adecuado abordaje diagnóstico y no someter al paciente a procedimientos o cirugías innecesarios que puedan comprometer la funcionalidad del órgano.
Con el advenimiento de los procedimientos de mínima invasión, en este caso apoyados por radiología intervencionista, el manejo de esta entidad no ocasiona daño mayor al tejido funcional, además de que su efectividad es muy alta.
Correspondencia:
Dr. Hibert Castellanos Hernández.
Av. Universidad N° 1321. Col. Florida, Delegación Álvaro Obregón, Distrito Federal.
Teléfono: 044 55 2901 9733.
Correo electrónico:hibertfuzz@hotmail.com