El cáncer de vejiga es el cuarto tumor maligno más común a nivel mundial, en países desarrollados. El tratamiento de elección para los tumores músculo invasores y no músculo invasores de alto grado que no responden al manejo con aplicación intravesical de BCG, continúa siendo la cistoprostatectomía radical en los hombres y la exenteración pélvica anterior en las mujeres, ambas asociadas a linfadenectomía pélvica extendida. Antes de 1990, las series reportaban una mortalidad cercana al 15%, sin embargo en los últimos 10 años se ha logrado reducir la mortalidad al 0%-3%. Se presenta un caso especial de cistectomía radical (CR) por cáncer de vejiga con múltiples complicaciones; se pretende dar a conocer las alternativas de manejo de las mismas.
Bladder cancer is the fourth most common malignant tumor in the developed countries. The treatment of choice for high grade muscle-invading and non-muscle-invading tumors that do not respond to intravesical BCG application continues to be radical cystoprostatectomy in men and anterior pelvic exenteration in women, both associated with extended pelvic lymph-adenectomy. Before 1990, case series reported a mortality rate close to 15%; however, in the last 10 years that rate has been reduced to 0%-3%. We present herein a special case of radical cystectomy (RC) due to bladder cancer with multiple complications, describing some of their management alternatives.
Pagina nueva 2
Introducción
El cáncer de vejiga es el cuarto tumor maligno más común a nivel mundial en países desarrollados, y el noveno a nivel mundial. En México, ocupa el cuarto lugar dentro de los tumores urogenitales, con 1,136 casos reportados del 2007 al 2009 según la última actualización de las estadísticas regionales1-3.
El tratamiento de elección para los tumores músculo invasores y no músculo invasores de alto grado que no responden al manejo con aplicación intravesical de BCG, continúa siendo la cistoprostatectomía radical en los hombres y la exenteración pélvica anterior en las mujeres, ambas asociadas a linfadenectomía pélvica extendida. La cistectomía radical (CR) provee la mejor sobrevida a cáncer específica para el cáncer urotelial músculo invasor4, con tasas de sobrevida libre de recurrencia a 10 años de hasta 60% y sobrevida total del 45%5,6.
La CR con derivación urinaria es un procedimiento en el cual se pretende reducir la morbilidad, tener una rehabilitación postoperatoria rápida, reducir la estancia hospitalaria y finalmente, reducir costos. Son los objetivos hacia los cuales apunta la cirugía moderna, pero que han sido muy difíciles de lograr.
Antes de 1990, las series reportaban una mortalidad cercana al 15%, sin embargo en los últimos 10 años se ha logrado reducir la mortalidad al 0%-3%7,8; no obstante, la morbilidad continúa siendo elevada llegando hasta el 68% en las series grandes9. Las complicaciones tardías están alrededor del 19% a 58%. La reducción importante en la morbilidad perioperatoria refleja el esfuerzo actual de los equipos multidisciplinarios en el manejo de la cirugía y, al reconocimiento y tratamiento adecuado de las complicaciones tempranas.
Presentación del caso
Paciente masculino de 56 años de edad, originario de Mendoza, Argentina y residente del Distrito Federal, con antecedentes de tabaquismo intenso desde los 20 años hasta la actualidad, a razón de 15 cigarros al día con un índice tabáquico de 15; así como hipertensión arterial de 10 años de evolución en tratamiento con losartán. Inició su padecimiento actual en diciembre 2011 con hematuria macroscópica total, presencia de coágulos amorfos, sin otra sintomatología agregada, la cual se presentó durante 15 días, remitiendo de manera espontánea.
A la exploración física con cabeza normal, cuello sin alteraciones, campos pulmonares bien ventilados sin agregados, ruidos cardíacos rítmicos de adecuada intensidad y frecuencia, abdomen globoso por panículo adiposo, blando, depresible, no doloroso, sin datos de irritación peritoneal, no se palpaban tumores o megalias, extremidades superiores e inferiores sin alteraciones en forma, fuerza función o estado neurovascular; al tacto rectal se palpaba esfínter anal con tono normal, próstata adenomatosa grado I, no sospechosa.
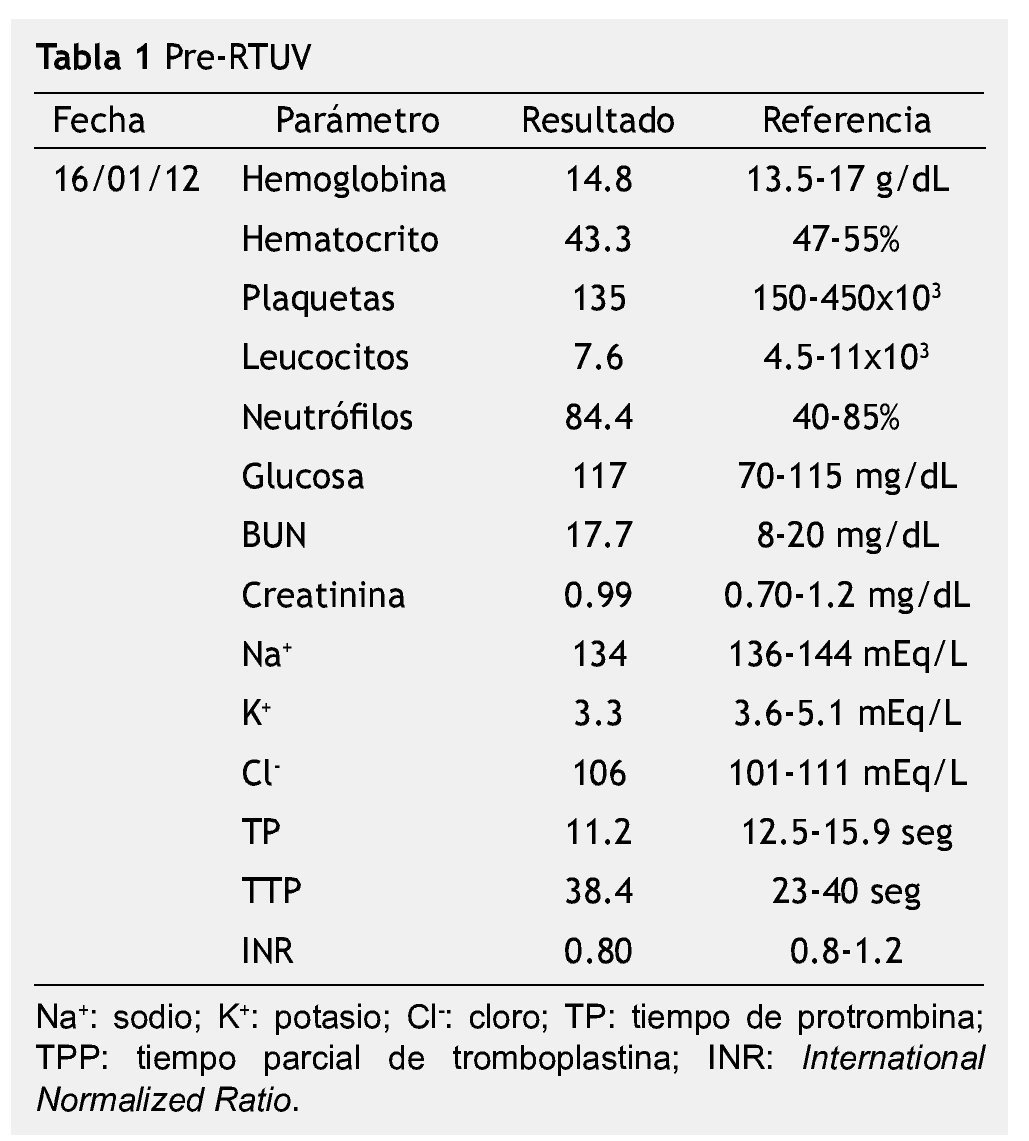
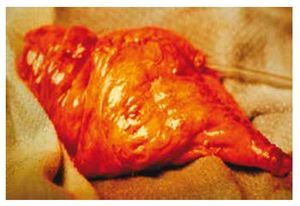
Se inició protocolo de hematuria (tabla 1), realizando estudios de laboratorio. En la urotomografía (UroTAC) se pudo identificar un tumor vesical dependiente de pared lateral izquierda, por lo que se realizó cistoscopía con resección transuretral de vejiga (RTUV), encontrándose un tumor vesical en la pared lateral izquierda de 3 cm, de aspecto papilar, el cual se resecó de manera completa (16/01/2012) (fig. 1). El reporte histopatológico fue de carcinoma papilar urotelial de alto grado, con invasión al músculo detrusor. Se realizó posteriormente biopsias de cuello vesical y próstata, las cuales se reportaron negativas a malignidad (24/02/12). Se programó para realizar cistoprostatectomía radical con derivación urinaria mediante neovejiga ortotópica tipo Studer (12/03/12), realizándose sin complicaciones perioperatorias (fig. 2). Al tercer día de postoperado inició con salida de material serohemático a través de la herida quirúrgica, la cual se manejó como un seroma, con drenaje y curaciones de la herida. Al sexto día de postoperado se inició dieta, la cual fue bien tolerada; presentando fiebre de 38.5°C sin leucocitosis. El 22/03/12 se evidenció dehiscencia de la aponeurosis por lo que se realizó lAPE, encontrándose la mencionada dehiscencia y material purulento en la cavidad abdominal, por lo que se decidió manejar con abdomen abierto y bolsa de Bogotá (fig. 3). El 27/03/12 presentó nuevamente gasto de material serohemático a través de la bolsa de Bogotá, por lo que se decide realizar asografía, hallándose fuga del medio de contraste a través de la anastomosis uretrointestinal, por lo cual se sometió a cirugía realizando lavado quirúrgico, cierre de pared abdominal y recolocación de sonda transuretral y neocistostomía, y encontrándose abdomen congelado y dehiscencia mínima de la anastomosis. El 28/03/12 inició con salida de material serohemático a través de herida quirúrgica. El 30/03/12 se realizó exploración de la herida quirúrgica encontrando dehiscencia de herida quirúrgica, por lo que se colocó nuevamente bolsa de Bogotá y se realizó lavado quirúrgico. Ante la presencia de adherencias intraabdominales Zulkhe IV, se decidió manejar con cambio de bolsa de Bogotá cada 2 días y lavados quirúrgicos, logrando que la dehiscencia de la anastomosis neocistouretral se comporte como fístula neocistocutánea controlada. El 24/04/12 se colocan nefrostomías percutáneas bilaterales sin complicaciones, con lo cual se logró disminuir el gasto a través de la herida quirúrgica. El 25/04/12 se colocó sistema de cierre asistido por vacío (V. A. C.), para intentar el cierre de la anastomosis y de la herida quirúrgica (fig. 4). Se inició recambio de sistema V. A. C. cada 2 días. El 12/05/12 se dio de alta del Servicio y se continuó con terapia V. A. C. de manera ambulatoria, con reingreso una vez a la semana para recambio de sistema. Se logró con este manejo el cierre de la herida quirúrgica en un 80%, sin embargo, el tercio inferior de la misma persistió con salida de orina a través de la herida, ya que la anastomosis uretrointestinal persistió dehiscente. El 27/06/12 se realizó lAPE y desmantelamiento de la neovejiga tipo Studer, así como reconstrucción de derivación urinaria con un conducto ileal bajo técnica de Bricker, y cierre de pared abdominal. Cursó con buena evolución postoperatoria sin complicaciones, con adecuado funcionamiento del conducto ileal, ya sin complicaciones intestinales o urinarias. Se egresó al quinto día de postoperado. En el seguimiento por Consulta Externa, persiste sin complicaciones derivadas de la derivación urinaria.
Figura 1 Urotomografía.
Figura 2 Neovejiga tipo Studer.
Figura 3 Cistografía con dehiscencia de anastomosis.
Figura 4 Sistema V.A.C.
Dicusión
En conjunto de las series revisadas, un 64% de todas las cistectomías realizadas tiene alguna complicación y un 13% de los pacientes tiene alguna complicación de alto grado. La estancia hospitalaria promedio es de 9 días para una cistoprostatectomía radical, con complicaciones grado 2-3. Un 26% de los pacientes requieren readmisión y 34% acuden a consultas de urgencia, una vez que han sido egresados. El 5% de los pacientes requieren ser admitidos a la Unidad de Cuidados Intensivos, 2% requieren una segunda cirugía durante su primera estancia intrahospitalaria y sólo 1% requieren una reintervención en los primeros 90 días después de ser egresados10. La mortalidad hospitalaria es de 0.7% que se eleva hasta 2.7% en los primeros 90 días, siendo los eventos cardiopulmonares la principal causa de muerte. Entre las complicaciones, las más comunes fueron las gastrointestinales (40%), infecciosas (39%) y sangrado (16%)11. La detección oportuna de una complicación en el postoperatorio y su intervención temprana, determina el pronóstico del paciente. La adecuada derivación de la vía urinaria, el manejo y control de las fístulas con el uso de sistema V. A. C., son una alternativa para el manejo del abdomen abierto en pacientes con complicaciones abdominales derivadas de la CR. Para reducir el número de complicaciones derivadas de procedimientos de alta complejidad como una CR, es necesario establecer equipos multidisciplinarios con alto volumen de cirugía.
Conflicto de intereses
Los autores declaran no tener conflicto de intereses.
Financiamiento
No recibieron ningún tipo de patrocinio para llevar a cabo este artículo.
* Autor para correspondencia:
Hospital General "Dr. Manuel Gea González",
División de Urología. Av. Calzada de Tlalpan N° 4800,
Colonia Sección XVI, Delegación Tlalpan,
C.P. 01480, México D.F., México.
Correo electrónico:edgar_mg18@hotmail.com (E. Mayorga-Gómez).