Los carcinomas uroteliales de las vías urinarias superiores (CU-VUS) son infrecuentes y representan 5% a 10% de los carcinomas uroteliales. La nefroureterectomía con rodete vesical sigue siendo el tratamiento de elección, sin embargo, la resección tumoral endoscópica ya sea por ureterorrenoscopia (semirrígida o flexible) o por abordaje percutáneo, cada vez se realiza con mayor frecuencia en casos seleccionados.
Se presenta el caso de una paciente femenino de 82 años de edad, con cuadro de hematuria macroscópica secundaria a tumoración de urotelio de 2 cm aproximadamente en sistema colector superior en riñón derecho, con riñón contralateral funcionalmente excluido, por lo que se realizó un abordaje mínimamente invasivo: resección bipolar endoscópica vía percutánea. En los seis meses posteriores a la resección del tumor radiológicamente se evidenció lesión sugestiva de tumor metacrónico en riñón izquierdo excluido, en cuyo caso se realizó nefroureterectomía laparoscópica (NUL) mano asistida. Presentando una sobrevida a cinco años libre de enfermedad.
La individualización del tratamiento al contexto del paciente es esencial en la medicina moderna. El caso ilustra la tendencia actual de considerar la cirugía preservadora de nefronas en aquellos pacientes, en los que la cirugía radical está contraindicada. Y pone en consideración este tipo de procedimiento, en pacientes seleccionados con riñones contralaterales normales, candidatos a preservación renal.
Urothelial carcinoma of the upper urinary tract (UC-UUT) is rare and represents 5% to 10% of the urothelial carcinomas. Nephroureterectomy with bladder cuff resection continues to be the treatment of choice. However, endoscopic tumor resection, whether by means of ureteroendoscopy (semirigid or flexible) or percutaneous approach, is being carried out more frequently in selected cases.
An 82-year-old woman presented with gross hematuria secondary to an » 2 cm tumor in the urothelium of the upper collecting system of the right kidney and a functionally excluded contralateral kidney. The minimally invasive approach of percutaneous endoscopic bipolar resection was performed. Six months after the resection, the tumor showed radiologic evidence of a lesion that was suggestive of a metachronic tumor in the left excluded kidney. Hand-assisted laparoscopic nephroureterectomy was carried out and the patient has been disease-free for five years.
Individualized patient treatment is essential in medicine today. The case presented herein illustrates the current tendency to consider nephron-sparing surgery in those patients in whom radical surgery in contraindicated. This type of procedure should be considered in selected patients with normal contralateral kidneys that are candidates for kidney preservation.
¿ INTRODUCCIÓN
Los carcinomas uroteliales de las vías urinarias superiores (CU-VUS) son infrecuentes, representan el 5% a 10% de los carcinomas uroteliales. Los pielocaliciales son el doble de frecuentes que los ureterales, coexistiendo del 8% al 13% con cáncer de vejiga (CV).
La incidencia anual de CU-VUS es de 1-2 casos nuevos por 100 000 habitantes. Del 30% al 51% tiene recidiva en vejiga, y del 2% al 6% recidiva en las vías superiores contralaterales. El cuadro clínico es generalmente una hematuria indolora en el 70% a 80% de los casos. Contrario al CV, el 60% de los CU-VUS son invasores en el momento del diagnóstico y de vejiga sólo el 15%. Los tumores sincrónicos bilaterales son muy raros y llegan al 1.6%, de los cuales 80% ya tenían CV. El promedio de edad es de75-79 años.
Se han identificado como factores de riesgo el humo del tabaco y la exposición ocupacional a aminas aromáticas.
El diagnóstico por imagen puede ser por urografía excretora y pielograma, sin embargo, el estándar de oro sigue siendo la urotomografía.
El tratamiento de elección es la nefroureterectomía con rodete vesical en los casos convencionales, sea ya abierto, laparoscópico o mano asistido, sin embargo, en casos especiales los tratamientos mínimamente invasivo o endoscópicos por distintos abordajes incluidos el percutáneo, se posicionan cada vez con más fuerza en el abanico de posibilidades terapéuticas.
El carcinoma de células transicionales del tracto urinario superior (CCT-TUS) es una enfermedad agresiva, especialmente cuando se descubren tumores de alto grado. La mayoría de los tumores de urotelio son de grado II (18.5% - 48.2%) o grado III (42.5% - 47%). Se ha establecido una estrecha relación entre grado y estadio de la enfermedad, junto con la tendencia de los tumores de alto grado a progresar, a realizar enfermedad músculo invasiva, con peor pronóstico. El estadio, grado y localización (uréter o pelvis renal) del tumor son considerados los factores pronósticos más importantes, más que una resección quirúrgica extensa.
Un seguimiento de por vida muy cuidadoso, es un requerimiento fundamental después de la ureteroscopía para tratar el tumor o abordaje percutáneo, ya que las recurrencias pueden ocurrir hasta después de cinco años.1
¿ PRESENTACIÓN DEL CASO
Presentamos el caso de un paciente femenino de 82 años de edad. Negaba tabaquismo o exposición al humo de leña, solventes o aminas aromáticas.
Antecedente de histerectomía en el año 2000 por miomatosis uterina de grandes elementos confirmada por reporte histopatológico, que requirió de trasfusión de dos paquetes globulares.
La paciente refirió iniciar su padecimiento en el año 2006 con cuadros esporádicos de hematuria macroscópica, que resolvían en uno a dos días sin medicamento ni atención médica.
Ingresó a nuestro Hospital en el mes de marzo del 2007 a través del Servicio de Urgencias, por presentar un cuadro de hematuria macroscópica franca, total, sin coágulos. Así como dolor tipo cólico suprapúbico acompañado de debilidad y mareos. Sin otro dato de relevancia.
Sus signos vitales: TA 110/78 mmHg, FC: 102 latidos/min, FR: 16 respiraciones/minuto, temperatura: 36.7 °C. A la exploración física con palidez de piel y tegumentos. Neurológicamente íntegra. Precordio rítmico aunque taquicárdico. No se escucharon soplos o ruidos agregados. Abdomen blando, depresible levemente doloroso a la palpación profunda en hipogastrio con irradiación a ambas fosas ilíacas, resto no doloroso. Giordano negativos de forma bilateral. Al examen vaginal se determinó cistocele grado II, las paredes y cúpula vaginal sin alteraciones. No había evidencia de sangrado o exudados.
A su ingreso: hemoglobina 10.3, hematocrito 33.5, eritrocitos 3.94, VCM 85.8, HCM 28.9, plaquetas 206 000, leucocitos 7.5, glucosa 76, creatinina 0.9, urea 35.7, Na 142, K 4.2, Cl 113, TP 10.5, TPT 10.5, INR 0.88. Examen general de orina (EGO): pH 7, nitritos negativos, proteínas negativas, leucocitos en sedimento 0-2 p/campo, eritrocitos 250, células epiteliales escasas, bacterias escasas.
Se realizó ultrasonido renal y vesical (USG) reportando: riñón izquierdo con hidronefrosis severa.
Riñón derecho con imagen anecogénica de bordes regulares con reforzamiento posterior, no trabeculada, en polo superior. Vejiga de contornos regulares, paredes delgadas anecogénica en su interior.
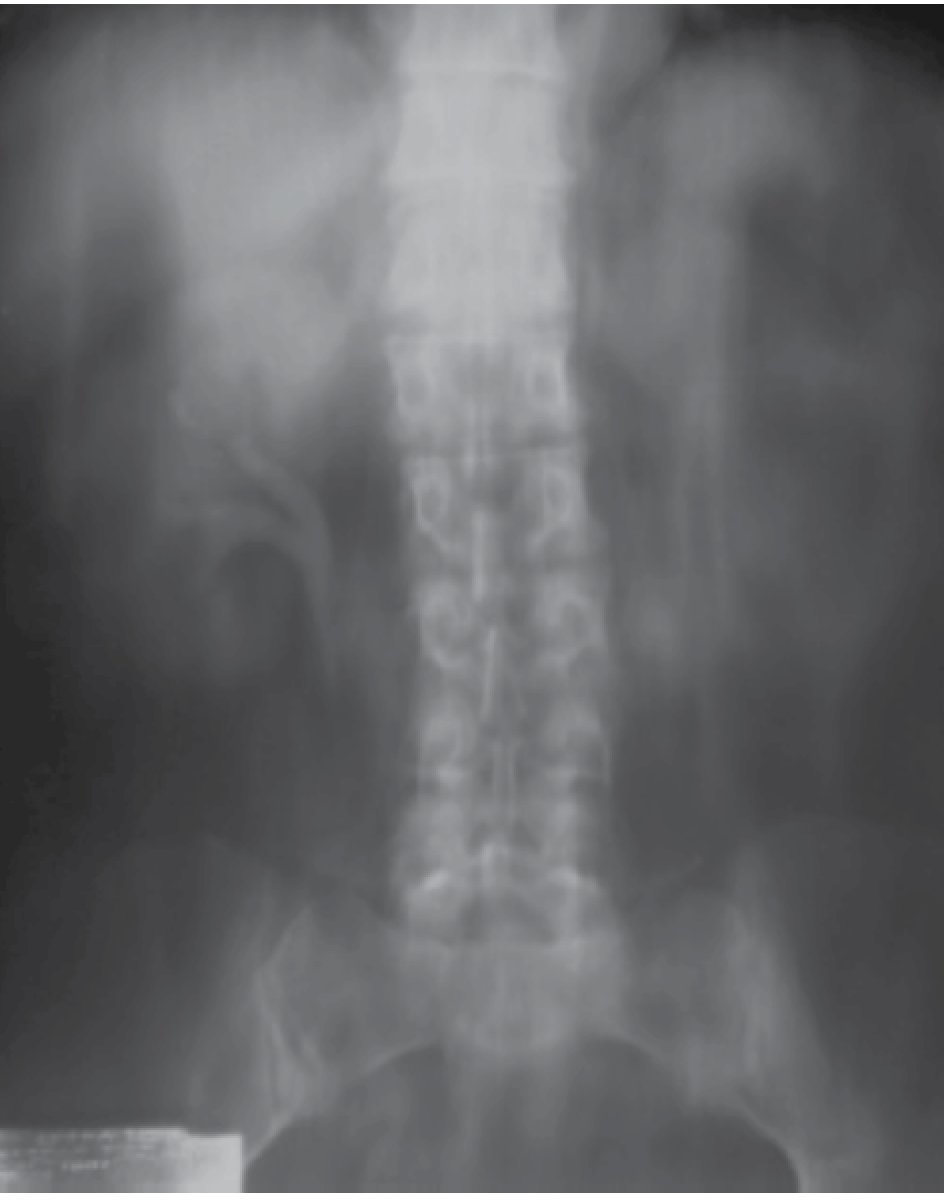
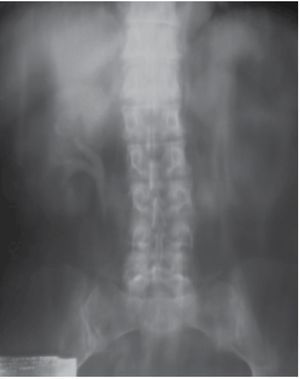
Ante este hallazgo se realizó urografía excretora, en la cual se observó en la fase de eliminación a los 30 minutos defecto de llenado en cáliz superior, sin dilatación de sistemas colectores del lado derecho. En el izquierdo no se aprecia captación de medio de contraste, incluso a los 60 minutos (Figura 1).
Figura 1. Urograma excretor en fase de vaciamiento, donde se observa defecto de llenado en cáliz superior y ausencia de captación del medio de contraste del riñón izquierdo.
Ante la evidencia de estos hallazgos se programa para realización de pielograma ascendente, previa obtención de muestra de orina para citología urinaria.
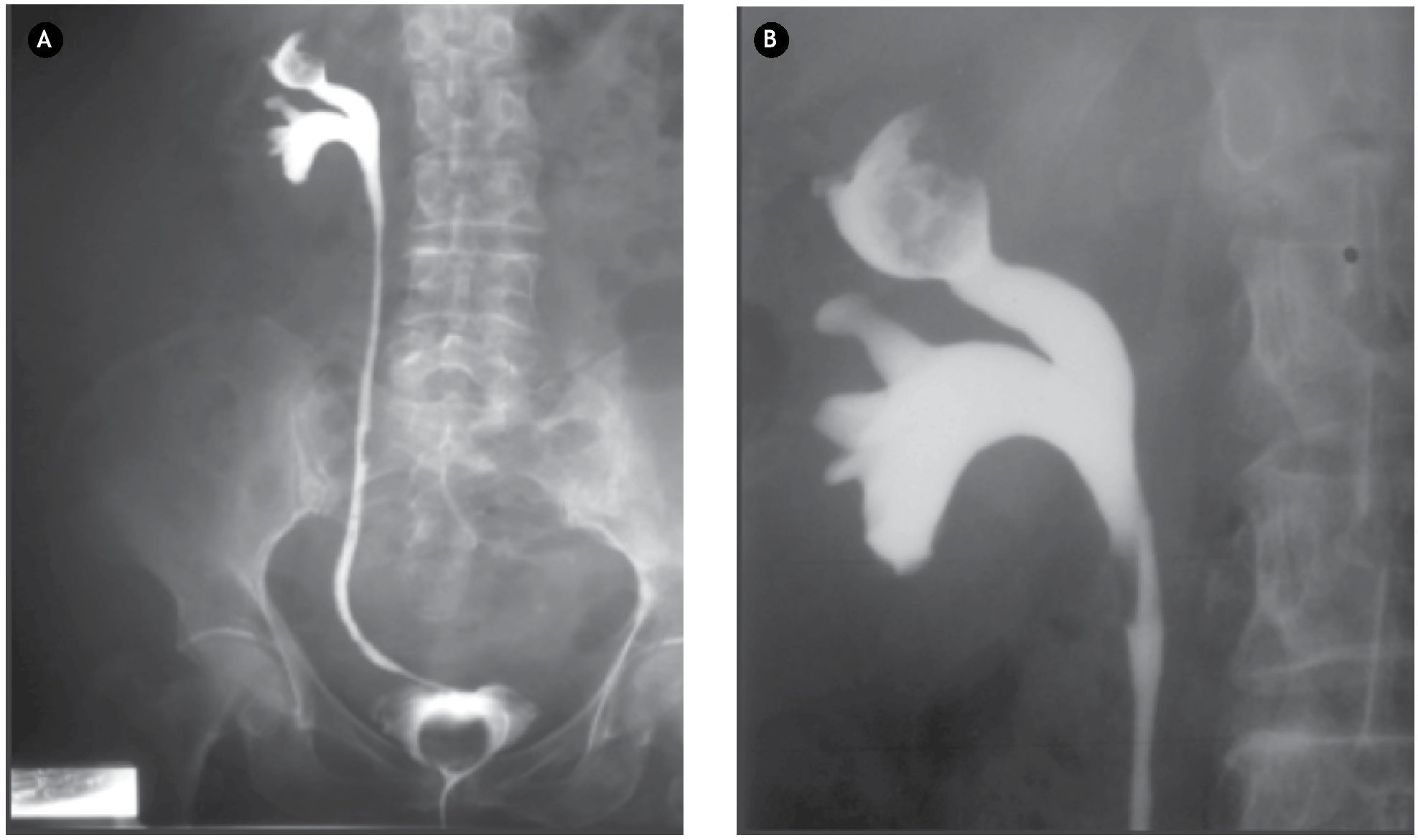
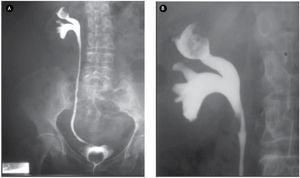
El pielograma fue concluyente con presencia de defecto de llenado en cáliz superior de riñón derecho, con imagen característica en "manzana mordida" (Figura 2). El reporte de la citología fue negativo.
Figura 2. A) y B) Pielograma ascendente. Con imagen característica de "manzana mordida" en cáliz superior.
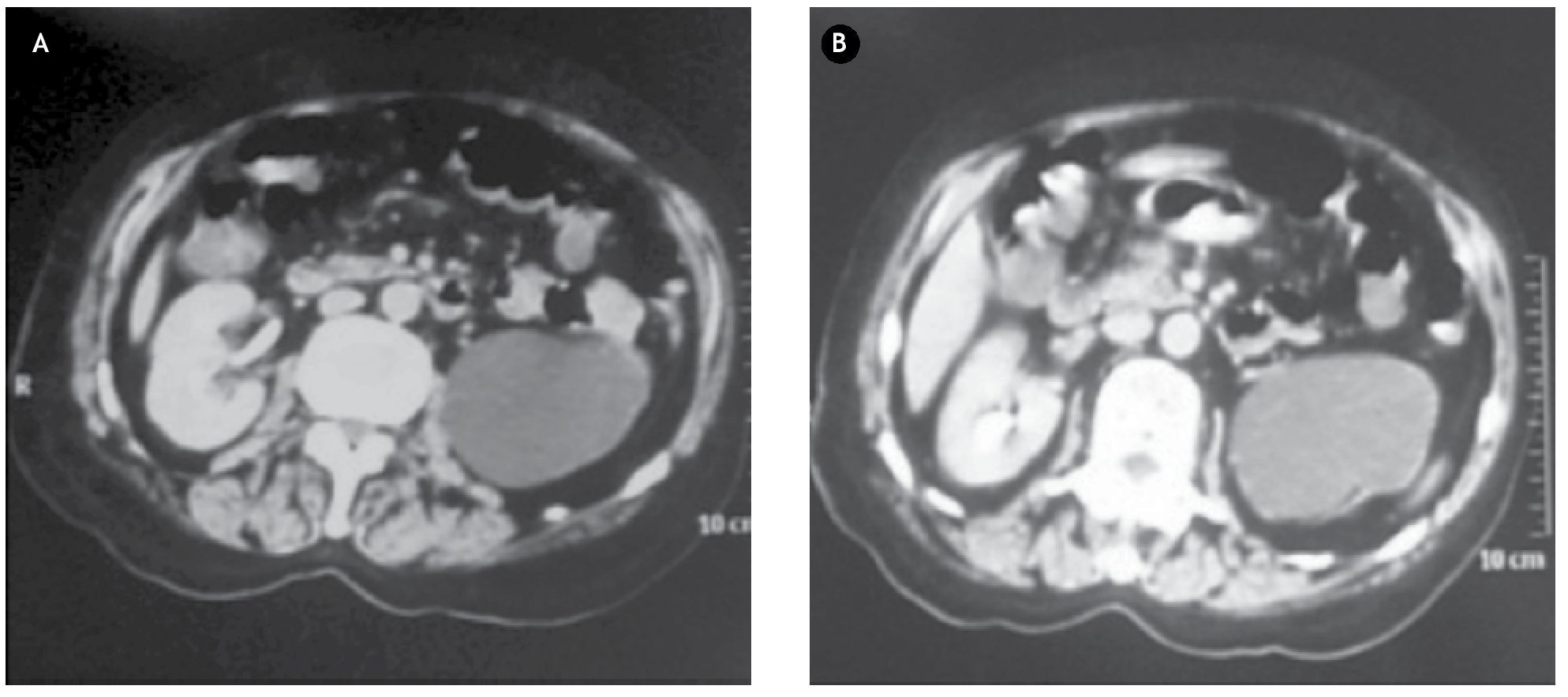
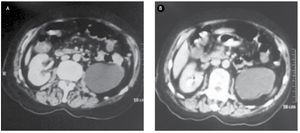
Para completar el protocolo diagnóstico se solicitó urotomografía, en la cual se puede observar el mismo defecto de llenado en polo superior del riñón derecho con 46 UH y de aproximadamente 22 mm, y una bolsa hidronefrótica del lado izquierdo (Figura 3).
Figura 3. A) y B) Urotomografía. Evidenciando bolsa hidronefrótica del lado izquierdo y tumor urotelial en cáliz superior de aproximadamente 22 mm.
Motivo por el cual se solicitó gamagrama renal con TcDPA, el cual reportó una tasa de filtración glomerular de 72.11 mL/min, derecha 64.11 mL/min (89%), izquierda de 8 mL/min (11%), confirmando la exclusión renal izquierda.
Completando el protocolo previo a la elección de la terapéutica, se realizó cistoscopia encontrando: uretra normal, meatos ortotópicos en posición A, en herradura con eyaculación de orina del meato derecho, leve eritema peritrigonal, se revisaron paredes sin evidencia de lesiones, ni frondas tumorales.
Así pues, ante un CU-VUS izquierdo con un riñón contralateral funcionalmente excluido, por imagen y gammagrafía, se optó por realizar una cirugía preservadora de nefronas con resección endoscópica con asa bipolar, por abordaje percutáneo obteniendo muestra para patología y la resección total del tumor.
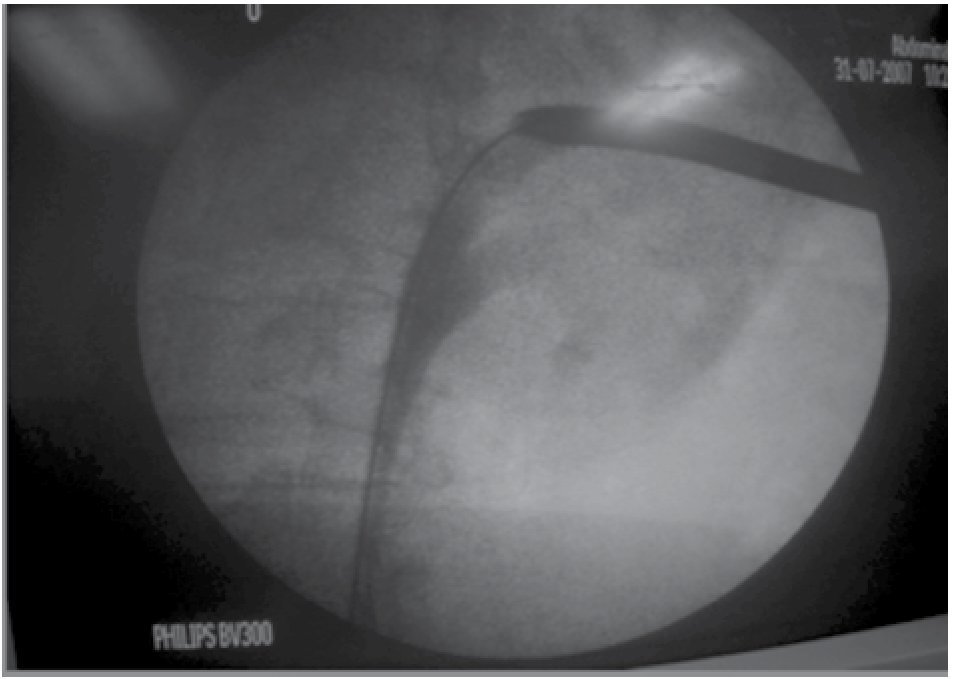
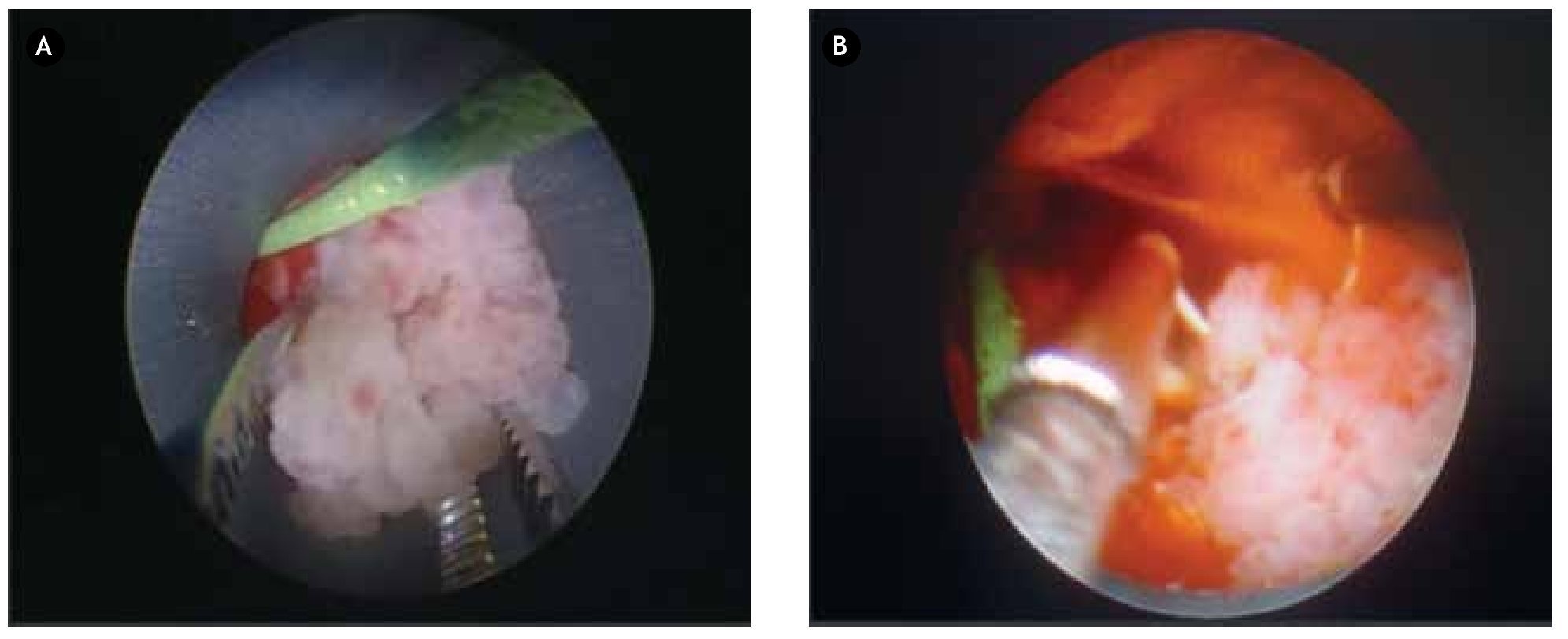
La cirugía fue reportada sin incidentes ni accidentes. En un tiempo de una hora 20 minutos (Figuras 4 y 5). Con una estancia intrahospitalaria posoperatoria de cuatro días. La sonda de nefrostomía del tracto percutáneo se retiró al tercer día.
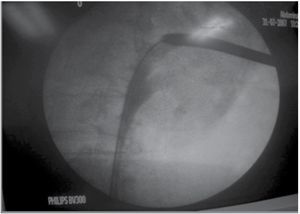
Figura 4. Imagen de fluoroscopía. Acceso percutáneo intercostal (entre 11ª y 12ª costilla), a través de cáliz superior y dilatación con sistema Amplantz, dilatándose hasta 30Fr.
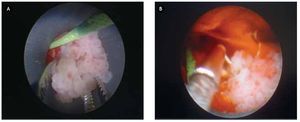
Figura 5. A) y B) Imágenes de la cirugía con abordaje percutáneo con extracción de fronda tumoral en frío con pinza de cuerpo extraño, resección y hemostasia de base del tumor con resectoscopio bipolar.
Se recibió reporte histopatológico (2 995/07): descripción macroscópica tres fragmentos de 1.5 a 2.0 cm.
Diagnóstico: carcinoma urotelial grado II, no infiltrante.
Durante el seguimiento posterior de la paciente, en sus estudios de control realizamos tomografía abdominopélvica encontrando el riñón izquierdo con disminución importante del volumen cortical, y con una perfusión y eliminación marcadamente disminuida. Además de una imagen sugestiva de tumor metacrónico en uréter izquierdo en su porción proximal, que condicionaba ectasia severa del riñón ipsilateral.
Así pues, ante la sospecha radiológica de un tumor metacrónico y por tener un riñón funcionalmente excluido se decidió realizar nefroureterectomía izquierda laparoscópica mano asistida en julio del 2008, con reporte histopatológico final negativo a malignidad, por lo que concluimos la causa de la exclusión renal a estenosis de la unión ureteropiélica.
A cinco años de la primera cirugía, la paciente se encuentra actualmente en buenas condiciones generales. Se realizaron estudios de laboratorio con urea y creatinina conservada, pruebas de función hepáticas sin alteraciones, biometría hemática y ES normales, EGO sin hematuria y las citologías urinarias seriadas se han reportado como negativas. Estudios de imagen incluidos radiografía de tórax y tomografía sin datos patológicos o anomalías que comentar.
En la USG presenta el riñón con cambios degenerativos crónicos, vejiga de bordes regulares sin engrosamiento de sus paredes, anecogénica en su interior. Gamagrama óseo: proceso osteoarticular degenerativo e inflamatorio articular, negativo a malignidad.
Y su última cistoscopia de control reporta cicatriz quirúrgica en hemitrígono izquierdo. Meato ureteral derecho eyaculando orina normal, vejiga con trabeculaciones grado II, no se aprecian sitios de sangrado, ni frondas tumorales. La ureteroscopía flexible de control sin evidencia de recidiva tumoral.
¿ DISCUSIÓN
El caso ilustra claramente la individualización del tratamiento para el contexto del paciente con dos tipos de alternativas terapéuticas: primero, la resección local endoscópica por abordaje percutáneo y posteriormente, el abordaje estándar (nefroureterectomía con rodete vesical por laparoscopía mano asistida). Esto refuerza la tendencia actual de considerar la cirugía con conservación del riñón en aquellos pacientes, en los que la cirugía radical está contraindicada. Además, de sostener que hoy en día, los pacientes con riñones contralaterales normales pueden ser también considerados para conservación renal.
La opción de tratamiento tradicional ha sido siempre la nefroureterectomía abierta (NUA), presentamos junto con el caso una revisión a cerca de las indicaciones y los resultados de los distintos tratamientos alternativos mínimamente invasivos y preservadores, para el manejo de pacientes con CU-VUS.
Nefroureterectomía laparoscópica, ureteroscopía y tratamiento percutáneo constituyen las opciones de tratamiento disponibles con adecuados resultados de control oncológico, según las características específicas de cada paciente. El desarrollo de equipamiento endoscópico cada vez más sofisticado ha llevado a un cambio en la práctica diaria y a una tendencia al manejo conservador. Sin embargo, una proporción significativa de pacientes requiere tratamiento radical, debido a la naturaleza agresiva de los CCT-TUS y a la probabilidad de recurrencia vesical, de metástasis metacrónica ipsilateral (entre 30% a 70%) y aún contralateral.2
La opción de tratamiento tradicional ha sido siempre la NUA con resección de un rodete vesical. La cuestión es si la NUA permanece como la primera opción de tratamiento, ya que los avances en cirugía laparoscópica, entregan una alternativa muy atractiva.
La cirugía con conservación del riñón fue propuesta inicialmente para estos pacientes, en que la cirugía radical está contraindicada. Sin embargo, hoy en día, los pacientes con riñones contralaterales normales pueden ser considerados para preservación renal, en pacientes con tumores pequeños, de bajo grado o con comorbilidades asociadas; actuando así en consonancia con la tendencia actual a ser conservadores, sin comprometer la seguridad oncológica en los pacientes. Sin embargo, a fin de considerar esto como guía se requiere de realización de estudios en grandes centros con series grandes de pacientes.3
La primera alternativa a la NUA es el abordaje laparoscópico.
Clayman y colaboradores reportaron la primera nefroureterectomía laparoscópica (NUL) hace más de 15 años. Posteriormente, el campo de interés fue la seguridad oncológica, siendo esta técnica adoptada por numerosos centros.
El primer estudio multicéntrico de NUL fue presentado por Fettouh y colaboradores en 2002;4 se incluyeron 116 pacientes derivados de cinco centros de Europa y EUA, la sobrevida enfermedad específica (SEE) a dos años fue de 87%.
Un seguimiento más largo de siete años fue reportado desde una serie que comparó NUL y NUA, con una SEE de 72% para NUL vs 82% para NUA (p=0.26, sin significancia estadística). Esto verifica la eficacia oncológica de la NUL.
Adicionalmente, con los datos derivados de la NUL y la NUL con asistencia manual, no existieron diferencias significativas entre estas dos aproximaciones.
Las bolsas de extracción deben considerarse como mandatorias, especialmente cuando hay sospecha o certeza de tumores de alto grado.
La tasa de complicaciones mayores y menores es más baja para NUL que para NUA, 0%-19% y 0%-40%, respectivamente.
La alternativa al abordaje abierto es el tratamiento endoscópico, este puede ser por ureteroscopía o por abordaje percutáneo. Estas modalidades de tratamiento han sufrido cambios significativos. Estos fueron inicialmente propuestos para pacientes que requieren cirugía conservadora (riñón solitario, insuficiencia renal) o cuando una comorbilidad significativa contraindica cirugía radical.
Una aproximación endoscópica debiera reemplazar a la NUA, sin comprometer los resultados oncológicos. El manejo con ureteroscopía ha resultado satisfactorio en una gran proporción de pacientes. Resultados comparables fueron obtenidos por la aproximación percutánea, especialmente en tumores seleccionados de bajo grado.
1. Ureteroscopía para CU-VUS
La ureteroscopía (flexible) representa un gran progreso en el tratamiento de los tumores del tracto urinario superior. El uso inicial de estos instrumentos para fines diagnósticos, ahora es utilizado con fines terapéuticos, destruyendo el tumor con electrobisturí o láser. Las ventajas incluyen una baja morbilidad, un tratamiento ambulatorio y la mantención de la continuidad urotelial. Las desventajas incluyen la imposibilidad para tratar lesiones grandes en una sesión, dificultades de acceso y errores en la etapificación.
La ureteroscopía debe estar reservada para casos de CCT-TUS de bajo grado, < 1.5 cm de diámetro, esto debido a que el tratamiento de tumores de alto grado está asociado con altas tasas de recurrencia local y progresión de la enfermedad.5
El mayor avance terapéutico en la ureteroscopía flexible se ha debido al uso del láser holmium (Ho:YAG), con fibras ópticas de 200 a 365 mm, como también el láser Nd:YAG; ambos han sido usado para cauterizar y resecar CU-VUS, con resultados comparables a la resección abierta en cuanto a sobrevida libre de enfermedad (SLE).
La tasa de complicaciones es de 8% a 13%, siendo básicamente menores, con una tasa de perforación de 1% a 4% y de estreches ureteral de hasta 9% (inclusive un 40% puede ser resultado de recurrencia tumoral).
Las recurrencias estuvieron relacionadas al tamaño, localización, grado y multifocalidad de los tumores.
2. Tratamiento percutáneo para el CCT-TUS
El tratamiento percutáneo sólo debe ser ofrecido a pacientes con grandes tumores de la pelvis renal (> 1.5 cm), grandes tumores del uréter proximal o aquellos que sean inaccesibles a la ureteroscopía.
La visualización es mucho mejor a través de la aproximación percutánea, permitiendo resecar grandes tumores en una sola sesión; el tratamiento adyuvante puede ser administrado a través del tubo de nefrostomía, a pesar de que debe ser retrasado al menos dos semanas.
La tasa de transfusiones es mayor a 20% en muchas series, mientras que la obstrucción de la unión pieloureteral por estenosis y siembra del tracto, son menos comunes.
Un estudio reciente que compara el tratamiento endoscópico con NUA, no encontró diferencias significativas en sobrevida para tumores de bajo grado.6
La terapia adyuvante para la aproximación endoscópica no ha sido estandarizada.7 La mayoría de la series prefiere mitomicina C, con buenos resultados. Otro aspecto controversial es si en los pacientes portadores de CCT-TUS, debe utilizarse terapia intravesical por el riesgo de implantes vesicales.
¿ CONCLUSIONES
Las indicaciones de tratamiento mínimamente invasivo para CCT-TUS se están expandiendo. La NUL es comparable a la NUA, en cuanto a efectividad y eficacia oncológica, especialmente para tumores de bajo grado. Datos en cuanto a sobrevida a largo plazo por más de siete años, verificaron que la SLE y las tasas de recurrencia son comparables a NUA. Para aquellos pacientes en que la preservación renal es el objetivo, la ureteroscopía se reserva para tratar tumores ureterales de bajo grado de hasta 1.5 cm, pero se requiere siempre un buen estadio pretratamiento. El tratamiento percutáneo puede ser usado para tumores > 1.5 cm de localización renal, en cáliz inferior, grandes masas de uréter proximal, que son inaccesibles por otras alternativas de tratamiento, con resultados similares a aquellos obtenidos por la ureteroscopía.
¿ CONFLICTO DE INTERESES
Los autores declaran no tener ningún conflicto de intereses.
¿ FINANCIAMIENTO
Los autores no recibieron ningún patrocinio para llevar a cabo este estudio.
Correspondencia:
Dr. Román Carvajal García.
Américas 203, El Capullo, C.P. 45100. Zapopan, Jal, México.
Teléfono: (01) 33 3633 1414.
Correo electrónico: dr.romancarvajal@gmail.com