Los tumores uroteliales son la cuarta neoplasia maligna más común y el 90-95% están localizados en la vejiga. Los del tracto urinario superior son poco comunes con una incidencia de 2:100,000 habitantes y un pico de presentación entre 70-80 años, el 60% invasivos al momento del diagnóstico y con una recidiva vesical del 22-47% dependiendo la técnica empleada en el manejo del rodete vesical.
Material y métodosPresentamos el caso de masculino de 30 años sin antecedentes ni factores de riesgo, el cual acude por presentar hematuria macroscópica y dolor en flanco izquierdo. El estudio tomográfico revela tumoración renal izquierda sugerente de tumor urotelial de tracto superior, el cual se confirma mediante ureterorrenoscopia con toma de biopsia y citologías urinarias. La cistoscopia no demuestra lesiones intravesicales.
ResultadosSe realiza nefroureterectomía laparoscópica transperitoneal con resección de rodete vesical endoscópica transuretral. El paciente es egresado al segundo día posquirúrgico sin complicaciones y se recaba informe histopatológico el cual reporta tumor urotelial de células transicionales que invade muscular, ganglios regionales negativos a metástasis, rodete vesical sin evidencia de actividad tumoral.
DiscusiónEl manejo de los tumores uroteliales de tracto superior tradicionalmente ha sido de forma abierta con la escisión del rodete vesical en diversas formas con sus particulares ventajas y dificultades técnicas; varios autores han demostrado la eficacia y seguridad del abordaje laparoscópico y se ha debatido el dilema del manejo del uréter distal.
ConclusionesLa nefroureterectomía laparoscópica transperitoneal con resección endoscópica del rodete vesical es una técnica reproducible en manos experimentadas con la menor tasa de recidiva local en el manejo de los tumores uroteliales de tracto superior.
Urothelial tumors are the fourth most common malignant neoplasia. Ninety to ninety-five percent are located in the bladder, and the less common upper tract urothelial carcinomas have an incidence of 2:100,000 inhabitants. Peak presentation is in patients between 70-80 years of age. Sixty percent of the tumors are invasive at the time of diagnosis and bladder recurrence in upper tract patients is 22-47%, depending on the technique employed in bladder cuff management.
Materials and methodsA 30-year-old man with no remarkable past history or risk factors sought medical attention for gross hematuria and left flank pain. A tomography scan revealed a left renal tumor suggestive of upper urinary tract urothelial tumor, which was confirmed through ureterorenoscopy with biopsy and urinary cytology. Cystoscopy showed no intravesical lesions.
ResultsTransperitoneal laparoscopic nephroureterectomy with transurethral endoscopic bladder cuff excision was performed. The patient was released on the second postoperative day with no complications. The histopathology study reported transitional cell carcinoma with muscle invasion, lymph nodes negative for metastasis, and bladder cuff with no signs of tumor activity.
DiscussionUpper urinary tract urothelial tumor management has traditionally been performed as open surgery with different forms of bladder cuff excision, each with its particular advantages as well as technical difficulties. Several authors have shown the laparoscopic approach to be efficacious and safe, but the dilemma of distal ureter management has been a subject of debate.
ConclusionsWhen performed by the experienced surgeon, transperitoneal laparoscopic nephroureterectomy with endoscopic bladder cuff excision is a reproducible technique that has a low local recurrence rate in the management of upper tract urothelial carcinomas.
Los tumores uroteliales suponen la cuarta neoplasia más común y el 90-95% están localizados en vejiga. Los del tracto urinario superior son poco comunes, con una incidencia 2:100,000 habitantes, una pico de edad de presentación 70-80 años, 3 veces más común en hombres, el 17% concurre vesical y tracto superior, recidiva vesical en el 22-47%, recidiva contralateral el 2-6%, y el 60% invasivos al diagnóstico1.
Los tumores uroteliales del tracto superior suelen ser diagnosticados en etapas avanzadas ya que su sintomatología es inespecífica y poco frecuente: Hematuria micro- o macroscópica 70-80%; dolor en flanco, 20-40%; masa palpable en flanco, 10-20%; síntomas sistémicos como pérdida de peso, malestar, anorexia y fiebre deben hacernos sospechar de metástasis1.
Ante la sospecha de un tumor urotelial se debe realizar estudios de imagen que permitan evaluar no solo la totalidad de la vía urinaria sino también el resto de la anatomía en búsqueda de metástasis, la urotomografía ofrece una sensibilidad del 67-100% y una especificidad del 93-99%. Mientras que la resonancia magnética es un 75% sensible a tumores <2cm. La ureteroscopia con toma de biopsia ofrece un 95% de eficacia en detección de lesiones planas1.
El tratamiento de los tumores uroteliales del tracto superior continúa siendo la nefroureterectomía radical con resección de rodete vesical1–5; diversos estudios prospectivos han demostrado la eficacia del abordaje laparoscópico, sin embargo el manejo del uréter distal continúa siendo un dilema ya que ninguna técnica muestra clara superioridad respecto a la otra2.
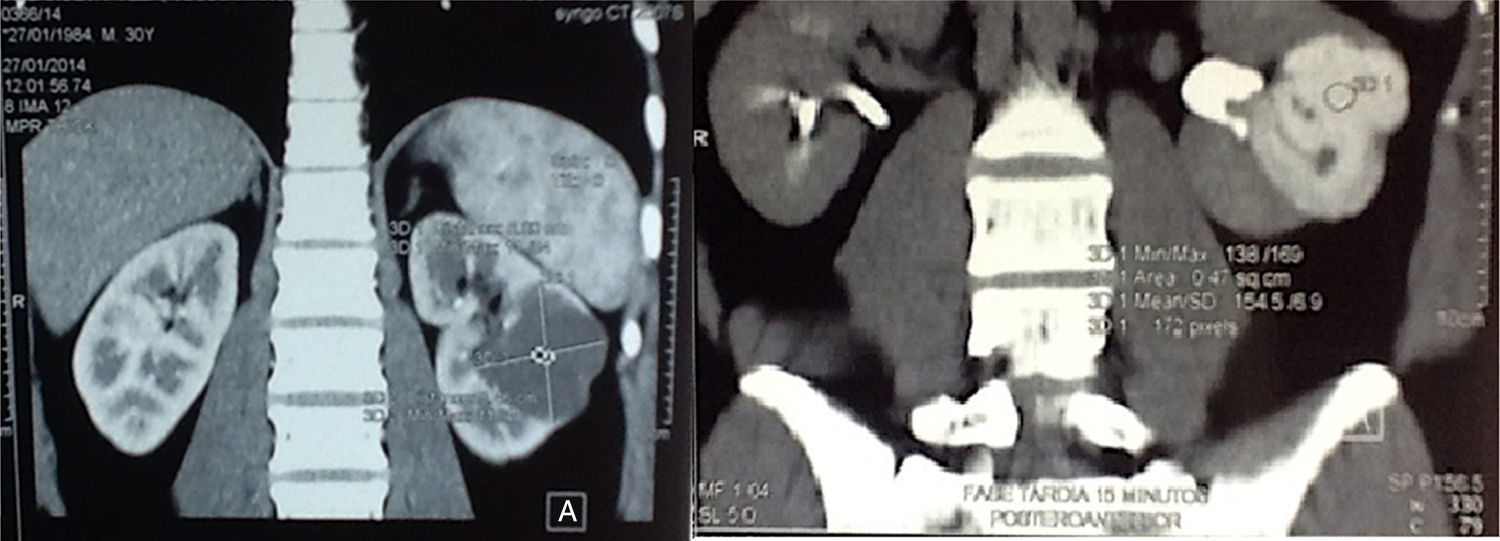
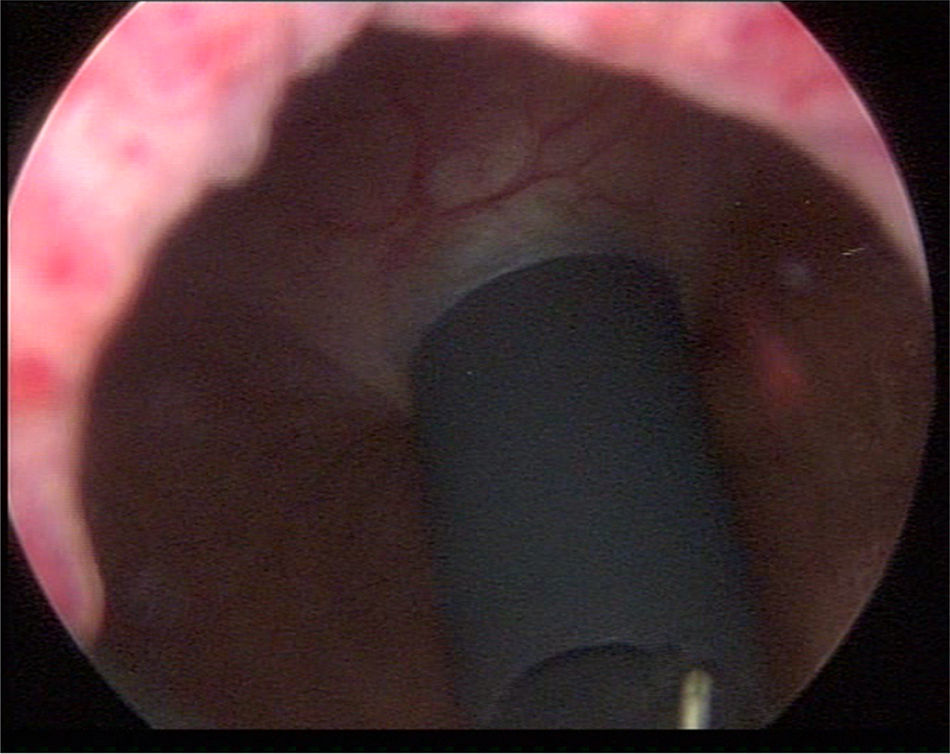
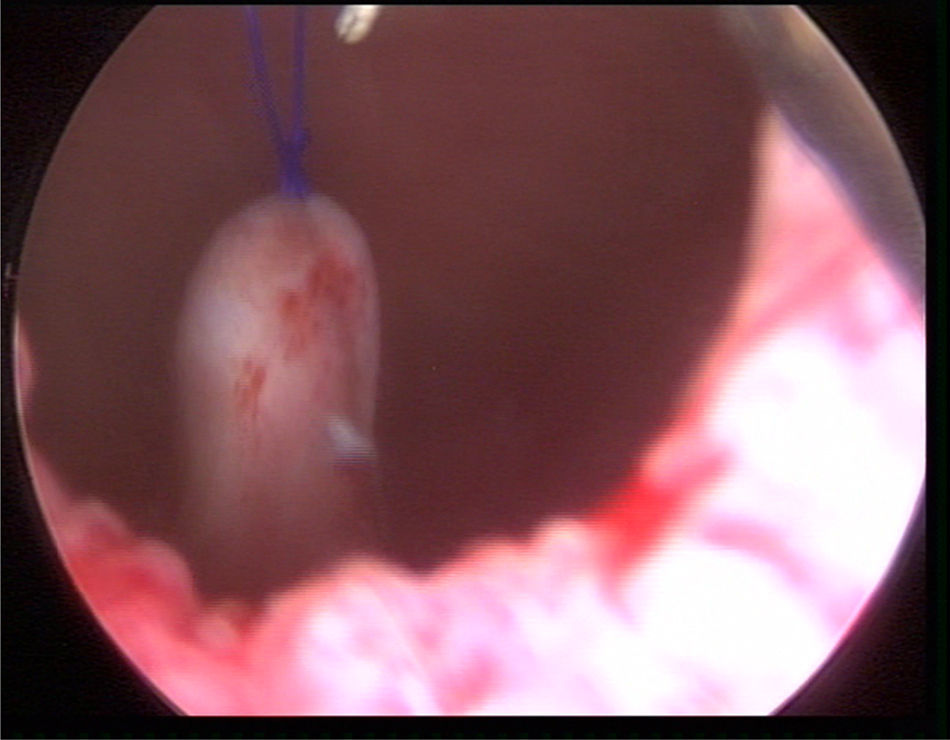
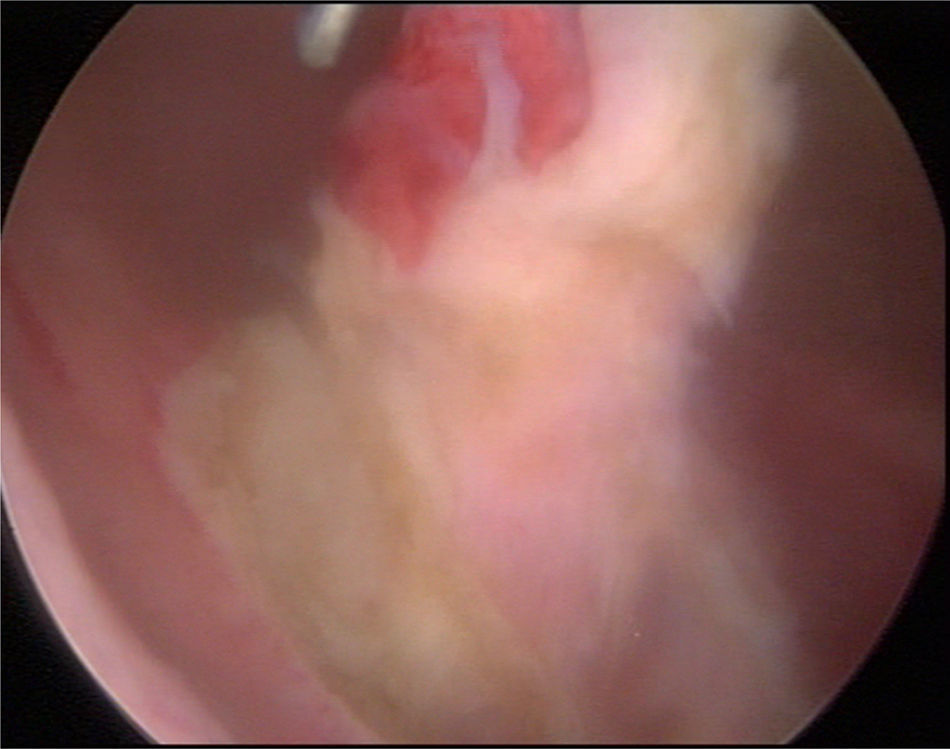
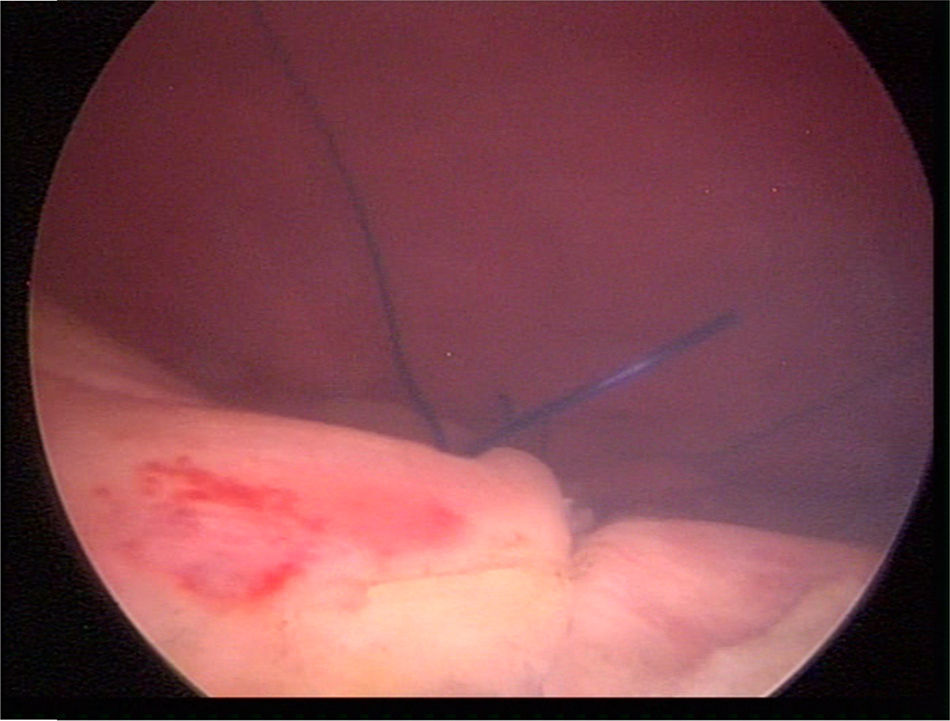
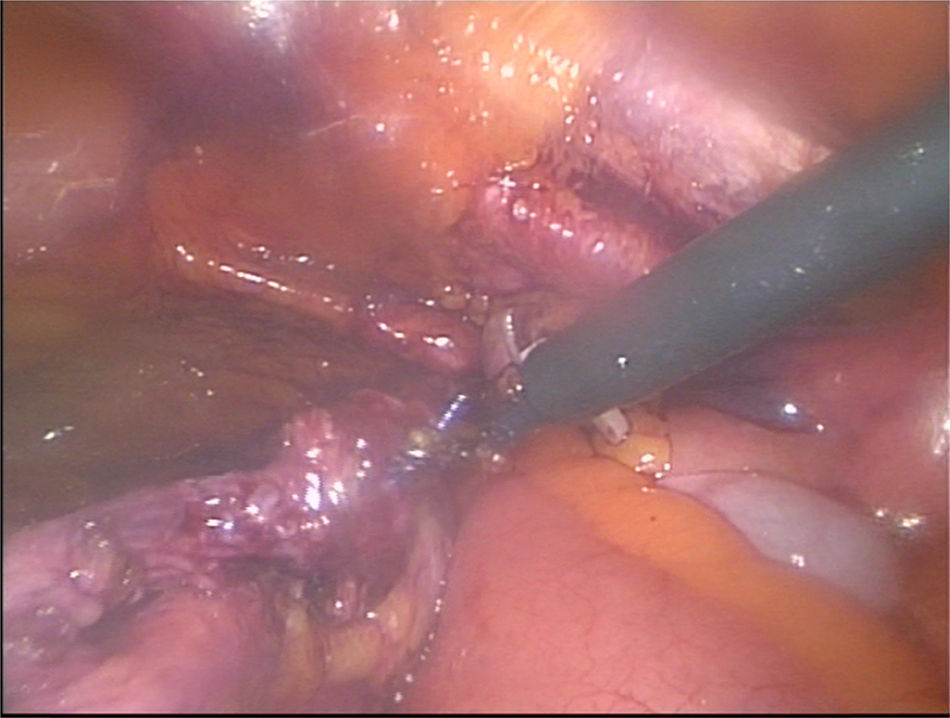
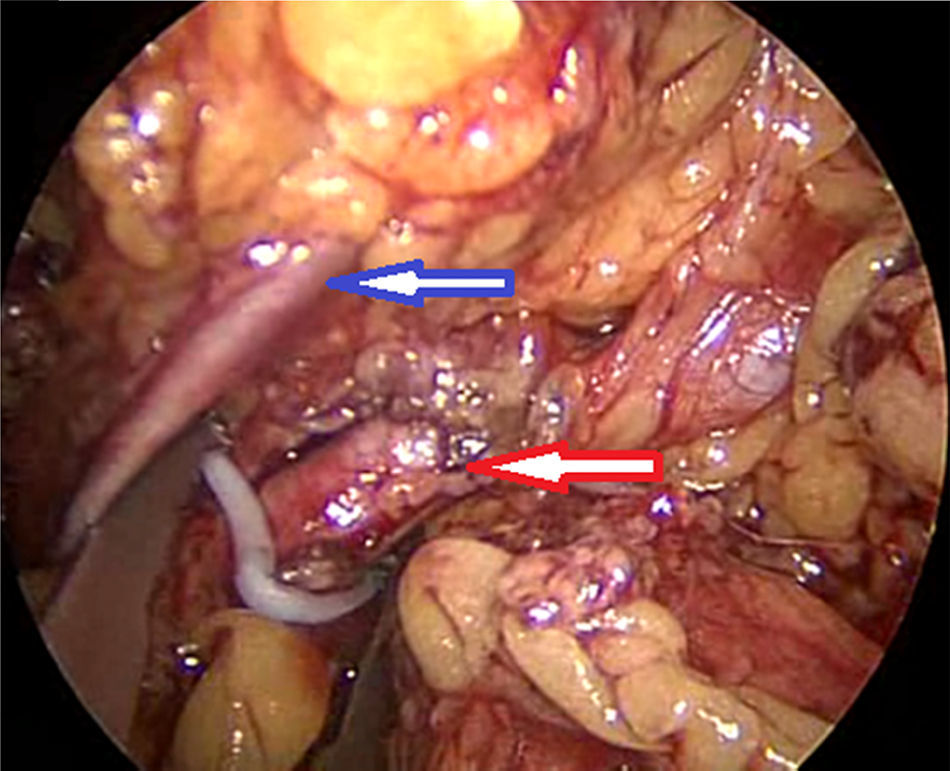
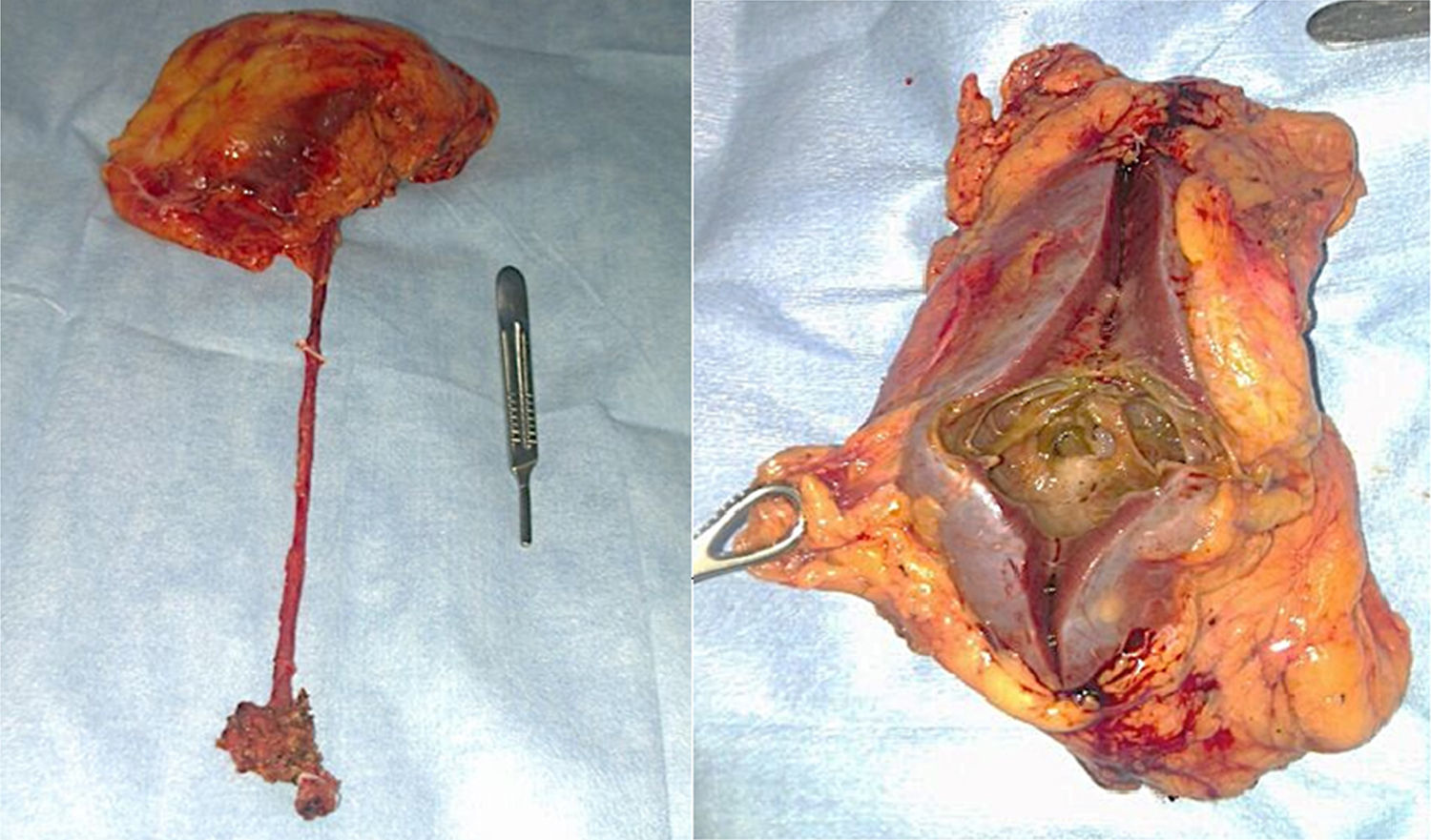
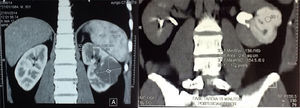
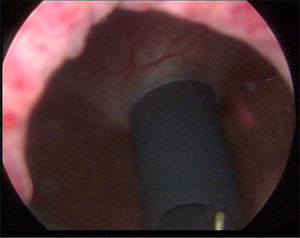
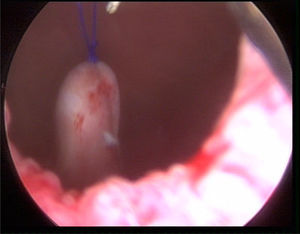
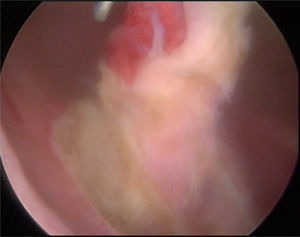
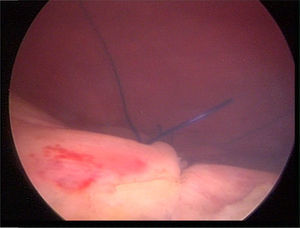
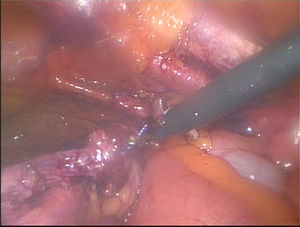
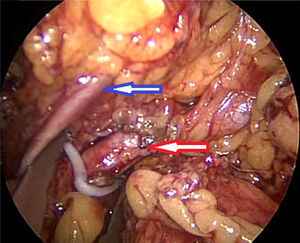
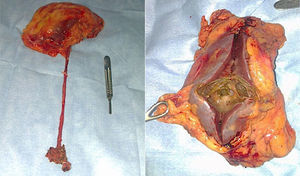
Material y métodosPresentamos el caso de masculino de 30 años, el cual consulta por dolor en flanco izquierdo e historia de hematuria macroscópica intermitente sin presencia de coágulos, el urianálisis confirma hematuria de 39 eritrocitos por campo y resto de parámetros en rango normal, el estudio de imagen revela masa tumoral de riñón izquierdo intracavitaria dependiente de cálice medio, la cual no rebasa la grasa perirrenal (fig. 1), no hay presencia de ganglios ni metástasis, el paciente es sometido a cistoscopia la cual descarta presencia de tumor intravesical; en el mismo evento quirúrgico se realiza ureteroscopia con equipo semirrígido, logrando visualizar la totalidad del uréter sin presencia de lesiones sospechosas; al ingresar a pelvis renal se aprecia tumoración de aspecto papilar proveniente de cálice medio, se realiza toma de citologías urinarias y biopsia de la lesión la cual se reporta tumoración de células transicionales de alto grado. Con el diagnóstico de tumoración urotelial de tracto urinario superior estadificándola como T3N0M0 se somete al paciente a nefroureterectomía radical laparoscópica transperitoneal con escisión endoscópica del rodete vesical. Se inicia la cirugía con el paciente en posición de litotomía introduciendo resectoscopio 24fr transuretral realizando nueva cistoscopia localizando meato ureteral izquierdo, bajo visualización de la cúpula vesical se introduce trocar de 10mm suprapúbico (fig. 2); con portaagujas laparoscópico se realiza punto de sutura ligando uréter distal en su porción intramural (fig. 3), con ayuda de la sutura se tracciona uréter y se inicia resección de rodete vesical hasta visualizar grasa perivesical (fig. 4), se corta sutura y se concluye primer tiempo de la cirugía afrontando pared vesical con PDS 3-0 puntos simples separados quedando rodete vesical excluido en la porción retroperitoneal de la vejiga (fig. 5). Se coloca sonda Foley, retiramos trocar suprapúbico y se recoloca al paciente en decúbito lateral derecho a 40° respecto a la mesa quirúrgica; mediante aguja de Veress inducimos neumoperitoneo a 20cmH2O y se introduce trocar de 10mm supraumbilical y posteriormente bajo visión directa un segundo puerto de 10mm en fosa iliaca izquierda línea media clavicular y un tercer puerto de 5mm subcostal izquierdo línea media clavicular, se realiza reflexión del hemicolon izquierdo por toda la línea de Toldt, liberando los ligamentos esplenocólico y renocólico mediante energía monopolar simple; posteriormente se localiza uréter a nivel del cruce con vasos iliacos, continuando su disección en dirección caudal hasta la porción retroperitoneal de la vejiga (fig. 6); se continúa la liberación del uréter en dirección cefálica hasta localizar hilio renal realizando control vascular con 2 Hem-o-lok proximales y uno distal para vena y arteria por separado cortando hilio renal (fig. 7); se completa disección de la pieza quirúrgica la cual se introduce a bolsa de extracción, se retiran los trocares de trabajo y realizamos una incisión inguinal izquierda a través de la cual se extrae la pieza quirúrgica dentro de la bolsa, se repara pared abdominal de forma tradicional concluyendo el procedimiento con un tiempo quirúrgico de 150min y un sangrado cuantificado de 100ml (fig. 8).
El paciente cursa su estancia hospitalaria sin eventualidades, siendo egresado el segundo día del posquirúrgico, citándose a los 10 días para retiro de puntos y sonda Foley. Se recaba estudio histopatológico definitivo el cual reporta tumor urotelial musculo invasivo, que infiltra parénquima renal sin extensión perirrenal, ganglios negativos a enfermedad metastásica. El paciente continúa vigilancia con cistoscopia y citología urinaria trimestral, tomografía semestral las cuales se mantienen negativas a recurrencia tumoral.
DiscusiónZiaee y Azizi3 en su serie de 22 pacientes sugiere la nefroureterectomía laparoscópica seguida de la resección abierta del rodete vesical lográndolo en un tiempo promedio de 216min, con una estancia hospitalaria promedio de 4.3 días, argumentando la simplicidad de la nefrectomía laparoscópica y la inevitable incisión para la extracción de la pieza quirúrgica, misma que aprovecha para la disección del uréter distal.
Aguilera y Pérez4 en su revisión comparan la nefroureterectomía radical abierta contra la laparoscópica, en ambos casos realizando la desinserción endoscópica del uréter previo, concluyendo que el abordaje laparoscópico es incluso más rápido, con menos sangrado por tanto menos requerimiento de transfusión además de permitir una estancia hospitalaria más corta (tabla 1).
Comparación de la nefroureterectomía radical abierta contra la laparoscópica
| Abordaje abierto N=70 | Abordaje laparoscópico N=25 | |
|---|---|---|
| Tiempo quirúrgico | 205min (130-309) | 189min (120-270) |
| Sangrado transoperatorio | 525ml (100-1,800) | 130ml (100-400) |
| Estancia hospitalaria | 8.4días (3-30) | 4.5días (2-28) |
Fuente: Aguilera y Pérez4.
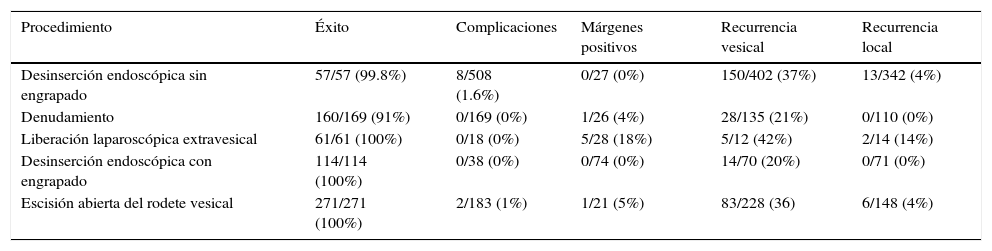
Gkougkousis y Mellon5 realizan una de las revisiones más extensas en cuanto al manejo del uréter distal, concluyendo en que la técnica más adecuada es la desinserción endoscópica del uréter con ligadura o engrapado del meato (tabla 2).
Técnicas para el manejo del uréter distal
| Procedimiento | Éxito | Complicaciones | Márgenes positivos | Recurrencia vesical | Recurrencia local |
|---|---|---|---|---|---|
| Desinserción endoscópica sin engrapado | 57/57 (99.8%) | 8/508 (1.6%) | 0/27 (0%) | 150/402 (37%) | 13/342 (4%) |
| Denudamiento | 160/169 (91%) | 0/169 (0%) | 1/26 (4%) | 28/135 (21%) | 0/110 (0%) |
| Liberación laparoscópica extravesical | 61/61 (100%) | 0/18 (0%) | 5/28 (18%) | 5/12 (42%) | 2/14 (14%) |
| Desinserción endoscópica con engrapado | 114/114 (100%) | 0/38 (0%) | 0/74 (0%) | 14/70 (20%) | 0/71 (0%) |
| Escisión abierta del rodete vesical | 271/271 (100%) | 2/183 (1%) | 1/21 (5%) | 83/228 (36) | 6/148 (4%) |
Fuente: Gkougkousis y Mellon5.
La quimioterapia neoadyuvante y adyuvante no está claramente definida para realizar una recomendación; a lo largo de los últimos 20 años se han estudiado diversos esquemas incluyendo metotrexato, adriamicina, vinblastina, cisplatino y gemcitabina solos y/o en combinación, por lo que la nefroureterectomía radical continúa siendo el gold estándar6.
ConclusionesLa nefroureterectomía laparoscópica transperitoneal con resección endoscópica del rodete vesical es un procedimiento reproducible y seguro en manos experimentadas. Además de un mejor resultado estético, ofrece incluso una mejor tasa de control oncológico y menor índice de recurrencia local, evitando la morbilidad de un procedimiento abierto para la resección del rodete vesical y permitiendo la reincorporación temprana del paciente a sus actividades cotidianas.
Responsabilidades éticasProtección de personas y animalesLos autores declaran que para esta investigación no se han realizado experimentos en seres humanos ni en animales.
Confidencialidad de los datosLos autores declaran que han seguido los protocolos de su centro de trabajo sobre la publicación de datos de pacientes.
Derecho a la privacidad y consentimiento informadoLos autores han obtenido el consentimiento informado de los pacientes y/o sujetos referidos en el artículo. Este documento obra en poder del autor de correspondencia.
FinanciaciónLos autores no recibieron ningún patrocinio para llevar a cabo este artículo.
Conflicto de interesesLos autores declaran no tener conflicto de intereses.