El cáncer de pene se presenta en hombres entre los 50 y 70 años de edad, representando solamente el 2-5% de los tumores urogenitales masculinos; sin embargo, su incidencia es variable en algunos países de América (Paraguay, Brasil, Puerto Rico), en los que se ha reportado que llega a representar hasta el 10% de las neoplasias masculinas. La cirugía para el cáncer de pene es mutilante y afecta significativamente la calidad de vida de los pacientes. Mostramos nuestra conducta de acuerdo al estadio histopatológico y proponemos el manejo menos radical, simultáneamente con el oncológico.
ObjetivoPresentar el manejo actual de cáncer de pene localizado.
Caso clínicoPaciente masculino de 42 años de edad con lesión sospechosa en pene más fimosis. Se realiza biopsia de la misma en primer instancia con reporte histopatológico transquirúrgico negativo para neoplasia; se realiza exéresis de lesión más circuncisión. El reporte histopatológico definitivo fue positivo para malignidad y se decide llevar a cabo un segundo tiempo quirúrgico (penectomía parcial).
ConclusionesDestacamos la importancia de un reporte histopatológico correcto que ayude al cirujano a normar una conducta quirúrgica viable para cada caso, teniendo en cuenta aspectos médico-legales, psicológicos y sociales que implican este tipo de dolencias. Además confirmamos que los estadios tempranos con manejo quirúrgico adecuado tienen buen pronóstico, acorde con resultados descritos en la literatura.
Cancer of the penis presents in individuals between 50 and 70 years of age, representing only 2-5% of the urogenital tumors in men. However, its incidence varies in some Latin American countries (Paraguay, Brazil) and in Puerto Rico, in which it has been reported to reach 10% of the neoplasias affecting men. Surgery for cancer of the penis is mutilating and significantly affects the quality of life of these patients. We describe herein our management of the disease, in accordance with histopathologic stage, proposing less radical management together with oncologic treatment.
AimTo present our current management of localized cancer of the penis.
Clinical caseA 42-year-old man presented with a suspicious lesion on the penis plus phimosis. The lesion was biopsied and the intraoperative histopathologic study was negative for neoplasia. Lesion excision and circumcision were carried out. The definitive histopathology study was positive for malignancy and a second surgery (partial penectomy) was performed.
ConclusionsWe underline the importance of a correct histopathologic report for aiding the surgeon in determining the most viable surgery in each case, taking into account the medical, legal, psychologic, and social aspects of this type of pathology. We also confirm that good outcome is achieved through adequate surgical management of early-stage disease, as reported in the medical literature.
El cáncer de pene (CP) se presenta en hombres entre los 50 y 70 años de edad, representando solamente del 2-5% de los tumores urogenitales masculinos; sin embargo, su incidencia es variable en algunos países de América como Paraguay, Puerto Rico y Brasil, en los que se ha reportado que llega a representar hasta el 10% de las neoplasias masculinas1. El cáncer de pene es una enfermedad rara, y el escaso conocimiento de la condición entre el público y los médicos a menudo causa retrasos en el diagnóstico y tratamiento, que puede resultar en el desarrollo de la enfermedad avanzada que podría requerir cirugía extensa y empobrecerlos. Shabbir et al.2 describen en su publicación el desarrollo en el Reino Unido de centros de cáncer de pene suprarregional, donde combinaron los recursos y conocimientos, que ha dado lugar a mejoras considerables en la comprensión y manejo de esta condición rara en la última década. Sin embargo, todavía existen importantes lagunas en nuestro conocimiento. Varias formas de diagnóstico y tratamiento siguen siendo áreas de controversia, que van desde estrategias de prevención y tratamiento de enfermedad premaligna, a la evaluación de la afectación ganglionar y la gestión de la enfermedad avanzada. El CP se ha asociado con algunos factores de riesgo como: el tabaquismo, fimosis, higiene deficiente con acúmulo de esmegma e irritación crónica (balanopostitis), liquen escleroso. Por esto último, hace algunos años se propuso que la circuncisión neonatal tenía un efecto protector contra el CP; esto basado en una revisión realizada por Larke et al.3 en la que revisaron sistemáticamente la evidencia de una asociación entre la circuncisión y cáncer de pene. Se identificaron 8 trabajos que evaluaron la asociación de la circuncisión con el cáncer de pene, de los cuales 7 eran estudios de casos y controles. Hubo un fuerte efecto protector de la circuncisión de la infancia/adolescencia en cáncer de pene invasivo (OR=0.33, IC 95%: 0.13-0.83; 3 estudios). En 2 estudios, el efecto protector de la circuncisión de la infancia/adolescencia en cáncer invasivo no persistió cuando los análisis se limitaron a niños sin historia de fimosis. En contraste, hubo algunas pruebas de que la circuncisión en la edad adulta se asoció con un mayor riesgo de cáncer de pene invasivo (OR=2.71, IC 95%: 0.93-7.94; 3 estudios). Había poca evidencia para una asociación de neoplasia intraepitelial de pene y cáncer in situ de pene con la circuncisión realizada a cualquier edad. La revisión de estos autores concluyó que los hombres circuncidados en la infancia/adolescencia presentan sustancialmente reducción del riesgo de cáncer de pene invasivo, y este efecto podría estar mediado en parte por un efecto sobre la fimosis. La expansión de los servicios de circuncisión en el África subsahariana como una estrategia de prevención del VIH además puede reducir el riesgo de cáncer de pene. Sin embargo, en la actualidad no se ha demostrado un beneficio real. Zequi et al.4 investigaron si las relaciones sexuales con animales se asocia con cáncer de pene y enfermedades de transmisión sexual. Respecto a relaciones sexuales con animales Encontraron: positivo 136 personas (38.4%), de las cuales 48 (45.7%) fueron en el grupo de cáncer de pene y 88 (35.3%) en el grupo de control (p=0.073). Los autores concluyeron que el hecho de las relaciones sexuales con animales merece ser mejor estudiado como factor de riesgo para cáncer de pene.
Actualmente, en la bibliografía se acepta como el factor predisponente más importante el contar con múltiples parejas sexuales debido a su asociación a infecciones de transmisión sexual, en especial con el virus de papiloma humano (VPH). Existen estudios que demuestran que un alto porcentaje de CP está asociado a infección por el VPH, específicamente los serotipos 16 y 18 en el 80% de los tumores primarios y en el 50% de los ganglios linfáticos5,6. Sin embargo, esto es incongruente si consideramos que la frecuencia de este cáncer es mucho menor en comparación con la incidencia de cáncer cervicouterino, que también se asocia a la infección por VPH, así como a la elevada incidencia de infección de VPH en hombres que cursan asintomáticos.
El cáncer de pene es una enfermedad devastadora, con diagnóstico tardío, provocando alteraciones en la imagen corporal y la autoestima, afectando las funciones sexuales y urinarias, que comprometen la calidad de vida. Recientemente ha surgido un creciente interés en las cirugías de pene ahorradoras con el objetivo de evitar a los pacientes estas complicaciones.
Presentación caso clínicoSe trata de un paciente masculino de 42 años de edad residente y procedente del Distrito Federal, con mala higiene general, antecedente de alcoholismo crónico intenso de tipo semanal siempre llegando a la embriaguez (de inicio a los 12 años), tabaquismo (inicio a los 9 años a razón de 6 cigarros al día actualmente activo), toxicomanías: marihuana durante 30 años, activo actualmente, cocaína durante 6 años actualmente suspendido. Inicio vida sexual: 11 años; parejas sexuales: refiere más de 10 de tipo heterosexual, nunca ha utilizado método protección, prácticas sexuales de riesgo (con servidoras del sexo); en el último año refiere solo una pareja sexual.
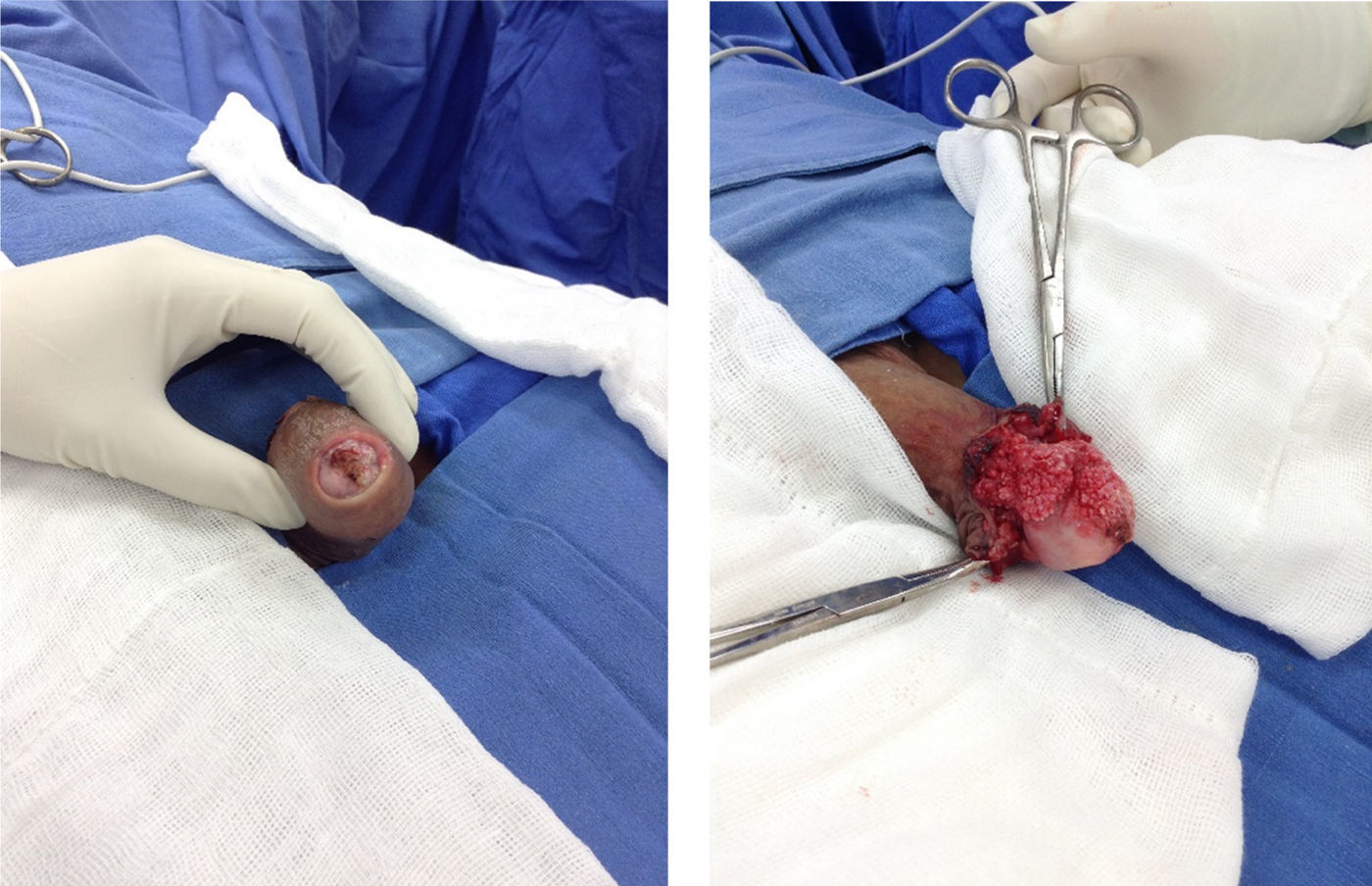
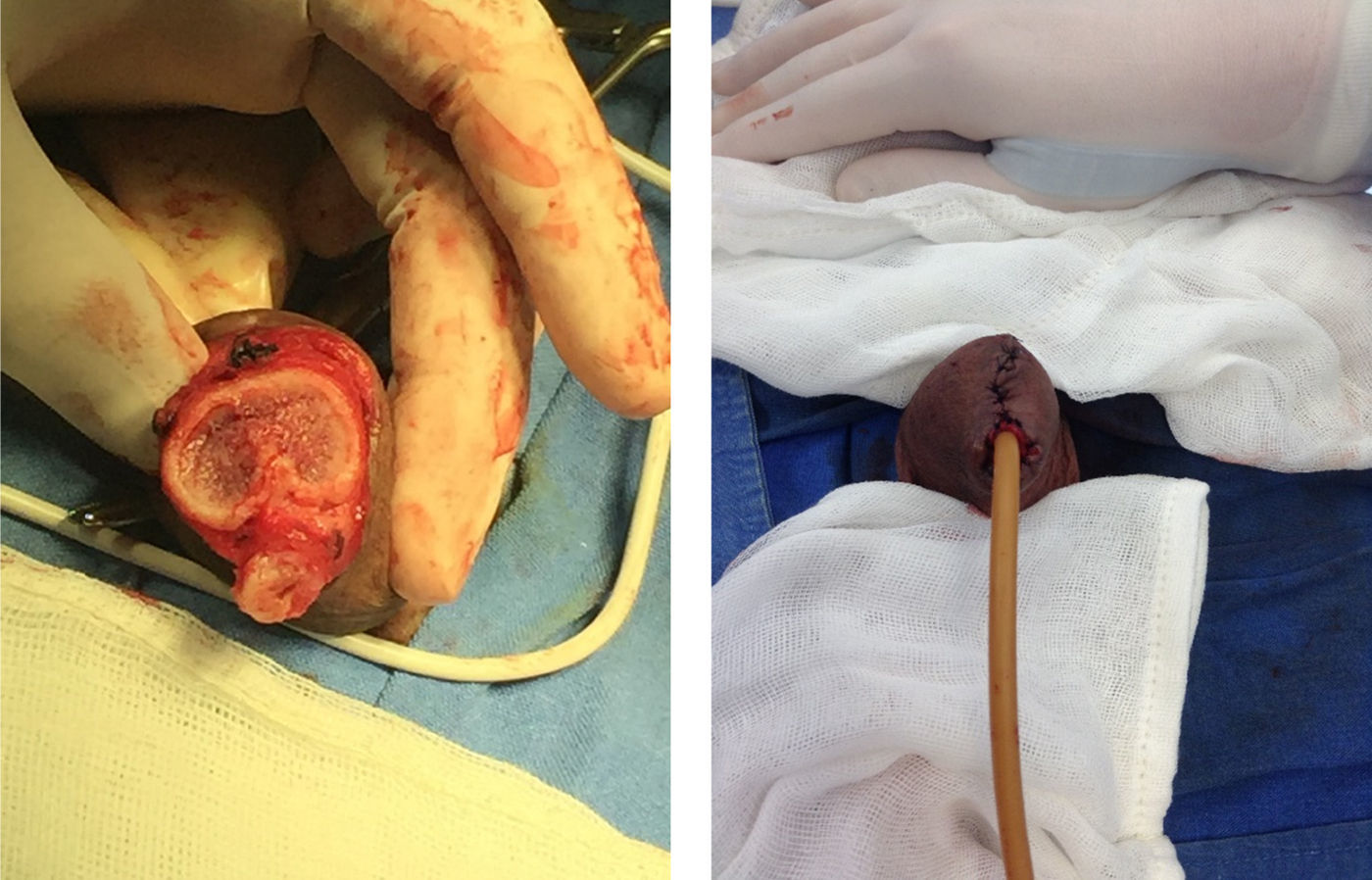
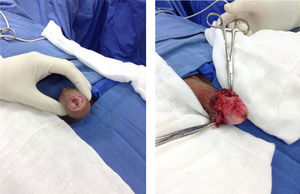
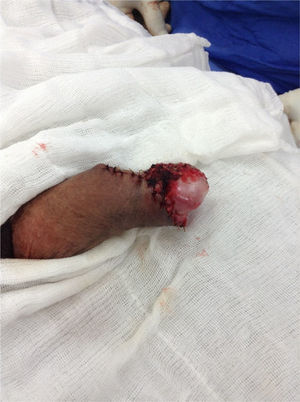
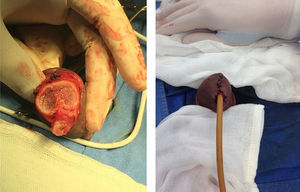
Acude a consulta de nuestro servicio por lesión a nivel de pene de un año de evolución más fimosis sin ganglios inguinales palpables (fig. 1). Por características de lesión y factores de riesgo presentes, se decide circuncisión, toma de biopsia transquirúrgica (fig. 2), en primera instancia con reporte negativo para neoplasia (condiloma acuminado, con inflamación crónica liquenoide). Posteriormente, reporte histopatológico definitivo de cáncer epidermoide de pene bien diferenciado de tipo condilomatoso sin invasión perineural o linfovascular presente; de acuerdo al reporte y estudios de extensión realizados se clasifica como un CP T1N0MO. Se decide segunda intervención quirúrgica para penectomía parcial sin variar resultado histopatológico previo, cuerpos cavernosos y uretra negativos para neoplasia (fig. 3).
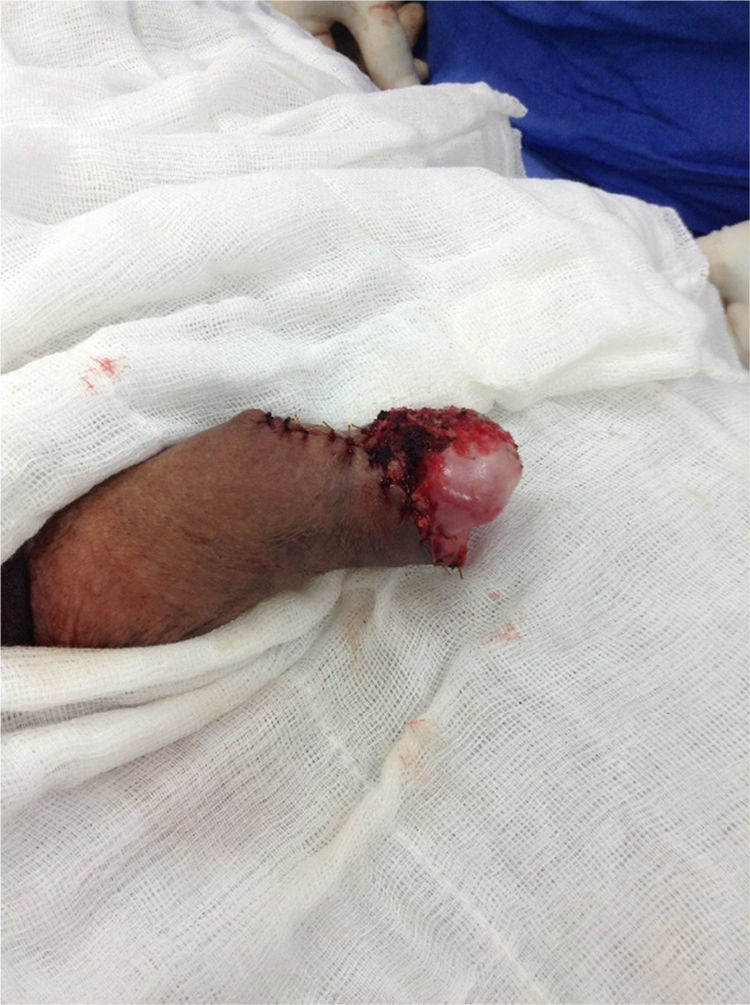
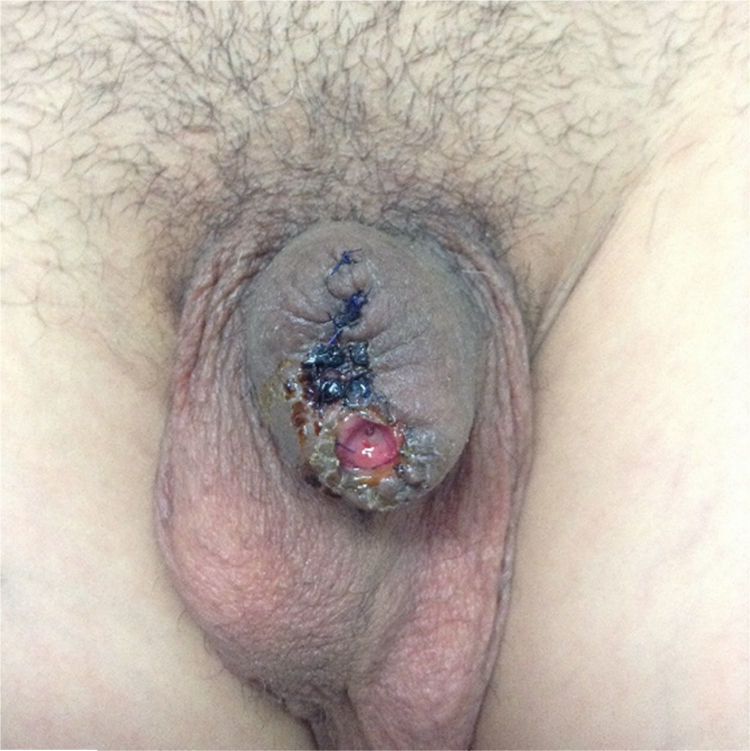
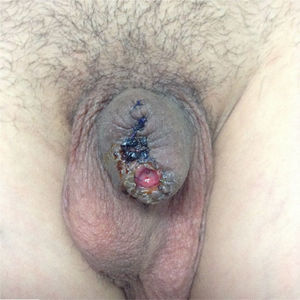
El paciente es egresado al segundo día de hospitalización con sonda de Foley transuretral, la misma que es retirada a los 5 días posquirúrgicos (fig. 4). Actualmente en vigilancia activa, asintomático, refiere adecuada mecánica miccional y erecciones matutinas no dolorosas.
DiscusiónDe todos los tipos de cáncer de pene, la estirpe histológica más común es el carcinoma epidermoide, que coincide con la presentación de nuestro caso, constituyendo el 95% de los casos, y el 5% restante corresponde a carcinoma papilar. De el CP epidermoide, el 96% son de estirpe epitelial y el 4% son neoplasias basocelulares, melanomas, sarcoma de Kaposi (dolencia que aumentó su incidencia por su asociación al sida) y en tumores secundarios a leucemias o linfomas, así como reportes anecdóticos de metástasis de origen renal y prostático7,8.
La biología del CP de estirpe escamosa es tal, que exhibe una fase locorregional prolongada antes de una diseminación distante, proporcionando también un análisis razonado para el valor terapéutico de la linfadenectomía, lo que ha demostrado beneficios de supervivencia, pero se ha evidenciado que el 20% de los hombres con cáncer de pene de células escamosas tiene metástasis nodales que no son clínicamente evidentes en el momento de presentación inicial.
Para seleccionar candidatos para linfadenectomía inguinal en pacientes con ganglios inguinales clínicamente negativos, las guías se basan principalmente en la histología del CP, estadio, invasión linfovascular y grado del tumor primario; pero un estudio prospectivo reciente establece que estos criterios solos son todavía insuficientes, con muchos pacientes (82%) sometidos a linfadenectomía innecesaria con este método de selección. Estas limitaciones proporcionan la base para la identificación de biomarcadores de cáncer de pene más confiables. Actualmente, hay biomarcadores existentes para cáncer de pene de células escamosas: marcadores de proliferación asociada, marcadores relacionados con el VPH, P53, marcadores citogenéticos, antígeno de carcinoma de células escamosas9. Laniado et al.10 encontraron que el antígeno de células escamosas SCCAg estaba elevado en pacientes con micrometástasis a nódulos linfáticos y demostraron que un nivel elevado de SCCAg tenía una sensibilidad del 57% y una especificidad del 100% para la predicción de metástasis ganglionar en el corte de 1.50μg/L.
En una serie más grande incluyendo a 54 pacientes, Hungerhuber et al.11 reportaron una correlación entre la carga del tumor y SCCAg, que se incrementó con afectación ganglionar extensa y enfermedad metastásica. También informaron que SCCAg era de gran alcance para la supervisión, control de tratamiento y detección temprana de la recurrencia después del tratamiento.
La serie prospectiva de Zhu et al.12, basada en los datos de 63 pacientes con cáncer de pene, demostró que a pesar de la confirmación de que SCCAg está significativamente asociado con el estado ganglionar, puede no predecir con exactitud la presencia de metástasis inguinal oculta LNM. Estos investigadores demostraron más que SCCAg era un factor pronóstico independiente en nodo casos positivos y fue un predictor importante de supervivencia libre de progresión en pacientes con cáncer de pene. Sin embargo, a pesar de estos prometedores resultados, estos datos no son todavía suficientes para incluir el uso de SCCAg en las directrices para el manejo de pacientes con cáncer de pene, sobre todo debido al bajo número de pacientes involucrados en estos estudios. Parece que SCCAg se correlaciona con la carga tumoral y es útil para seguir el curso de la enfermedad y detección de recurrencia precoz. Con respecto a la capacidad de este biomarcador para predecir la presencia de LNM oculta, los datos son controvertidos. Es necesario realizar un estudio prospectivo mayor para determinar la utilidad clínica de este biomarcador.
Recientemente, Saito y Kihara13 mostraron que la proteína C reactiva (PCR) puede ser un biomarcador útil para muchos tipos de cánceres urológicos y que el análisis de los cambios dinámicos en las concentraciones de PCR con el tiempo podría predecir la agresividad tumoral y eficacia potencial del tratamiento. Dos estudios evaluaron los niveles de sangre de PCR como un marcador pronóstico en cáncer de pene. Steffens et al.14, en un estudio retrospectivo evaluaron a 79 pacientes con cáncer de pene, y encontraron que un nivel elevado del suero preoperatorio de PCR está significativamente asociado a menor supervivencia específica del cáncer pero no pudieron definir la PCR como un factor pronóstico independiente. Estos datos preliminares basados en estudios retrospectivos muestran que la PCR puede ser un interesante marcador pronóstico no invasivo y que podría ayudar a identificar a pacientes con cáncer de pene que pueden beneficiarse de una disección de los ganglios linfáticos inguinales. Este hallazgo debe ser confirmado por otros estudios.
Marcadores biológicos de proliferación asociada como el Ki-67, han sido estudiados como biomarcadores en cáncer de pene. Stankiewicz et al.15 encontraron una similar asociación significativa entre grado de Ki-67 y el tumor pero no pudieron encontrar una asociación con LNM o supervivencia. Del mismo modo, en el estudio multicéntrico más grande con 153 pacientes con cáncer de pene de células escamosas16, se ha encontrado que Ki-67, aunque refleja un comportamiento más agresivo con una correlación positiva con el grado histológico del tumor, no es un factor pronóstico independiente para la supervivencia cáncer-específica. Según estos resultados, Ki-67 parece tener una correlación positiva con el grado de tumor; pero su valor pronóstico, de LNM o supervivencia sigue siendo elusiva.
Zhu et al.17 encontraron que la positividad para p53 era un factor pronóstico independiente para la supervivencia, incluso en pacientes con enfermedad ganglionar positiva; y por otra parte, en un análisis de subgrupos, se encontró que LNM tenía un papel predictivo para pacientes T1, ayudando a distinguir a aquellos pacientes en riesgo para LNM.
Los métodos actuales disponibles para predecir los resultados son subóptimos, y hay una necesidad de desarrollar nuevos marcadores no invasivos para el cáncer de pene. Se han investigado varios biomarcadores prometedores para el cáncer de pene, pero ninguno puede incluirse en el actual manejo, principalmente debido a la falta de poder de estos estudios por la relativa baja incidencia de este tumor.
El CP se presenta como una lesión pequeña, visible, verrugosa o ulcerativa a nivel del glande o el prepucio que a veces es sangrante y frecuentemente se asocia a una infección bacteriana que produce un olor fétido con secreción purulenta. Generalmente es indoloro y por falta de educación médica así como tabúes culturales-sociales, muchos pacientes no acuden a la consulta en forma inicial. La progresión temprana de la enfermedad, así como la sobreinfección hacen frecuente la presencia adenopatías inguinales, uni- o bilaterales que pueden generar grandes masas, fijas, adheridas a planos profundos, ulceradas y supurantes que se pueden acompañar de linfedema de miembros pélvicos y genitales. En estadios avanzados del CP se suelen agregar síntomas asociados a la presencia de metástasis a distancia18,19. La vía de diseminación inicial es a través de los vasos linfáticos del prepucio a los ganglios inguinales superficiales y profundos, ya que el glande y la uretra drenan a los ganglios inguinales externos profundos. Las metástasis a órganos sólidos por vía hematógena se presenta en menos del 10% de los pacientes, siendo los sitios más frecuentes de metástasis: pulmón, hígado y huesos. Existen varias clasificaciones para el estadio clínico, la más utilizada en la literatura es la de TNM. La sospecha diagnóstica es clínica, por la apariencia y lo antes mencionado, estableciéndose el diagnóstico al momento de la penectomía radical o parcial, dependiendo del estadio clínico. Dado que no existe un consenso de la necesidad de realizar linfadenectomía sistemáticamente en los pacientes con CP por la elevada morbilidad (necrosis cutánea, fístula linfática y linfedema) que implica este procedimiento; se ha intentado mejorar los métodos de estadificación, mediante la búsqueda del ganglio centinela, en la que se determina el ganglio linfático de mayor riesgo como primer relevo para que se identifiquen las células neoplásicas metastásicas, mediante el uso de linfoescintilografía o con tinción con colorantes20–22.
El tratamiento inicial es la resección completa del tumor primario mediante penectomía buscando la extirpación total del tumor y verificando mediante microscopia los márgenes de resección negativos; se recomienda el uso de antibióticos de amplio espectro durante 4-6, previo a la linfadenectomía o resección del ganglio centinela con el objeto de resolver el componente infeccioso regional y así facilitar la disección que podría limitar las complicaciones inherentes a la linfadenectomía. La Asociación Europea de Urología propone que el éxito terapéutico está relacionado con el tratamiento del tumor primario mediante una penectomía parcial o radical, radioterapia, braquiterapia, microcirugía de Mohs, acompañada de una linfadenectomía radical uni- o bilateral de acuerdo con la estatificación clínica de los nódulos linfáticos23,24. Las modificaciones que se han reportado en la literatura para realizar una linfadenectomía parcial buscan disminuir la morbilidad asociada a la extensión de la disección y la desvascularización de la piel, que provocan la necrosis cutánea, infección, linfedema y deformidad (30-50%)25,26.
En caso de que se opte por una penectomía parcial se recomienda que se realice histología por congelación de los bordes quirúrgicos transoperatoria para que se asegure un margen negativo con una linfadenectomía sin metástasis27. Pompeo et al.28 proponen en su revisión varias opciones de cirugías conservadoras de órgano, las mismas que se han popularizado en los casos seleccionados (Ta-1, Tis y algunos T2), como escisión local amplia, la circuncisión, penectomía parcial, glansectomías totales o parciales con o sin procedimientos glande-rejuvenecimiento, así como nuevas reconstrucciones de glande usando avances uretrales, espátula o injertos libres de piel. Estas opciones en general logran un buen control local, con resultados funcionales adecuados y apariencia estética satisfactoria. Las recidivas locales, sin embargo, son ligeramente superiores a las amputaciones. Técnicas contemporáneas tales como láser o crioterapia se pueden realizar en casos seleccionados. Con relación a la lesión primaria, la tasa de recurrencia de enfermedad local con la penectomía total o parcial se sitúa en un 0-7%; con tratamientos conservadores como radioterapia y quimioterapia esto se incrementa hasta un 50%. El seguimiento debe realizarse cada 4 meses durante los primeros 2 años, luego cada 6 meses por 2 años y finalmente anual de los 4 a los 5 años29.
Responsabilidades éticasProtección de personas y animalesLos autores declaran que para esta investigación no se han realizado experimentos en seres humanos ni en animales.
Confidencialidad de los datosLos autores declaran que han seguido los protocolos de su centro de trabajo sobre la publicación de datos de pacientes.
Derecho a la privacidad y consentimiento informadoLos autores declaran que en este artículo no aparecen datos de pacientes.
FinanciaciónNo se recibió patrocinio de ningún tipo para llevar a cabo este artículo.
Conflicto de interesesLos autores declaran no tener ningún conflicto de intereses.