¿ INTRODUCCIÓN
La nefrolitotomía percutánea (NLPC) se considera una técnica segura y efectiva para el tratamiento de la litiasis renal.1 Sin embargo, es un procedimiento invasivo con un amplio índice de eventos adversos que varían desde 3% a 83% de acuerdo con diferentes investigadores. En su mayor parte, estas complicaciones carecen de trascendencia clínica, como sangrado menor, fiebre posoperatoria o transfusión sanguínea. La frecuencia de complicaciones mayores como septicemia, hemorragia renal que requiera intervención, lesión a órganos adyacentes como hígado, bazo o colon es mucho menor. Sin duda, una de las complicaciones más temidas es la perforación colónica y aunque su incidencia es baja en extremo (0.2-0.8%), puede tener consecuencias graves como septicemia, peritonitis, formación de abscesos y fístulas nefrocolónicas o colocutáneas.2,3
El objetivo de este trabajo es describir de forma ilustrativa un caso de perforación colónica resuelto con medidas conservadoras y resaltar a través de una revisión de la literatura los factores de riesgo para esta complicación, cómo prevenirla, su diagnóstico y tratamiento.
¿ PRESENTACIÓN DEL CASO
Sujeto masculino de 76 años con historia de 2 meses de evolución con dolor en flanco derecho tipo cólico, intermitente, asociado a hematuria macroscópica. El urograma excretor mostró un cálculo no obstructivo de 2.5 cm localizado en la pelvis renal derecha. Fue sometido a una NLPC derecha en posición de decúbito ventral. Se accedió al riñón mediante una punción hacia el cáliz inferior con guía fluoroscópica. A través de un tracto de 28 Fr, el cálculo fue fragmentado con litotricia neumática y extraído en su totalidad. Al final del procedimiento se colocó una sonda de nefrostomía 20 Fr.
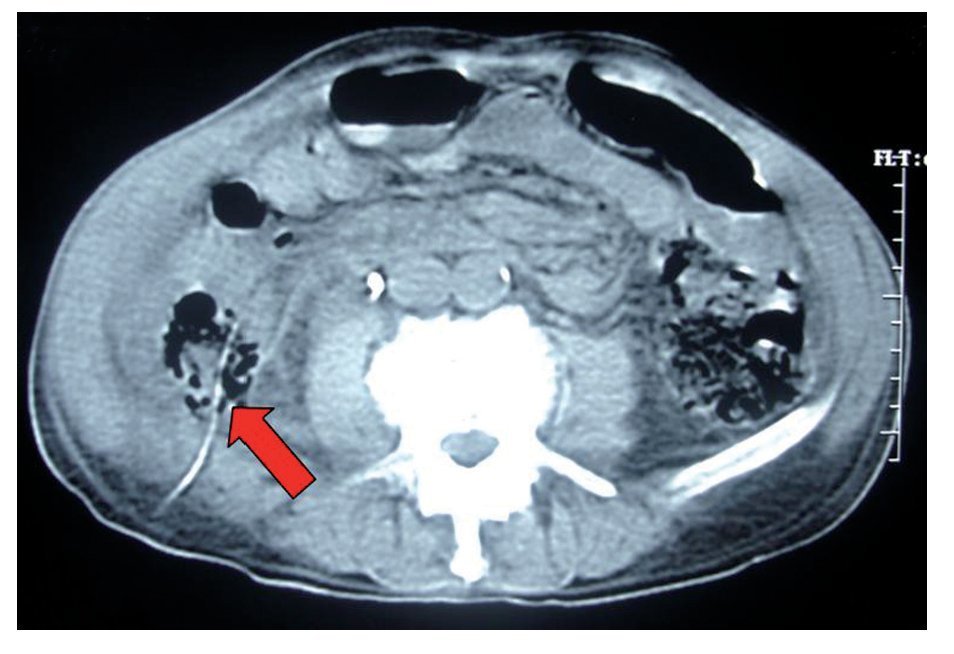
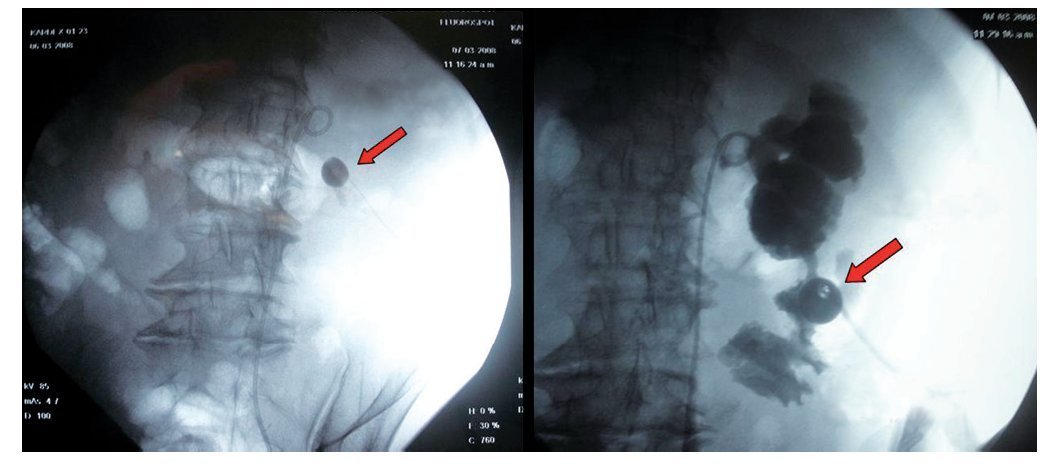
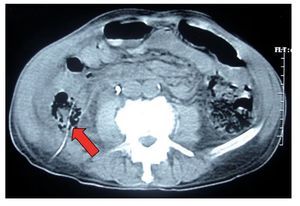
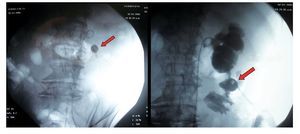
Veinticuatro horas más tarde, el paciente presentó dolor en el sitio de la punción acompañado de fiebre de 38.5° C y salida de material intestinal a través del tracto percutáneo; la exploración física abdominal fue normal. La evaluación de laboratorio mostró cuenta de leucocitos de 18.600 céls./ mm3 y una tomografía axil computarizada (TAC) evidenció el paso de la vía de la nefrostomía a través del colon ascendente (Imagen 1). Bajo control fluoroscópico, la sonda de nefrostomía se traccionó hacia el colon ascendente y se la convirtió en una sonda de colostomía (Imagen 2). El paciente recibió antibiótico intravenoso de amplio espectro durante 14 días y se colocó bajo un régimen de dieta baja en residuos con respuesta clínica adecuada. Catorce días después del reposicionamiento de la sonda, ésta se retiró y el paciente fue egresado. Luego de 10 meses de seguimiento, el paciente se encuentra libre de cálculos y sin datos de fístula colorrenal o colocutánea.
Imagen 1. Se observa el paso de la sonda de nefrostomía a través del colon ascendente.
Imagen 2. Bajo guía fluoroscópica, luego de la colocación de un catéter ureteral, la sonda de nefrostomía es traccionada hacia la luz del colon convirtiéndola en sonda de colostomía.
¿ DISCUSIÓN
El diagnóstico temprano e inicio inmediato de un tratamiento apropiado es imperativo para limitar cualquier morbilidad.
La perforación colónica es una complicación muy rara de la cirugía percutánea renal (CPR), con una incidencia menor de 1%. Su baja incidencia se atribuye a que la posición anormal del colon en situación retrorrenal es excepcional.4
Hadar y colaboradores 5 descubrieron mediante imágenes de TAC que el colon puede encontrarse retrorrenal en 0.6% de los individuos. Hopper y colaboradores6 también demostraron por TAC en un estudio prospectivo y controlado que en decúbito supino la incidencia de colon retrorrenal es de 1.9% y puede aumentar hasta 4.7% cuando el paciente se encuentra en decúbito ventral, una posición bastante común en la CPR.
En reportes publicados en años previos, casi todos referidos a casos aislados o series pequeñas, se identificaron algunos factores de riesgo que pueden detectarse durante la evaluación preoperatoria (Tabla 1). Además, la incidencia de lesión colónica también es mayor del lado izquierdo, punciones hacia los cálices inferiores y/o muy laterales.7
Sobre la base de una serie de casos, algunos autores encontraron que los factores de riesgo más importantes y que demostraron significancia estadística en su análisis fueron edad avanzada y presencia de riñón en herradura.8 Lo anterior puede atribuirse a una mala posición posterior del colon en las personas de edad avanzada debido a una menor cantidad de grasa perinéfrica. También, las anormalidades retroperitoneales en los casos de riñón en herradura resultan de un defecto en el desarrollo normal de la fascia lateroconal combinado con la ausencia del riñón en su posición normal que provoca un desplazamiento posterior del colon.9
¿ PREVENCIÓN
El punto clave es identificar a los pacientes con alto riesgo, y en aquellos pacientes que presentan uno o más de los factores de riesgo mencionados con anterioridad, la relación del riñón con los órganos adyacentes puede ser atípica, por lo que está indicado realizar una TAC como parte de la evaluación preoperatoria para determinar cuáles son los sitios de acceso seguros e identificar con claridad la posición del colon adyacente a la unidad renal afectada.10,11
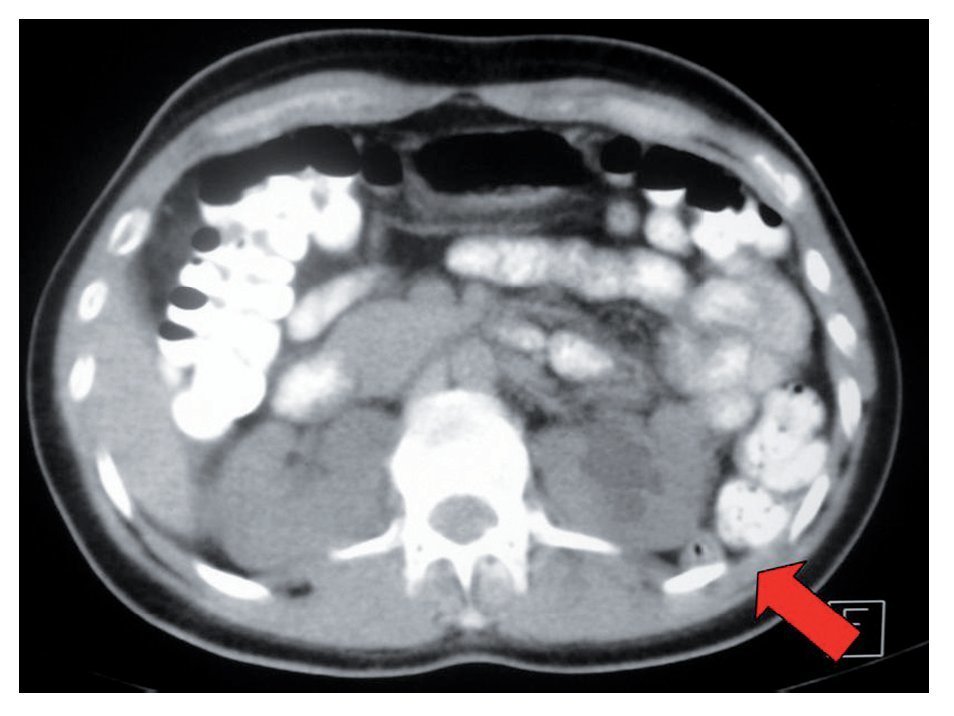
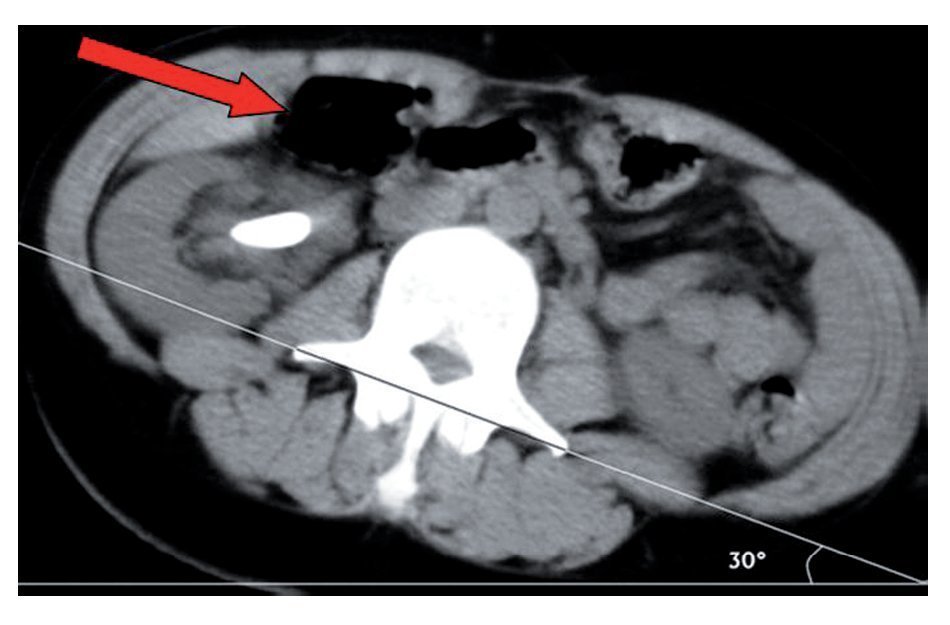
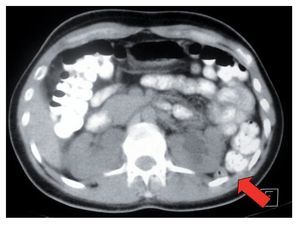
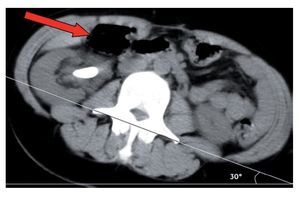
El estudio diagnóstico de un paciente con sospecha de urolitiasis con una TAC simple como imagen inicial tiene varias ventajas; además de proporcionar información detallada respecto a la relación anatómica renal que puede tener influencia en la selección de la punción, muestra superioridad comparada con la urografía excretora en la evaluación de pacientes con dolor agudo y exhibe la extensión, orientación, localización y densidad del cálculo.12 Si la TAC se encuentra disponible, la posición del colon ascendente y del descendente debe considerarse en todos los casos con el objetivo de asegurarse que el colon retroperitoneal no se encuentra en una posición posterolateral o retrorrenal (Imagen 3). Una vez identificado el colon retrorrenal, la punción percutánea guiada por fluoroscopia estándar puede resultar insegura debido a la imposibilidad de identificar el intestino adyacente durante el intraoperatorio. En estos casos, las punciones asistidas con ultrasonido o guiadas por tomografía pueden ser ventajosas.13 Lo anterior también es aplicable en riñones trasplantados. La posición supina (Valdivia o sus modificaciones) puede ser también una alternativa; la incidencia reportada de lesión colónica en NLPC en esta posición es de 0%.14 Cormio y colaboradores15 argumentaron que, cuando el paciente se encuentra en posición ventral, el colon se desplaza contra la superficie lateral del riñón, con lo que se incrementa la posibilidad de lesión colónica. Sucede algo diferente con la posición supina, en la que el colon cae anteromedialmente y por tanto lejos de la zona de punción (Imagen 4).
Imagen 3. Imagen sagital de TAC. Muestra la posición retrorrenal del colon descendente.
Imagen 4. Imagen por TAC en posición supina (Valdivia) en la que se ilustra el desplazamiento anteromedial del colon ascendente.
¿ DIAGNÓSTICO
La lesión colónica debe tenerse en cuenta si el paciente presenta hematoquecia en el transoperatorio o el posoperatorio, y signos de peritonitis o salida de gas o material intestinal a través del tracto de nefrostomía. Puede ser de utilidad realizar una nefrostografía anterógrada al final de cada NLPC para identificar una perforación colónica inadvertida.
Esta complicación debe descartarse en pacientes de alto riesgo que presentan fiebre, que es el signo más frecuente,16 o sepsis posoperatoria inexplicable. La mejor herramienta diagnóstica disponible en la actualidad es la TAC abdominal, la cual documenta con claridad el paso de la sonda de nefrostomía a través del colon adyacente. Si el paciente desarrolla una fístula nefrocolónica luego de retirar el tubo de nefrostomía, una ureteropielografía retrógrada es un método alterno para confirmar el diagnóstico.
¿ TRATAMIENTO
Alrededor de 85% de las lesiones del colon durante la NLPC pueden manejarse de manera conservadora,17 por lo que debe constituir la primera opción de tratamiento siempre y cuando la perforación sea retroperitoneal y el paciente no desarrolle signos de peritonitis o sepsis. Después de hacer el diagnóstico, el primer paso terapéutico es anular la comunicación nefrocolónica y descomprimir la vía urinaria. Lo anterior se consigue colocando un catéter ureteral y al traccionar el tubo de nefrostomía hacia la luz del colon, lo que crea una colostomía. Además, el paciente debe colocarse en un régimen de antibióticos de amplio espectro y una dieta baja en residuos.
La sonda colónica debe permanecer hasta la maduración del trayecto colocutáneo. Luego de 7 a 10 días, se debe realizar un estudio contrastado a través del tubo de colostomía y sólo si no existe evidencia de fístula nefrocolónica la sonda puede ser removida.4,18
El manejo quirúrgico abierto con cierre primario o resección y anastomosis se reserva para pacientes con perforación intraperitoneal y signos de peritonitis o sepsis o en aquéllos en los que el manejo conservador falla.
El diagnóstico tardío de una fístula nefrocolónica o colocutánea puede requerir la creación de una colostomía para promover el cierre del trayecto fistuloso.19,20
¿ CONCLUSIÓN
Pese a su baja frecuencia, la posibilidad de una perforación colónica debe mantenerse en mente en todos los casos. Una de las medidas de prevención más importantes es una evaluación preoperatoria adecuada y la detección de los pacientes de alto riesgo. El diagnóstico y tratamiento temprano son de extrema importancia. La mayor parte de los casos puede manejarse de maneraconservadora, pero debe instaurarse una vigilancia muy estrecha para detectar cualquier signo de complicaciones mayores como peritonitis o sepsis. En tales casos hay que establecer un tratamiento quirúrgico abierto con reparación primaria o derivación intestinal, según la gravedad de la lesión.
Correspondencia:
Dr. Jorge Gutiérrez Aceves.
Instituto de Endourología, Boulevard Puerta de Hierro 5150, oficina 406, torre B, Zapopan, CP 45116, México.
Teléfono: (33) 3848 5461. Fax: (33) 3611 1879.
Correo electrónico:jorgeg@endourologia.com.mx