Se presenta el caso de un hombre de 46 años de edad, con historia de ocho meses de infecciones urinarias bajas, en quien una cistoscopia mostró una masa nodular amarillenta pálida, de bordes lisos en el trígono de la vejiga, que se resecó transuretralmente, y en su examen histológico e inmunohistoquímico, reveló la presencia de tejido prostático ectópico.
The case of a 46-year-old man with a history of eight months of lower urinary infections is reported herein. Cystoscopy showed a pale, yellowish, nodular mass with smooth edges in the bladder trigone that was transurethrally resected. The histologic and immunohistochemical study reported ectopic prostate tissue.
Introducción
El hallazgo de tejido prostático ectópico en la vejiga es muy raro, se han reportado muy pocos caso en la literatura médica. El 85% de las veces, este tejido ectópico prostático se encuentra en la vejiga.1 Se han descrito dos principales hipótesis para su explicación: una embriológica y la otra, por metaplasia.2
Presentación del caso
Paciente masculino de 46 años de edad, que se presenta en agosto del 2011 a la Consulta Externa de Urología del Hospital San Juan de Dios, Costa Rica, con historia de infecciones urinarias bajas de repetición, sin hematuria macroscópica. Un ultrasonido mostró una masa en el trígono vesical, cerca del orificio ureteral izquierdo. Una cistoscopia hizo evidente una masa polipoide no papilar en esa localización, la cual se resecó endoscópicamente.
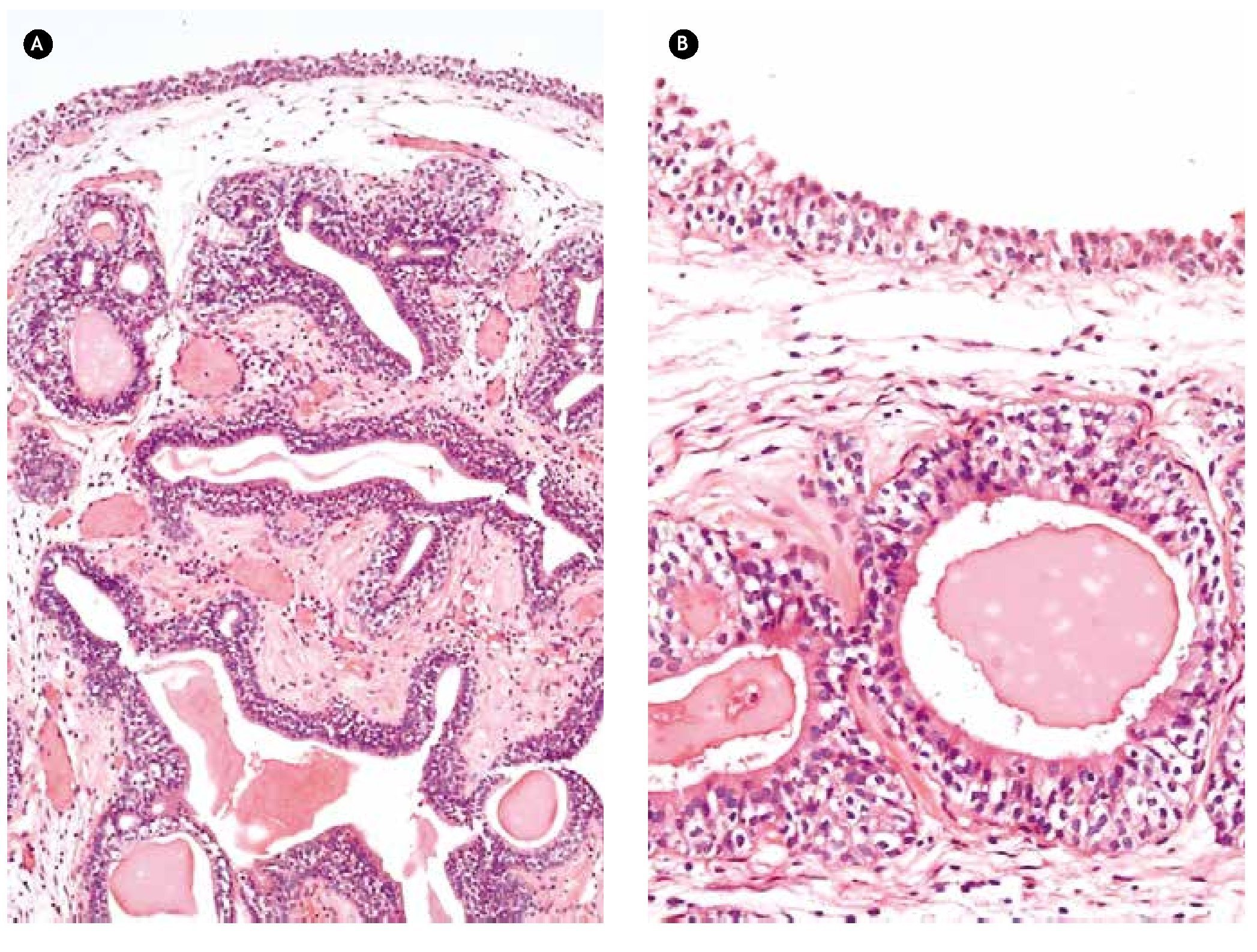
En el examen histológico, se observó un urotelio morfológicamente normal que se encontraba levantado por un nódulo de contornos bien definidos, presentes en su lámina propia, que correspondían a tejido prostático benigno de localización ectópica en la mucosa vesical (figs. 1 y 2). Se realizó un estudio histoquímico para identificar proteínas que normalmente se encuentran en el epitelio prostático, encontrándose la presencia de células basales con el uso de la citoqueratina de alto peso molecular (CAPM), también se vio la expresión del antígeno prostático específico (APE), todo lo que confirmó que se trataba de tejido prostático benigno.
Figura 1a) Glándulas prostáticas en la lámina propia de la mucosa vesical. b) Mismo a mediano aumento, que muestra la presencia de cuerpos amiláceos.
Figura 2a) Tejido prostático con epitelio formado por una capa de células basales con citoplasma claro, y otra de células luminales con citoplasma eosinofílico. Cuerpo amiláceo en el lumen glandular. b) Expresión de antígeno prostático específico en las células luminales prostáticas.
Discusión
Se han reportado muy pocos casos de tejido prostático en localizaciones variadas genitourinarias y extragenitourinarias como el bazo, pared intestinal, grasa pericólica, ano, vesícula seminal, uretra, uréter, testículo y región presacra, siendo la vejiga urinaria el sitio más frecuente.3,4 También se ha descrito su presencia en mujeres en el cuello uterino, vagina y ovario; y se han reportado al menos dos casos de adenocarcinoma prostático originado en tejido prostático ectópico, uno de ellos localizado en el domo vesical.5
Los síntomas principales de presentación son la hematuria y la disuria, y a veces síntomas obstructivos e infecciones urinarias.
El urotelio y el epitelio prostático tienen en su citoesqueleto filamentos intermedios específicos denominados "citoqueratinas", los cuales tienen tipos que se expresan de forma diversa en los distintos tipos de epitelios, que al malignizarse suelen mantener su patrón de expresión de citoqueratinas.6,7
El anticuerpo denominado CAPM está dirigido contra varios antígenos de varias citoqueratinas presentes en las células basales de los epitelios estratificados, como el de la próstata,7 por lo que la ausencia de su expresión es utilizada en el diagnóstico de adenocarcinomas prostáticos, debido a que carecen de células basales.6
La citoqueratina 7 (CK7) está presente, entre otros epitelios, en el epitelio transicional (fig. 3A); su expresión ayuda en la distinción entre el carcinoma urotelial y el adenocarcinoma prostático.8
Figura 3a) Expresión generalizada de citoqueratina 7 (CK7) en el urotelio superficial, y en forma parcial en las glándulas prostáticas (inmunoperoxidasa). b) Expresión de las citoqueratinas de alto peso molecular (CKAPM) en las células basales, de las glándulas basales de tipo prostático (inmunoperoxidasa).
El APE es un marcador presente tanto en el epitelio prostático benigno como en el adenocarcinoma prostático, y se encuentra ausente en el urotelio y en el carcinoma de células transicionales.8
En nuestro caso, se observó expresión del APE en las células luminales de las glándulas estudiadas (fig. 2B), y también se identificó en todas ellas, la presencia de células basales con el uso de la CAPM (fig. 3B), lo que en conjunto confirmó que se trata de glándulas prostáticas benignas.
En el año 1967, Gutiérrez y Nesbit reportaron un caso en Ann Arbor, Michigan, y postularon las dos principales hipótesis para explicar la ectopia de tejido prostático en la vejiga urinaria: una embriológica y otra, por metaplasia.2 La primera plantea que células progenitoras de la próstata se ubican en forma anómala en la vejiga; y la de origen de tipo metaplásico, se refiere al cambio del urotelio maduro hacia tejido prostático maduro.
En el caso que aquí reportamos, se comprobó no sólo la continuidad del urotelio de la mucosa vesical con las glándulas ectópicas de tipo prostático, acompañadas por un estroma correspondiente, sino que el epitelio de tipo prostático compartía la presencia de células de tipo urotelial y la expresión de la CK7, por lo que es posible un origen de tipo metaplásico.
Conflicto de intereses
Los autores declaran no tener ningún conflicto de intereses.
Financiamiento
Los autores no recibieron patrocinio para llevar a cabo este artículo.
* Autor para correspondencia:
Departamento de Anatomía Escuela de Medicina,
Universidad de Costa Rica.
Correo electrónico: rodolfo.guzman@ucr.ac.cr