La tuberculosis es una de las enfermedades donde la pobreza, el hacinamiento y la desnutrición traducen el mal estado inmunológico. La tuberculosis genitourinaria es el sitio extrapulmonar más común de tuberculosis, la afectación de la glándula prostática se observa únicamente en el 2.6% de los casos.
ObjetivoPresentar un caso de tuberculosis prostática así como su manejo médico-quirúrgico.
Presentación del caso Masculino de 63 años de edad, con tabaquismo intenso, etilismo ocasional, acude por presentar cuadro de retención aguda de orina. Antígeno prostático específico 1.36ng/ml. Se exploró próstata de 3×3cm, pétrea, irregular, no dolorosa a la palpación, sospechosa para malignidad, fue sometido a biopsia de próstata, reportando prostatitis crónica granulomatosa; los estudios para enfermedad pulmonar o genitourinaria fueron negativos. Se corroboró diagnóstico de tuberculosis prostática con inmunofluorescencia. Inició tratamiento antifímico hasta completar 6 meses, y posteriormente se realizó resección transuretral de próstata.
DiscusiónLa tuberculosis prostática primaria asemeja diversas enfermedades como el carcinoma de próstata, prostatitis aguda o crónica, ante lo cual está indicado realizar biopsia transrectal guiada por ultrasonido. El diagnóstico definitivo debe ser con la comprobación histopatológica del bacilo para diferenciar de la prostatitis granulomatosa no específica. La cirugía endourológica no está contraindicada en esta enfermedad.
Tuberculosis is one of the diseases in which poverty, overcrowding, and malnutrition result in a poor immunologic state. Genitourinary tuberculosis is the most common extra-pulmonary site of tuberculosis, but involvement of the prostate gland is observed in only 2.6% of the cases.
AimTo present a case of tuberculosis of the prostate and its medical and surgical management.
Case presentation A 63-year-old man had a history of intense smoking and occasional drinking and he sought medical attention for acute urinary retention. He had a prostate-specific antigen level of 1.36ng/ml. Examination identified a 3×3cm, hard, irregular prostate that was not painful upon palpation. Malignancy was suspected and the patient underwent a prostate biopsy that reported chronic granulomatous prostatitis. Studies for pulmonary or genitourinary disease were negative. Immunofluorescence corroborated the diagnosis of tuberculosis of the prostate. Anti-tuberculosis treatment was begun and continued for 6 months, after which transurethral resection of the prostate was performed.
DiscussionPrimary tuberculosis of the prostate resembles different pathologies, such as prostate cancer and acute or chronic prostatitis, and therefore ultrasound-guided transrectal biopsy is indicated. The definitive diagnosis is made through histopathologic confirmation of the bacillus to differentiate it from nonspecific granulomatous prostatitis. Endourologic surgery is not contraindicated for this pathology.
La tuberculosis (TB) es una de las enfermedades más antiguas de la humanidad, que afecta principalmente a los países en vías de desarrollo, particularmente a las áreas marginadas y grupos vulnerables, en donde la pobreza, el hacinamiento y la desnutrición traducen el mal estado inmunológico de las personas. Robert Koch descubrió el Mycobacterium tuberculosis en el año 1882 y tuvo éxito al transmitir la enfermedad a otros animales en los cuales encontró ser hospederos susceptibles1. En 1937, Wildbolz fue el primero en utilizar el término «tuberculosis genitourinaria» al demostrar que era una manifestación local de una enfermedad sistémica2.
El complejo Mycobacterium tuberculosis está integrado por M. tuberculosis, M. africanum, M. microti y M canetti, que son patógenos para los seres humanos. Se adquiere por la vía aérea principalmente, generalmente sistémica y afecta mayoritariamente al sistema respiratorio. Ataca al estado general y si no es tratado oportuna y eficientemente, puede causar la muerte a quien lo padece3.
Es un bacilo delgado de extremidades redondeadas, con longitud de 2-5micromicras y diámetro de 0.2-0.3micromicras, es inmóvil, carece de cápsula o espora, no tiene ramificaciones y se tiñe de color rojo violáceo con el método de Ziehl-Neelsen y una vez teñido es resistente a la decoloración con la mezcla de ácidos minerales fuertes y alcohol, de ahí el nombre de ácido alcohol resistente. Al teñirse con fluorocromos como la mezcla de auramina-rodamina aparece con fluorescencia de color amarillo intenso, crece lentamente y forma colonias no pigmentadas, produce niacina, reduce nitratos, produce catalasa, es sensible al calor, es inactivada por calentamiento a 68°C a pH 74. El periodo de incubación dura desde el momento de la infección hasta que aparecen las lesiones primarias (4-12 semanas); sin embargo, el riesgo de transmisión puede persistir toda la vida cuando la TB permanece como infección latente. El grado de transmisibilidad depende del número de bacilos eliminados, de su virulencia y de las oportunidades de formación de aerosoles en el acto de toser. El periodo de transmisión se mantiene mientras se expulsan bacilos infecciosos. La TB extrapulmonar no se transmite en ausencia de secreciones5.
Según el registro y notificación del Sistema de Vigilancia Epidemiológica de Tuberculosis de México, en el año 2010 se reportó un total de 18,848 casos nuevos de TB de todas las formas en todo el país, correspondiendo a una tasa de incidencia de 16.8 casos por cada 100 mil habitantes6.
La tuberculosis prostática (TBP) es una enfermedad rara; de los casos de TB extrapulmonar, entre el 8.7 y el 15.5% afecta el sistema genitourinario y de ellos la glándula prostática se observa únicamente en el 2.6% de los casos de tuberculosis genitourinaria7. La TBP primaria en ausencia de enfermedad demostrable es rara, con una incidencia en autopsias de solo el 1%. Usualmente es secundaria a infección del tracto urinario superior pero puede ocurrir de manera primaria o secundaria por infección del epidídimo o vesículas seminales por diferentes vías como hematógena, linfática o directa8. Los factores predisponentes predominantes para la TBP incluyen: infección por TB primaria, estados de inmunocompromiso, viajes a áreas endémicas o inmigración9.
La TBP es difícil de diagnosticar de manera temprana por las características no específicas clínicas y de laboratorio, generalmente cursa asintomática excepto cuando involucra el epidídimo y en los casos agudos, donde puede evolucionar hacia abscesos perineales. También se puede presentar como síntomas urinarios del tracto inferior como disuria, frecuencia, urgencia urinaria, y retención aguda de orina. Usualmente ocurre entre la cuarta y quinta décadas de la vida.
El diagnóstico solo se puede confirmar por histopatología ya que puede mimetizar una neoplasia con elevación del antígeno prostático, una masa indurada, firme y nodular de bordes irregulares, y lesiones hipoecoicas en el ultrasonido transrectal. Histopatológicamente, en la TBP se puede observar granulomas caseosos difusos de células epitelioides o necrosis caseosa focal con calcificaciones.
Es necesario tener en cuenta que la prostatitis por M. tuberculosis no es la única enfermedad inflamatoria granulomatosa que afecta la próstata. Existen otras causas de inflamación granulomatosa, de las cuales destacan la hiperplasia adenomatosa prostática, que tiene el carácter de reacción granulomatosa a cuerpo extraño, debido al daño de acinos o conductos por concreciones o cálculos intraluminales, la prostatitis granulomatosa no específica y las infecciones micóticas como la blastomicosis sudamericana, la criptococosis y la coccidioidomicosis10.
Una vez diagnosticada la TBP, el tratamiento se hace con los regímenes para la TB extrapulmonar, con isoniazida, rifampicina, pirazinamida y estreptomicina; la duración de 6 meses ha demostrado ser suficiente, esto debido a la adecuada perfusión vascular de estos tejidos, la escasez de microorganismos en el sitio de la infección, la alta concentración de los medicamentos en la orina y su buena penetración a las cavidades formadas en el proceso infeccioso, pero hay quienes prefieren completar ciclos de 9 meses11.
ObjetivoPresentar un caso de TBP primaria así como su manejo médico-quirúrgico en un hospital de tercer nivel.
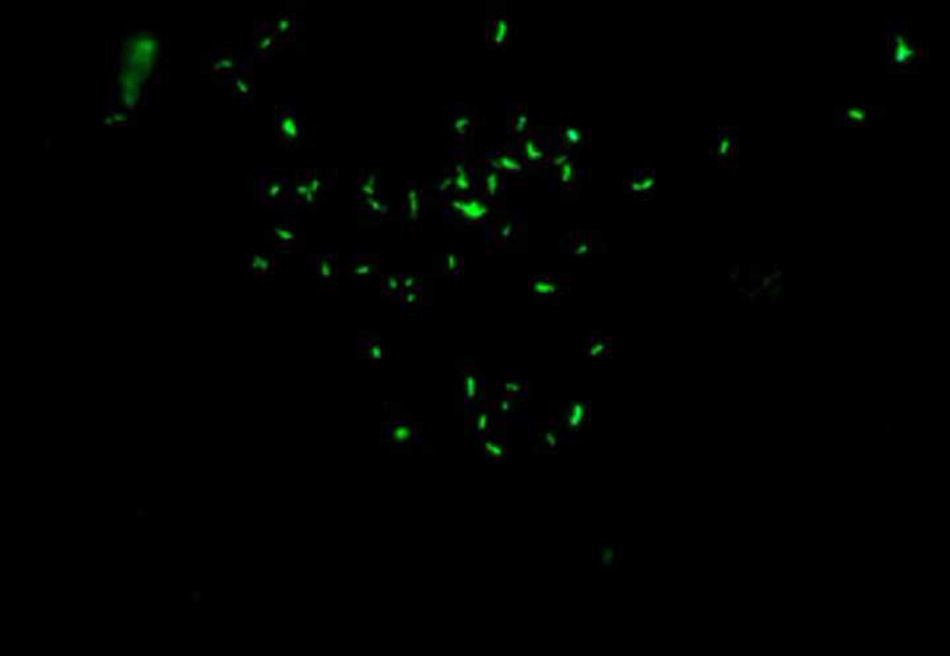
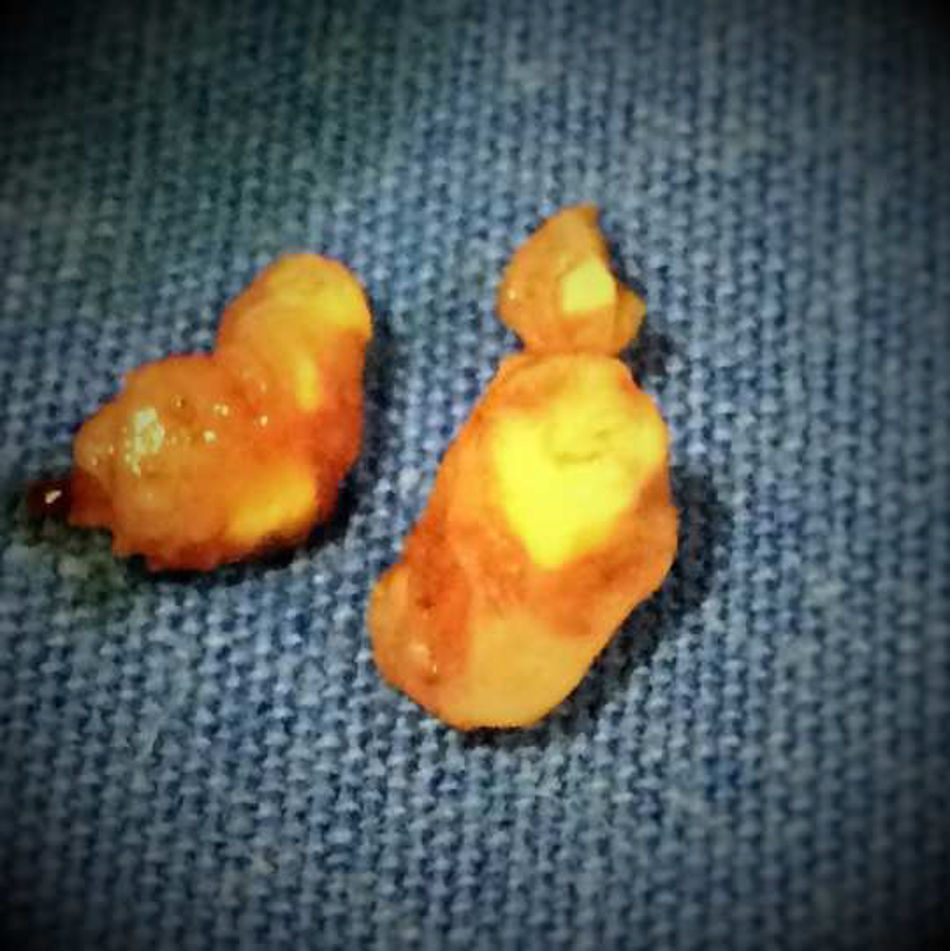
Caso clínicoSe trata de paciente masculino de 63 años de edad, originario de Zacatecas y residente del Estado de México, escolaridad sexto de primaria, comerciante y de religión católica. COMBE negativo, tabaquismo una cajetilla diaria desde los 25 años (IT=25), etilismo ocasional de tipo social, amigdalectomía a los 6 años. Su inicio de vida sexual activa fue a los 19 años de edad, una pareja sexual, sin relaciones de riesgo. Inició su padecimiento actual un mes previo a la consulta, con sintomatología urinaria de almacenamiento y vaciamiento vesical caracterizado por disminución progresiva del calibre y fuerza del chorro urinario, pujo, tenesmo vesical, urgencia urinaria, disuria, frecuencia miccional de 6 y nicturia de 3, presentando incluso incontinencia urinaria ocasional, presentó un evento de retención aguda de orina que requirió manejo con colocación de sonda transuretral. Se inició manejo con tamsulosina 0.4mg, logrando retiro de la sonda, persistiendo sintomatología prostática a pesar del tratamiento. Se solicitó antígeno prostático específico el cual fue de 1.36ng/ml. A la exploración dirigida se encontró al tacto rectal próstata de 3×3cm, de consistencia pétrea, bordes irregulares, surco medio borrado, eutérmica, no dolorosa a la palpación, sin nodulaciones, sospechosa para malignidad, por lo cual fue sometido a biopsia transrectal de próstata guiada por ultrasonido, reportando prostatitis crónica granulomatosa. Se sugirió manejo endoscópico quirúrgico y se solicitó valoración del servicio de neumología previo al procedimiento, quienes sugirieron descartar enfermedad pulmonar o genitourinaria por lo que se realizó radiografía de tórax sin evidenciar lesiones sospechosas, BAAR y cultivo en orina de Lowenstein-Jensen negativo a los 60 días, espirometría reportada normal, prueba de tuberculina (PPD) 0mm, y prueba de Elisa para VIH negativa. Se sometió a inmunofluorescencia con tinción de auramina-rodamina (fig. 1) en la cual se confirmó la presencia de los bacilos por lo que se catologó como enfermedad primaria de la próstata. Se decidió en conjunto iniciar el tratamiento médico antes de realizar el procedimiento quirúrgico; se administró rifampicina 150mg, isoniazida 75mg, pirazinamida 400mg, etambutol 300mg (DOTBAL) fase intensiva (10 semanas, 60 dosis) y fase de sostén (4 meses, 45 dosis) hasta completar tratamiento. Los estudios de control se reportaron normales. Una vez finalizado el tratamiento antifímico, se programó para resección transuretral de próstata por persistencia de la sintomatología urinaria la cual se realizó sin complicaciones. Se observó durante la resección endoscópica áreas de contenido caseoso (fig. 2). Cursa con evolución favorable postoperatoria, egresando al segundo día. En el seguimiento a 6 meses, el paciente se encuentra con mejoría de la sintomatología obstructiva e irritativa, con disminución de la frecuencia miccional y aumento en la fuerza del chorro urinario.
La TB primaria de la próstata es extremadamente rara y es detectada de manera temprana usualmente por histopatología posterior a una resección transuretral de próstata o biopsia transrectal. Gupta et al.8 encontraron que la TBP es poco común y habitualmente se encuentra accidentalmente durante la resección transuretral de próstata. Se requiere la comprobación microbiológica del M. tuberculosis para iniciar el tratamiento antifímico, debido a que sin la demostración del bacilo podríamos estar frente a un caso de prostatitis granulomatosa de etiología micótica, secundario a un proceso autoinmune como la prostatitis granulomatosa no específica, o debido a una enfermedad sistémica como el síndrome Churg-Strauss o la granulomatosis de Wegener.
La prueba cutánea de tuberculina no se considera diagnóstica debido a la alta prevalencia de infección por TB en nuestro medio. De igual manera se pueden emplear métodos de amplificación como la reacción en cadena de la polimerasa, la cual ha mostrado una especificidad del 98% y una sensibilidad del 95%, además de la posibilidad de una rápida detección de las micobacterias en una muestra de orina.
La presentación clínica de la TBP cursa generalmente con un buen pronóstico, sin embargo causa gran morbilidad en los pacientes afectados; tiene su importancia debido a que puede ser una enfermedad de transmisión sexual, ya que hasta el 50% de la TBP puede tener M. tuberculosis en el eyaculado si tienen comorbilidades como hepatitis o sífilis; conlleva infertilidad; como en cualquier otra prostatitis conlleva dolor pélvico crónico que reduce significativamente la calidad de vida; disminuye la función sexual12.
López Barón et al.7 reportaron un paciente de 65 años con sintomatología irritativa y pérdida de peso, de igual manera fue sometido a biopsia transrectal por un tacto sospechoso y con antígeno prostático de 7.17ng/ml, encontrando múltiples granulomas de histiocitos epitelioides rodeados por un collar de linfocitos. La tinción de Ziehl-Neelsen fue positiva para micobacterias. Se descartó enfermedad pulmonar por tomografía de tórax y cultivos de esputo seriados. En este caso el paciente solo recibió tratamiento médico antifímico, con mejoría de la sintomatología. Hasta ahora este es el primer reporte de resección transuretral de próstata para el manejo de la TBP.
La prostatitis granulomatosa no específica es el tipo más común, hasta el 60% de los casos de prostatitis granulomatosa en los estudios. Stillwell et al.13 y Oppenheimer et al.14 reportan un 69% y un 77% de los casos respectivamente como prostatitis granulomatosa no específica. Su etiología no es muy clara, y se cree que es resultado de la respuesta a cuerpo extraño a sustancias coloides, productos bacterianos, reflujo urinario o por una respuesta inmunológica a la secreción prostática extraductal desde los conductos obstruidos por la hiperplasia.
ConclusionesComo país endémico de la TB, debemos tener presenta la TBP como diagnóstico diferencial de otras enfermedades urológicas ya que puede tener una transmisión sexual, puede presentarse como prostatitis crónica o dolor pélvico crónico y es una causa de infertilidad idiopática.
El diagnóstico clínico es difícil, ya que asemeja diversas enfermedades como el carcinoma de próstata, prostatitis aguda o crónica, ante lo cual está indicado realizar biopsia transrectal guiada por ultrasonido. El diagnóstico definitivo debe hacerse con la comprobación histopatológica del bacilo para diferenciar de la prostatitis granulomatosa no específica.
Al confirmar el diagnóstico, debemos realizar estudios para determinar si la enfermedad es sistémica, secundaria a una enfermedad pulmonar o exclusiva del sistema genitourinario. A pesar de ser una enfermedad que se disemina fácilmente en el resto del cuerpo, la cirugía endourológica no está contraindicada en esta la misma, siempre y cuando se administre el tratamiento adecuado para la TB extrapulmonar.
Responsabilidades éticasProtección de personas y animalesLos autores declaran que para esta investigación no se han realizado experimentos en seres humanos ni en animales.
Confidencialidad de los datosLos autores declaran que en este artículo no aparecen datos de pacientes.
Derecho a la privacidad y consentimiento informadoLos autores declaran que en este artículo no aparecen datos de pacientes.
FinanciaciónLos autores no recibieron ningún patrocinio para llevar a cabo este estudio/artículo.
Conflicto de interesesLos autores declaran no tener conflicto de intereses.