El cáncer testicular es el tumor urológico maligno más común en hombres jóvenes. Más del 90% corresponden a tumores de células germinales. El objetivo del estudio es el reporte del primer caso de cáncer testicular de tumores de células germinales con metástasis a pleura.
Paciente masculino de 21 años, inicia su padecimiento con dolor en hemitórax derecho; la radiografía de tórax presenta una radioopacidad en lóbulo medio de pulmón derecho y la tomografía de tórax detecta una masa intratorácica y extrapulmonar. La biopsia torácica guiada por ultrasonido muestra una masa sólida adosada a la pared torácica, con efecto de desplazamiento sobre la pleura, conocido como «efecto en cola de cometa». La biopsia fue positiva para lesión neoplásica maligna poco diferenciada de la pleura. A la exploración encontramos testículo derecho con tumoración en polo inferior el cual se corrobora por ultrasonido. Los marcadores tumorales solo con elevación de alfa-fetoproteína 295.87ng/dL y deshidrogenasa láctica en 2,380UI/L. En la tomografía de abdomen se identificó actividad ganglionar interaortocava. Realizamos orquiectomía radical derecha. Reporte patológico: tumor testicular de saco vitelino, pT1N2M1S2.
En este caso se pudo comprobar que las metástasis fueron a nivel pleural, que lo ubica como una forma de diseminación excepcional.
Testicular cancer is the most common malignant urologic tumor in young men. More than 90% are germ cell tumors. The aim of this study was to report the first case of germ cell tumor testicular cancer with metastasis to the pleura.
A 21-year-old man had disease onset with pain in the right hemithorax. The chest x-ray showed radio-opacity in the middle lobe of the right lung. A chest tomography scan detected an intrathoracic and extrapulmonary mass. Ultrasound-guided thoracic biopsy revealed a solid mass attached to the thoracic wall, displaced over the pleura, known as the “comet tail effect”. The biopsy was positive for a poorly differentiated malignant neoplastic lesion of the pleura. Upon physical examination we encountered a right testis with a tumor at the lower pole; this was corroborated through ultrasound. In relation to tumor markers, only alpha-fetoprotein was elevated at 295.87ng/dl and lactate dehydrogenase at 2,380 IU/l. An abdominal tomography scan identified interaortocaval lymph node activity. We performed a right radical orchiectomy and the pathology report was testicular yolk sac tumor, pT1N2M1S2.
In our patient, metastasis at the level of the pleura was confirmed, making this a case with an exceptional form of spread.
El cáncer testicular es relativamente raro y comprende el 1% de los casos de cáncer en hombres. Es el tipo de tumor sólido más común en hombres de 15 a 34 años y representa el 1.2% de las neoplasias en México1–3.
El cáncer testicular es el tumor urológico maligno más común en hombres jóvenes. Más del 90% corresponden a tumores de células germinales (TCG), que se dividen en seminomatosos y no seminomatosos, a los que corresponden los subtipos histológicos como carcinoma embrionario, tumor de saco vitelino, teratoma y coriocarcinoma.
Los tumores testiculares de saco vitelinos primarios no son comunes, y pueden presentarse de forma pura o ser un componente de los TCG mixtos. En los adultos los tumores de saco vitelino puros llegan a ser raros y pueden encontrarse como un componente de TCG mixtos2.
Las metástasis son comunes en los TCG. Aproximadamente un 10% de los pacientes presentan síntomas metastásicos, como dolor de espalda, tumoraciones en cuello y disnea, como síntomas iniciales4. La mayoría de los TCG originan metástasis por vía linfática en un patrón característico, aunque el coriocarcinoma se disemina preferencialmente por vía hematógena3.
Los nódulos linfáticos retroperitoneales, particularmente, los nódulos linfáticos paraaórticos del lado izquierdo, y los nódulos linfáticos interaortocavos del lado derecho, son los sitios principales y más comunes de metástasis en los TCG5,6.
Presentación del casoPaciente masculino de 21 años, sin antecedentes relevantes de importancia.
Comienza 3 semanas previas con dolor tipo punzante en hemitórax derecho de predominio nocturno, que fue aumentando de intensidad. A la exploración física, sin presentar ningún síndrome pleuropulmonar.
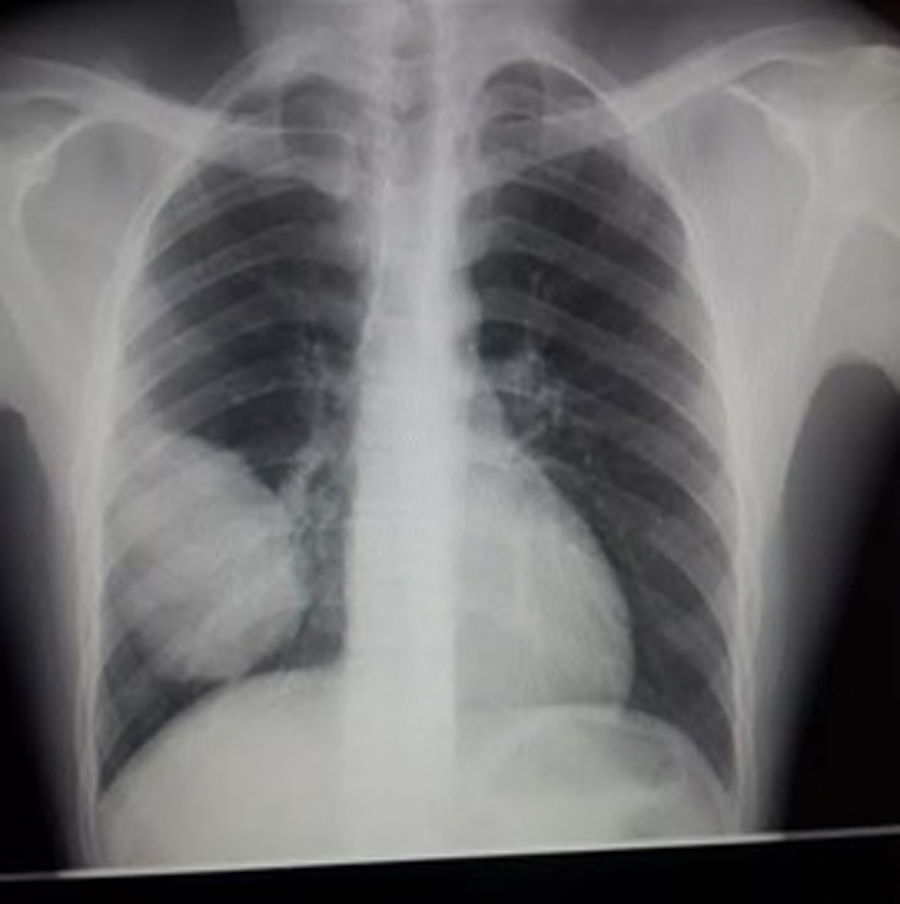
En la radiografía pulmonar presenta lesión pulmonar a nivel de lóbulo medio derecho (fig. 1).
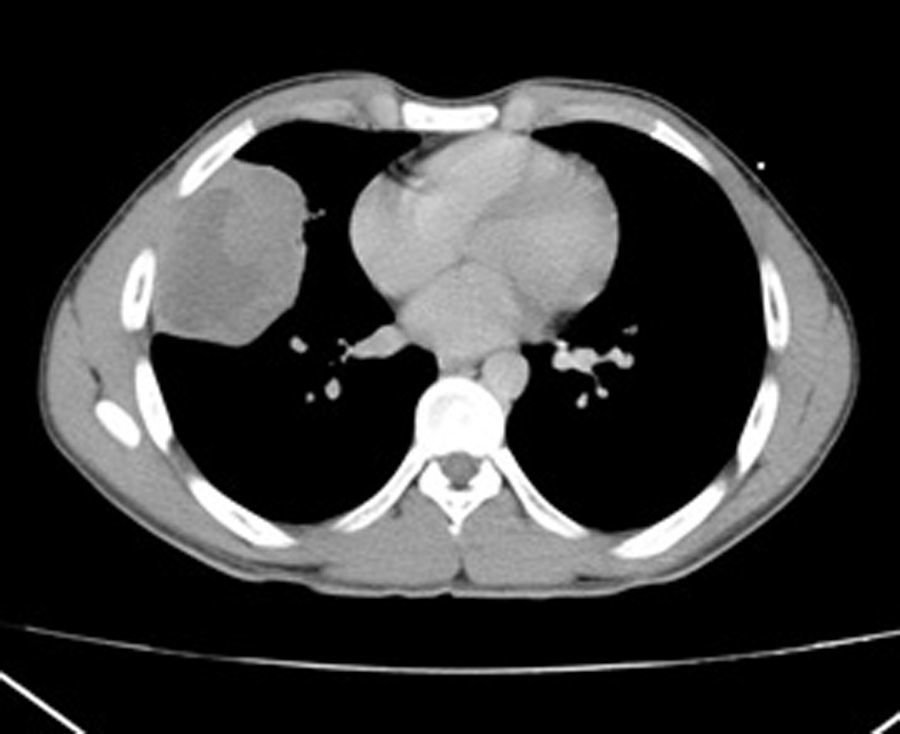
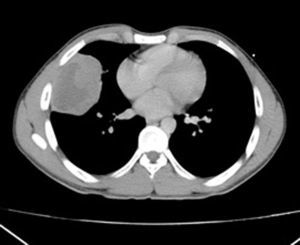
Se realizó tomografía torácica el mismo día que acude a valoración, con resultado de una masa derecha que tiene bordes obtusos y una clara interface de separación con la pleura (la cual no está engrosada y sin derrame) y el pulmón se encuentra por completo normal (fig. 2). No hay atelectasia, no hay nódulos o patrones intersticiales. Mediastino normal. No se puede descartar proceso neoproliferativo.
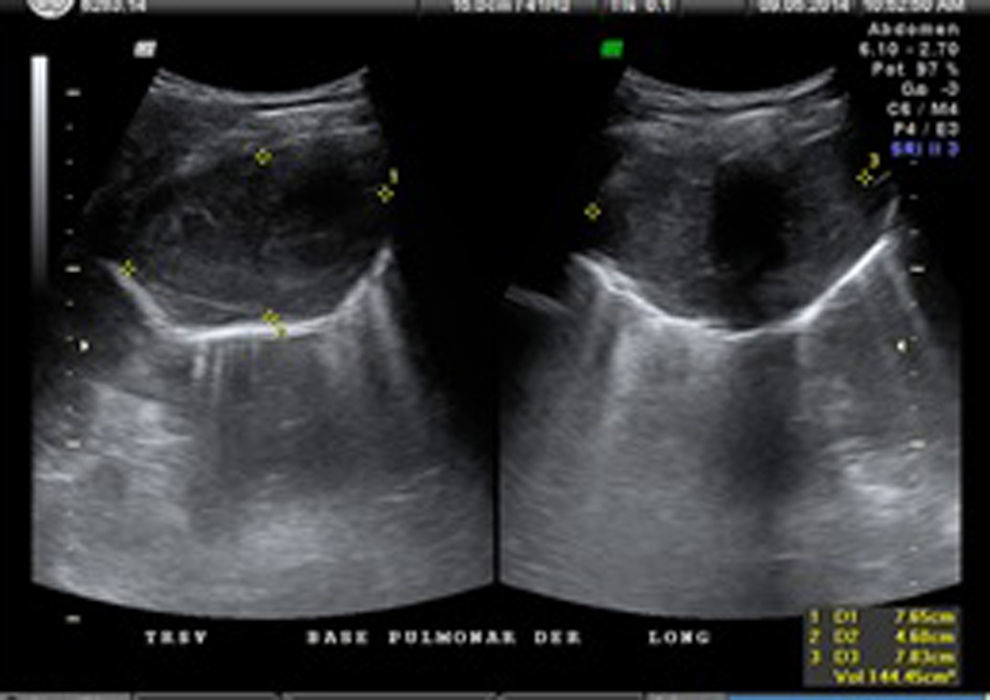
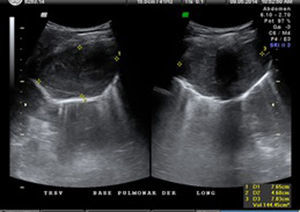
El ultrasonido pulmonar realizado para la biopsia pulmonar evidencia una masa sólida, hipoecoica, adosada a la pared torácica, con un claro efecto de desplazamiento sobre la pleura, la cual brinda efecto en «cola de cometa» y en modo B se muestra desplazada (fig. 3).
Se realizó biopsia percutánea con abordaje anterior con aguja 16G de tumoración torácica, obteniendo un material semisólido, como pasta, que no se conformaba en cilindros, y probablemente necrosis.
El resultado de la biopsia reportó tejido con neoplasia de células redondas y azules, asociada a necrosis extensa de tipo tumoral, citológico de masa intratorácica con detritus celulares, en una segunda revisión de la biopsia realizada, resultando positivo para lesión neoplásica maligna poco diferenciada.
Al momento que realizamos la valoración por el hallazgo de la tumoración testicular, en la exploración física encontramos testículo derecho hipotrófico con tumoración en polo inferior pétrea de 1cm aproximadamente, cordón espermático sin alteración, y con testículo izquierdo de forma, tamaño y consistencias normales.
Los marcadores tumorales a su ingreso fueron: alfa-fetoproteína 295.87ng/ml, gonadotropina coriónica humana 0, deshidrogenasa láctica 2,380UI/ml.
Marcadores tumorales posquirúrgicos (a los 8 días posquirúrgicos): alfa-fetoproteína 87.91ng/ml, gonadotropina coriónica humana 0 y deshidrogenasa láctica 2,468UI/ml.
En el ultrasonido testicular se reportó tumoración testicular heterogénea, mal definida, con calcificaciones localizadas en polo inferior.
En base a los hallazgos clínicos, los hallazgos de ultrasonido y marcadores tumorales, realizamos orquiectomía radical derecha. Solicitamos tomografía de abdomen, la cual reportó actividad ganglionar conglomerada retroperitoneal (interaortocava). El reporte de patología fue tumor de saco vitelino (1.5cm) con componente fibroso e inflamación crónica con calcificaciones, sin invasión linfovascular. Paciente con diagnóstico de tumoración testicular de células germinales, con T1N2M1S2, estadio clínico IIIB con metástasis a pleura; se inicia tratamiento oncológico a base de quimioterapia con cisplatino y etopósido.
DiscusiónLa mayoría de los TCG presentan un patrón de diseminación metastásico predecible, lo que ha contribuido al gran éxito en su tratamiento. El patrón de diseminación más común es por vía linfática, que va desde el tumor primario hasta los ganglios linfáticos en retroperitoneo y subsecuentemente a sitios distantes, con excepción del coriocarcinoma que lo hace por vía hematógena.
Las metástasis de los tumores de saco vitelino típicamente ocurren en los pulmones y nódulos linfáticos retroperitoneales7.
Presentamos el caso de un paciente con diagnóstico de cáncer testicular de tipo no seminomatoso variedad saco vitelino de forma pura, que comienza con síntomas respiratorios. Durante el abordaje diagnóstico detectamos radiográficamente una tumoración en hemitórax derecho aparentemente afectando parénquima pulmonar; durante la biopsia realizada guiada por ultrasonido se observan signos radiológicos de afección solamente pleural efecto en «cola de cometa» y por tomografía se descartó afección a nivel de parénquima pulmonar.
Las técnicas radiológicas tienen un rol crucial en la estadificación inicial y en el seguimiento subsecuente de los pacientes con cáncer de testículo8.
La detección de metástasis pulmonares (nodulares o pulmonares) es una parte esencial para su revaloración9.
Las metástasis intratorácicas para los TCG no seminomatosos varían en un 20% con un rango del 17-25.1%8
Parece haber una diferencia significativa en el comportamiento de diseminación de las metástasis entre los seminomas y los TCG no seminomatosos a nivel pulmonar, siendo más frecuente y más variable en estos últimos10,11.
Realizamos una búsqueda de la literatura en la base de datos PUBMED, con los términos «tumor testicular», «tumor células germinales», «tumor testicular metástasis», «tumor de saco vitelino» y «cáncer testicular pleural» sin encontrar reportes de caso de TCG con metástasis a nivel pleural.
FinanciaciónNo se recibió patrocinio de ningún tipo para llevar a cabo este artículo.
Conflicto de interesesLos autores declaran no tener ningún conflicto de intereses.