Las glándulas bulbouretrales o glándulas de Cowper se originan como evaginaciones del epitelio, que recubre el seno urogenital. Su secreción neutraliza la orina, además de lubricar la uretra previo a la eyaculación. Ocasionalmente, pueden infectarse o ser asiento de neoplasias o trastornos congénitos.
Entre los trastornos vistos con mayor frecuencias están los tumores congénitos, tumores malignos y procesos inflamatorios. Los 2 primeros deben considerarse cuando se realiza la exploración física. El diagnóstico correcto requiere de un alto grado de sospecha y el conocimiento de esta entidad. El tratamiento debe ser individualizado. Aunque los autores concluyen que la resección es óptima para la sobrevida libre de enfermedad, no se pueden realizar conclusiones sobre el tratamiento basados en la información disponible.
Las glándulas bulbouretrales o glándulas de Cowper se originan como evaginaciones del epitelio, que recubre el seno urogenital. Su secreción neutraliza la orina, además de lubricar la uretra previo a la eyaculación. Ocasionalmente, pueden infectarse o ser asiento de neoplasias o trastornos congénitos.
Entre los trastornos vistos con mayor frecuencias están los tumores congénitos, tumores malignos y procesos inflamatorios. Los 2 primeros deben considerarse cuando se realiza la exploración física. El diagnóstico correcto requiere de un alto grado de sospecha y el conocimiento de esta entidad. El tratamiento debe ser individualizado. Aunque los autores concluyen que la resección es óptima para la sobrevida libre de enfermedad, no se pueden realizar conclusiones sobre el tratamiento basados en la información disponible.
The bulbourethral glands, or Cowper's glands, originate as evaginations of the epithelium that cover the urogenital sinus. Their secretion neutralizes urine and lubricates the urethra prior to ejaculation. Occasionally, they can become infected or be the site of tumors or congenital disorders.
Among the most frequently seen pathologies are congenital tumors, malignant tumors, and inflammatory processes. The first 2 should be considered when carrying out the physical examination. Correct diagnosis requires a high degree of suspicion and knowledge of this entity. Treatment should be individualized. Even though the authors state that resection is ideal for disease-free survival, conclusions about treatment cannot be made, given that there is insufficient information available on these disorders.
The bulbourethral glands, or Cowper's glands, originate as evaginations of the epithelium that cover the urogenital sinus. Their secretion neutralizes urine and lubricates the urethra prior to ejaculation. Occasionally, they can become infected or be the site of tumors or congenital disorders.
Among the most frequently seen pathologies are congenital tumors, malignant tumors, and inflammatory processes. The first 2 should be considered when carrying out the physical examination. Correct diagnosis requires a high degree of suspicion and knowledge of this entity. Treatment should be individualized. Even though the authors state that resection is ideal for disease-free survival, conclusions about treatment cannot be made, given that there is insufficient information available on these disorders.
Introducción
Las glándulas bulbouretrales se originan como evaginaciones del epitelio, que recubre el seno urogenital. Su secreción neutraliza la orina, además de lubricar la uretra previo a la eyaculación1,2. Reciben el nombre de glándulas de Cowper, ya que fue William Cowper quien las describió en 1699 por primera vez. Rara vez se identifican las enfermedades que afectan estas glándulas, sin embargo pueden padecer de infecciones, neoplasias y trastornos congénitos2,3. Los microorganismos que se aíslan más frecuentemente son Escherichia coli, Neisseria gonorrhoeae y Chlamydia trachomatis1.
Tumores congénitos
El siringocele consiste en una dilatación quística de las glándulas de Cowper, es una rara anormalidad congénita, sin embargo de acuerdo a Watson et al.4, ésta es cada vez más común. Antiguamente, estas lesiones se clasificaban de acuerdo a Maziels et al. en 4 grupos diferentes: simple, perforado, imperforado y roto5. La literatura reciente sugiere una clasificación basada en 2 grupos: abiertos y cerrados, dependiendo de su comunicación con la luz uretral4.
Estas lesiones se encuentran más comúnmente en la población pediátrica, con sólo 11 casos reportados en adultos6. De acuerdo a Bevers et al., los siringoceles en adultos son lesiones adquiridas secundarias a infecciones y trauma7. Los siringoceles abiertos se presentan con disuria, frecuencia, incontinencia, goteo terminal y hematuria, mientras que los cerrados lo hacen con obstrucción infravesical. Se debe hacer diagnóstico diferencial con sinequias, divertículos, valvas, tumores y abscesos periuretrales, debido a su sintomatología poco específica6,8.
Melquist et al. sugiere un algoritmo diagnóstico, el cual basan en una revisión de la literatura8. El primer estudio de gabinete recomendado para la evaluación es el ultrasonido (US) transrectal, seguido de la cistouretrografía (CUG). Los siringoceles cerrados se verán como lesiones quísticas en el US, y los abiertos se apreciarán como defectos de llenado en la CUG6-8. Las imágenes por resonancia magnética (IRM) y tomografía axial computada (TAC), también pueden ser útiles en la evaluación de los siringoceles cerrados4,8.
El seguimiento es un tratamiento adecuado debido a que la sintomatología puede mejorar sin intervenciones7,8. En caso de existir persistencia de la sintomatología, existen tratamientos endoscópicos y abiertos. El destechamiento endoscópico de los quistes ha sido reportado con buenos resultados4,7,8. En caso de falla al tratamiento endoscópico, se puede optar por ligadura del conducto o escisión de la glándula de manera abierta8,9.
Tumores malignos
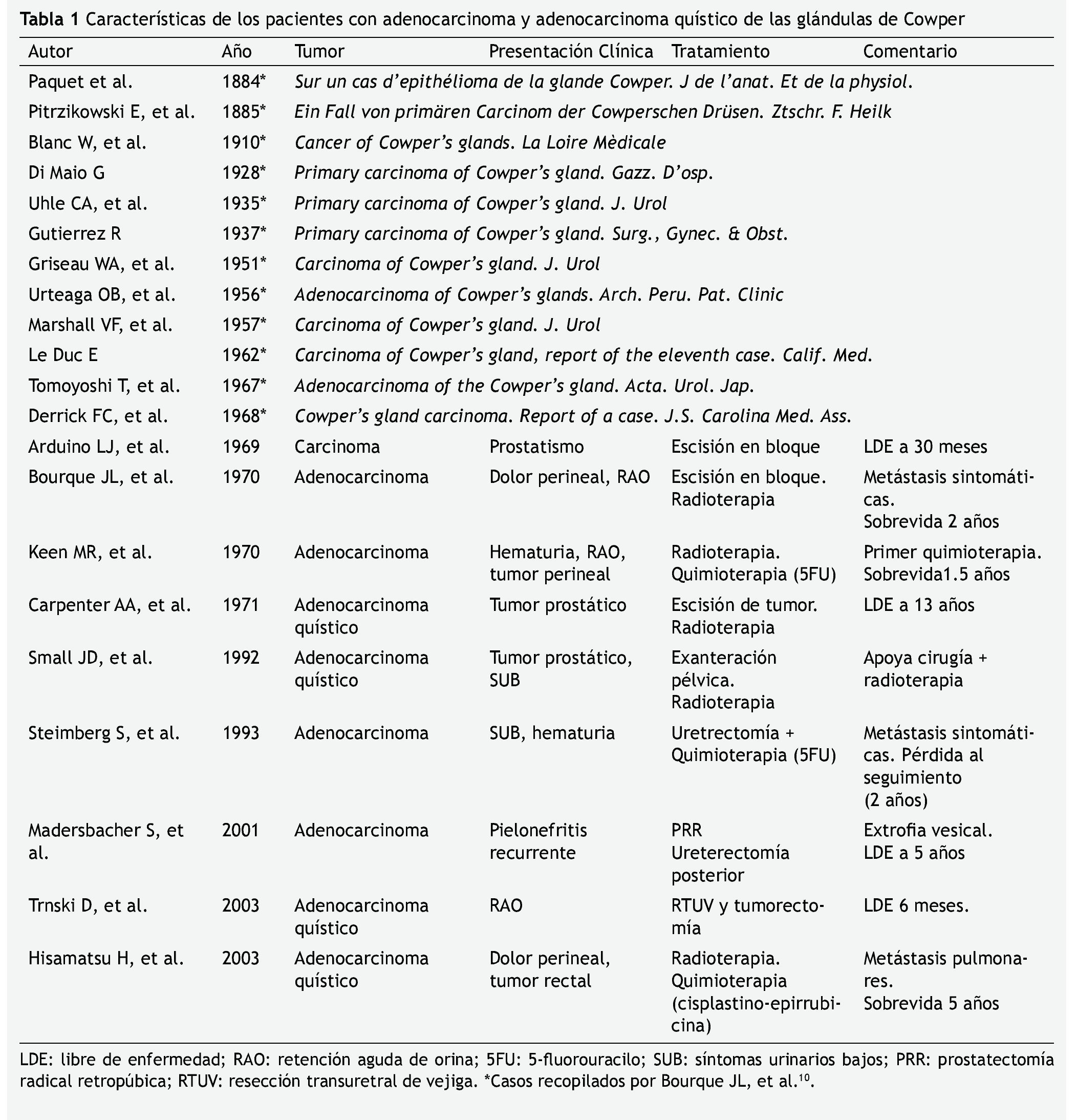
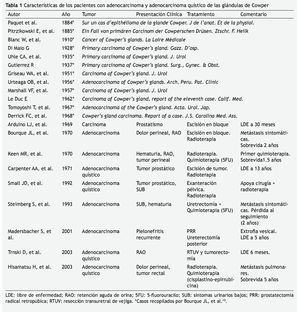
Los carcinomas primarios de las glándulas bulbouretrales son extremadamente raros, con sólo 21 casos reportados en la literatura médica. Los adenocarcinomas son el tipo histológico predominante con 17 casos reportados3,10-13, siendo el resto cistadenocarcinomas2,14-16. El último caso reportado fue en 2003 por Hitsamatu et al.14. Debido a la baja incidencia no existe información suficiente para caracterizar estos tumores.
La presentación clínica varía en cada uno de los casos reportados (tabla 1). Son más comunes en la sexta década de la vida y los pacientes no reportaban ninguna otra comorbilidad. La mayoría presentó síntomas urinarios bajos que evolucionaron a retención aguda de orina, o como un tumor perineal doloroso. También se ha reportado el hallazgo incidental de estos tumores, 2 durante tacto rectal y otro durante uretroscopía flexible2,12,15. Se describe que en el tacto rectal se puede delimitar un tumor pétreo, separado de la próstata. Bourque et al. sugiere que se debe sospechar esta entidad en pacientes que presenten tumoraciones dolorosas en el perineo, o con hallazgos incidentales de estrechamiento de la uretra bulbar o membranosa10.
El antígeno prostático específico (APE) se introdujo en 198017, por lo que su valor no fue reportado en todos los casos; sin embargo en aquellos que se reporta, no se encontraba elevado. Aquellos casos antes de 1980 reportaron valores normales de fosfatasa ácida prostática (FAP). El APE y otros estudios de laboratorio no son diagnósticos, sin embargo pueden ser útiles en el diagnóstico diferencial de tumores prostáticos. No existe ningún hallazgo de laboratorio que ayude en la evaluación de estos tumores.
En los primeros casos se utilizó CUG durante la valoración inicial, pero ésta no fue útil en la mayoría de los casos11. Bourque reportó un estrechamiento de la uretra posterior, por lo que se sospechó afección de las glándulas de Cowper10. Uno de los casos fue hallazgo incidental durante una uretroscopía. La cistoscopia de otro paciente se realizó sin hallazgos importantes, sólo con compresión extrínseca de la uretra bulbar11. En el reporte de Small et al. Se utilizó el US para demostrar una gran tumoración quística e hipoecogénica inferior al ápex de la próstata, posteriormente estadificaron con TAC e IRM15. Consideramos que el US es un estudio adecuado para el abordaje inicial, sin embargo se debe considerar TAC o IRM para completar la evaluación; ya que este nos dará mayor información con respecto a la extensión y planificación quirúrgica.
El diagnóstico final depende del estudio patológico. Las glándulas de Cowper son túbulo-alveolares cubiertas por un epitelio seudoestratificado. En la inmunohistoquímica son positivas a citoqueratina de alto peso molecular, mucina y actina; mientras que son negativas para APE y FAP1,14.
La escisión completa del tumor se realizó en la mayoría de los pacientes. La extensión de la misma varió dependiendo de cada caso, desde tumorectomía hasta exanteración pélvica. El uso de 5-fluorouracilo (5-FU) de manera adyuvante fue reportado por Keen et al.3 sin beneficios. Mientras que Hisamatu et al.14 utilizó cisplatino y epirrubicina en conjunto con radioterapia, con lo cual reportó mejoría de la sintomatología y reducción no cuantificada del tumor. Los resultados de la radioterapia varían dependiendo del esquema reportado, así como del estadio clínico2,3,14,15. Bourque et al.10 determinó que estos tumores no son dependientes de hormonas, por lo que la orquiectomía no es de utilidad. La mayoría de los autores están de acuerdo de que el tratamiento quirúrgico ofrece los mejores resultados.
Los reportes no concluyen si estos tumores tienen un comportamiento agresivo o no. La mayoría de la información se ha extrapolado de adenocarcinomas quísticos en cabeza y cuello14. Como se mencionó previamente, la escisión quirúrgica es el mejor tratamiento cuando los tumores se encuentran localizados; con una supervivencia de 13 años reportada en uno de los pacientes2. No todos los reportes describen la extensión metastásica, sin embargo, en por lo menos 6 de 21 pacientes se reportan metástasis10,11,14. Estos pacientes tienen peor pronóstico con una sobrevida de 2 años.
Conclusión
Los tumores de las glándulas de Cowper son raros. El diagnóstico correcto requiere de un alto grado de sospecha y el conocimiento de esta entidad. No existen algoritmos diagnósticos definidos, por lo que el tratamiento debe ser individualizado. Aunque los autores concluyen que la resección es óptima para la sobrevida libre de enfermedad, no se pueden realizar conclusiones sobre el tratamiento basados en la información disponible. Es necesario publicar más información, y los urólogos deben estar conscientes de las enfermedades que afectan a estas glándulas.
Conflicto de intereses
Los autores declaran no tener conflicto de interés.
Financiamiento
No se recibió ningún patrocinio para llevar a cabo este artículo.
* Autor para correspondencia:
Vasco de Quiroga N° 15,
Colonia Sección XVI, Delegación Tlalpan,
C.P. 14000, México D.F., México.
Teléfono: 5487 0900, ext. 2163. Fax: 5485 4380.
Correo electrónico: rcastillejos@hotmail.com (R. Castillejos-Molina).