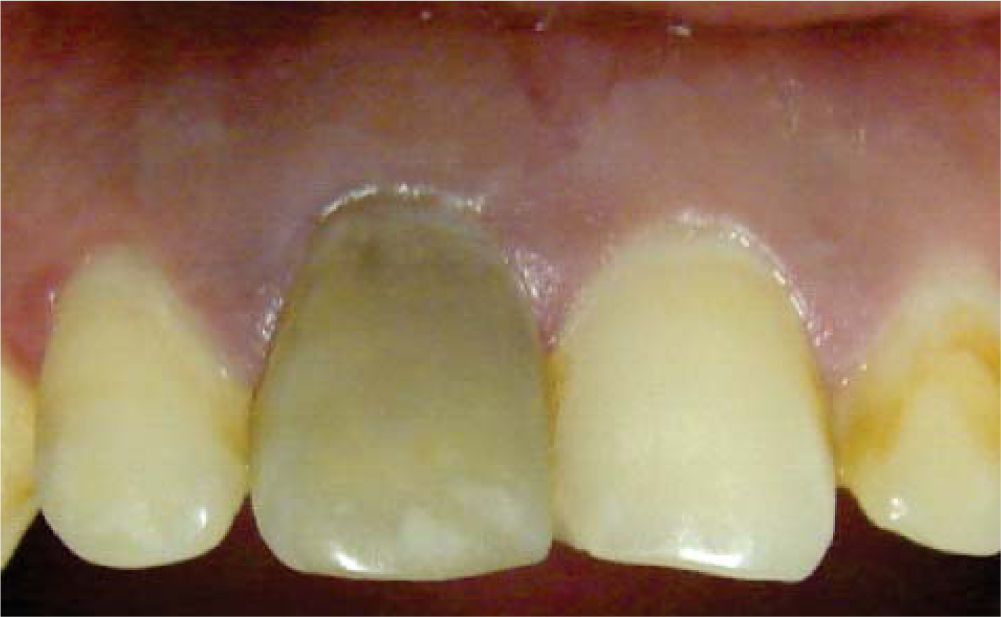
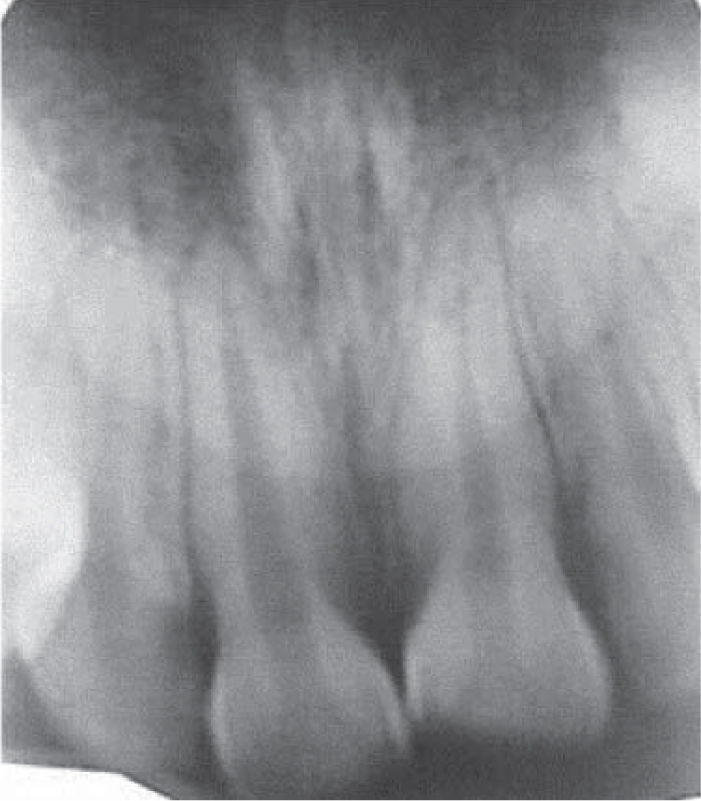
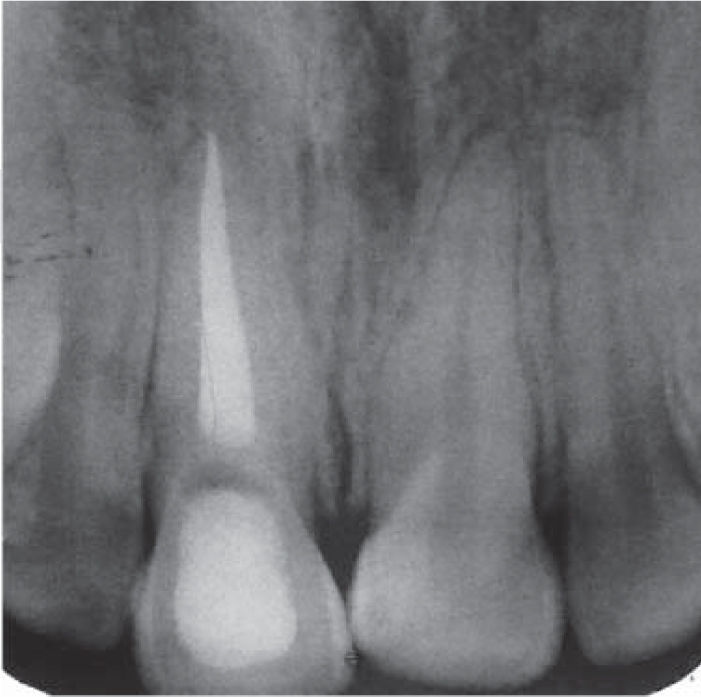
Paciente femenino de 20 años de edad, quien acudió al Servicio de Odontología del Hospital Militar Regional de Guadalajara, Jalisco, por cambio de color en sus dientes. A la exploración, se observó discromía en el incisivo central superior derecho, las pruebas de sensibilidad negativas, radiográficamente ausencia de zona radio-lúcida, diagnosticándose necrosis pulpar, lo cual condujo al tratamiento de conductos en sesión única, para posteriormente realizar blanqueamiento intracoronario con técnica termocatalítica. Se llevó a cabo control clínico-radiográfico a uno, tres, seis y 12 meses, observándose en estos periodos, una adecuada evolución clínica, ausencia de sintomatología, zona radiolúcida y coloración adecuada de los tejidos dentales.
A 20 year old female patient attended the dental hospital of the Regional Military Hospital, Guadalajara, Jalisco. The patient’s complaint was tooth discoloration. Exploration revealed dyschromia in the upper central right incisor. Sensitivity tests elicited negative results, radiographic examination revealed lack of radio-lucid areas. Emitted diagnosis was pulp necrosis. Root canal treatment was conducted in one single visit. Intra-coronary whitening with thermo-catalytic technique was achieved at a later date. Clinical and radiographic follow-up were conducted 3, 6 and 12 months after procedure. At these sessions the following traits were observed: suitable clinical evolution, absence of symptomatology, radio-lucid area and suitable coloring of dental tissues.
Un órgano dentario tratado endodónticamente con alteraciones intrínsecas de color requiere de un tratamiento estético que le devuelva las características cromáticas similares a la de los órganos dentarios aledaños, sobre todo si es del segmento anterosuperior.1 Un blanqueamiento dental intrínseco ideal es aquel que sea efectivo, rápido, duradero y sin riesgos de reabsorción cervical para solucionar el problema discrómico; no obstante, el conocimiento de las limitaciones y de los posibles efectos indeseables relacionados con el tratamiento son imprescindibles para tener éxito.1El perborato de sodio es altamente soluble en agua y saliva. Éste posee gran poder antiséptico debido a la liberación de oxígeno; cuando se encuentra en estado de polvo es estable y cuando está fresco contiene alrededor de 95% de perborato que corresponde a 9.9% de oxígeno disponible; en presencia de ácido, aire tibio o agua se descompone para formar metabo-rato de sodio, H2O2 y oxígeno.1
Cuando se realiza blanqueamiento intrínseco de un órgano dentario con tratamiento endodóntico, el agente blanqueador se difunde a partir de la dentina cameral al interior de la superficie interna del esmalte sin contactar con la superficie externa del esmalte, donde el efecto blanqueador es resultado de una reacción de oxidación en la dentina pigmentada.1,2
El propósito de este reporte de caso es considerar el blanqueamiento intrínseco como alternativa de rehabilitación, así como proporcionar las características, ventajas y mostrar, paso a paso, la técnica termo-catalítica del blanqueamiento intracoronario, utilizando perborato de sodio como agente activo, respetando especialmente la biología del órgano dentario sometido a tratamiento de los conductos radiculares.
Presentación del casoPaciente femenino de 20 años de edad, quien acude al Servicio de Endodoncia de la Unidad de Especialidades Médicas del Hospital Militar Regional de Guadalajara, Jalisco, cuyo motivo de consulta fue que en el incisivo central presentaba un tono más oscuro que los demás. Al interrogatorio, la paciente refirió antecedentes de epilepsia, hábito de onicofagia y sin antecedentes de traumatismo.
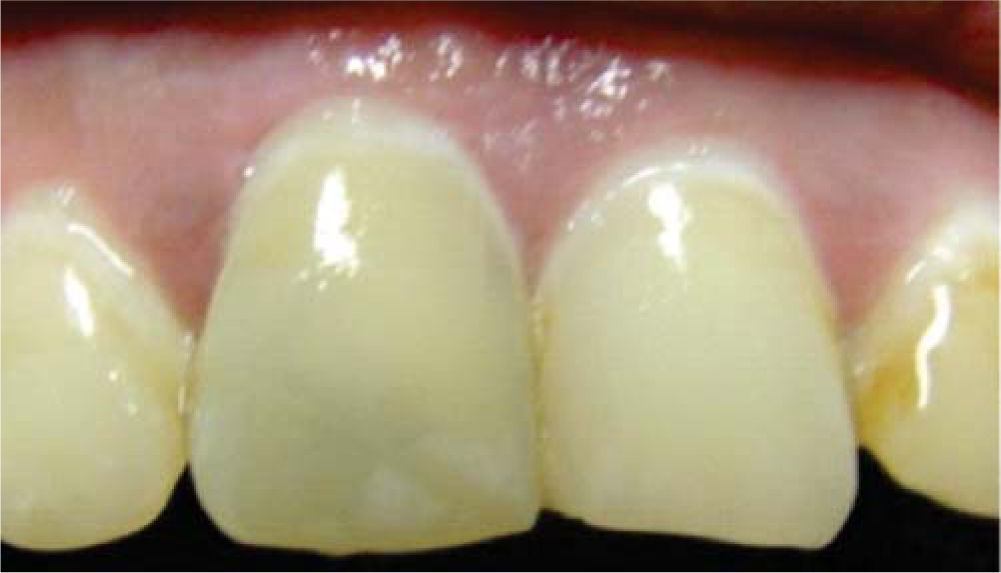
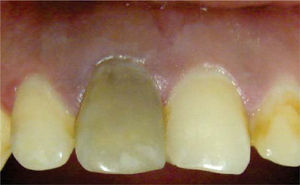
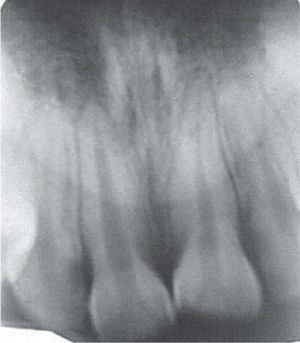
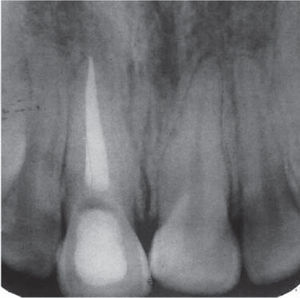
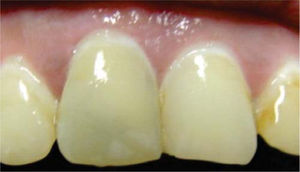
Clínicamente se observó discromía en incisivo central superior derecho (Figura 1); se realizaron pruebas de sensibilidad, mostrando una respuesta negativa a dicho procedimiento. Radiográficamente se apreció ausencia de zona radiolúcida y/o alteraciones periapicales (Figura 2), por lo que una vez integrados los datos clínicos y radiográficos se diagnosticó necrosis pulpar más discromía, procediendo a realizar el tratamiento de conductos radiculares en sesión única (Figura 3), y en una segunda cita se realizó blanqueamiento intracoronario con la técnica termo-catalítica.
El blanqueamiento intracoronario se realizó bajo aislamiento absoluto con dique de goma (Hygenic®) ajustado, exponiendo los órganos dentarios adyacentes para comparar su tonalidad natural. Posteriormente se retiraron los materiales restauradores de la cavidad pulpar con fresa de bola número 3 (SS White®) a baja velocidad; los residuos de material obturador y dentina discrómica se retiraron utilizando microscopio clínico opmi 50 a 1X (Carl Zeiss).
Una vez libre la cavidad pulpar de restos orgánicos e inorgánicos, se irrigó con agua oxigenada (Dermo-cleen 2.5-3.5%), aspirando el excedente y procediendo a desobturar 2-3mm de la entrada del conducto radicular con una fresa Gates-Glidden número 4 (Mai-llefer); se irrigó la cavidad con agua bidestilada (kabi-pac 9%) y se secó.
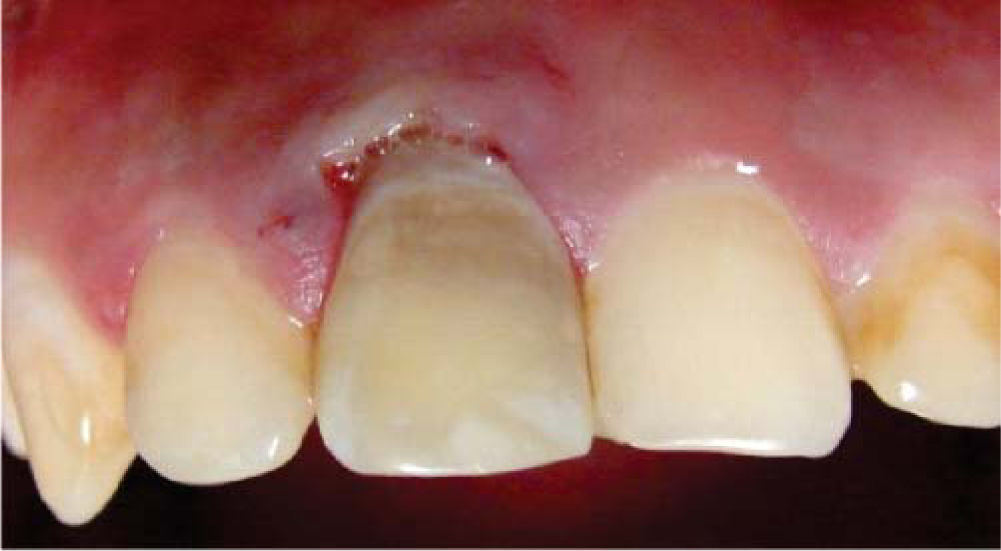
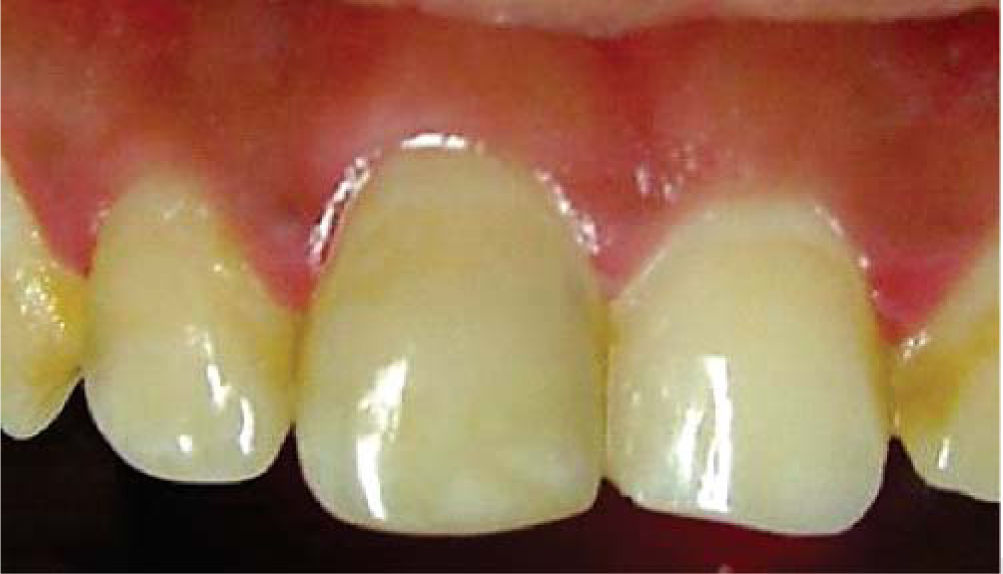
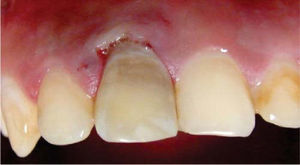
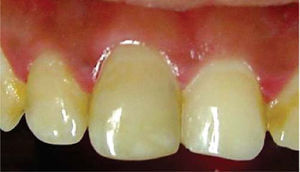
En ese momento, se obturó la entrada del conducto con cemento de ionómero de vidrio (Vitremer®) con el propósito de crear una barrera física que evite la microfiltración e impida la reabsorción interna, y se preparó el perborato de sodio mezclado con agua oxigenada (Dermocleen 2.5-3.5%) hasta obtener una consistencia espesa tipo «arena húmeda» para llevarlo a la cámara pulpar utilizando una cucharilla 33L (SS White®); una vez colocado el agente blanqueador, se introdujo al rojo vivo el instrumento caliente, lo que permitió la liberación de oxígeno. Este procedimiento se realizó dos veces, y al término de éste, se obturó con cemento temporal (Cavit 3M ESPE®), observando una ligera mejoría en cuanto al color del órgano dentario (Figura 4).
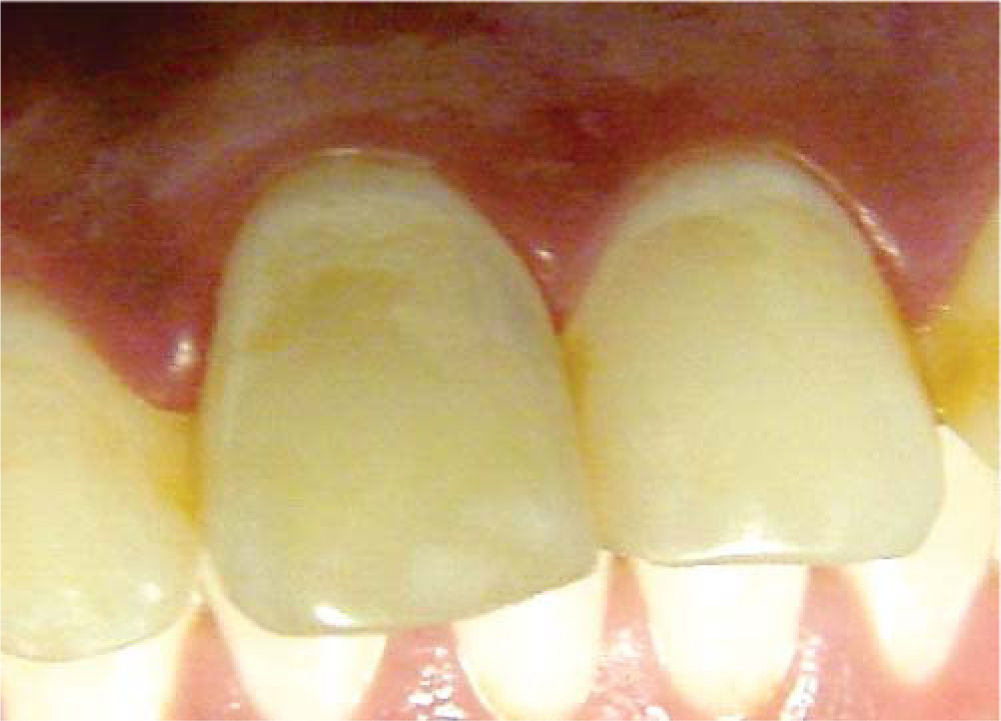
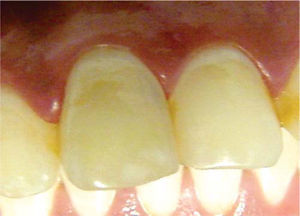
A los 30 días de realizado el blanqueamiento, previa valoración clínico-radiográfica, se determinó obturar de forma definitiva la cavidad pulpar con composite fotopolimerizable (Tetric N/Ceram®), en virtud de presentar adecuadas condiciones clínicas y ausencia de datos patológicos, sin alteraciones en el color del órgano dentario (Figura 5).
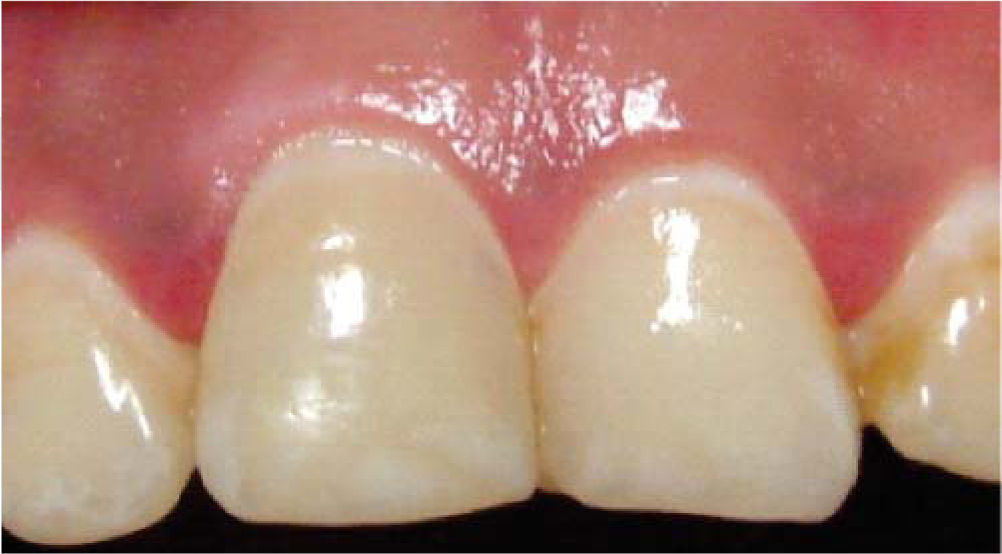
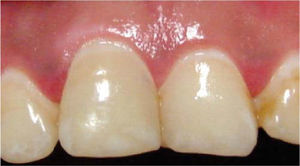
Se realizaron controles clínicos y radiográficos a los 3, 6 y 12 meses posteriores al blanqueamiento dental intracoronario, observándose una buena evolución, ausencia de reabsorción y complicaciones postoperatorias (Figuras 6 a 8); considerando ésta como una alternativa exitosa de tratamiento.
DiscusiónLos agentes blanqueadores pueden ser a base de peróxido de hidrogeno (H2O2) (también conocida como agua oxigenada), peróxido de carbamida (CH4N2O. H2O2) o a base de perborato de sodio2 (NaBO3), siendo éste asociado con agua destilada, suero fisiológico o con peróxido de hidrogeno.3 El peróxido de hidrogeno es un fuerte agente blanqueador que requiere ser usado con cautela. Al respecto, un estudio afirma que el blanqueamiento interno de órganos dentarios no vitales usando peróxido de hidrogeno al 30%, con o sin perborato de sodio, aplicando o no calor, es una opción eficiente para restablecer la estética en aproximadamente 50% de los casos.1
Varios estudios han reportado variaciones en la efi -cacia de los agentes blanqueadores mediante la comparación de las mezclas de perborato de sodio con agua bidestilada o peróxido de hidrogeno. Debido a ello, se introdujo la pasta de perborato de sodio mezclado con agua para así ser colocado en la cámara pulpar como agente blanqueador; sin embargo, más tarde se sustituyó el agua por peróxido de hidrógeno en concentración del 30 al 35% con el objetivo de mejorar el blanqueamiento.4
Aunque el perborato de sodio mezclado con peróxido de hidrogeno en concentración de 3-30% se encontró que era más eficaz que mezclándolo con agua, se ha informado la presencia de reabsorción radicular externa en el cuello de los órganos dentarios producida después del blanqueamiento interno.5 Por tanto, se ha recomendado la aplicación de perborato de sodio con agua en lugar de peróxido de hidrógeno para prevenir o minimizar la ocurrencia reabsorción radicular externa. Sin embargo, el efecto del blanqueamiento con dicha mezcla puede tomar más tiempo para ser eficaz y para observar cambios clínicos.6
Al respecto, Rotstein et al. (1993) y Weiger et al. (1994) encontraron diferencias significativas en la efi -cacia de perborato sódico mezclado con peróxido de hidrogeno en concentraciones de 3 a 30% o con agua destilada, siendo la estabilidad del color de los órganos dentarios tratados con una mezcla de perborato de sodio y agua tan alta como los tratados con una mezcla de perborato de sodio en concentración del 3 a 30% con peróxido de hidrógeno; de igual manera, Ho & Goerig (1989) encontraron que el perborato de sodio mezclado con peróxido de hidrógeno al 30% fue más eficaz que la mezcla con agua. La técnica termo-catalítica utiliza la fuente de calor como catalizador en la descomposición del agente blanqueador en productos oxidantes y aporta energía a la solución haciendo más fácil su difusión sobre la estructura dentaria. Al mismo tiempo, la temperatura duplica la velocidad de reacción, lográndose la activación libre de oxígeno y, por lo tanto, el proceso de blanqueamiento se realiza en un periodo corto de tiempo.7-9
A pesar de las complicaciones posibles, el blanqueamiento en órganos dentarios no vitales es una alternativa viable como tratamiento estético en la restauración del color del órgano dentario oscurecido empleando el agente blanqueador apropiado, y principalmente, realizando un protocolo clínico correcto, ya que como segunda alternativa lo ideal sería el desgaste dentario para la colocación de una prótesis fija, corona o carillas dentales.1
Existen diversas técnicas de blanqueamiento dental intracoronario, las cuales ofrecen grandes ventajas. En este caso, el perborato de sodio ofreció a la colocación de una barrera cervical evitar el paso intra-conducto de la sustancia blanqueadora hacia la región apical y/o ligamento periodontal, permitiendo un menor riesgo de reabsorción cervical externa del órgano dentario, pues evita la filtración de las sustancias cáusticas a través de los túbulos dentinarios que, en caso contrario, podrían desencadenar el inicio de una respuesta inflamatoria periodontal y la consecuente reabsorción radicular cervical.10 El perborato de sodio es un agente blanqueador biocompatible, mientras que el peróxido de hidrógeno al 30% suele ser demasiado agresivo, por lo que la asociación de perborato de sodio y agua destilada ha indicado ser tan eficaz como la asociación de perborato de sodio y peróxido de hidrógeno.4
Otra ventaja, que se recomienda con la técnica termo-catalítica, es que al utilizar la fuente de calor ésta actúa como catalizador en la descomposición del agente blanqueador a productos oxidantes y aporta energía a la solución blanqueadora, haciendo más fácil su difusión expansiva a la estructura dentaria. La temperatura dobla la velocidad de reacción y el proceso de blanqueamiento, logrando con esto, la activación libre de oxígeno en contacto con calor.5 Cabe mencionar que la técnica de blanqueamiento termo-catalítica es una de las de mayor eficacia y éxito en la actualidad.6 La estabilidad del color y el efecto del blanqueamiento que se pueda conseguir están estrechamente relacionados con la etiología, longevidad de la pigmentación, edad, hábitos del paciente y restauración temporal defi nitiva óptima que preven7 gan la filtración de bacterias y agentes pigmentantes.7
Muchas de las pigmentaciones causadas por materiales dentales tienen pobre o ninguna respuesta al blanqueamiento, en virtud de que estos materiales contienen sustancias inorgánicas sobre las cuales no actúa el agente blanqueador, pues los radicales libres derivados del peróxido ejercen su acción sobre los dobles enlaces carbonados de las sustancias orgánicas. De ahí que las pigmentaciones metálicas (mercurio, plata, cobre) provocadas por postes metálicos, puntas de plata, restauraciones de amalgama o las generadas por cementos selladores que contienen plata o yodo en su composición, son extremadamente difíciles de alterar o remover, especialmente si han sido de larga permanencia. Mediante el blanqueamiento, lo que se puede conseguir es una reducción de las sales metálicas, por ejemplo, del estado férrico (Fe2O3) hacia uno ferroso (FeO), que es menos coloreado.1-3 Por tanto, se considera que en este caso clínico la causa probable fue traumatismo, aunque la paciente refiera que no existió trauma alguno; es posible presumir que en alguna crisis epiléptica (referido en el interrogatorio), haya ocasionado el trauma, y por ende, la necrosis pulpar del órgano dentario, siendo con esto una pigmentación sencilla de resolver.
Los hallazgos radiográficos de reabsorción radicular cervical generalmente se manifiestan hasta seis meses después de la intervención, pudiendo incluso terminar en la pérdida dentaria; esta complicación se caracteriza generalmente por ser asintomática, detectándose sólo a través de las radiografías de rutina.9 Normalmente, las lesiones detectadas dos años más tarde se encuentran en estado demasiado avanzado como para poder restaurar el órgano dentario. En cambio, el pronóstico es mejor si la detección y la reparación son precoces.11
En algunos casos, las lesiones iniciales de reabsorción pueden detenerse a través de la utilización de hi-dróxido de calcio; sin embargo, en casos más graves se requieren procedimientos quirúrgicos. Se ha sugerido que durante el lapso esperado para realizar la restauración del órgano dentario, luego de terminado el blanqueamiento, se coloque en la cámara hidróxido de calcio, ello para que el pH alcalino de éste neutralice el pH ácido provocado por el peróxido, tratando de prevenir así una posible reabsorción.1
De igual manera, es recomendable el uso del MTA debido a su mecanismo de acción y su alta alcalinidad. Utilizarlo como barrera física para realizar el blanqueamiento, podría suponerse que por su pH y alcalinidad evitaría la reabsorción;10 sin embargo, faltan más estudios por ser realizados para comprobar esta hipótesis. Otra situación es que con el empleo de una barrera física de MTA en la cavidad pulpar, tendría que dejar que transcurrieran 24 horas y en una segunda sesión se realizara el blanqueamiento. Debido a que el MTA posee un tiempo de endurecimiento prolongado, es importante considerar también que el MTA que se debe utilizar es el MTA blanco y no el gris, ya que la presencia de fierro y magnesio causarían una discromía mayor si se utilizara MTA gris.3 En el presente caso no se utilizó MTA como barrera; sin embargo, con el resultado obtenido es posible recomendar el blanqueamiento intracoronario como alternativa a la rehabilitación protésica de los órganos tratados con endodoncia, especialmente los anteriores que muestran una integridad de más de 80% de corona clínica.