Anualmente ocorrem em Portugal cerca de 100000 internamentos com a Diabetes mellitus (DM) como diagnóstico principal ou secundário, a maioria deles em enfermarias de Medicina Interna (MI). O presente estudo pretende avaliar a abordagem dos diabéticos em internamento de MI e auditar a qualidade assistencial relativamente a esta doença.
Materiais e métodosAnálise retrospetiva dos episódios de internamento no serviço de MI com diagnóstico de DM num período de 6 meses. Recolha de dados por consulta do processo clínico eletrónico.
Resultados e DiscussãoConsideraram‐se 1099 episódios, 42,8% com a DM como o diagnóstico principal ou secundário, 21,9% tinham HbA1C>8% e 63,0% eram diabéticos há mais de 5 anos, com múltiplas complicações crónicas nos órgãos‐alvo. A procura registada de complicações de órgão‐alvo foi excelente nos casos da Nefropatia (95,8%), Cardiopatia isquémica (96,0%) e Doença cerebrovascular (95,6%), insatisfatória nas restantes. O internamento revelou‐se como oportunidade de alteração de terapêutica em 61,9% dos casos, sendo os inibidores da DPP4 (34,2%) e a insulina (24,5%) os fármacos com maior taxa de introdução de novo e as sulfunilureias as que mais foram suspensas (53,6%). À data de alta, a taxa de insulinização desta população foi de 35,9%.
ConclusõesOs dados apresentados refletem uma atitude interventiva nos doentes diabéticos internados, principalmente na área da terapêutica. Há ainda défice do registo clínico na procura de complicações crónicas graves da doença. Este trabalho torna evidente a importância do tratamento global da Diabetes num serviço de Medicina Interna.
About 100,000 hospitalizations occur every year in Portugal related to diabetes mellitus (DM) as a primary or secondary diagnosis, most of them in internal medicine services (IM). This study intented to assess the approach of DM in IM hospitalization and audit the quality of care for this disease.
MethodsRetrospective analysis of patients hospitalized in the IM service with a diagnosis of DM within a period of 6 months. Data collection by consulting the electronic medical record.
Results and Discussion1099 episodes were considered, 42.8% with DM as the primary or secondary diagnosis, 21.9% had HbA1c> 8% and 63.0% had DM for more than five years, with multiple chronic complications in target organs. Registered screening for chronic complications was excellent in cases of nephropathy (95.8%), ischemic heart disease (96.0%) and cerebrovascular disease (95.6%), poor in others. The hospitalization resulted as an opportunity for therapeutic change in 61.9% of cases. DPP4 inhibitors (34.2%) and insulin (24.5%) were the more frequently introduced drug classes and sulfonylureas the most frequently suspended (53.6%). At discharge, insulinization rate was 35.9%.
ConclusionsThe present data reflects an interventionist attitude in hospitalized diabetic patients, especially in the area of pharmacologic therapy. Yet, there is still a clinical gap regarding the screening of serious chronic complications. This work clearly shows the importance of global treatment of DM in IM services.
A Diabetes mellitus (DM) é um dos principais problemas de saúde pública em nível mundial, não só pela sua alta prevalência e incidência, mas também pelo seu impacto econômico, pelas suas complicações e pela mortalidade que provoca anualmente.1,2
Na última década assistimos a um incremento substancial da prevalência da DM tipo 2. Em 2013 a estimativa da Organização Mundial de Saúde (OMS) apontava para 382 milhões de pessoas com DM. A menos que sejam tomadas medidas preventivas, estima‐se que esse número possa aumentar para 592 milhões de pessoas em todo o mundo em 2035. Não menos preocupante é o fato de apenas cerca de metade dessas pessoas saberem que têm a doença1 e cerca de metade dos doentes com DM tipo 2 terem complicações à data do diagnóstico2. Um dos fatores demográficos com maior impacto na prevalência da DM em nível mundial parece ser o aumento da proporção de pessoas com idade superior a 65 anos.1,4
Portugal posiciona‐se entre os países da Europa com maior prevalência de DM, com tendência a aumentar nos próximos anos. Em 2012, a prevalência de DM foi estimada em 12,9%2da população portuguesa, dos quais 43,3% por diagnosticar.
Os doentes diabéticos apresentam maior risco de internamento, considerando a DM quer como diagnóstico principal ou secundário. Ainda, essa doença associa‐se a piores indicadores clínicos,3‐5 como o aumento do tempo de internamento, o risco de complicações, a necessidade de escalada de cuidados, a perda de autonomia e a maior mortalidade.
A nível nacional ocorrem cerca de 100.000 internamentos/ano2 com a DM como diagnóstico principal ou secundário, a maioria deles em enfermarias de medicina interna (MI). Apesar das limitações inerentes ao internamento, habitualmente atribuído a outras causas, este pode constituir uma oportunidade para intervenção nos doentes diabéticos.
O presente estudo pretende avaliar a abordagem dos diabéticos em internamento de MI e, considerando a sua natureza complexa e multissistêmica, auditar a qualidade assistencial do serviço relativamente a essa doença.
Material e métodosAnálise retrospectiva dos episódios de internamento do Serviço de Medicina do Centro Hospitalar do Porto com diagnóstico principal ou secundário de DM (ICD‐9 CM 250), de 1 de julho a 31 de dezembro de 2012 (o total de doentes internados nesse período foi de 1.099).
A recolha dos dados foi efetuada por consulta dos registos no processo clínico eletrônico. Com esses diagnósticos foram revistos 470 episódios (42,8% de todos os episódios de internamento do SM nesse mesmo período), dos quais foram excluídos 16. Critérios de exclusão: internamento de duração inferior a 48 horas, admissão para cuidados de fim de vida ou realização de procedimentos eletivos.
Para cada episódio foram recolhidos: dados demográficos, presença de outros fatores de risco cardiovascular (hipertensão arterial, dislipidemia, tabagismo, excesso ponderal e hiperuricemia), diagnóstico principal de internamento e orientação à data de alta. Relativamente à DM: valor de hemoglobina glicada (HbA1c) do último trimestre (incluindo o período de internamento), complicações micro e macrovasculares identificadas, descompensações agudas no internamento (hipoglicemia, hiperglicemias de difícil controle, síndrome hiperosmolar hiperglicêmica e cetoacidose diabética). No que respeita à abordagem terapêutica: registo de recomendações dietéticas, terapia farmacológica específica da DM e dirigida à prevenção da doença cardiovascular, identificando alterações na prescrição.
A análise estatística foi efetuada com o software SPSS® v21 para Windows®.
ResultadosCaraterização demográfica e dados gerais do internamentoA amostra em estudo é composta por 454 episódios, 52,8% do gênero feminino, com média de 75 anos (desvio‐padrão 11,5). Apresentavam algum grau de dependência nas atividades de vida diária 57% ((n=259). Desses, 35,9% (n=93) eram totalmente dependentes.
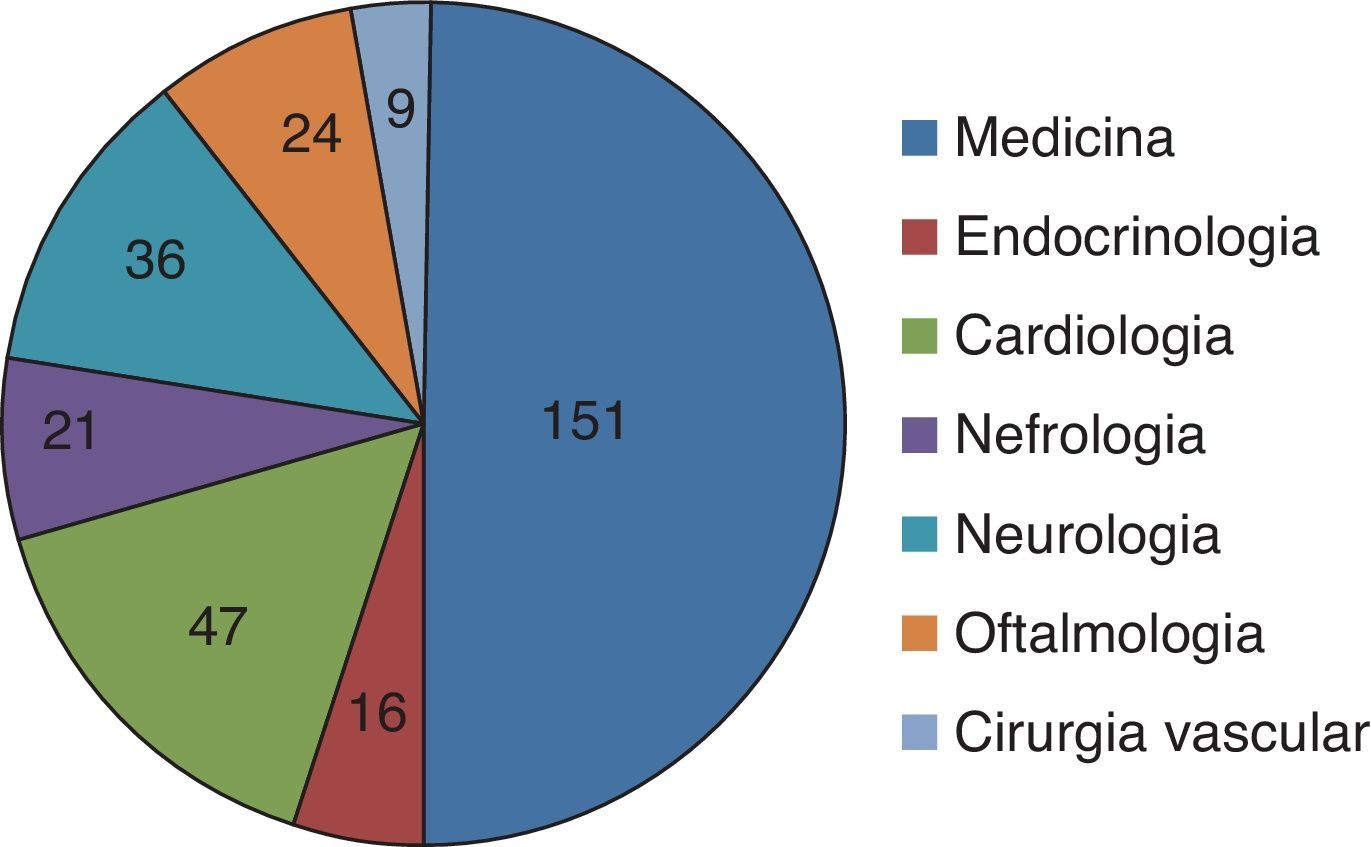
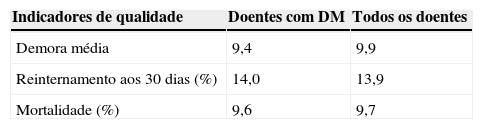
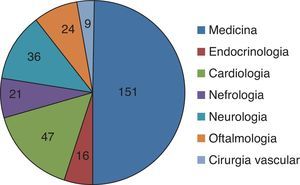
A demora média de internamento foi de nove dias e a taxa de reinternamento aos 30 dias de 14% (tabela 1). No momento da alta, 66,5% (n=272) foram referenciados a alguma consulta externa (CE) de âmbito hospitalar (fig. 1).
A mortalidade hospitalar foi de 9,9% (n=45). A sépsis foi a etiologia predominante (notadamente a sépsis grave).
Motivo de admissãoA infecção foi o motivo de internamento em 44,9% da amostra (n=204), majoritariamente respiratória (52,9%, n=108) e urinária (18,6%, n=38). A insuficiência cardíaca descompensada foi a segunda causa mais prevalente de internamento e representou 19,2% dos casos (n = 87). A DM descompensada foi motivo de admissão em 3,3% (n = 15).
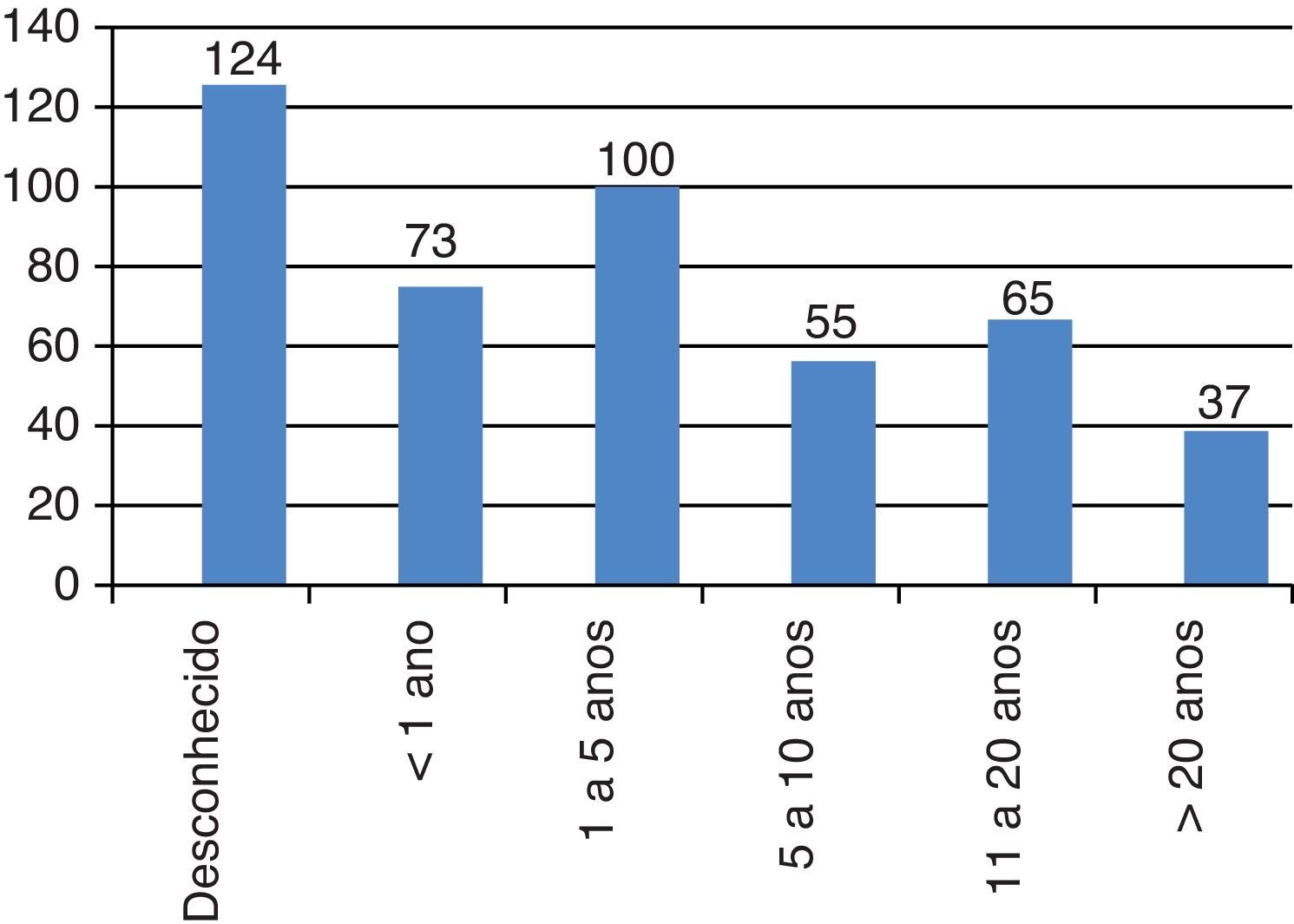
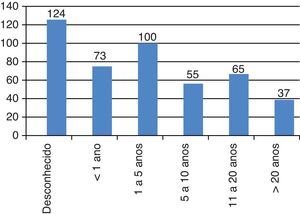
A Diabetes mellitus e as complicações agudas no internamentoEm 63% (n=286) dos casos o tempo desde o diagnóstico de DM era igual ou superior a cinco anos (fig. 2). Já em 27,3% dos episódios não foi possível apurar a data de diagnóstico (n=124). A DM foi diagnóstico inaugural em cinco episódios de internamento.
O valor de hemoglobina glicada (HbA1c) estava disponível em 84,4% dos episódios (n=383); 35% apresentavam HbA1c inferior a 6,5% (n=134), 43,1% entre 6,5 e 8% (n=165) e 21,9% HbA1c superior a 8% (n=84).
Ocorreram descompensações agudas em 26,2% dos episódios (n=119): hiperglicemias em 84% (n=100) (13 casos de síndrome hiperosmolar hiperglicêmica [SHH], uma cetoacidose diabética [CAD] e 86 casos de hiperglicemia de difícil controle sem critérios de SHH ou CAD). Como fatores precipitantes maioritariamente identificados: infecção (n=60), corticoterapia sistêmica (n=12) e doentes em ajuste terapêutico (n=9). Os restantes casos de descompensação aguda (16%, n=19) referem‐se a hipoglicemias sintomáticas. Fatores precipitantes identificados dessas: desadequação da terapêutica instituída previamente ao internamento e/ou alteração das necessidades metabólicas face ao contexto agudo.
Complicações micro e macrovascularesEm apenas 3,5% (n=16) dos episódios estava registada de forma completa a caracterização das complicações de todos os órgãos‐alvo.
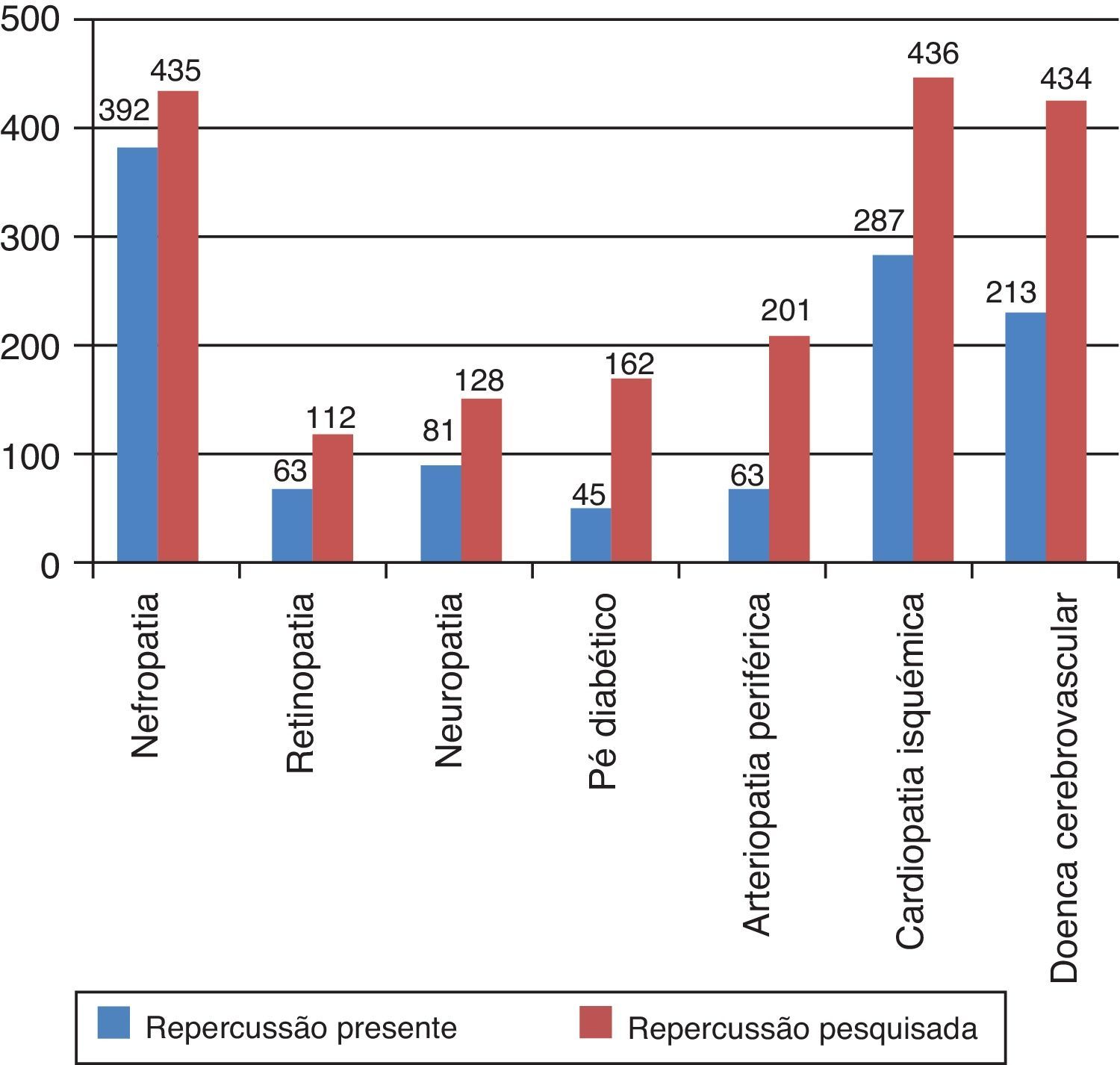
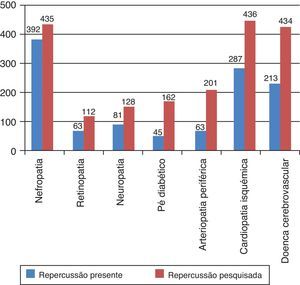
Quanto à presença de complicações nos órgãos‐alvo: cardiopatia isquêmica presente em 63,2% (n=287); doença cerebrovascular em 46,9% (n=213) e doença renal crônica estágio 3da NKF ou superior em 44,1% (n=200) (fig. 3).
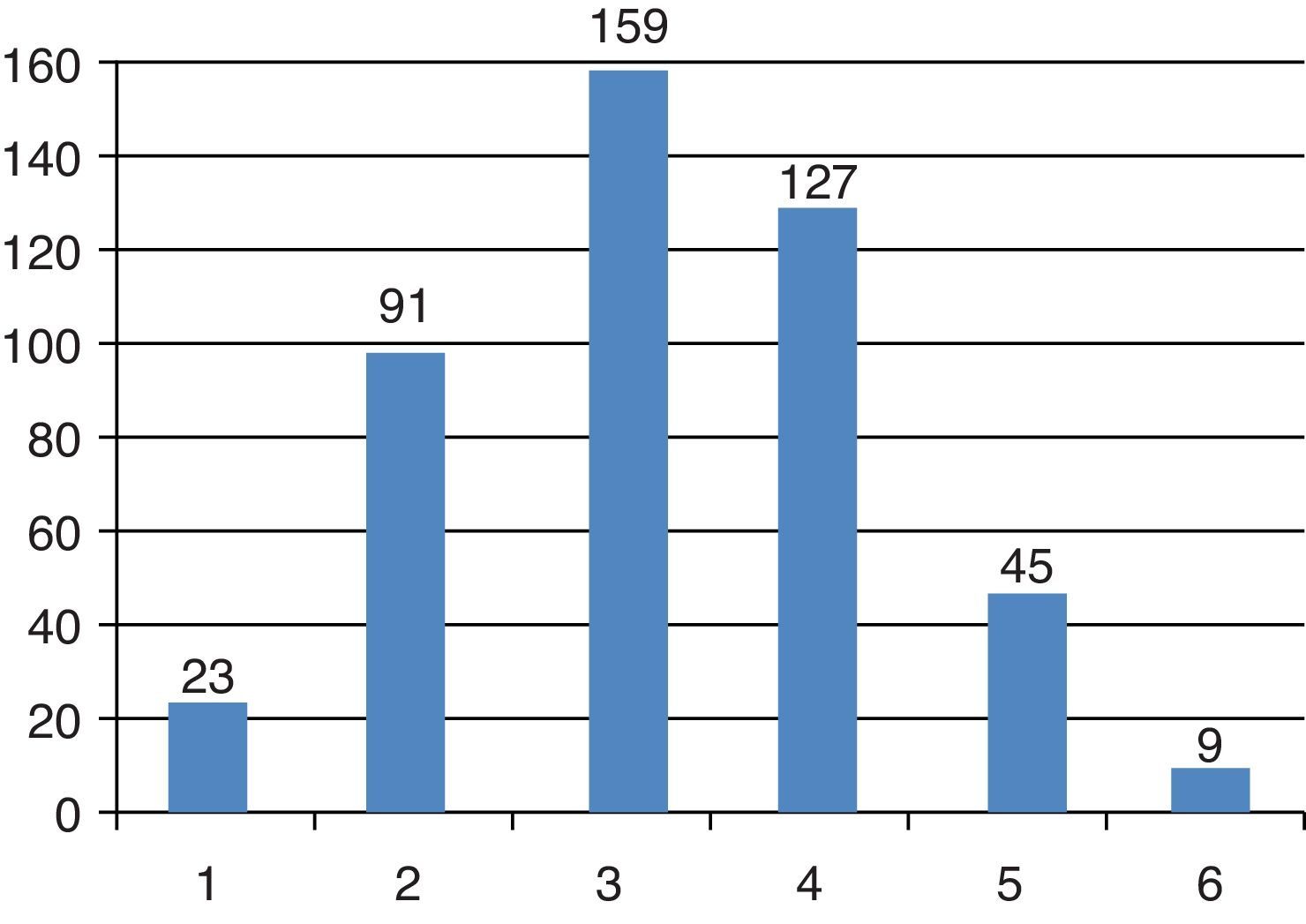
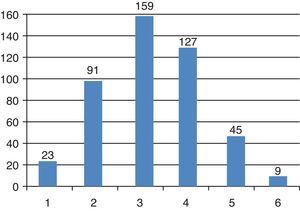
Outros fatores de risco cardiovascularQuanto à presença de outros fatores de risco cardiovasculares (FRCV): hipertensão arterial em 83,3% (n=378), dislipidemia em 59% (n=268), excesso ponderal em 41,2% (n=187), tabagismo ativo ou passado em 23,6% (n=107) e hiperuricemia em 11,7% (n=53). Dos episódios, 75% apresentavam três ou mais FRCV (fig. 4).
Atitudes terapêuticasDa análise dos episódios dos doentes não falecidos (n=409), à data de alta foi revista a abordagem terapêutica em 61,9% (n=253).
Em 45,7% (n=187) dos episódios de internamento foi registrada recomendação de medidas dietéticas. Foi prescrita antiagregação em 263 (64,3%) episódios de internamento, dos quais 96,6% (n=254) apresentavam dois ou mais FRCV e foi essa uma prescrição de novo em 12,1% (n=32).
Relativamente ao atingimento macrovascular, foi prescrito antiagregante em: 77,2% (n=115) dos episódios com registo de cardiopatia isquêmica (n=149); 72,7% (n=48) na arteriopatia periférica (n=66); 70,9% (n=151) com doença cerebrovascular (n=213). Por contraindicação formal, não foi instituída antiagregação em 4,5% (n=3) dos episódios com registo de arteriopatia periférica e 1,9% dos com registo de doença cerebrovascular (n=4).
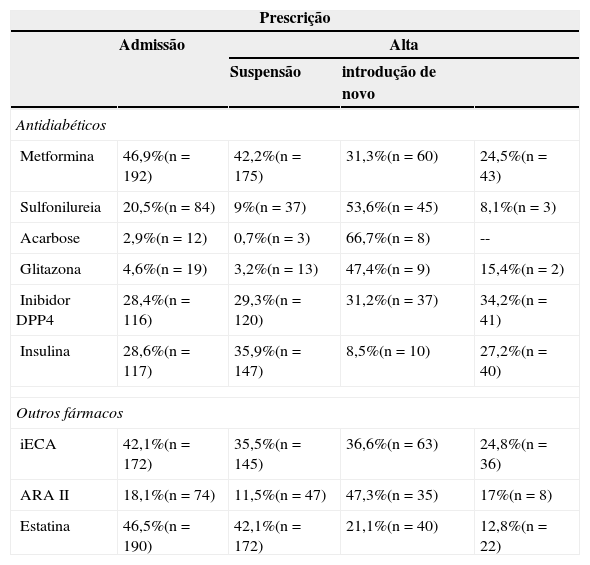
Dos antidiabéticos, a metformina foi o fármaco mais prescrito à data de alta (42,8% dos episódios), seguida da insulina (35,9%) e dos inibidores da DPP4 (29,3%). Os inibidores da DPP4 apresentaram a maior taxa de introdução de novo (em 34,2% dos casos) (tabela 2).
Abordagem terapêutica farmacológica à admissão e à alta
| Prescrição | ||||
|---|---|---|---|---|
| Admissão | Alta | |||
| Suspensão | introdução de novo | |||
| Antidiabéticos | ||||
| Metformina | 46,9%(n=192) | 42,2%(n=175) | 31,3%(n=60) | 24,5%(n=43) |
| Sulfonilureia | 20,5%(n=84) | 9%(n=37) | 53,6%(n=45) | 8,1%(n=3) |
| Acarbose | 2,9%(n=12) | 0,7%(n=3) | 66,7%(n=8) | -- |
| Glitazona | 4,6%(n=19) | 3,2%(n=13) | 47,4%(n=9) | 15,4%(n=2) |
| Inibidor DPP4 | 28,4%(n=116) | 29,3%(n=120) | 31,2%(n=37) | 34,2%(n=41) |
| Insulina | 28,6%(n=117) | 35,9%(n=147) | 8,5%(n=10) | 27,2%(n=40) |
| Outros fármacos | ||||
| iECA | 42,1%(n=172) | 35,5%(n=145) | 36,6%(n=63) | 24,8%(n=36) |
| ARA II | 18,1%(n=74) | 11,5%(n=47) | 47,3%(n=35) | 17%(n=8) |
| Estatina | 46,5%(n=190) | 42,1%(n=172) | 21,1%(n=40) | 12,8%(n=22) |
iECA, inibidor da enzima conversora de angiotensina; ARA II, antagonista do receptor de angiotensina; DPP4, inibidor da dipeptidil peptidase 4.
A classe farmacológica mais frequentemente descontinuada foi a das sulfonilureias (suspensa em 53,6% dos episódios). No momento da alta foi prescrita insulina em 35,9% (n=147) dos episódios. Em 27,2% desses foi instituída de novo.
De 47 episódios com DRC estágio 4 ou 5da NKF, 27 (57,4%) tiveram alta sob insulina, 23 já fariam previamente à admissão. Foi efetuada modificação na dose ou no tipo de insulina em 44,4% (n=12). Dos 29,8% (n=14) casos sob antidiabéticos orais (notadamente metformina e/ou sulfonilureia), esses foram suspensos em 57,1% (n=8).
Dos 74 casos com microalbuminúria ou proteinúria foi prescrito iECA ou ARA II em 44,6% (n=33). Em 268 episódios com dislipidemia foi prescrita estatina em 58,2% (n=156).
DiscussãoNo período da análise efetuada contabilizaram‐se 1.099 episódios de internamento no Serviço de Medicina. Desses, 470 (42,8%) tinham o diagnóstico de DM. Tão significativa prevalência apresenta‐se como um indicador preocupante do seguimento dos nossos doentes diabéticos, dada a conhecida associação a piores indicadores clínicos do internamento nessa população. Apenas se compreende pela amostra ser essencialmente constituída por doentes idosos (idade média de 75 anos) e com múltiplas comorbidades, logo com elevado risco de internamento. Destaca‐se que 57% (n=259)da população analisada apresentavam algum grau de dependência, o que condicionou a abordagem diagnóstica e terapêutica desses doentes.
Segundo dados do Observatório Nacional da Diabetes2 (OND), a demora média do internamento hospitalar (médico e cirúrgico) de um doente com DM (como diagnóstico principal ou secundário) é de 10,5 dias. No nosso estudo, a demora média observada foi de 9,4 dias, ou seja, ligeiramente menor do que a supracitada, porém não diferiu significativamente do geral dos doentes internados no mesmo período em todo o Serviço de Medicina (9,9 dias). Paralelamente à taxa de reinternamento aos 30 dias do Serviço Medicina em geral e dos episódios analisados, também não difere de forma relevante (13,6% vs. 14%, respectivamente). Finalmente, quanto à mortalidade intra‐hospitalar, o OND estima‐a em 7,7%, no nosso estudo, na população geral em internamento de MI foi de 9,7% (n=45), sobreponível à da amostra estudada de 9,9%. A semelhança verificada entre os diferentes indicadores gerais considerados poderá refletir que a complexidade/gravidade clínica geral dos doentes internados ao cuidado do nosso serviço não seja alterada significativamente pela coexistência de DM.
Majoritariamente a população diabética é admitida para gestão de complicações relativas às comorbidades, e não diretamente por descompensação aguda da DM7,8, verificada em apenas 3,3% (n = 15) dos casos, número pouco expressivo, dado que esses doentes são majoritariamente admitidos no Serviço de Endocrinologia do nosso Centro Hospitalar.
O internamento constitui também uma oportunidade de diagnóstico de novo, como se observou em cinco casos. De fato, a American Diabetes Association prevê a pesquisa de HbA1c nos doentes sem diagnóstico e que se apresentem com hiperglicemias durante o internamento.6
A literatura existente apoia ainda que os doentes diabéticos com necessidade de internamento sejam os com pior controle metabólico e com intercorrências associadas7,8. No presente estudo, o controle metabólico, estimado pela HbA1c, foi obtido na maioria dos episódios. Quase um quarto desses apresentou‐se com valor acima do estipulado como razoável (HBA1c>8). É de salientar que uma significativa parcela dos doentes considerados pertence a uma faixa etária avançada e apresenta comorbidades em que o alvo do controle metabólico é por isso menos estrito.8‐10
Verificaram‐se descompensações agudas da DM em 26,2% (n=119) dos episódios, o que sublinha em parte a importância da monitoração metabólica no doente diabético internado. As hiperglicemias foram as mais frequentemente verificadas. Já as hipoglicemias, apenas se documentaram em 19 (4,2%) dos episódios, fato a realçar dado o seu valor de mau prognóstico.
Quanto às complicações micro e macrovasculares, foi possível apurar a sua avaliação completa em apenas 3,5% (n=16) dos episódios. Esse número limitado de episódios revela uma insuficiente avaliação global do doente diabético internado, o que pode comprometer a sua melhor orientação. No doente diabético está preconizado o rastreio e seguimento das suas complicações e o respectivo intervalo de avaliação.6 Não é claro o papel do internamento para o fazer. No entanto, no contexto em que se fez este trabalho, reforça‐se que o levantamento de dados se cingiu ao registrado e que muitos dos episódios considerados, pelos próprios objetivos do internamento (determinados pelas patologias associadas condicionadoras de prognóstico ou o grau avançado de dependência), não justificaram a sua avaliação. Pelo referido, a interpretação das complicações registradas foi limitada pelos dados disponíveis. Apenas se podem realçar as complicações microvasculares, com um número muito significativo de doentes com insuficiência renal crônica em estágio avançado (44,1% em estágio ≥ 3NFK, n=200), o que confere significativas implicações à terapêutica instituída, bem como à orientação subsequente desses doentes (em especial em fase pré‐dialítica). Por seu lado, do atingimento macrovascular, a cardiopatia isquêmica e a doença cerebrovascular foram amplamente pesquisadas, o que se compreende pelo impacto que têm na gestão em internamento dos doentes. Destaca‐se a elevada prevalência dessas patologias (66% e 49%, respectivamente), que constituem as principais causas de mortalidade em Portugal11. O risco vascular da população diabética intensifica‐se quando associado a outros fatores de risco cardiovascular, associação verificada amplamente no presente estudo. Em 2007 os dados do Eurotrial12 indicaram que a prevalência da HTA em Portugal era de 42,1%. No entanto, na população com > 64 anos essa aumenta para > 70%, ainda assim inferior ao valor obtido na nossa população (mais idosa e diabética). Associadamente, quase metade da população do presente estudo tinha excesso ponderal.
O tratamento da DM engloba, como medida de primeira linha, a educação para a saúde – quer no que diz respeito à alimentação e ao exercício físico, quer em termos de ensino de técnicas de autovigilância, controle da doença e suas complicações13. O internamento é um momento de contato privilegiado com os cuidados de saúde e seus profissionais e motiva por vezes maior receptividade aos ensinos possíveis e às potenciais mudanças terapêuticas. Para além de toda a logística em torno das variadas e graves complicações da DM, o seu elevado custo para a saúde prende‐se diretamente aos fármacos, às tiras‐teste, às consultas externas de cuidados de saúde primários e hospitalares, aos cuidados de enfermagem e, mais significativamente, aos custos do internamento. De fato, em 2013 esses representaram 454,8 milhões de euros2 e constituíram a parcela mais elevada da despesa associada à DM. Apesar da sua onerosidade e das limitações inerentes à complexidade dos internamentos num serviço de MI, esses constituem ainda assim mais uma oportunidade de aferir o status da doença e investir em medidas custo‐efetivas que melhorem a qualidade de vida dos doentes e o controle da DM. No presente estudo a antiagregação foi adequadamente instituída, mantida ou suspensa na maioria dos casos e ficou por determinar o motivo pelo qual em 37 episódios, ausente contraindicação formal, essa não foi instituída. Admitimos que dado o atingimento marcado do estado geral e elevado grau de dependência dos doentes, essa não representasse benefício efetivo. O internamento constituiu também uma oportunidade de revisão da estratégia terapêutica, refletida na alteração frequente da prescrição de ADO ou no início de insulinoterapia. Apesar de nem sempre serem acessíveis os motivos dessa alteração, que permitam avaliar a escolha adotada, os mais frequentemente verificados foram o mau controle metabólico, a presença de disfunção renal e a história ou risco de hipoglicemias. No que diz respeito ao tipo de ADO, a tendência para a metformina e os inibidores da DPP‐4 em detrimento das sulfonilureias vai de encontro ao perfil de segurança e aos objetivos de tratamento pretendidos na população idosa e com múltiplas comorbidades2. De fato, estudos comparativos, o mais recente de Mariko Oishi,14 que considerou o período de 2002 a 2011, confirma a tendência de uma crescente prescrição das biguaninas (28,7 para 47,7%), uma significativa prescrição dos inibidores da DPP‐4, apesar de classe farmacológica recentemente instituída (6,8% em monoterapia, 30,7% quando combinada), e uma diminuição da prescrição das sulfonilureias (37,7 para 12,5%). Essa tendência foi também considerada noutros contextos, como nos Estados Unidos da América15 e no Reino Unido.16 Surpreende ainda uma significativa taxa de prescrição de metformina à data de alta que atende à elevada prevalência de insuficiência renal. Essa apenas se compreende porque também foi elevada a sua taxa de suspensão, nos casos de insuficiência renal moderada a grave, e mantém‐se como fármaco de eleição de muitos dos doentes sem insuficiência ou com insuficiência renal apenas ligeira.
A insulina foi prescrita em um terço dos episódios e superou mesmo o descrito noutras séries14‐16 e de novo em 27,2% desses. Esses dados reforçam a importância do internamento em unidade multidisciplinar para iniciar ou rever uma terapêutica que exige ensino e vigilância para os quais nem sempre ad initio estão reunidas condições em ambulatório.
Como principais limitações do estudo há a salientar a sua natureza retrospectiva, a amostra selecionada dependente da codificação pelo GDH e o fato de a colheita de dados ser restrita ao registo no processo clínico eletrônico.
ConclusõesNeste estudo, que englobou 1.099 episódios de internamento num serviço de MI, a DM foi o diagnóstico principal ou secundário em 42,7% dos casos. Desses, 21,9% (n=84) tinham HbA1C>8% e 63% (n=286) eram diabéticos havia mais de cinco anos, com múltiplas complicações nos órgãos‐alvo (cardiopatia isquêmica em 63,2% (n=287), doença cerebrovascular em 46,9% (n=213) e doença renal crônica em estágio avançado em 44,1% (n=200).
A procura registada de complicações de órgão‐alvo foi excelente nos casos da nefropatia (95,8%, n=435), cardiopatia isquêmica (96%, n=436) e doença cerebrovascular (95,6%, n=434). Foi insatisfatória para a retinopatia (24,7%, n=112), neuropatia periférica (28,2%, n=128), arteriopatia periférica (44,3%, n=201) e pé diabético (35,7%,n=35,7).
A DM é apenas um dos FRCV presente nos doentes internados no serviço de MI, pois ¾ desses apresentaram‐se com pelo menos três FRCV.
O internamento revelou‐se como oportunidade de alteração de terapêutica em 55,7% dos casos. Os inibidores da DPP4 e a insulina foram os fármacos com maior taxa de introdução de novo (34,2% e 27,2%) e as sulfonilureias as que mais foram suspensas (53,6%). À data de alta, a taxa de insulinização dessa população foi de 35,9%.
Os dados apresentados, apesar de refletiram uma indesejável elevada prevalência de doentes diabéticos internados, refletem também uma atitude interventiva no internamento desses doentes, principalmente na área da terapêutica. Há ainda défice do registo clínico na procura de complicações graves da doença (retinopatia, neuropatia, arteriopatia periférica e pé diabético). Este trabalho torna evidente a importância do tratamento global da DM num serviço de MI e salienta, contudo, que a gestão desses doentes e suas complicações deve ocorrer preferencialmente no contexto do ambulatório, numa articulação concertada entre as especialidades, notadamente de Medicina Geral e Familiar, Endocrinologia e Medicina Interna, como modo de garantir uma maior qualidade de cuidados prestados com um custo‐efetividade melhor do que o alcançado em internamento.
Conflito de interessesOs autores declaram não haver conflito de interesses.