A paracoccidioidomicose (PCM) é uma doença fúngica limitante com ocorrência em países latino‐americanos. Lesões secundárias em mucosa e pele são observadas em sua forma crónica. Um homem leucoderma de 60 anos, etilista, hipertenso, fumante e ex‐garimpeiro apresentou‐se cancerofóbico e com a queixa principal de dor do lado direito da boca. Ao exame intraoral, observou‐se uma úlcera extensa com bordas irregulares, endurecida e edemaciada. Foi realizada biópsia incisional e, por meio de exame histopatológico após coloração por hematoxina e eosina e Gomori‐Grocott, concluiu‐se que o referente caso clínico era de PCM. O paciente foi encaminhado a um infectologista e foi tratado com itraconazol 200mg. Assim, objetivamos relatar um caso clínico de PCM com sinais e sintomas intraorais.
Paracoccidioidomycosis (PCM) is a fungal disease with occurrence in Latin America. Secondary lesions in mucosa and skin are observed in chronic presentation. One man, caucasian, 60 years old, alcoholic, hypertensive, smoke and ex‐miner, cancer‐phobia and with main complain of pain in the right side of the mouth. At intraoral exam, was observed a large ulcer with irregular borders, hard and edematous. It was made a incisional biopsy and through histopathologic exam, after Hematoxin and Eosin and Gomori‐Groccot, the final diagnosis was PCM. The patient was referred to a infectologist and the treatment was Itraconazol 200mg. We aimed report a case of PCM with intraoral signs and symptoms.
A paracoccidioiodomicose (PCM), também conhecida como doença de Lutz ou micose de Lutz‐Splendore‐Almeida é uma infecção fúngica limitante e caracterizada por possuir uma distribuição geográfica limitada à região latino‐americana1. Casos da doença fora da área endémica normalmente estão relacionados com a imigração de pessoas ou com o retorno de viagens das regiões de ocorrência da PCM, como Colômbia, Venezuela e Argentina2–4. Não há dados precisos no Brasil sobre a incidência, mas estima‐se que varie entre 3‐4 casos/milhão até 1‐3 casos por 100 mil habitantes por ano nas áreas endémicas5.
A forma crónica da doença é vista em 90% dos casos, onde o paciente apresenta danos pulmonares de progressão lenta até evoluir para uma morbidade semelhante à tuberculose3. Geralmente, apresenta‐se em adultos com idade entre 30‐60 anos5. É nesta forma de PCM que são encontradas as lesões secundárias em mucosa, assim como na pele, linfonodos e glândulas adrenais. Nos outros 10% dos casos, encontra‐se a forma aguda caracterizada por crescimento abrupto, uma intensa infecção do sistema reticuloendotelial e, frequentemente, progressão à morte3.
O profissional deve inicialmente atentar‐se a condição geral do paciente e então analisar as áreas acometidas5. As lesões orais são encontradas em 80% dos pacientes e muitas vezes são a razão do paciente procurar uma avaliação profissional2. A morfologia oral da lesão é variável, mas o padrão mais comum é a lesão infiltrativa com uma superfície granular delgada6 e petéquias hemorrágicas, de evolução lenta, e a mucosa gengival é a mais afetada2,7. Os pacientes comprometidos requerem cuidados e intervenções especiais multidisciplinares. Suas manifestações podem resultar em debilidades físicas irreversíveis e incapacitantes, por isso o diagnóstico precoce da PCM é muito importante e o papel dos profissionais de saúde oral, fundamental, uma vez que os pacientes buscam o atendimento devido às manifestações estomatológicas dessa doença. O tratamento de escolha para o paciente com PCM deve ser individualizado e possíveis associações com comorbidades devem ser relacionadas4.
Este relato objetiva auxiliar os profissionais de saúde oral e demais profissionais da área da saúde a identificar o PCM por meio de características intraorais, relacionando hábitos e atividades do paciente.
Caso clínicoO paciente homem, 60 anos de idade, leucoderma, apresentou‐se com a queixa principal de dor no lado direito da boca e cancerofobia. Relatou durante a anamnese que foi garimpeiro, fumava mais de 2 maços de cigarros/dia e ingeria aproximadamente 2 doses de aguardente/dia. Na história médica atual, o paciente estava sob tratamento médico para hipertensão (atenolol 50mg e enalapril 20mg).
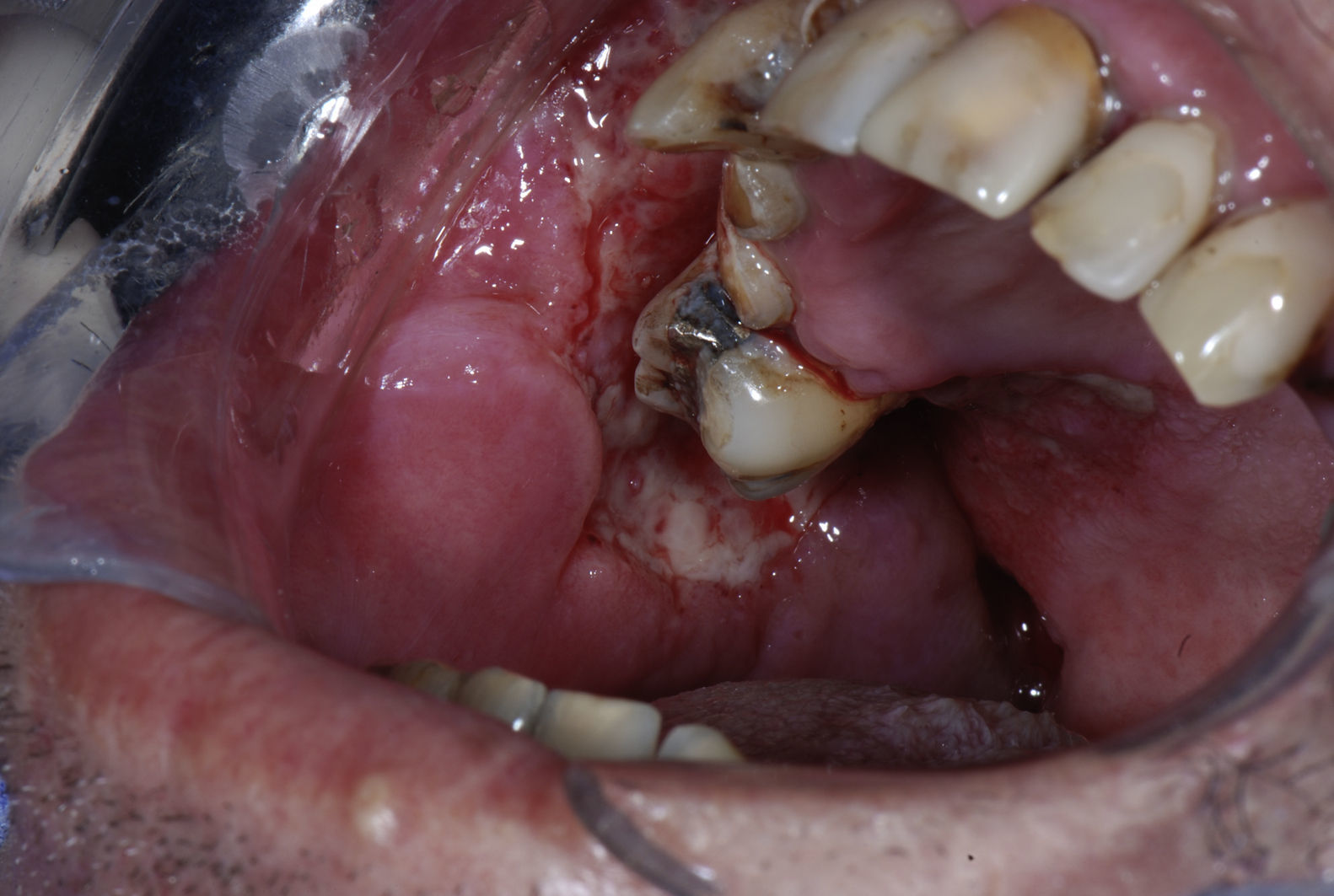
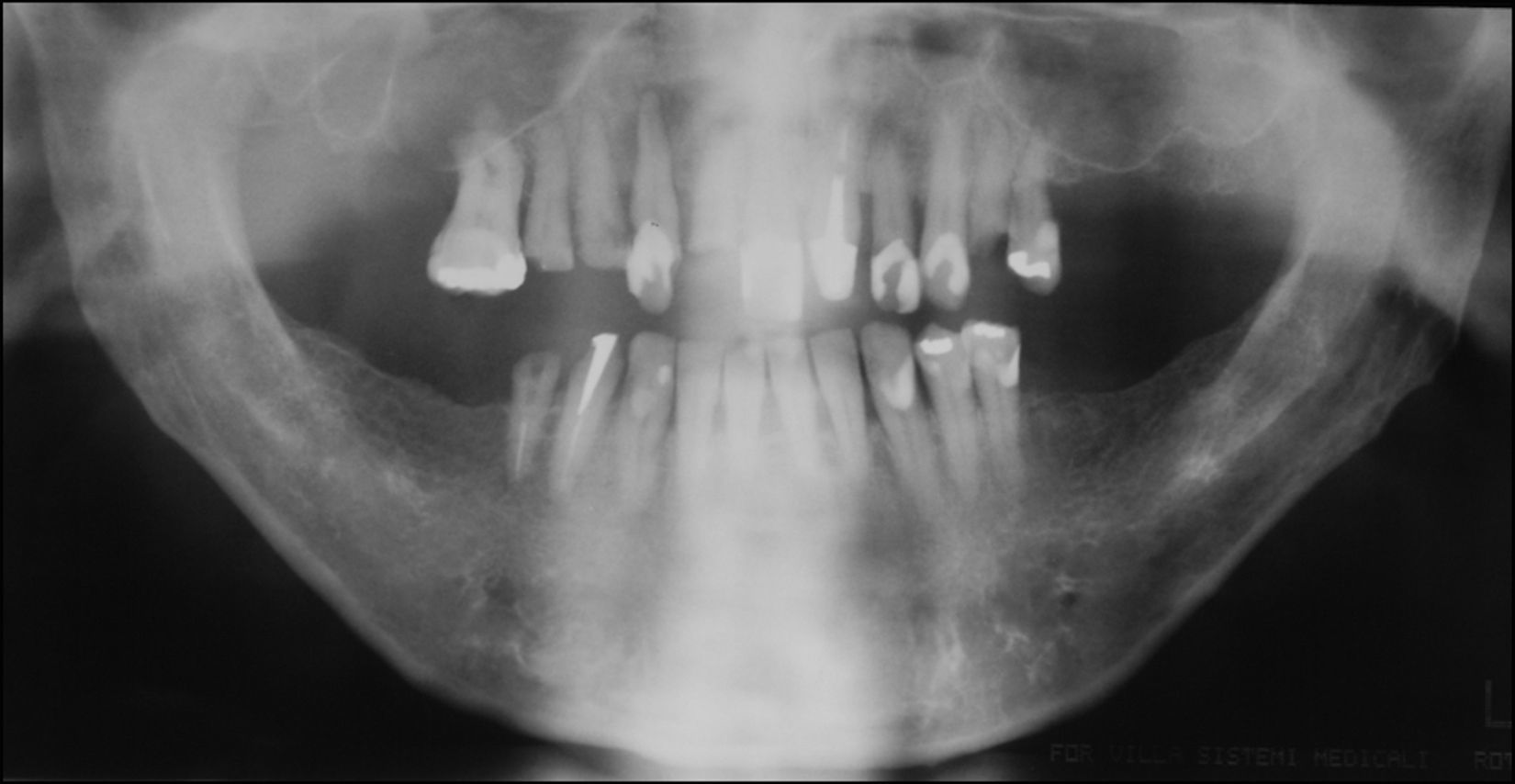
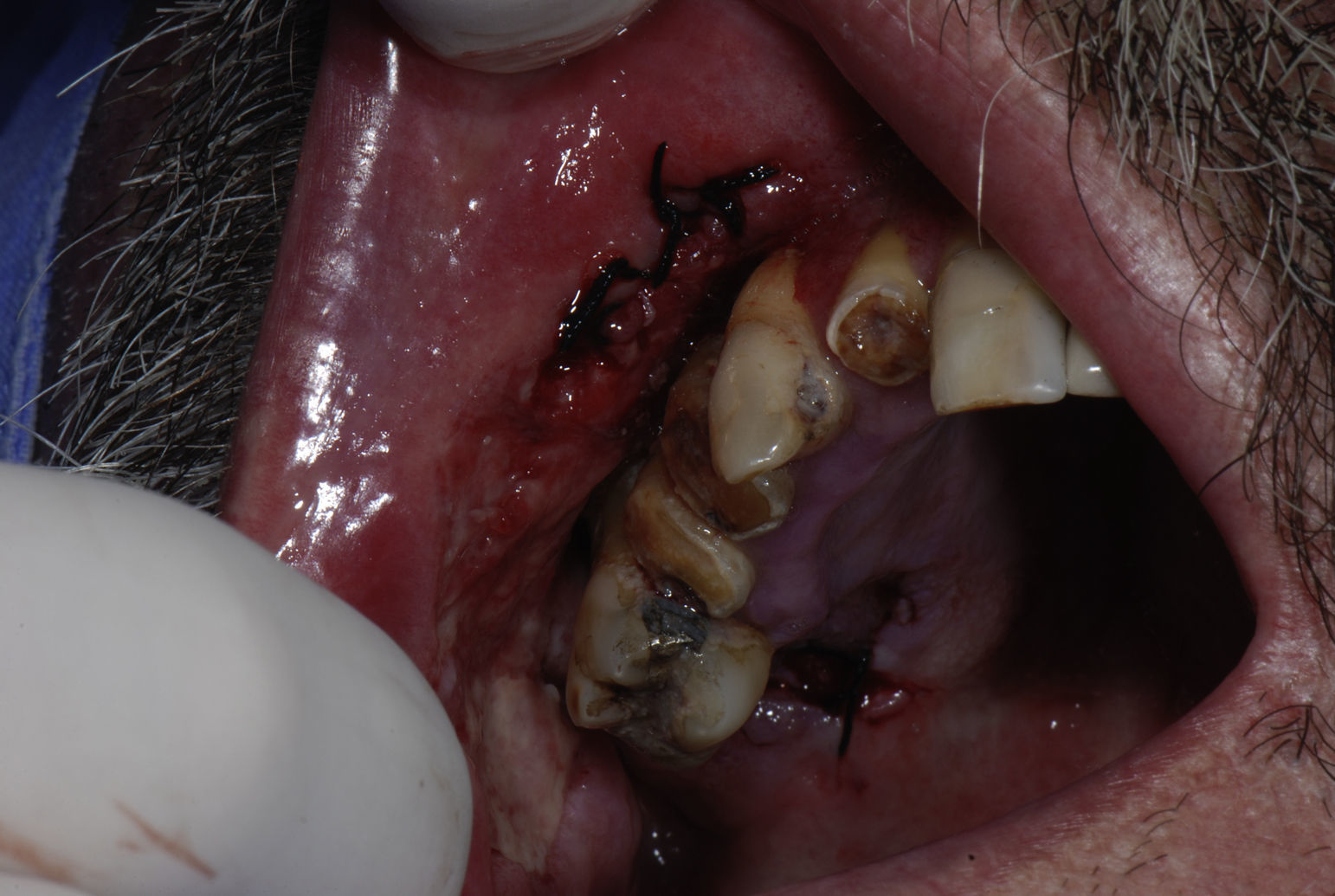
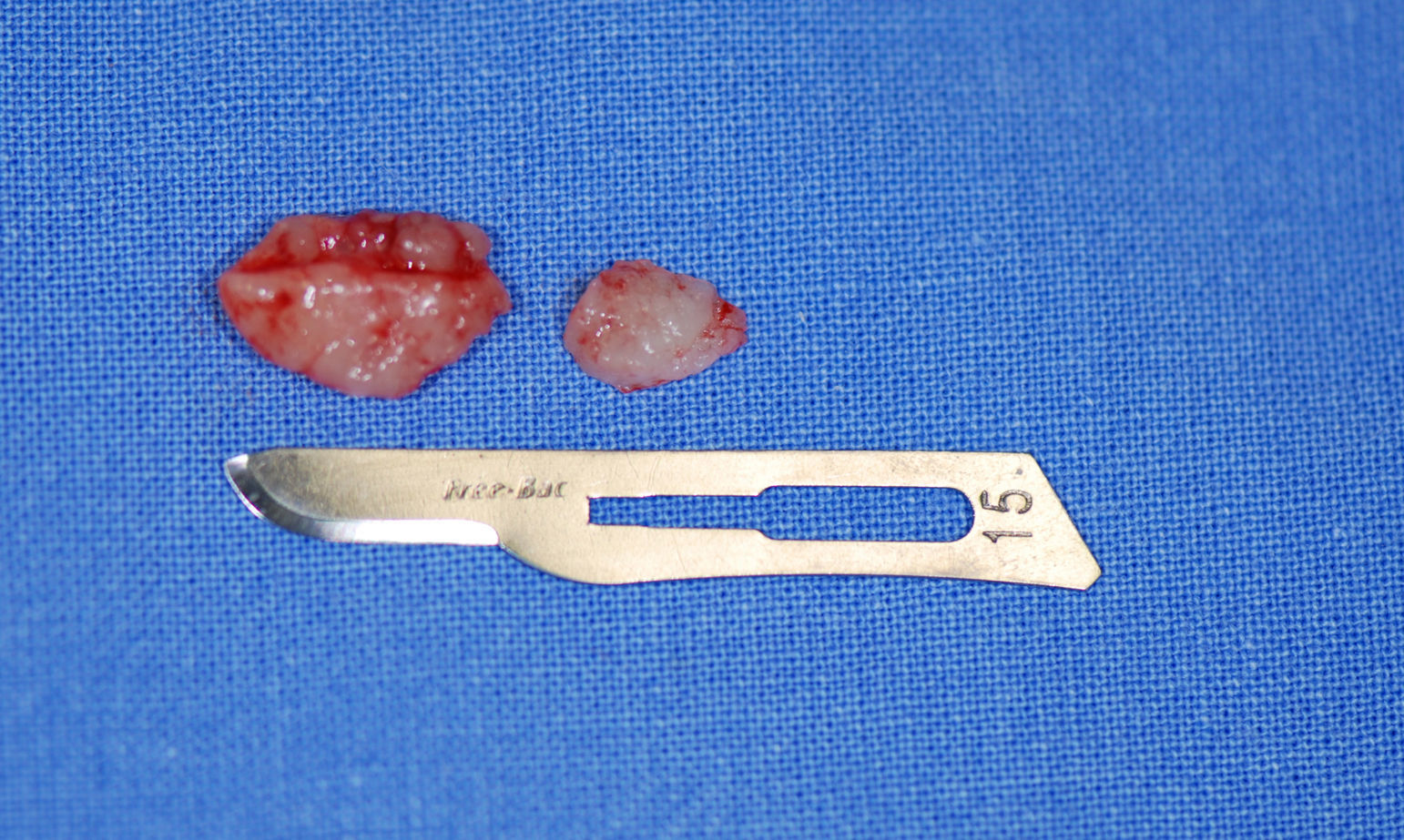
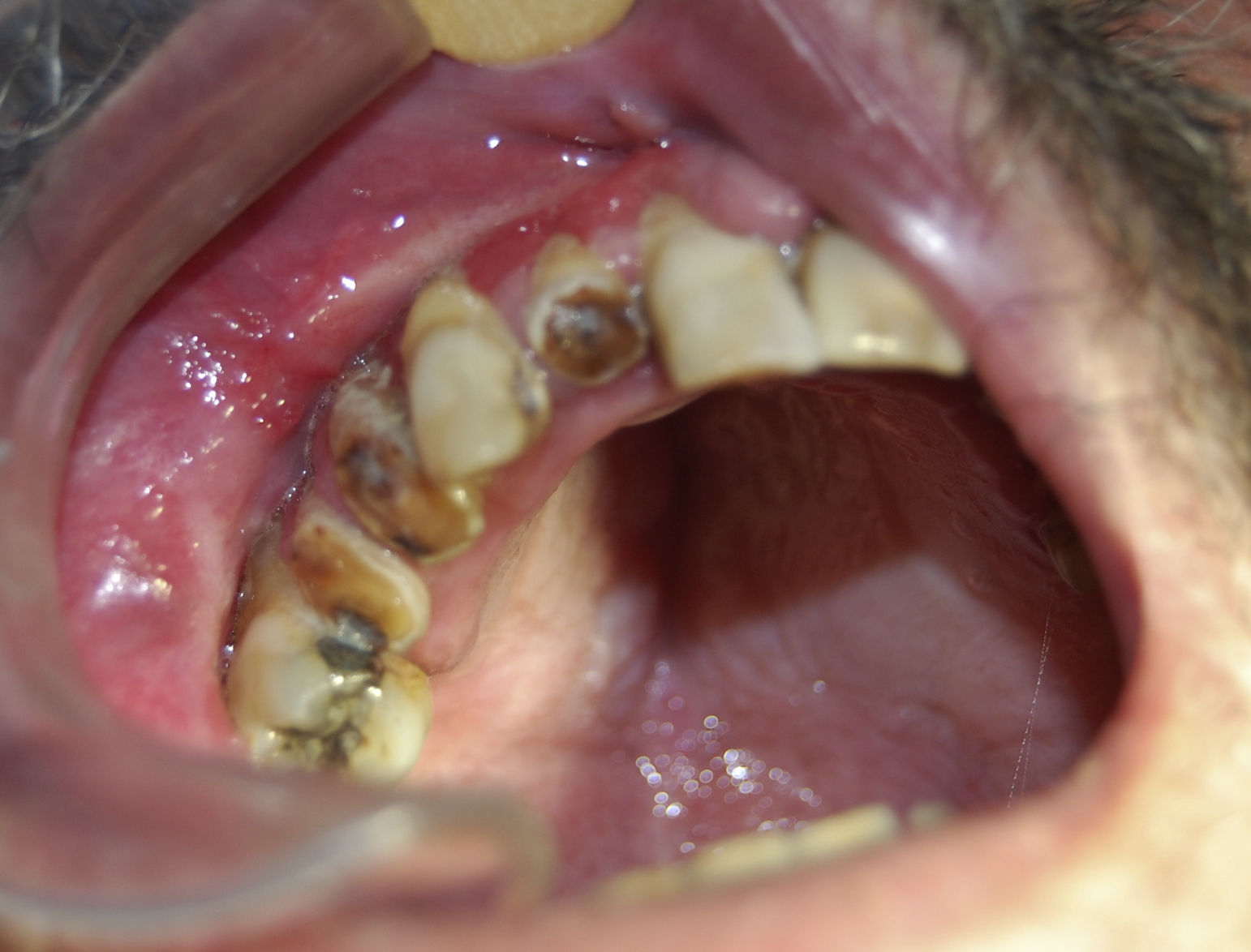
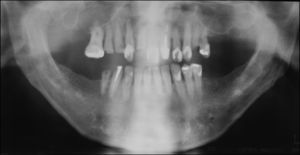
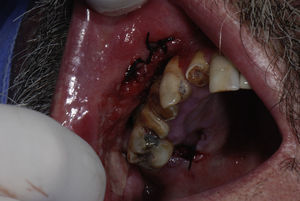
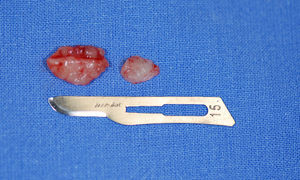
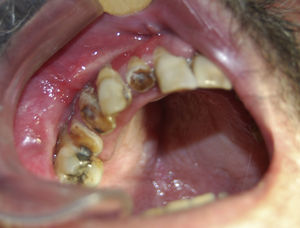
Ao exame intraoral, foi encontrada uma extensa região ulcerada, envolta por eritema e com bordas irregulares, endurecida e edemaciada com aspecto moriforme, que acometia mucosa jugal, lábios, palato duro, fundo de sulco e mucosa alveolar do lado direito (fig. 1), com sintomatologia dolorosa exacerbada e evolução de 6 meses. O paciente possuía higiene bucal deficiente e condição bucal precária com a presença de raízes residuais, periodontite, presença de cálculos e recessões gengivais, lesões periapicais, dificuldade de deglutição e halitose. Ao exame físico local, apresentava edema moderado no lado direito da face e linfonodo submandibular direito endurecido e móvel. Ao exame radiográfico oral, observou‐se uma área radiolúcida em região alveolar com extensão para o túber entre os dentes 15 e 16 e outra, no dente 13 (fig. 2). Baseado nos exames clínico e radiográfico, os diagnósticos diferenciais foram de PCM, carcinoma espinocelular e histoplasmose. Foi então realizada biópsia incisional em 2 regiões: fundo de sulco e palato duro (figs. 3 e 4), regiões escolhidas devido à manifestação clínica exuberante.
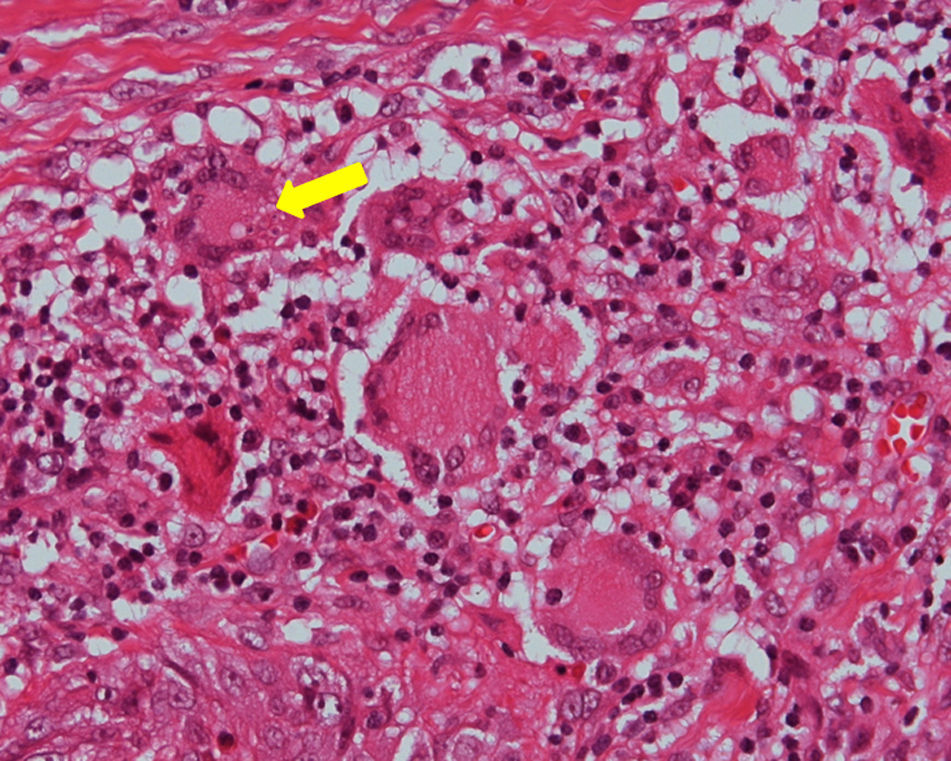
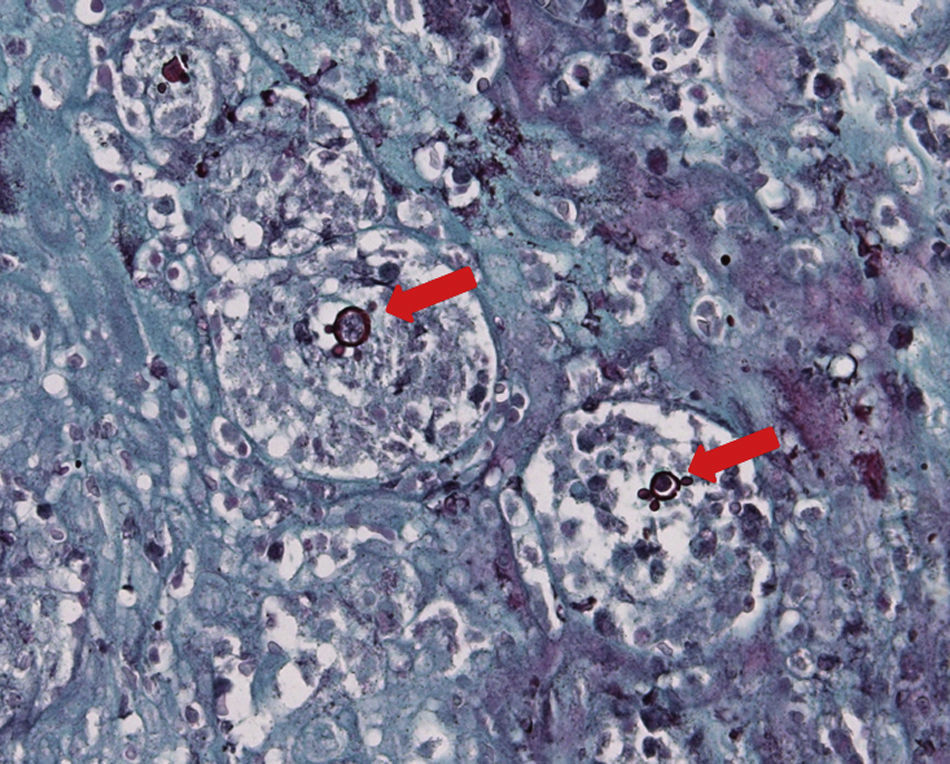
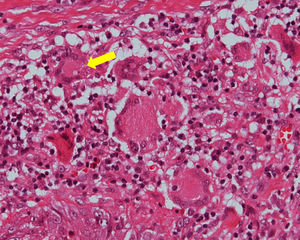
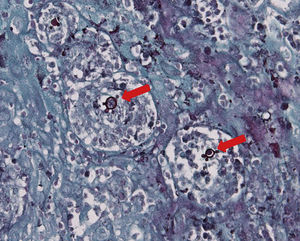
O exame histopatológico revelou um tecido conjuntivo fibroso com inúmeros granulomas imunogénicos, constituídos por macrófagos e células gigantes multinucleadas do tipo Langhans, algumas com leveduras birrefringentes, por vezes com criptoesporulação em seu interior, compatíveis com Paracoccidioides brasiliensis (P. brasiliensis), os quais foram também identificados após coloração com hematoxina e eosina (fig. 5) e Gomori‐Grocott (fig. 6).
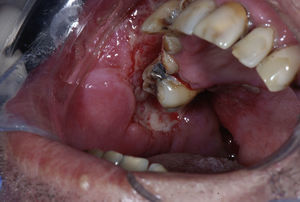
Após confirmação do diagnóstico pelo exame histopatológico, o paciente foi encaminhado a um infectologista, que indicou o tratamento com itraconazol 200mg/dia por 6 meses. O paciente retornou após 4 meses com melhora significativa do quadro clínico geral, especialmente com regressão da lesão (fig. 7). Não houve diminuição ou cessação dos hábitos deletérios, fumo e etilismo, embora tenha sido exaustivamente orientado sobre esses hábitos. Ao término do tratamento médico, foi realizada a exodontia do dente 15 e do 16, dessa maneira eliminando os focos granulomatosos residuais da PCM. Foi planejado a reabilitação oral do paciente, como, por exemplo, o tratamento endodôntico do dente 13. Após as extrações, o paciente desenvolveu fístula bucosinusal. O fato do paciente não ser colaborador, apresentar hipertensão descontrolada e o etilismo impossibilitou a continuidade do tratamento.
Discussão e conclusãoA PCM possui predileção por homens na idade madura e acomete principalmente agricultores ou outras profissões e atividades relacionadas ao manejo do solo contaminado pelo fungo do P. brasiliensis3,6,8. O nosso paciente é um garimpeiro aposentado, de 60 anos, enquadrando‐se no grupo de maior incidência da forma crónica da doença segundo a literatura6. As atividades ou profissões relacionadas com o manejo de solo contaminado pelo fungo são um fator de risco para a infeção5. No estudo realizado por Brazão‐Silva, em 2010, 50,9% dos pacientes com PCM eram trabalhadores rurais, seguido por motoristas, pedreiros, operadores de máquinas. Em menor percentagem, donas de casa e executivos, e casos únicos de estudante, camareira, frentista, garçom, carpinteiro, soldador e um garimpeiro.
A infecção primária ocorre através da inalação pelo hospedeiro dos propágulos infectantes denominados conídios5 e pode‐se desenvolver como uma forma aguda/subaguda com grave envolvimento do sistema mononuclear fagocitário ou crónica com envolvimento de um ou mais orgãos6. Homens entre a terceira e sexta décadas de vida são os mais acometidos pela doença6.
A mucosa oral, faríngea e laríngea são acometidas em 70% dos casos4. As lesões orais na PCM podem acometer língua, assoalho da boca, mucosa alveolar e gengival, palato, lábios, orofaringe e mucosa bucal, sendo que a mucosa gengival é a mais acometida e podem ocorrer alterações no fluxo salivar2. A apresentação clássica de lesão é uma úlcera superficial com aparência granular e pontos hemorrágicos (estomatite moriforme)2–4,6. Os sinais e sintomas orais do PCM incluem dor, hipersalivação, halitose e dificuldade de mastigação3. As lesões orais e o papel do profissionais de saúde oral são muito importantes, uma vez que a exacerbada sintomatologia dolorosa é o motivo principal da procura por um profissional, condição esta que fez com que o paciente do caso clínico descrito se dirigisse à Faculdade de Odontologia de Bauru. Além disso, não devem ser realizados procedimentos odontológicos em pacientes com lesões ativas, exceto em casos onde o paciente esteja sob medicação a pelo menos 3 meses ininterruptamente, a fim de evitar a proliferação do fungo6.
A predisposição dos etilistas às infecções secundárias já foi sugerida para PCM, candidíase, criptococose, esporotricose, e aspergilose9. Em 1992, foi associado o etilismo à forma crônica da PCM e também um indicativo que o tabagismo apresenta alta prevalência entre os portadores de PCM1,9. Nosso paciente possuía ambos os hábitos deletérios de forma intensa, muitas vezes chegando a nossa clínica com sinais de consumo de bebida ou do fumo. Apesar de orientado exaustivamente sobre esses hábitos, o paciente relutava a abandoná‐los. Um dado importante a se discutir é que a maior taxa de reinfecções e maior incidência de PCM são claramente relacionadas ao sexo masculino, grupo que se expõe mais ao etilismo e tabagismo, possíveis fatores de risco para o desenvolvimento desta doença10. A baixa prevalência da doença em mulheres dá‐se por conta da influência inibitória do estrogênio, mas podendo acometer mulheres jovens e idade pós‐menopausa3,6.
O diagnóstico diferencial da PCM inclui câncer, tuberculose, sífilis, granuloma de Wegener, Leishmaniose e outras micoses. Há relato de lesões de PCM mimetizando carcinoma espinocelular6. Os métodos do diagnóstico de PCM incluem citologia exfoliativa e biópsia3,6. Tradicionalmente, o procedimento utilizado para o diagnóstico de PCM em lesões de mucosa oral é a biópsia incisional seguida de análise histopatológica2–4,6. Neste caso clínico, foram realizados os exames histopatológicos baseados nas colorações de Gomori‐Grocott (metenamina de prata) e hematoxina e eosina que auxiliaram para o estabelecimento do diagnóstico final.
O diagnóstico precoce da PCM envolve, além do exame físico, uma anamnese minuciosa realizada pelos profissionais de saúde oral, que deve identificar se o paciente vive/esteve em regiões de risco e se a atividade profissional o expõe ao fungo. A intervenção e o procedimento odontológico foram de grande importância para que a evolução da doença para debilidades físicas irreversíveis, como fibrose pulmonar, fosse interrompida ou que o paciente fosse a óbito.
Responsabilidades éticasProteção de pessoas e animaisOs autores declaram que os procedimentos seguidos estavam de acordo com os regulamentos estabelecidos pelos responsáveis da Comissão de Investigação Clínica e Ética e de acordo com os da Associação Médica Mundial e da Declaração de Helsinki.
Confidencialidade dos dadosOs autores declaram ter seguido os protocolos do seu centro de trabalho acerca da publicação dos dados de pacientes.
Direito à privacidade e consentimento escritoOs autores declaram ter recebido consentimento escrito dos pacientes e/ ou sujeitos mencionados no artigo. O autor para correspondência deve estar na posse deste documento.
Conflito de interessesOs autores declaram não haver conflito de interesses.