A reabilitação implanto-suportada é hoje uma possibilidade terapêutica com uma elevada taxa de sucesso e sobrevivência, no entanto apresenta algumas limitações estéticas quando comparadas á reabilitação em dentes naturais.
Na reabilitação do setor antero-superior é necessário potenciar ao máximo a estética com a função da reabilitação com implantes.
É importante uma correta integração entre coroa e gengiva, entre papilas interproximais (PIP) e materiais de substituição gengival, entre proporção dentária, oclusão e função.
A simetria da PIP, contornos ósseos e a recriação de um periodonto integro é um desafio, é uma integração entre a correta seleção do numero, e tipo de implantes a usar, dos materiais de prostodontia e das técnicas regeneração tecidular.
A reabilitação com implantes dos 4 incisivos superiores é epidemiologicamente comum, possui no entanto fatores prostodônticos e cirúrgicos a ter em conta.
Este artigo possui como objetivo descrever os diversos fatores intervenientes, analisar sua importância, abordar as alternativas clínicas discutindo as suas as vantagens e desvantagens, na elaboração de um plano de tratamento com implantes apropriado.
Implant supported rehabilitation is a high survival and success therapy, however compared to tooth supported rehabilitation it has some aesthetic limitations.
In the upper incisor area we need to enhance all properties of dental implants to get maximum aesthetic.
It is also important the appropriate integration between crown and gingival tissues, interproximal papillae and gingival prosthodontic materials, tooth proportion, occlusion and function.
The symmetry of the IPP, the bone contours and the recreation of a full periodontal is a challenge and an integration of the correct selection of the number and type of implants to be used, materials and techniques of Prosthodontics and tissue regeneration.
Implant rehabilitation of the four upper central incisors despite some advantages, has surgical and prosthodontic factors that have to be taken into account.
The objective of this literature review is to determine what are the decision factors as well the advantages and disadvantages in the elaboration of an implant treatment plan of the four upper incisors.
A reabilitação do espaço edêntulo pode ser realizada com prótese removível1,2, com prótese fixa sobre dentes3 ou com uma combinação de ambas. No entanto, a partir do final da década de 70 com a descoberta e estudo do fenómeno de Osteointegração (OI) por Branemark4,5 e Adell6,7, os implantes endósseos passaram a ser uma opção válida de reabilitação oral.
Numa fase inicial o sucesso em implantologia, ainda que baixo, era limitado a situações de reabilitação total4,6.
Mais tarde é descrita a sua utilização em casos de reabilitação parcial e unitária por Jemt em 1986 com uma taxa de sucesso num intervalo entre os 81-88%7. Hoje em dia a taxa de sucesso de implantes unitários apresenta-se num intervalo de 97 a 98%8.
A introdução de novas superfícies, novos meios de conexão9 e um entendimento cada vez maior do comportamento e da biologia, aumentaram em muito a taxa de sucesso dos implantes que passou de 81% (Max. Superior) / 91% (Max. Inferior) para reabilitações totais com implantes maquinados e de hexágono externo em 198110 para um intervalo de 90-98% com superfícies altamente tratadas, com os mais diversos tipos de conexão, em qualquer reabilitação de ambos maxilares11.
A reabilitação de espaços unitários e parciais com implantes tornou-se então numa realidade clínica.
O setor dos 4 incisivos superiores (de canino a canino exclusive) é uma das situações clínicas mais frequentes de edentulismo parcial12 e foi também uma das que mais beneficiou com o advento da implantologia.
Tratando-se de uma área onde a função tem um papel preponderante (considerando a mastigação e a fonética), também a estética representa um desafio inigualável13.
Devido à dificuldade em repor a anatomia óssea e gengival perdida, torna-se também difícil atingir as proporções dentárias corretas dos 4 incisivos a reabilitar.
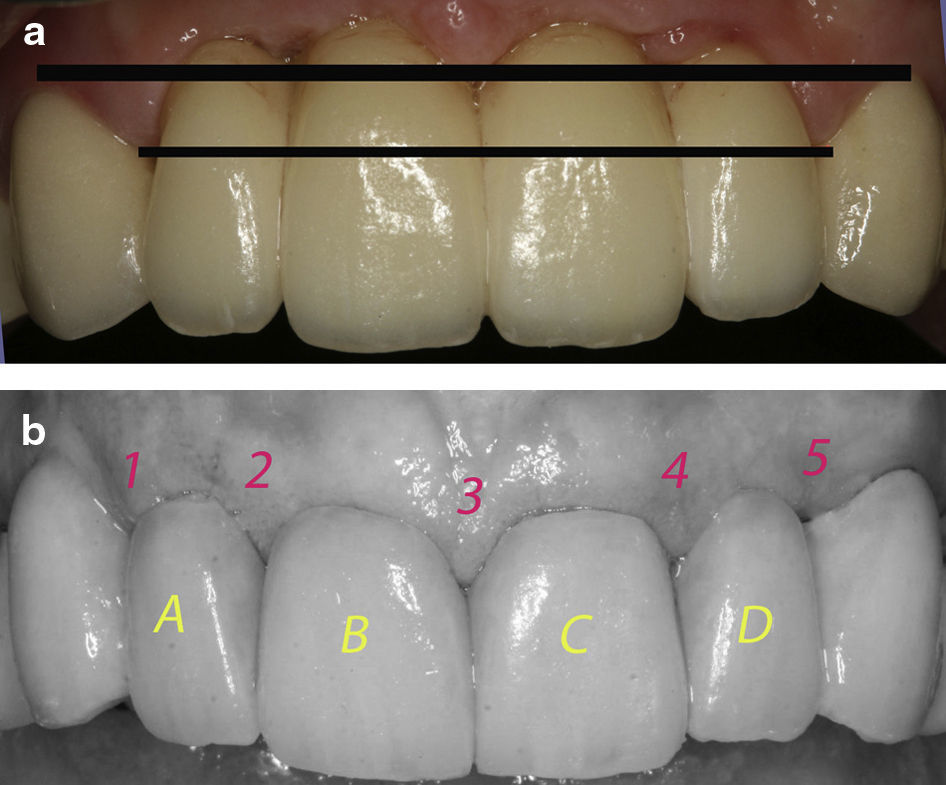
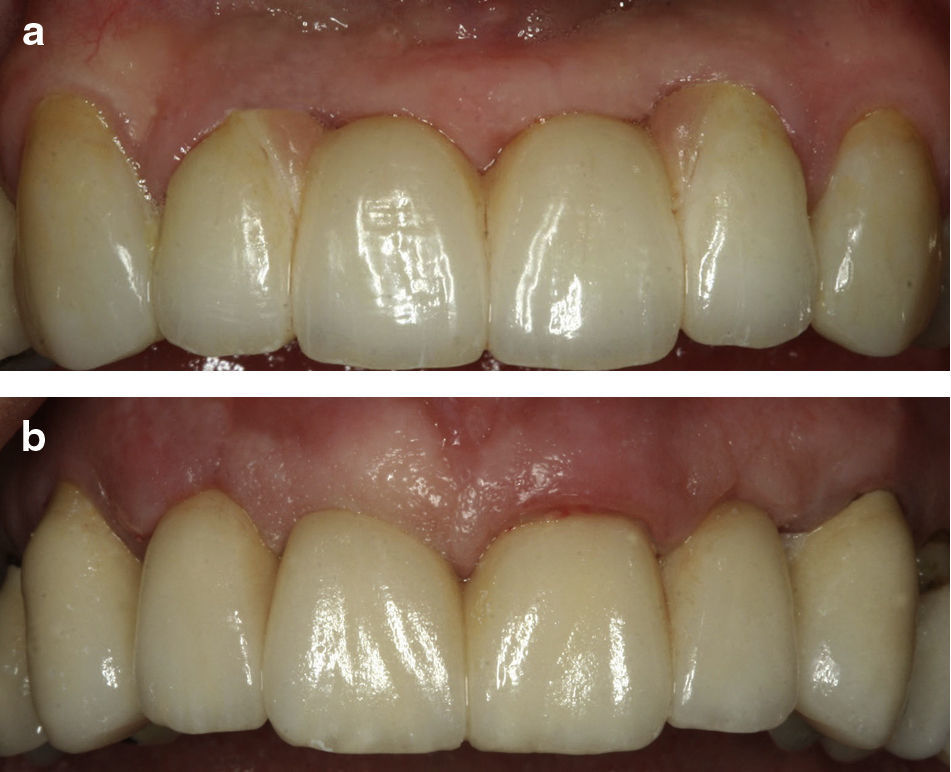
As expectativas da restituição ad integrum da fisionomia dos 4 incisivos superiores, podem ser difíceis de atingir. (fig. 1a)
A perda dos 4 incisivos superiores é uma situação de reabilitação oral que pode estar presente na nossa prática clínica onde, apesar de adjacentes, os caninos não estão (na maioria das situações) incluídos na perda14
Esta situação deve-se em parte à localização dos caninos na arcada (longe da zona tradicional de traumatismo e fratura e na zona de melhor escovagem)14.
Também derivado da sua anatomia larga e longa é mais favorável preservá-los e tratá-los (inclusive com extrusão ortodôntica ou alongamento coronário) do que os incisivos superiores15.
A direção axial das forças exercidas sobre os 4 incisivos superiores leva na maioria das vezes à fratura de restaurações e espigões existentes.
A existência de uma parafunção como o bruxismo ou “clenching” acentuam a probabilidade dessa perda16.
A implantologia veio permitir uma reabilitação fixa dessa zona, aumentando o conforto, apresentando contudo algumas limitações como técnica, nomeadamente na recriação de corretos contornos ósseos e gengivais. (nível e posição dos zénites, perfis de emergência, volume gengival adequado e proporção cervico-incisal entre os 4 incisivos).
De forma a otimizar a reabilitação final deve-se ponderar todos os fatores relacionado com implantes, prostodontia e cirurgia oral de regeneração.
Definiu-se como objectivo deste artigo apresentar um resumo de fatores a ter em conta e apresentar as modalidades existentes, quando se pretende reabilitar com implantes, a zona dos 4 incisivos superiores. (tabela 1)
Escolha do número de implantes para reabilitar os 4 incisivos superiores, mediante as caraterísticas individuais do paciente.
| 2 Implantes | 3 Implantes | 4 Implantes | ||||
| IL-IC | IC-IC | IL-IL | IL-IC-IC | IL-IC-IL | IL-IC-IC-IL | |
| Vantagens | 1. Estética PIP otimizada552. Possibilidade de usar mini-implantes provisórios nos espaços remanescentes54 | 1. Integridade prostodôntica92. Protege osteointegração93. Protege elementos protéticos324. Função imediata52 | 1. Reabilitação Prostodôntica Unitária92. Protege osteointegração93. Protege elementos protéticos324. Função imediata52 | |||
| Desvantagens | 1. Falta de osso zona IL532. Implantes de pequeno diâmetro543. Risco de fratura de elementos protéticos324. Não recomendada função imediata52 | 1. Implantes adjacentes552. Perda de papila entre implantes adjacentes56 | 1. Implantes adjacentes552. Perda de papila entre implantes adjacentes56 | |||
| Indicações | 1. Linha de sorriso alta592. Biótipos gengivais finos623. Dentes triangulares454. Ausência de parafunção505. Presença de oclusão estável50 | 1. Função mastigatória forte492. Existência de parafunção503. Desarmonias oclusais494. Linha de sorriso baixa595. Periodonto espesso626. Dentes quadrados45 | 1. Existência de parafunção502. Reabilitação prostodôntica unitária323. Linha de sorriso baixa594. Periodonto espesso625. Dentes quadrados45 | |||
| Contraindicações relativas | 1. Função mastigatória forte492. Existência de parafunção503. Desarmonias oclusais49 | 1. Linha de sorriso alta592. Biótipos gengivais finos62 | 1. Linha de sorriso alta592. Biótipos gengivais finos623. Ausência de osso para 4 implantes57 | |||
A metodologia de pesquisa bibliográfica foi realizada em bases de dados primárias e secundárias como a “National Library of Medicine, Washington, D.C. (MEDLINE- PubMed)” e “the Cochrane Central Register of Controlled Trials” respetivamente.
Para cada fator de influencia no tratamento da reabilitação implanto-suportada dos 4 incisivos superiores avaliado, foi executada uma pesquisa nas bases de dados secundária da Medline com uma pesquisa MeSH utilizando as seguintes palavras e conectores boleanos (por exemplo para o fator de influencia 3.1) – “dental implants” AND “reabilitation” AND “canine” OR “cuspid” AND “submerge” AND “Asthetic” OR “Eminence”. Foram selecionados artigos de 1980 a 2011.
Foram introduzidos os seguintes limites: “Clinical Trial”, “Meta-Analysis”, “Randomized Controlled Trial”, “Review”, “Case Reports”, “Comparative Study”, “Controlled Clinical Trial”, “Multicenter Study”, “English”.
Esta sequência foi feita para os restantes 7 itens de avaliação que podem influenciar o resultado final da reabilitação implanto-suportada dos 4 incisivos superiores.
Fatores de influênciaA importância da manutenção dos caninosEm pacientes com linha de sorriso altas, a eminência canina é considerada como fonte principal de estética dentária16. Ela fornece volume e simetria à estética de um sorriso. A sua exodontia provoca uma remodelação óssea, que se traduz numa perda contorno ósseo vestibular. Um fenómeno fisiológico que um implante não consegue travar17.
É muito importante esta eminência para o sucesso de uma regeneração óssea na zona dos 4 incisivos superiores pois fornece uma parede óssea para a criação de espaço para os materiais de regeneração.
É também importante, na manutenção do aparelho de fibras supra-crestais sendo que o tamanho da PIP entre implante e dente natural é calculada através da PIP presente no dente (exceto se o implante for colocado a menos de 1,5mm de distância e/ou existir perda de inserção no periodonto associado ao dente natural)16.
Manter os caninos sob a perspetiva de oclusão, como guia desoclusiva quer de lateralidade quer de protrusão é igualmente importante17.
A manutenção do ligamento periodontal de um dente natural permite uma correta proteção em movimentos excêntricos, sendo que o canino apresenta uma raiz longa e como tal bastantes aferências propriocetivas, resultando em informação detalhada e precisa quanto ao movimento mandibular18,19.
Análise prostodôntica preliminarA regeneração de tecidos orais e respetiva reabilitação da zona dos 4 incisivos superiores envolve a íntima interação da prostodontia com a cirurgia oral.
Numa análise prostodôntica preliminar o clínico prevê o resultado final da reabilitação, projetando em modelos e imagens a situação mais desejável para o paciente.
A partir da aprovação laboratorial e fotográfica, é possível estudar as melhores soluções para atingir o objetivo proposto.
Numa primeira análise torna-se necessário avaliar a linha do sorriso (LS) e o suporte do lábio (SL). Dois itens indispensáveis para o sucesso da reabilitação implanto-suportada.
A LS é importante para determinar qual a relação do rebordo alveolar com o lábio superior.
Se o lábio cobre totalmente o rebordo alveolar quando o paciente sorri (LS baixa) a utilização de materiais de substituição gengival para aumento vertical, podem ser uma opção.
Se o lábio não cobre o rebordo alveolar em sorriso (LS alta) todos os tratamentos se tornam mais difíceis tendo o clínico que, na maior parte dos casos, recorrer a técnicas de regeneração vertical e horizontal em casos de reabilitação unitária e/ou parcial.
Se a LS determina o grau de regeneração vertical, o SL determina a quantidade de regeneração horizontal necessária para que não exista colapso perioral, nem eversão do lábio.
No caso de o paciente usar prótese removível com acrílico rosa para compensar a perda de tecido vestibular, torna-se imperativo regenerar o defeito ósseo.
É igualmente importante determinar a posição do incisivo central superior já que irá guiar toda a reabilitação subjacente ao caso19.
A importância da regeneração ósseaA criação de um defeito ósseo quer horizontal quer vertical começa com a exodontia do órgão dentário. A remodelação pós-extraccional foi primeiramente descrita por Boyne20, mas foi com a necessidade de colocar implantes em alvéolos que a investigação ganhou outra importância.
Araújo17 concluiu que cerca de 50% das dimensões vestíbulo-linguais da crista óssea vestibular são perdidas nos primeiros 3 meses de cicatrização, ocorrendo no mesmo período a perda de 30% da crista palatina.
Esta remodelação prolonga-se na zona basal ao longo da vida de um individuo. Cawood e Howell21 demonstram que o maxilar superior sofre um fenómeno de remodelação centrifuga perdendo osso no sentido vertical e horizontal. Tallgreen22 demonstra que essa reabsorção é acentuada pelo uso de próteses removíveis.
Existem por isso duas situações distintas na apresentação de um caso clínico de 4 incisivos superiores: 1- a de uma crista residual 2- situação de dentes comprometidos que vão ser extraídos para colocação de implantes.
A primeira exige quase sempre regeneração horizontal e menos regeneração vertical ou materiais de substituição gengival23, a segunda envolve a preservação de rebordo aquando da exodontia e na maioria dos casos algum grau de regeneração óssea horizontal. Nestes últimos a regeneração vertical na, maioria das vezes, não é necessária (apesar de existirem situações que o necessitem)24.
A importância da seleção do implanteExistem diferenças muito importantes entre a raiz de um dente e um implante, nomeadamente ao nível da sua integração nas estruturas periodontais adjacentes e que têm importância na decisão clínica final.
A disposição dos tecidos periodontais numa raiz natural faz com que a formação do espaço biológico livre se faça sempre acima da crista óssea com uma disposição das fibras gengivais perpendicular à raiz25.
Nos implantes a colocação crestal, supra ou infra, juntamente com o material/geometria da plataforma resultam na formação de um espaço biológico básico a diferentes níveis26. Sendo por norma cerca de 1mm menor que nos dentes naturais27.
As plataformas entre implantes adjacentes (sem platform switch (PS)28) têm em regra geral, que obedecer a uma distância de pelo menos 3mm para que a crista óssea inter-implantar se mantenha (não exista sobreposição do espaço biológico livre), para suportar o tecido gengival interproximal29.
É por isso importante a colocação de um implante que preserve ao máximo os níveis ósseos marginais, aumentando a estabilidade dos tecidos gengivais adjacentes e a integridade de todo o complexo ao longo dos anos.
As conexões internas cónicas por possuírem um PS integrado parece comportarem-se melhor (perda óssea marginal e integração dos tecidos moles) do que as tradicionais de hexágono externo30.
Neste sentido o ideal seria colocar o pilar protético final no mesmo dia da cirurgia, apesar de prostodonticamente nem sempre ser possível31.
Superfícies rugosas de subtração, como as tratadas em ácido e jacteadas com partículas reabsorvíveis, parecem ser a melhor opção numa perspetiva de balanço OI versus perimplantite32.
A zona dos 4 incisivos superiores é uma zona onde normalmente encontramos qualidade óssea tipo 3 ou tipo 433 torna-se nesse sentido uma zona onde a superfície total do implante bem como a sua estabilidade primária são fatores importantes. Uma correta preparação do leito implantar (ás vezes sub-preparado) é importante34.
Na macrogeometria, implantes cónicos por funcionarem como cunha atingem uma estabilidade primária maior que implantes paralelos mas como por inerência tem menor área de superfície (menos titânio na zona apical), perdem em unidades de superfície de OI (quando comparados implantes de iguais dimensões)35.
Colocação de implantes com regeneração óssea (RO)A possibilidade de colocar implantes na zona 4 incisivos centrais aquando do procedimento de RO pode poupar tempo reduzindo o numero de cirurgias. Porém essa situação nem sempre é possível ou desejada por, colocar em risco quer o implante quer a regeneração36.
Em condições de edêntulismo presente durante vários anos existem 3 possibilidades37:
1- Se existe osso nativo suficiente (pelo menos 40%, embora alguns autores referiam menos, do implante com contacto ósseo38 nativo) é possível que ao fim de 3 meses de osteointegração se possa colocar carga e função, uma vez que a carga não interfere na criação de volume vestibular para suporte do lábio nem no sucesso do implante.
2- Se por outro lado a regeneração óssea é necessária para o sucesso do implante (menos de 40% de contacto ósseo) então devemos esperar cerca de 6 meses para colocar carga nos implantes uma vez que a presença e formação de osso é crucial39.
3- Se não existir osso nativo que permita a estabilidade primária de um implante numa primeira fase, deve-se proceder a regeneração óssea primeiro e numa segunda fase colocar os implantes40.
No caso de dentes presentes que vão ser extraídos, ou se opta por colocar o implante no mesmo tempo cirúrgico das exodontias (se existir tábua óssea vestibular e estabilidade do implante) ou se regenera o alvéolo (preservação do alvéolo pós-extracção) e numa segunda fase cirúrgica coloca-se os implantes41.
Também é possível proceder ás exodontias sem preservação do alvéolo e executar os implantes com RO numa segunda fase cirúrgica42.
Todos os fatores dependem da disponibilidade óssea do caso clínico em questão
Submersão de raízesA procura da estética perfeita na zona dos 4 incisivos superiores envolve a manutenção máxima dos níveis ósseos, quer para a criação de pônticos quer para o suporte de tecidos moles.
Em alguns casos clínicos a submersão de raízes é possível recorrendo a tratamento endodôntico com encerramento primário muitas vezes com interposição de um transplante de tecido conjuntivo43.
Este tipo de abordagem é bastante descrita na literatura como um método possível para a correta manutenção da eminência canina, contornos ósseos e tecido interproximal44.
No entanto, obedece a uma raiz sem patologia apical e ausência de cáries ou fraturas verticais, e requer também um controlo periódico do paciente para certificar que a raiz submersa não apresenta problemas.
A importância do sistema protéticoA colocação tridimensional de um implante tem que prever a manutenção da espessura da tábua óssea vestibular de pelo menos 2mm, para evitar possíveis recessões gengivais45.
O respeito destes parâmetros poderá evitar reabsorções ósseas marginais interproximais, com perda de PIP e consequente utilização de soluções protéticas limitadas.
Representa um desafio em qualquer uma das situações supracitadas o tipo de provisionalização (PV) que podemos executar.
É imperativo planear cuidadosamente a macro e microestética46.
A primeira refere-se á arquitetura facial e configuração do arco dentário, sendo a segunda responsável pelas características dentárias dos detalhes anatómicos, caracterizações intrínsecas, textura de superfície e biocompatibilidade dos tecidos periodontais e periimplantares.
Sendo que a situação mais comum se trata de pacientes que utilizam uma prótese removível prévia, esta poderá reapresentar a PV da 1ª fase de cicatrização gengival (se não fizer compressão nos tecidos que ponha em causa a regeneração óssea) e OI dos implantes, sempre que não seja possível uma solução estética/função imediata.
Logo que esta esteja concluída com êxito a OI dos implantes começamos a condicionar dos tecidos moles através de soluções suportadas aos implantes com o intuito de criar PIP e perfis de emergência quer nas zonas de implantes quer nas zonas com pônticos (PO).
Há que referir que nos casos de extrações simultâneas na zona de futuros PO a colocação de coroas provisórias, deverá ser executado com os PO intruídos 2,5mm no alvéolo pós-extraccional, sendo esta profundidade reduzida até 0,5mm a cada 4 semanas de modelação.
Para um correto modelamento dos tecidos moles este deverá obedecer a regras biológicas e prostodônticas a fim de evitar infeções e outros problemas.
É aconselhável evitar ao máximo as manobras de desaparafusar pilares de cicatrização já que interrompe a ligação dos hemidesmossomas a estes47. Está demonstrado que a repetição destas manobras provocam a migração apical do epitélio conjuntivo e um certo grau de reabsorção óssea marginal48.
É com a PV que se consegue antever o resultado final dos tecidos moles e integração estética e funcional.
Assim é fundamental que nas consultas de remodelação das coroas provisórias, elas exerçam um certo grau de pressão na zona do PO (visível com uma isquémia de 1min.), bem como uma continuidade de acrílico bem polido.
São revistos a cada consulta a análise facial e dento-facial do paciente dando especial relevo a: 1- exposição dentária em repouso, 2- evolução incisal, 3- linha do sorriso, 4- comissura labial, 5- linha interincisal e plano inciso-oclusal vs horizonte49.
Desde sempre a dualidade de um sistema de retenção aparafusado versus cimentado foi debatido na literatura.
Em próteses cimentadas (PC) ou aparafusadas (PA) a literatura não demonstra qualquer vantagem de um sistema sobre o outro na taxa de sucesso a longo prazo dos implantes.
A solução de PC apresenta o risco de desaparafusamento da mesoestrutura, sem descimentação da parte protética e também irritação tecidual por falta de remoção do cimento em excesso, entre outros.
As soluções de PA representam comodidade no colocar e retirar de trabalhos sendo a estética oclusal afetada pelo acesso do parafuso.
Num mesmo caso de 4 incisivos superiores é possível que exista uma combinação dos dois sistemas.
Há que referir que, sempre que seja possível, a melhor solução é aquela cuja resultante da força tenha o seu maior eixo coincidente/mais aproximado possível do maior eixo do implante, já que contactos não axiais aumentam os momentos de força sobre a crista óssea podendo originar reabsorções ósseas, fratura/desenroscar de parafusos/pilares e recessões gengivais secundárias a inflamações continuadas.
Recomenda-se o uso de materiais biocompatíveis, como o titânio e a cerâmica (á base de alumina e zircónio) pelas suas capacidade de integração tecidular50.
Função imediataUma situação desfavorável na zona do incisivos centrais superiores (quando comparado a um situação de reabilitação total) uma vez que, situando-se os implantes numa linha reta (linha que une as plataformas de implantes consecutivos) em zonas de movimentos excêntricos axiais origina a que não exista estabilização contra-lateral (ficando os implantes mais propensos a serem perdidos por excesso de carga), perdendo-se o efeito de férula51.
Na opção de reabilitação com 2 implantes torna-se imprudente a realização de uma prótese provisória em função imediata.
Ainda que completamente fora de oclusão, a fraca qualidade óssea da zona aliada ao pequeno diâmetro dos implantes (na maioria dos casos) e á grande área de superfície protética (2 implantes para 4 coroas) predispõe os implantes a uma força maior que os 150μm por cm2 levando-os ao insucesso e á fibrointegração52.
No caso de opção de 3 ou 4 implantes, devido a existir uma ratio superfície de contacto ósseo/elementos protéticos favorável, a função imediata é possível, ainda que arriscada pelo tipo de movimentos a que a zona está sujeita52.
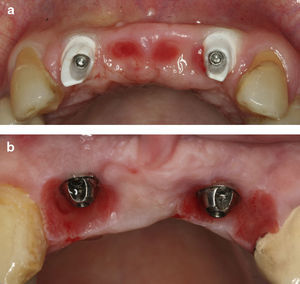
Opções terapêuticas para reabilitação implanto-suportada dos 4 incisivos superioresReabilitação com dois implantesSob o ponto de vista estético é a situação desejada, uma vez que podemos otimizar a arquitetura gengival sem implantes adjacentes (de pior prognóstico para a (PIP)). Esta modalidade permite trabalhar com pônticos (PO)/cantileveres (CV) para modelar tecidos moles.
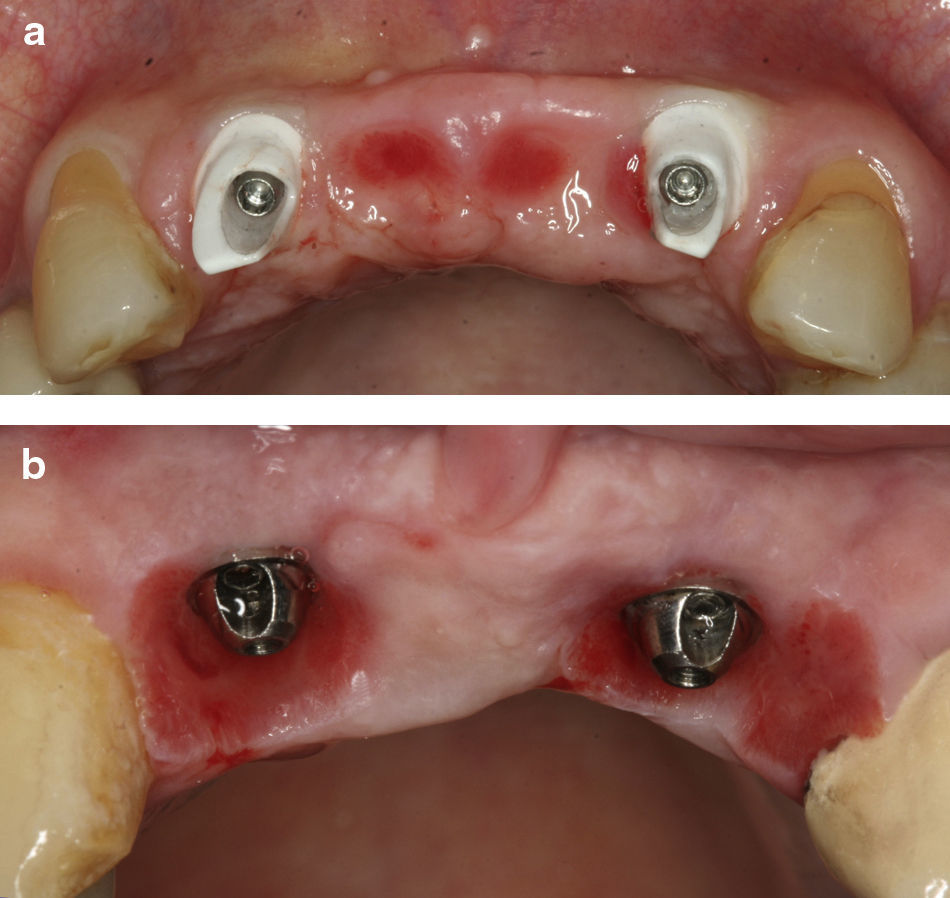
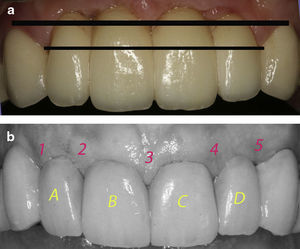
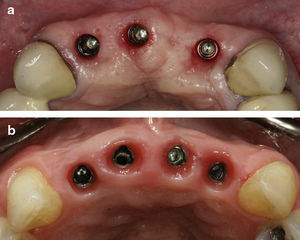
Normalmente opta-se por colocar implantes nas zonas A e D ou na zona A ou D e B ou C (fig. 1b) (desde que não sejam contínuos, para não termos implantes adjacentes)
É uma opção clínica para linhas de sorriso altas com biótipos gengivais finos associados a dentes triangulares, com PIP proeminentes onde a estética é fundamental e a criação da arquitetura de tecidos moles crítica.
É também uma opção que permite a colocação de dois mini-implantes em posições diferentes dos implantes finais para a colocação de PV fixa não comprometendo o leito implantar dessa zona.
Posição incisivos laterais (IL)É normalmente a opção de eleição (fig. 2a) devido ao facto, de aproveitar o aparelho de fibras supracrestais dos caninos adjacentes, para uma melhor posição da PIP identificadas com os números 1 e 5 nafigura 1b. No entanto esta regra obedece a alguns parâmetros biológicos estabelecidos nomeadamente a regra dos 5mm da crista alveolar ao ponto de contacto, pelo que é absolutamente necessário sondar periodontalmente e prever a quantidade de PIP a obter.
Em caso de perda de inserção periodontal é previsível uma PIP mais curta se não for realizada terapia adicional como a extrusão ortodôntica do canino.
Apesar de ser favorável sob o ponto de vista estético é sob o ponto de vista de colocação do implante desfavorável por, regra geral, existir uma concavidade acentuada nessa zona.
Se a disponibilidade óssea nativa permitir a colocação do implante numa primeira fase, quase sempre se têm de recorrer a técnicas de RO/tecidos moles para corrigir o defeito/concavidade da zona (mesmo que o implante fique nas 4 paredes ósseas)53.
É colocado um implante normalmente de diâmetro entre os 3mm a 3,75 (podendo ser maior) para não destruirmos a cortical vestibular, podendo neste caso ser usado um implante cónico para permitir uma bi-corticalização vestíbulo-lingual aumentando a estabilidade primária54.
Existe uma tendência natural a vestibularizar o implante devido à geometria do osso nativo, que pode originar duas situações.
1 - O implante é colocado com uma abordagem palatina, podendo o caso ser de PA mas com maior tendência á deiscência apical do implante
2- O implante é colocado na direção do osso nativo podendo o caso ser de PC em pilares retos ou angulados para corrigir o ângulo de colocação. Sob o ponto de vista de estabilidade do implante, existe menos probabilidade de deiscência, no entanto existe uma maior probabilidade de um perfil de emergência mais apical em relação ao dente adjacente (por vestibularização acentuada do implante), ou de dificuldades protéticas se o implante não for submerso o suficiente para permitir a colocação de um pilar infragengival.
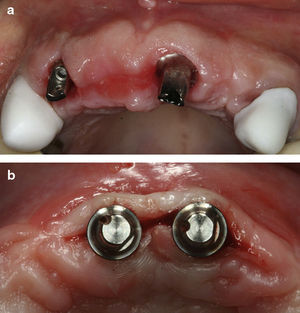
Se o implante estiver infra-crestal o suficiente, existe ainda a possibilidade de colocar um pilar intermédio angulado de modo a permitir executar um caso PA. (fig. 2b)
Sob o ponto de vista de estrutura temos dois PO simétricos nos dois incisivos centrais permitindo na arquitetura gengival alguma perda de PIP não percecionada pelo paciente, por ser na linha média.
A situação mais desfavorável é entre IL e IC onde existe uma condição de implante-PO que sob o ponto de vista de tecidos moles pode ser difícil de restituir uma PIP aceitável para o caso em questão.
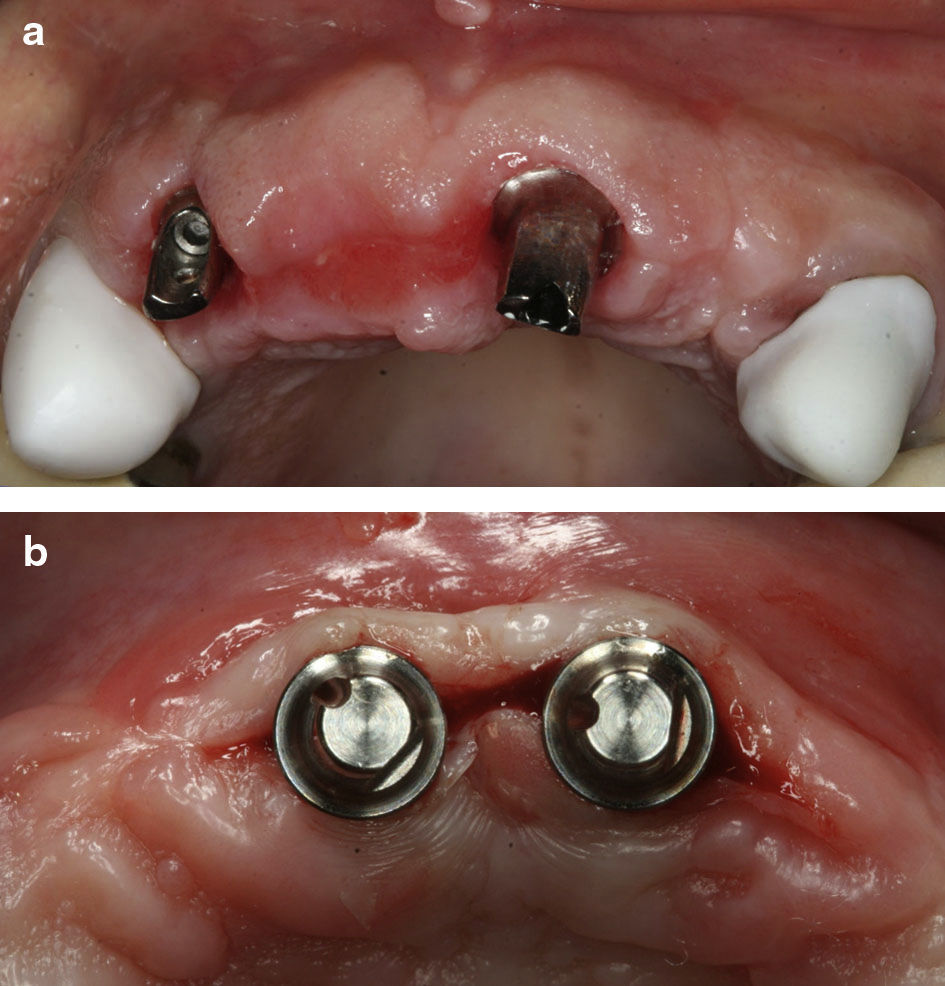
Posição incisivo lateral/central (ILC)Posição bastante utilizada (fig. 3a) quando a colocação de implante na zona de um dos IL é pouco previsível por deficiência acentuada de osso nativo.
Neste caso opta-se por colocar um implante na zona A ou D e outro na zona B ou C (fig. 1b) (desde que não sejam contíguos) para obtermos uma situação de implante-PO-implante-CV, sob o ponto de vista estético uma opção igual á anterior.
Neste caso as PIP 1 e 5 dos IL (fig. 1b) mantém o seu comprimento devido ás fibras supra crestais dos caninos permanecendo o problema da PIP 2 e 4 entre IL e IC que permanecerá 1mm mais curta.
Ainda nesta situação, entre IC¿s (por se encontrarem na linha média) não existe perceção de perda significativa (apesar de ela existir, e de ser maior do que na situação anterior) de PIP 3.
Normalmente pode-se utilizar um implante entre 3 a 4mm de diâmetro, devido á existência de uma maior disponibilidade óssea devido á emergência do foramen nasopalatino que permite um volume adjacente adequado.
Posição incisivo central/central (ICC)Posição utilizada (fig. 3b) quando a disponibilidade óssea é claramente insuficiente nas posições A e D (fig. 1b), porém existe osso na zona dos IC.
Sob o ponto de vista da arquitetura das PIP é uma situação semelhante ás duas anteriores exceto na zona central, que por termos dois implantes juntos, vamos ter uma PIP 5 curta (a pior das três situações de reabilitação com 2 implantes) que facilmente se disfarça com o encerramento apical do ponto de contacto entre os IC.
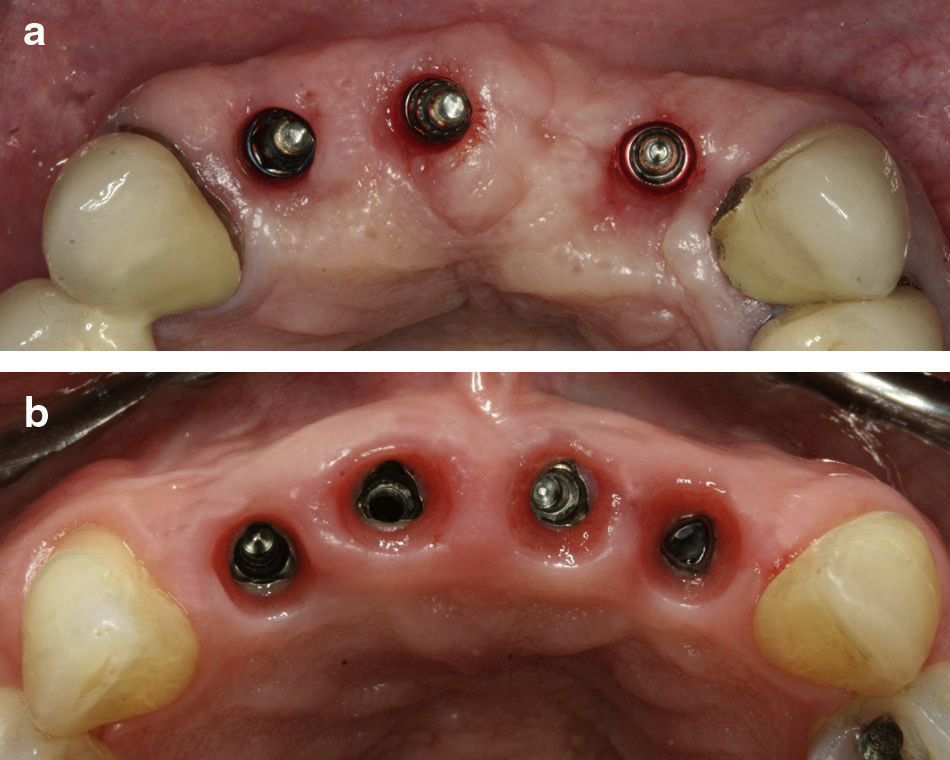
Reabilitação com três implantesSituação usada (fig. 4a) quando a função se têm de sobrepor á estética, nomeadamente em indivíduos com parafunção oclusal, desarmonias esqueléticas ou dentoalveolares, ausência de determinantes posteriores de oclusão ou de hipertrofias musculares.
Nestes casos necessitamos de proteger a OI e os componentes protéticos de fraturas.
O grande problema deste tipo de reabilitação é a de termos implantes adjacentes que comprometem o nível de PIP a obter.
Implantes adjacentes possuem uma dificuldade acrescida na regeneração da anatomia e estética interproximal55. Estudos mostram que a distância máxima entre a crista óssea e o ponto de contacto das coroas em dentes naturais, é de 5mm, para que em 98% das vezes exista uma PIP completa56. Entre dois implantes consecutivos essa distância desce para 3mm o que nos obriga muitas vezes a fechar o ponto de contacto, reduzindo o tamanho da PIP comprometendo a estética57. Entre implante e dente a presença de PIP está dependente da altura da crista óssea ditada pelo dente – mantêm-se a regra dos 5mm58.
Acrescido a isso, no quadrante oposto (entre IL e IC) iremos ter uma situação de implante-PO ou implante-CV (dependendo se o implante se encontra no IC ou no IL) que permite 1mm mais de PIP, podendo o caso ficar assimétrico por assimetria da PIP ou os dentes mais quadrados na tentativa de encerramento apical do ponto de contacto para evitar triângulos negros.
A situação é menos “grave” em situações de linhas de sorriso baixas e biótipos gengivais espessos.
É uma situação que requer uma análise prostodôntica prévia.
Reabilitação com quatro implantesUma situação de compromisso da estética (fig. 4b) da PIP devido a termos 4 implantes adjacentes.
As PIP 1 e 5 (fig. 1b) mantém-se devido aos caninos, mas todas as outras ficam influenciadas.
Entre IC mantém-se a simetria da linha média pelo que a estética mais uma vez encontra-se comprometida na PIP 2 e 4 entre IC e IL
Sob o ponto de vista de OI e de segurança prostodôntica é a situação desejável, uma vez que uma estrutura única permite resistir ás forças de deflexão e cisalhamento.
Apesar de comprometer as PIP é no entanto a única situação que permite a reabilitação unitária dos 4 incisivos sem ter de recorrer a PO ou CV.
É uma situação para linhas de sorriso baixas com pacientes de exercício muscular intenso ou de parafunção.
Pode ser também uma opção para pacientes que queiram ter peças prostodônticas individualizadas. Uma modalidade possível uma vez a que a literatura parece mostrar que para estruturas unidas ou não, os níveis ósseos marginais e as complicações prostodônticas parecem ser similares (no entanto carece de validade cientifica)59.
DiscussãoA reabilitação implanto-suportada da zona 4 incisivos superiores é extremamente importante para o paciente uma vez que para além de ser funcional é sob o ponto de vista estético muito importante.
É necessário o correto planeamento destes casos clínicos e conhecer as limitações e indicações da reabilitação com implantes.
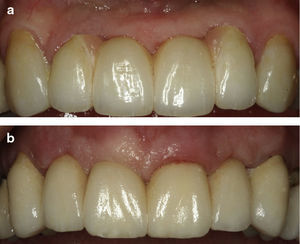
Do ponto de vista estético a zona mais difícil de mimetizar os contornos ósseos e gengivais, em todas as modalidades apresentadas, é a zona entre IL e IC. (fig. 5a)
Esta problemática está de acordo com a literatura atual, demonstrada por vários autores. Hoje em dia debate-se e investiga-se formas de superar a perda óssea nomeadamente com a mudança de plataforma, de novas superfícies e macrogeometria.
Hoje em dia é aceite que com implantes com PS integrado a perda de osso interproximal seja menor e com isso uma PIP mais longa60.
A PIP nesta zona vai ser, de modo geral, mais curta que a entre IL e canino (se não existir perda óssea nesta zona).
A zona entre IC¿s existe espaço para uma PIP mais curta (na maioria das situações) com pontos de contacto mais apicais associados a dentes mais quadrados uma vez que a simetria normal dessa zona disfarça essa perda. (fig. 5b)
La Vacca61 demonstrou que para o paciente a perda de simetria entre IL e IC é muito mais problemática do que a entre IC′s.
A implantologia sob o ponto de vista de criação de tecido interproximal ainda é deficiente, dai a responsabilidade de escolher o correcto plano de tratamento apropriado para a correta resolução do caso clínico.
Se juntarmos a isso os problemas e limitações da RO podemos ter um caso de insucesso difícil de resolver.
ConclusõesA reabilitação da zona estética anterior requer uma integração de dentes e gengiva, que é muito difícil de reproduzir com implantes endósseos.
Novos métodos de regeneração como a utilização de BMP′s (bone morphogenic proteins) ou de células estaminais podem ajudar, no futuro, a restabelecer a anatomia perdida.
A regeneração vertical de tecidos é, segundo a literatura mais atual imprevisível e técnico-dependente pelo que, a maioria dos casos são resolvidos com a perícia do técnico de laboratório e dos materiais protéticos de substituição gengival o que é claramente insuficiente para a maioria das expectativas do paciente.
As únicas decisões que podem interferir com uma parte do sucesso da reabilitação é onde, como e que implantes podemos usar.
Dai ser de extrema importância conhecer os limites da implantologia moderna para resolver os casos de 4 incisivos superiores.
Um caso com dentes presentes é de uma maneira geral mais previsível do que um caso de 4 incisivos superiores com dentes perdidos à vários anos.
Conflito de interessesOs autores declaram não haver conflito de interesses.
Os autores agradecem á Dra. Elena Cerviño pela colaboração prestada na parte de planeamento global e interação implante-ortodontia
Agradecem ainda a toda a equipa da Labimplante® pela perícia e astúcia na resolução destes casos clínicos.
O trabalho apresentado não foi patrocinado por qualquer companhia de implantes.