La comorbilidad entre depresión y enfermedades físicas es muy frecuente y tiene un impacto importante en el deterioro de la salud así como en la atención y tratamiento recibidos. Impulsado por las Sociedades Españolas de Psiquiatría y Psiquiatría Biológica, y la Sociedad Española de Médicos de Atención Primaria (SEMERGEN) se realizó un consenso sobre la salud física en el paciente con depresión, que de forma resumida se expone en el presente trabajo. La revisión de la literatura puso de manifiesto la elevada frecuencia en pacientes con depresión de trastornos cardiovasculares y trastornos endocrinometabólicos como la obesidad y la diabetes, de tal modo que en pacientes con depresión serían aplicables las recomendaciones de prevención primaria y secundaria establecidas para los individuos con riesgo cardiovascular o metabólico. También es frecuente la comorbilidad entre depresión y dolor crónico, que obliga a la detección activa de ambos trastornos y a una intervención terapéutica integral. La presencia de esta comorbilidad puede condicionar, aunque no impedir el tratamiento farmacológico en cuya elección se deberá tener en cuenta los efectos secundarios y las interacciones de los distintos antidepresivos. Por su parte, la psicoterapia puede contribuir a la recuperación integral del enfermo. Globalmente, en el proceso de atención al paciente con depresión y enfermedades físicas comórbidas es fundamental la coordinación del médico de atención primaria, el psiquiatra y otros especialistas o profesionales implicados.
Comorbidity between depression and physical illnesses is very common and has a significant impact on the health and management of the patient. With the support of the Sociedades Españolas de Psiquiatría y Psiquiatría Biológica, and Sociedad Española de Médicos de Atención Primaria (SEMERGEN) a consensus was prepared on physical health in patients with depression and is summarized in the present work. The literature review highlighted the high frequency of cardiovascular and endocrine-metabolic disorders in patients with depression such as diabetes and obesity, thus making the primary and secondary prevention recommendations for patients with cardiovascular or metabolic risk applicable to patients with depression. Comorbidity between depression and chronic pain is also frequent, and requires an integrated therapeutic approach. The presence of physical illness in patients with depression may condition, but not preclude, the pharmacological treatment; drug selection should take into account potential side-effect and drug-drug interactions. On the other hand, psychotherapy may contribute to the patient's recovery. Overall, coordination between the primary care physician, the psychiatrist and other health professionals involved is essential for the management of patients with depression and concomitant physical illness.
En España la depresión mayor es el trastorno mental más frecuente, con una prevalencia/año del 4% en población general1,2. La depresión está asociada a un grado importante de discapacidad. Así, en la población mundial las enfermedades neuropsiquiátricas constituyen el 28% de los años de vida ajustados por discapacidad, y el trastorno afectivo unipolar contribuye a una fracción importante de esta carga (10%)3. Incluso la depresión subclínica se asocia a un deterioro importante del estado de salud4. La carga de esta enfermedad, incluyendo el riesgo de suicidio, se prevé que siga aumentando en los próximos años5.
Como se señala más adelante, la comorbilidad entre depresión y enfermedades médicas es muy frecuente y esta asociación es bidireccional, de forma que la depresión puede ser causa o consecuencia de las mismas6. Los posibles mediadores de esta relación van desde factores biológicos (por ejemplo, inmunes, neuroendocrinos o inflamatorios) a determinados estilos de vida (por ejemplo, sedentarismo o una dieta inadecuada). Existen, además, factores determinantes comunes que podrían incrementar el riesgo de aparición de depresión y comorbilidad médica. Entre estos últimos se encuentran el nivel socioeconómico, problemas psicosociales, traumas infantiles, determinados rasgos psicológicos o características genéticas7.
Con independencia de la dirección de la relación entre depresión y enfermedades médicas, el impacto de esta comorbilidad es elevado. Cuando la depresión se presenta junto con otras enfermedades físicas el decremento en salud es superior al de la depresión sola, las enfermedades físicas aisladas e incluso al de las enfermedades físicas crónicas combinadas sin depresión. La presencia de esta comorbilidad dificulta la búsqueda de ayuda, el diagnóstico, la calidad de la atención recibida, y el tratamiento y la adherencia al mismo; además, afecta negativamente a los resultados del tratamiento de las enfermedades físicas, incluyendo un aumento de la mortalidad relacionada con la enfermedad7.
Existe un interés creciente entre los psiquiatras españoles respecto a la salud física en el paciente con trastornos mentales8–10. El proyecto que se presenta en este trabajo fue impulsado por las Sociedades Españolas de Psiquiatría y Psiquiatría Biológica y la Sociedad Española de Médicos de Atención Primaria (SEMERGEN), con el objetivo de realizar un consenso sobre la salud física en el paciente con depresión. Con este fin se realizó una revisión de la literatura y reuniones con expertos para llegar a un decálogo final de recomendaciones sobre la prevención, diagnóstico e intervención de las enfermedades médicas asociadas a depresión. Con la difusión de este decálogo se pretende contribuir a mejorar el tratamiento y la calidad asistencial de los pacientes con depresión y comorbilidad médica asociada en nuestro medio.
Material y métodosEste documento de consenso ha sido avalado por la Sociedad Española de Psiquiatría, Sociedad Española de Psiquiatría Biológica y la Sociedad Española de Médicos de Atención Primaria, y ha contado con la participación de la Fundación Española de Psiquiatría y Salud Mental. Para su elaboración, las Sociedades participantes a través de sus representantes (JB, JG, JSR, FL y EZB) propusieron y formaron un Comité Científico multidisciplinario, constituido por 6 psiquiatras, 5 médicos de atención primaria, un farmacólogo y un psicólogo. El Comité Científico, a su vez, seleccionó un grupo de 25 expertos, especialistas en psiquiatría (13), atención primaria (10) y en epidemiología/metodología de la investigación (2). Los psiquiatras y médicos de atención primaria participantes fueron seleccionados en función de su experiencia e interés en la salud física del paciente con un trastorno mental y en los trastornos mentales, respectivamente.
Revisión de la literatura especializadaCon el fin de elaborar el documento de consenso, se realizó una revisión de la literatura médica especializada relativa a la depresión como factor de riesgo en el desarrollo de diferentes enfermedades físicas.
La búsqueda bibliográfica se llevó a cabo en Medline e incluyó los estudios publicados hasta mayo de 2011. Para ser incluidos en la revisión, los estudios debían ser longitudinales, comparativos y que evaluaran el papel de la depresión en el desarrollo de comorbilidad médica.
Reuniones de consenso multidisciplinariasUtilizando como base la revisión de la literatura realizada, los expertos valoraron el impacto de la depresión y comorbilidad médica asociada, los posibles mecanismos patogénicos que explican esta comorbilidad y las implicaciones que pudiera tener en la conducta diagnóstica y terapéutica ante estos pacientes. Con esta información, el Comité Científico estableció una serie de recomendaciones para mejorar la calidad asistencial de los pacientes con depresión y enfermedades médicas, que fueron presentadas al grupo de expertos en una reunión de consenso multidisciplinaria. Durante la reunión se organizaron grupos de trabajo que discutieron la evidencia y recomendaciones presentadas por el Comité Científico. En la sesión plenaria que cerraba la reunión, los grupos de trabajo presentaron sus conclusiones que fueron debatidas con el resto de los participantes e incorporadas en un primer borrador del documento de consenso.
En una segunda reunión, el Comité Científico discutió el primer borrador del documento de consenso que sintetizó en un decálogo. Este decálogo fue de nuevo revisado por el grupo de expertos y sus comentarios incorporados por el Comité Científico en la versión final. En este trabajo se sintetiza la revisión realizada por el Comité Científico que se utilizó como base para establecer las conclusiones finales que se presentan en forma de decálogo de recomendaciones.
ResultadosEnfermedades médicas y depresión asociadaLa prevalencia de depresión en pacientes con enfermedades médicas es mayor que en la población general, alcanzando globalmente cifras superiores al 20%11. Esta elevada prevalencia puede explicarse, al menos en parte, por los efectos secundarios de algunos tratamientos o el efecto negativo que la discapacidad asociada a algunas enfermedades produce sobre el estado de ánimo. La fisiopatología de algunas enfermedades médicas también puede tener un papel en el desarrollo de la depresión, como ocurre con algunos trastornos neuroendocrinos o autoinmunes12. Todo ello explicaría el aumento de riesgo de depresión observado en pacientes con enfermedades médicas, en especial aquellos que padecen procesos crónicos, como es el caso de la diabetes, el cáncer o la artrosis13–15.
La depresión en pacientes con enfermedades médicas tiene un importante impacto en el empeoramiento del pronóstico de la enfermedad somática asociada, como se ha podido observar en enfermedades neurológicas, cardiovasculares y metabólicas12. Además, la depresión tiene un impacto negativo en la adherencia al tratamiento, en la capacidad funcional y en la calidad de vida del paciente. Todo ello supone, en muchas ocasiones, un incremento del tiempo de hospitalización y de la utilización de otros recursos sanitarios, lo que conlleva un incremento del gasto sanitario12.
En el contexto de la atención primaria de salud, la depresión está infradiagnosticada. Así, algunos estudios en nuestro medio señalan que solo un 20% de los pacientes con depresión mayor son identificados como tales en el ámbito de atención primaria16. El hecho de que los síntomas psicológicos no estén incluidos en la exploración habitual, la falta de recursos para realizar una anamnesis completa y el estigma negativo asociado a la depresión, así como el solapamiento de síntomas depresivos con determinados trastornos médicos, dificultan el diagnóstico de la depresión en atención primaria12.
Para mejorar la identificación de la depresión en atención primaria, sería conveniente realizar un cribado de depresión que se ajustara a los recursos y tiempo disponibles en este entorno. Para ello el grupo de expertos propone un cuestionario breve de 2 preguntas basadas en la Entrevista Neuropsiquiátrica Internacional MINI que exploran los 2 síntomas principales de depresión (tabla 1). Un valor positivo en cualquiera de ellas se podría considerar suficiente para tener un alto grado de sospecha de depresión. En enfermedades crónicas graves, como el cáncer o enfermedades neurológicas degenerativas, se subraya, además, la importancia de la monitorización del riesgo de suicidio12. La aparición de nuevos sistemas de clasificación, como el CIE-11, también puede contribuir a la mayor detección de la depresión en atención primaria17.
Cuestionario de cribado de la depresión
| A1 | En el transcurso de las dos últimas semanas ¿se ha sentido particularmente triste, decaído(a), la mayor parte del tiempo, a lo largo de día y esto casi todos los días? | □ No□ Sí |
| A2 | En el transcurso de las dos últimas semanas ¿ha tenido, casi todo el tiempo, el sentimiento de no tener ganas de nada, de haber perdido el interés o el placer en cosas que habitualmente le agradaban? | □ No□ Sí |
| ¿Respuesta de A1 o A2 ha sido «Sí»? Considerar cribado positivo. |
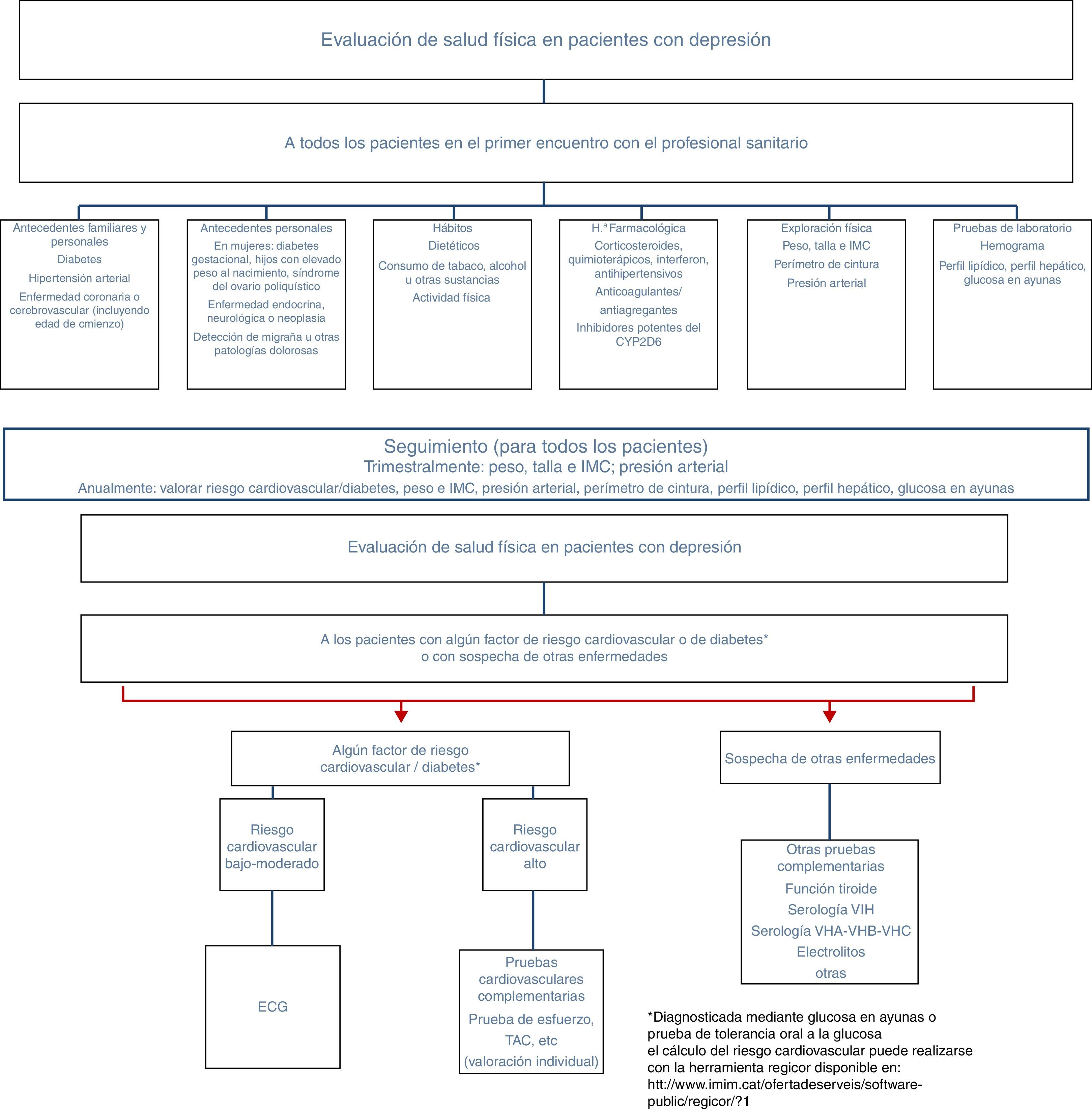
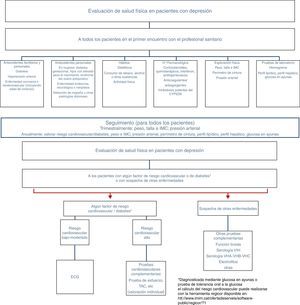
Como se ha comentado anteriormente, la prevalencia de pacientes con depresión y enfermedades médicas es elevada y la asociación entre ambas es bidireccional. Aunque son más comunes los estudios de depresión como consecuencia de las enfermedades crónicas, la relación inversa también se ha puesto de manifiesto en estudios longitudinales de base poblacional en los cuales los pacientes con diagnóstico de depresión presentaban un mayor grado de discapacidad y riesgo de padecer determinadas enfermedades médicas en comparación con la población general sin depresión18–21. Para la detección de los trastornos médicos que con más frecuencia se asocian a depresión o a sus factores de riesgo se propone un estudio somático que debería realizarse en los pacientes con depresión (fig. 1). En los siguientes apartados desglosamos el papel de la depresión como factor de riesgo de enfermedades médicas centrándonos en las patologías en las que la relación está mejor establecida: enfermedades cardiovasculares, alteraciones metabólicas y dolor crónico.
Recomendaciones para la evaluación física del paciente con depresión. ECG: electrocardiograma; IMC: índice de masa corporal; TAC: tomografía axial computarizada; VHA: virus de la hepatitis A; VHB: virus de la hepatitis B; VHC: virus de la hepatitis C; VIH: virus de la inmunodeficiencia humana.
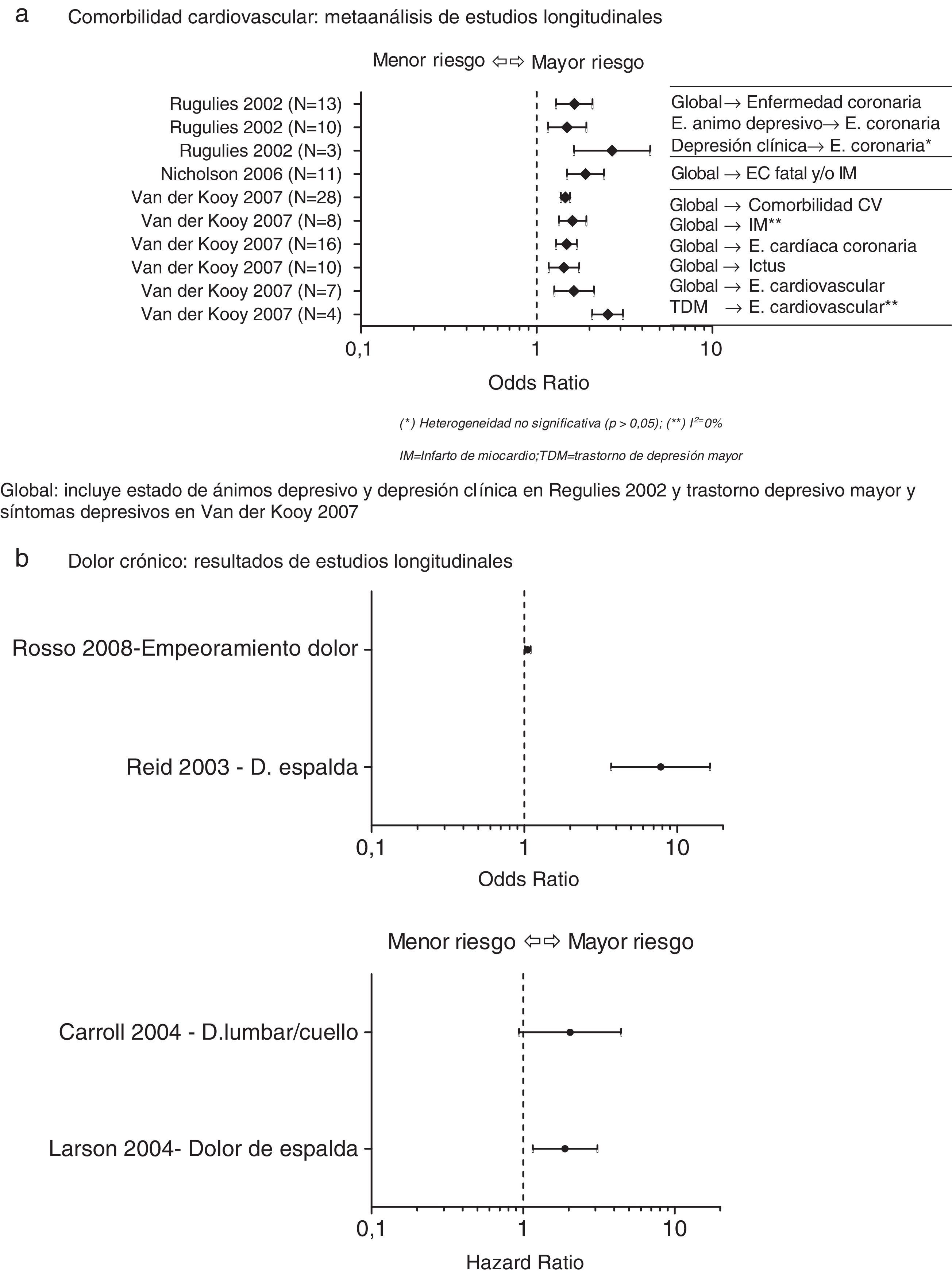
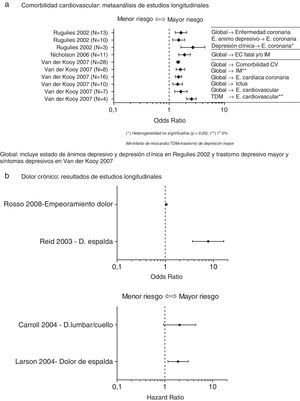
La prevalencia de depresión en pacientes con enfermedad cardiovascular es desproporcionadamente elevada en comparación con la población general, alcanzando el 50% en pacientes recientemente ingresados para intervención quirúrgica de by-pass coronario o por un síndrome coronario agudo22. Los resultados de diversos estudios longitudinales ponen de manifiesto que la depresión es un factor independiente de riesgo cardiovascular. En la figura 2 se presentan los resultados de los metaanálisis de estudios longitudinales identificados en la revisión bibliográfica que evalúan la relación entre depresión y enfermedad cardiovascular23–25(fig. 2a).
Depresión como factor de riesgo de enfermedades médicas.a. Comorbilidad cardiovascular: metaanálisis de estudios longitudinales. Global: incluye estado de ánimos depresivo y depresión clínica en Regulies 2002 y trastorno depresivo mayor y síntomas depresivos en van der Kooy 2007. b. Dolor crónico: resultados de estudios longitudinales. CV: cardiovascular; IM: infarto de miocardio; TDM: trastorno de depresión mayor.
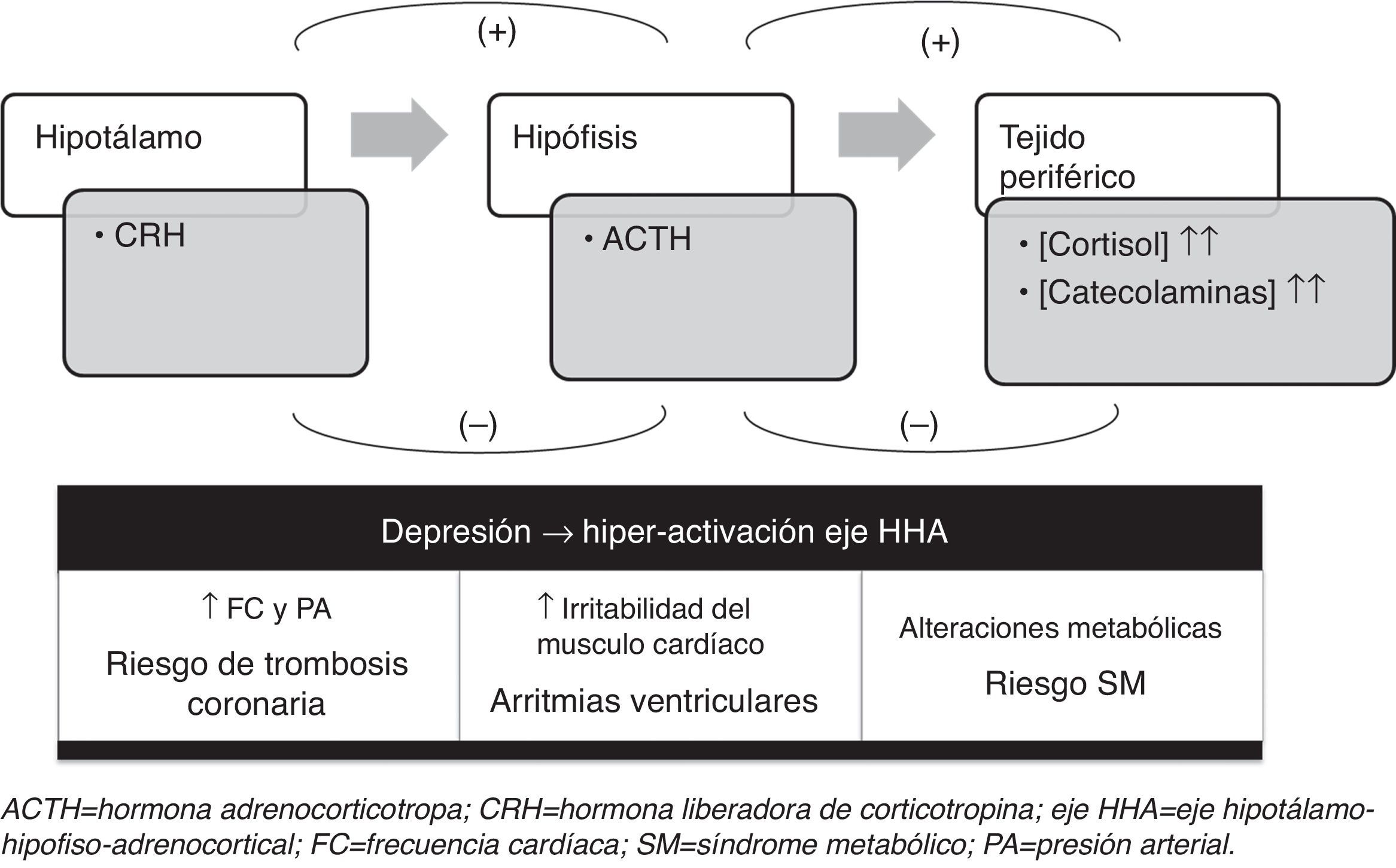
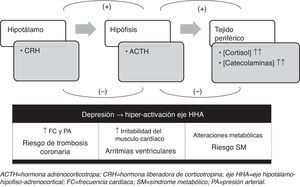
Los motivos que podrían explicar la comorbilidad de depresión y enfermedad cardiovascular giran en torno a 3 tipos de mecanismos: biológicos, psicosociales y estilo de vida. Dentro de los mecanismos biológicos, las alteraciones del eje hipotálamo-hipofisoadrenocortical (HHA) parecen tener un papel clave. En periodos de estrés y en la depresión se produce una hiperactivación del eje HHA, dando lugar a una estimulación del sistema nervioso simpático, un incremento de las catecolaminas circulantes (adrenalina y noradrenalina) y del cortisol sérico. Todo ello provoca un desequilibrio entre la actividad simpática y parasimpática, que, en el sistema cardiovascular, se traduce en un incremento de la frecuencia cardíaca, presión sanguínea, irritabilidad del músculo cardíaco y alteraciones metabólicas (fig. 3)22. Además de las alteraciones del eje HHA, existen otros mecanismos biológicos que podrían estar relacionados con la asociación entre depresión y enfermedad cardiovascular, como son: las alteraciones en la función plaquetaria descritas en pacientes con depresión, que podrían estar involucradas en la patogenia de manifestaciones agudas de las enfermedades cardiovasculares, o el aumento de factores inflamatorios plasmáticos (interleucina 6, anti-TNFα y proteína C reactiva)22.
La comorbilidad entre depresión y enfermedades cardiovasculares tiene un impacto negativo, no solo por sus repercusiones sobre la calidad de vida y la discapacidad del paciente, sino también por factores relacionados con la supervivencia y mortalidad tras incidentes cardiovasculares agudos y el posible riesgo de aparición de nuevos eventos cardiovasculares. Además la depresión dificulta la adherencia al tratamiento y el seguimiento de programas de rehabilitación, y limita la reincorporación del paciente a las actividades de la vida diaria. Todo ello implica un incremento de la utilización de los recursos sanitarios y costes asociados22.
Por todo ello, como hemos comentado anteriormente, la depresión debe ser considerada un factor de riesgo cardiovascular independiente, y esto implica la necesidad de evaluar el riesgo cardiovascular en pacientes con depresión. Esta evaluación debe realizarse mediante la utilización de guías clínicas y protocolos existentes para valorar el riesgo cardiovascular y debe tener como objetivo tanto la prevención primaria de enfermedades cardiovasculares como la prevención secundaria de complicaciones tras un evento previo22.
Trastornos endocrinos y metabólicos secundarios a depresiónLa prevalencia de depresión asociada a trastornos endocrinometabólicos, como por ejemplo la diabetes, es elevada y superior a la prevalencia de depresión en la población general26. En concreto, la prevalencia de depresión en pacientes con diabetes es 2 a 3 veces mayor que en población general, y, de nuevo, la relación entre ambas parece ser bidireccional26.En un metaanálisis realizado con 9 estudios longitudinales que evaluaban el riesgo de diabetes en pacientes con depresión se observó un incremento moderado aunque significativo del riesgo de diabetes asociado a depresión (riesgo relativo=1,37; intervalo de confianza [IC] 95%: 1,14-1,63)27. No obstante, la heterogeneidad entre estudios fue significativa (Q=18,3; p=0,02), por lo que no se puede concluir que los estudios incluidos en el metaanálisis representen a una misma población27.
En el caso del síndrome metabólico, también hay variabilidad entre los estudios longitudinales realizados, entre otros motivos por las distintas definiciones de síndrome metabólico utilizadas28–31. A pesar de ello, en ninguno de estos estudios individuales se observa un claro aumento de riesgo de síndrome metabólico asociado a depresión; solo se identificó un cierto aumento de riesgo de síndrome metabólico (definido con los criterios del National Cholesterol Education Program Adult Panel III en las mujeres con depresión [odds ratio=2,5; IC 95%: 1,2-5,2]30.
Con respecto al riesgo de obesidad, los resultados de un metaanálisis realizado con 4 estudios asociaron la depresión con una mayor posibilidad de desarrollo de obesidad (odds ratio =1,40; IC 95%: 1,15-1,71)]. Aunque la heterogeneidad entre estudios no fue significativa (p=0,19), no se puede descartar que esta ausencia de significación estadística fuera por la falta de potencia (solo se incluyeron 4 estudios)32. En otro metaanálisis que incluía un número mayor de estudios (N=22), también se obtuvo un tamaño del efecto similar para la asociación entre depresión y obesidad (odds ratio de 1,47; IC 95%: 1,16-1,85), con una heterogeneidad significativa entre estudios (p<0,01)33.
Además de las alteraciones neurohormonales mediadas por la disregulación del eje HHA, ya descritas previamente, y el estilo de vida no saludable de los pacientes con depresión, los efectos secundarios de los tratamientos antidepresivos también pueden contribuir a un aumento del riesgo de alteraciones endocrinometabólicas26,34,35. En este contexto, debe considerarse el aumento de peso producido por determinados antidepresivos y valorar la utilización de intervenciones para las enfermedades endocrinometabólicas que frenen este aumento de peso, como sería el caso de metformina para el tratamiento de la diabetes26.
Depresión como factor de riesgo de dolor crónicoLa prevalencia de depresión y dolor crónico es elevada en el ámbito de atención primaria (56%) y alcanza cifras todavía más elevadas en el ámbito de atención especializada (50-69%)36.
Aunque la existencia de una relación entre dolor y depresión está clara, existen distintas hipótesis respecto a la dirección de esta relación. Algunas consideran que la depresión podría ser un antecedente del dolor, aunque son pocos los estudios que han podido validar esta teoría. De hecho, en la revisión de la literatura realizada se identificaron estudios longitudinales con resultados contradictorios. En algunos de ellos se observa una fuerte asociación aunque con poca precisión37, en otros la asociación resultó más moderada aunque la estimación era más precisa38, y finalmente en otros no se demostró asociación alguna39,40 (fig. 2b). Por el contrario, la hipótesis opuesta, la que considera la depresión como una consecuencia del dolor, fue demostrada en un metaanálisis en el cual se confirmó que la depresión es más frecuente en pacientes de dolor crónico que en controles sanos36. Por último, existe una tercera hipótesis que sugiere la existencia de mecanismos patogénicos comunes. Esta hipótesis considera que el dolor y la depresión son procesos independientes que comparten un mecanismo común que puede llevar a la aparición de cualquiera de los 2 sin existir una relación causal entre ambos. La mayoría de las teorías que van en esta dirección incluyen los mecanismos de acción del eje HHA36.
Dado el elevado grado de discapacidad asociado a la comorbilidad de dolor crónico y depresión, y con independencia de la dirección de esta asociación, sería recomendable realizar una evaluación objetiva del dolor en pacientes con depresión mediante instrumentos adecuados (como por ejemplo, escalas analógicas visuales). Además, se debe considerar una intervención terapéutica integral, en la que se contemplen las distintas posibilidades de tratamiento farmacológico y no farmacológico36.
Depresión y otros problemas de saludLa depresión se ha asociado a otros problemas de salud física. En el caso de la osteoporosis, la evidencia disponible sobre el papel de la depresión como factor causal es heterogénea y no concluyente41. Lo mismo ocurre con el impacto de la depresión materna como factor de riesgo de complicaciones perinatales42–46. Respecto al cáncer, ninguno de los estudios longitudinales identificados en la revisión demuestra que la depresión tenga un claro papel como factor de riesgo de aparición de cáncer47–55.
Por otra parte, existe un interés creciente por la relación entre la depresión y la inflamación. En 2 metaanálisis recientes se ha encontrado que las personas con depresión en comparación con personas sin depresión presentan un aumento de algunos marcadores inflamatorios como la proteína C reactiva, la interleucina 6 y el TNFα56,57. La presencia de esta disregulación inmune podría explicar la comorbilidad entre depresión y algunas enfermedades físicas como las alteraciones cardíacas o la diabetes58. Algunos factores pueden afectar a esta relación entre depresión y alteraciones inflamatorias. Así, los hombres con un inicio más tardío de la depresión podrían presentar un riesgo mayor59, aunque, de acuerdo a otros estudios, el papel del sexo no está del todo claro57,60. Los pacientes con un trastorno más grave o crónico también podrían mostrar un mayor nivel de inflamación61,62. Finalmente, el tratamiento antidepresivo podría afectar de forma diferencial a los niveles de inflamación, con los inhibidores selectivos de la recaptación de serotonina asociándose a una disminución de algunos de estos marcadores63, y los inhibidores de la recaptación de serotonina y noradrenalina y los tricíclicos con un incremento de los niveles de inflamación58,59,64.
Para abordar la comorbilidad médica asociada a depresión en el ámbito de atención primaria, se discutió acerca del estigma negativo asociado a la depresión y a los distintos aspectos de su tratamiento. Para tratar de eliminar este estigma, es importante sensibilizar a los profesionales e impulsar la comunicación entre psiquiatras y médicos de atención primaria. De igual forma es importante mejorar la comunicación médico-paciente a través de una entrevista clínica adecuada y facilitar a los pacientes que lo requieran técnicas de afrontamiento y refuerzo positivo65.
Tratamiento antidepresivo y salud físicaA la hora de elegir el tratamiento antidepresivo para pacientes con comorbilidad médica asociada, se deben considerar 2 aspectos fundamentales: por un lado, los efectos secundarios del antidepresivo en relación con dicha enfermedad somática, y por otro, las posibles interacciones del antidepresivo con los fármacos empleados para el tratamiento de la enfermedad física. Es importante resaltar que esta situación puede condicionar la elección del fármaco antidepresivo pero no impedir la utilización de un tratamiento farmacológico cuando este se considere indicado.
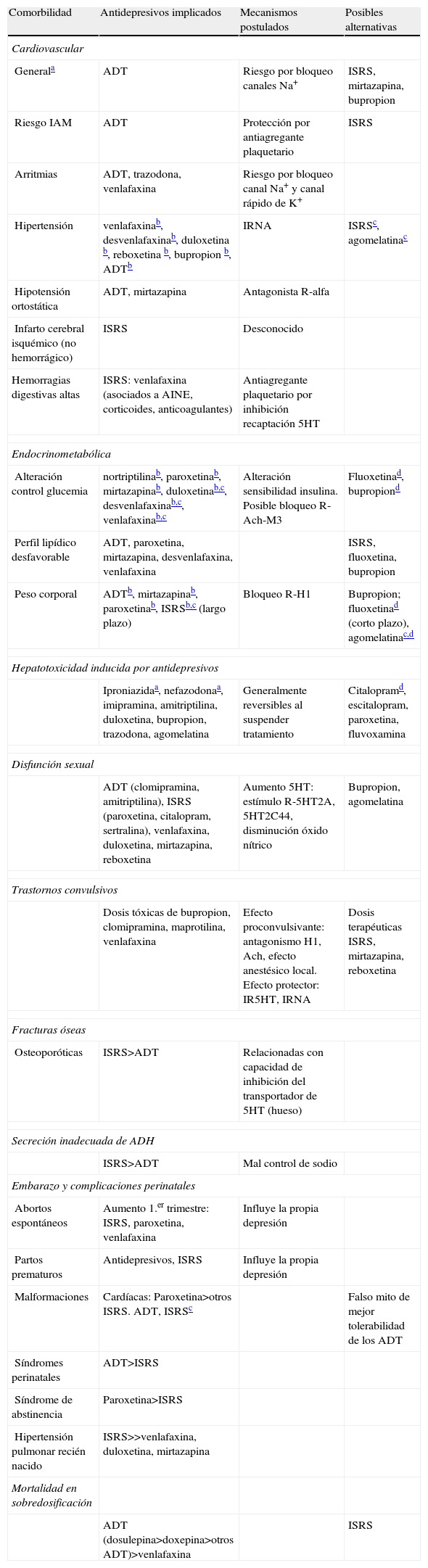
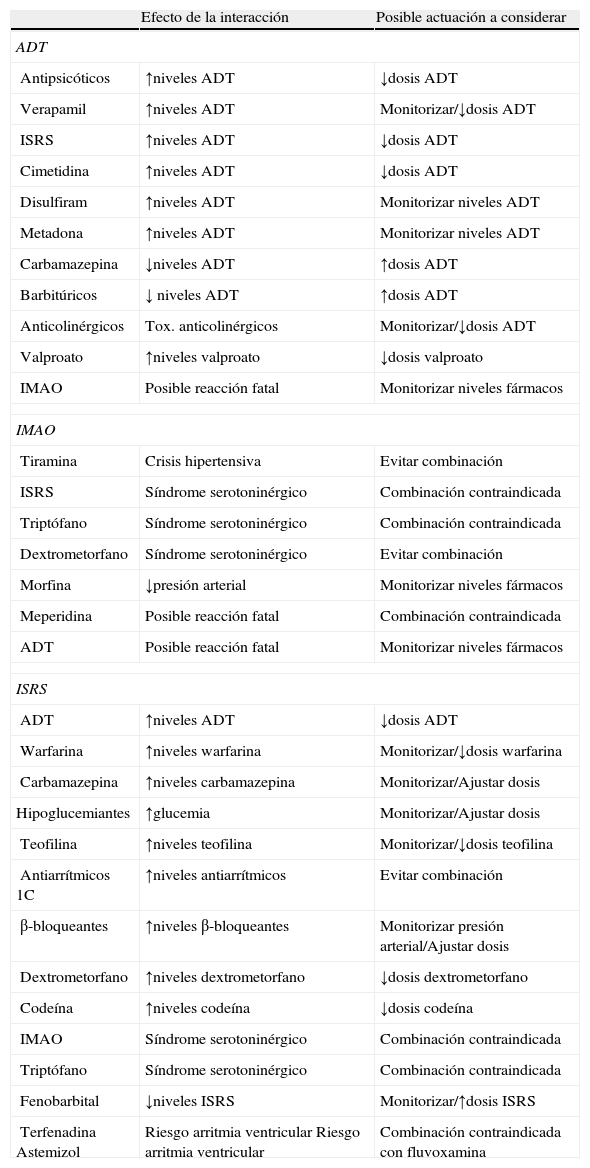
En la tabla 2 se resumen los efectos secundarios de los antidepresivos más comunes según la patología comórbida asociada. En los casos en los que se dispone de evidencia suficiente, se incluyen además los posibles mecanismos implicados y las diferentes alternativas que se podrían considerar para cada caso66. Con respecto a las posibles interacciones de los tratamientos antidepresivos con otros fármacos, en la tabla 3 se resume el efecto de las interacciones más relevantes observadas con antidepresivos tricíclicos, inhibidores de la mono-amino-oxidasa e inhibidores selectivos de la recaptación de serotonina, así como las alternativas que se podría considerar en estas situaciones66.
Efectos secundarios de los antidepresivos
| Comorbilidad | Antidepresivos implicados | Mecanismos postulados | Posibles alternativas |
| Cardiovascular | |||
| Generala | ADT | Riesgo por bloqueo canales Na+ | ISRS, mirtazapina, bupropion |
| Riesgo IAM | ADT | Protección por antiagregante plaquetario | ISRS |
| Arritmias | ADT, trazodona, venlafaxina | Riesgo por bloqueo canal Na+ y canal rápido de K+ | |
| Hipertensión | venlafaxinab, desvenlafaxinab, duloxetina b, reboxetina b, bupropion b, ADTb | IRNA | ISRSc, agomelatinac |
| Hipotensión ortostática | ADT, mirtazapina | Antagonista R-alfa | |
| Infarto cerebral isquémico (no hemorrágico) | ISRS | Desconocido | |
| Hemorragias digestivas altas | ISRS: venlafaxina (asociados a AINE, corticoides, anticoagulantes) | Antiagregante plaquetario por inhibición recaptación 5HT | |
| Endocrinometabólica | |||
| Alteración control glucemia | nortriptilinab, paroxetinab, mirtazapinab, duloxetinab,c, desvenlafaxinab,c, venlafaxinab,c | Alteración sensibilidad insulina. Posible bloqueo R-Ach-M3 | Fluoxetinad, bupropiond |
| Perfil lipídico desfavorable | ADT, paroxetina, mirtazapina, desvenlafaxina, venlafaxina | ISRS, fluoxetina, bupropion | |
| Peso corporal | ADTb, mirtazapinab, paroxetinab, ISRSb,c (largo plazo) | Bloqueo R-H1 | Bupropion; fluoxetinad (corto plazo), agomelatinac,d |
| Hepatotoxicidad inducida por antidepresivos | |||
| Iproniazidaa, nefazodonaa, imipramina, amitriptilina, duloxetina, bupropion, trazodona, agomelatina | Generalmente reversibles al suspender tratamiento | Citalopramd, escitalopram, paroxetina, fluvoxamina | |
| Disfunción sexual | |||
| ADT (clomipramina, amitriptilina), ISRS (paroxetina, citalopram, sertralina), venlafaxina, duloxetina, mirtazapina, reboxetina | Aumento 5HT: estímulo R-5HT2A, 5HT2C44, disminución óxido nítrico | Bupropion, agomelatina | |
| Trastornos convulsivos | |||
| Dosis tóxicas de bupropion, clomipramina, maprotilina, venlafaxina | Efecto proconvulsivante: antagonismo H1, Ach, efecto anestésico local. Efecto protector: IR5HT, IRNA | Dosis terapéuticas ISRS, mirtazapina, reboxetina | |
| Fracturas óseas | |||
| Osteoporóticas | ISRS>ADT | Relacionadas con capacidad de inhibición del transportador de 5HT (hueso) | |
| Secreción inadecuada de ADH | |||
| ISRS>ADT | Mal control de sodio | ||
| Embarazo y complicaciones perinatales | |||
| Abortos espontáneos | Aumento 1.er trimestre: ISRS, paroxetina, venlafaxina | Influye la propia depresión | |
| Partos prematuros | Antidepresivos, ISRS | Influye la propia depresión | |
| Malformaciones | Cardíacas: Paroxetina>otros ISRS. ADT, ISRSc | Falso mito de mejor tolerabilidad de los ADT | |
| Síndromes perinatales | ADT>ISRS | ||
| Síndrome de abstinencia | Paroxetina>ISRS | ||
| Hipertensión pulmonar recién nacido | ISRS>>venlafaxina, duloxetina, mirtazapina | ||
| Mortalidad en sobredosificación | |||
| ADT (dosulepina>doxepina>otros ADT)>venlafaxina | ISRS | ||
ADT: antidepresivos tricíclicos; AINE: antiinflamatorios no esteroideos; IAM: infarto agudo de miocardio; IRNA: inhibición de la recaptación de noradrenalina; ISRS: inhibidores selectivos de la recaptación de la serotonina.
Interacciones de los tratamientos antidepresivos
| Efecto de la interacción | Posible actuación a considerar | |
| ADT | ||
| Antipsicóticos | ↑niveles ADT | ↓dosis ADT |
| Verapamil | ↑niveles ADT | Monitorizar/↓dosis ADT |
| ISRS | ↑niveles ADT | ↓dosis ADT |
| Cimetidina | ↑niveles ADT | ↓dosis ADT |
| Disulfiram | ↑niveles ADT | Monitorizar niveles ADT |
| Metadona | ↑niveles ADT | Monitorizar niveles ADT |
| Carbamazepina | ↓niveles ADT | ↑dosis ADT |
| Barbitúricos | ↓ niveles ADT | ↑dosis ADT |
| Anticolinérgicos | Tox. anticolinérgicos | Monitorizar/↓dosis ADT |
| Valproato | ↑niveles valproato | ↓dosis valproato |
| IMAO | Posible reacción fatal | Monitorizar niveles fármacos |
| IMAO | ||
| Tiramina | Crisis hipertensiva | Evitar combinación |
| ISRS | Síndrome serotoninérgico | Combinación contraindicada |
| Triptófano | Síndrome serotoninérgico | Combinación contraindicada |
| Dextrometorfano | Síndrome serotoninérgico | Evitar combinación |
| Morfina | ↓presión arterial | Monitorizar niveles fármacos |
| Meperidina | Posible reacción fatal | Combinación contraindicada |
| ADT | Posible reacción fatal | Monitorizar niveles fármacos |
| ISRS | ||
| ADT | ↑niveles ADT | ↓dosis ADT |
| Warfarina | ↑niveles warfarina | Monitorizar/↓dosis warfarina |
| Carbamazepina | ↑niveles carbamazepina | Monitorizar/Ajustar dosis |
| Hipoglucemiantes | ↑glucemia | Monitorizar/Ajustar dosis |
| Teofilina | ↑niveles teofilina | Monitorizar/↓dosis teofilina |
| Antiarrítmicos 1C | ↑niveles antiarrítmicos | Evitar combinación |
| β-bloqueantes | ↑niveles β-bloqueantes | Monitorizar presión arterial/Ajustar dosis |
| Dextrometorfano | ↑niveles dextrometorfano | ↓dosis dextrometorfano |
| Codeína | ↑niveles codeína | ↓dosis codeína |
| IMAO | Síndrome serotoninérgico | Combinación contraindicada |
| Triptófano | Síndrome serotoninérgico | Combinación contraindicada |
| Fenobarbital | ↓niveles ISRS | Monitorizar/↑dosis ISRS |
| TerfenadinaAstemizol | Riesgo arritmia ventricular Riesgo arritmia ventricular | Combinación contraindicada con fluvoxamina |
ADT: antidepresivos tricíclicos; IMAO: inhibidores de la mono-amino-oxidasa; ISRS: inhibidores selectivos de la recaptación de la serotonina.
↑ Aumentar; ↓ Reducir.
Es importante tener en cuenta que algunos efectos adversos de los antidepresivos son difíciles de diagnosticar, especialmente durante el periodo agudo del episodio, ya que puede tratarse también de sintomatología somática de la enfermedad. Es el caso de la disfunción sexual, que es más frecuente en pacientes con depresión67 y que puede agravarse por el tratamiento, dado que algunos antidepresivos, en especial los inhibidores selectivos de la recaptación de serotonina y los inhibidores de la recaptación de serotonina y noradrenalina, se asocian a una elevada frecuencia de disfunción sexual68.
Además del tratamiento farmacológico, también se ha estudiado la utilización de la psicoterapia en pacientes con depresión y comorbilidad médica, fundamentalmente en las áreas de cardiovascular, oncología y dolor crónico. La eficacia de la psicoterapia, sola o en combinación con tratamiento farmacológico, ha quedado demostrada en pacientes con depresión leve a moderada asociada a este tipo de enfermedades físicas. Las técnicas que han demostrado una mayor eficacia en este tipo de pacientes han sido las estrategias cognitivo-conductuales69.
Decálogo de consenso- 1
La depresión y ciertas enfermedades físicas presentan una relación bidireccional que dificulta el diagnóstico, tiene impacto en su pronóstico y plantea necesidades específicas para la intervención y el seguimiento.
- 2
En pacientes con diagnóstico de depresión se debe realizar un cribado de enfermedades físicas o de sus factores de riesgo. Del mismo modo, en pacientes con enfermedades físicas se debe realizar un cribado de depresión.
- 3
En los pacientes con depresión y enfermedad física se debe indagar sobre la presencia de ideación o riesgo de suicidio. Si existe, se debe valorar la derivación urgente a los servicios de salud mental.
- 4
La presencia de enfermedades físicas en pacientes con depresión puede condicionar, aunque no impedir, la elección del tratamiento antidepresivo. La mejor alternativa farmacológica debe tener en cuenta el tipo de enfermedad física comórbida y los efectos secundarios e interacciones de los distintos antidepresivos.
- 5
La psicoterapia, sola o en combinación con psicofármacos, ha demostrado ser eficaz en la depresión leve a moderada en la mayoría de los pacientes con enfermedad física comórbida y contribuye a la recuperación integral del enfermo. Las psicoterapias que han demostrado una mayor eficacia en este tipo de pacientes han sido las de orientación cognitivo-conductual.
- 6
La depresión debe ser considerada un factor independiente de riesgo cardiovascular y metabólico, por lo que serían de aplicación en estos pacientes las recomendaciones de prevención primaria y secundaria establecidas para los individuos con riesgo cardiovascular o metabólico.
- 7
La elevada comorbilidad de depresión y dolor empeora el pronóstico de ambas entidades clínicas y obliga a la detección activa de ambos mediante instrumentos adecuados y a una intervención terapéutica integral, tanto farmacológica como no farmacológica.
- 8
El paciente con depresión y enfermedad física requiere con frecuencia el cuidado compartido del médico de atención primaria, el psiquiatra y, en ocasiones, de otros especialistas y profesionales. Es fundamental facilitar canales de comunicación adecuados para conseguir una coordinación ágil y eficiente a lo largo de todo el proceso.
- 9
El estigma que se asocia con la enfermedad mental conlleva una situación de desventaja y menores oportunidades para recibir el diagnóstico y tratamientos adecuados, tanto de la enfermedad mental como de la enfermedad física.
- 10
Es necesario que las acciones de salud pública reconozcan y subrayen la importancia de la asociación entre depresión y enfermedad física, facilitando su detección precoz y atención adecuada.
El Dr. Bobes ha recibido fondos para investigación y/o ha participado como consultor y/o ponente en actividades organizadas por las siguientes empresas: Adamed, Almirall, AstraZeneca, Bristol-Myers Squibb, Eli Lilly, Glaxo-Smith-Kline, Janssen-Cilag, Lundbeck, Merck, Novartis, Organon, Otsuka, Pfizer, Pierre-Fabre, Roche, Sanofi-Aventis, Servier, Shering-Plough, y Shire.
Teresa Hernando ha prestado servicios de consultoría a las siguientes empresas: Adamed, AstraZeneca, Lilly, Pfizer, Roche, Rovi y Servier.
La Dra. Ángela Ibáñez declara haber recibido financiación por actividades docentes, de investigación, asistencia a congresos y reuniones científicas (Servier, Otsuka Pharmaceutical SA, Bristol-Myers Squibb, Lündbeck, Pfizer, Ferrer, Adamed) sin que esto haya condicionado sus aportaciones al contenido del artículo.
El Dr. Diego Palao ha recibido financiación para programas educativos o cursos de Janssen, Lundbeck, Otsuka, Pfizer, Almirall, GSK, Lilly, Rovi, Servier; ayudas para la investigación de la Fundación Astra-Zeneca; honorarios por consultaría o ponente de Lundbeck y Servier; y financiación para reuniones y congresos de Lilly.
El Dr. Rico-Villademoros ha prestado servicios de consultoría a las siguientes empresas: Adamed, Almirall, AstraZeneca, Bristol-Myers Squibb, Lilly, Pfizer, Roche, Rovi y Servier.
El Dr. Saiz-Ruiz ha participado como consultor y/o ponente en actividades organizadas por Lilly, GlaxoSmithKline, Lundbeck, Janssen, Servier y Pfizer; y ha recibido fondos para investigación de Lilly, Astra-Zeneca, Bristol-Myers y Wyeth.El resto de los autores declaran no tener ningún conflicto de intereses pertinente a este artículo.
Agradecemos a Laboratorios Rovi su patrocinio y apoyo a este proyecto. Ningún empleado de Laboratorios Rovi participó en el desarrollo técnico del proyecto en general o de este manuscrito en particular.
Comité científico: Bobes, Julio; Giner, José; López, Francisco; Saiz Ruiz, Jerónimo; Zamorano, Enric. Coordinadores: Álamo, Cecilio; Cervilla, Jorge A.; Ibáñez Cuadrado, Ángela; Ibáñez Guerra, Elena; López, Silvia; Morán, Pedro; Palao, Diego J.; Romacho, Montserrat. Expertos participantes: Agüera Ortiz, Luis F.; Aguilar García-Iturrospe, E. Jesús; Caballero, Luis; Cano Espín, Agustina; Carrasco, José Luis; Casquero, Rafael; Franco, M. Dolores; García Campayo, Javier; Gasull, Vicente; Hernando, Teresa; Iglesias, Celso; Martín Carrasco, Manuel; Menchón Magrina, José Manuel; Montes, José Manuel; Moriñigo Domínguez, Ángel; Montejo González, Ángel Luis; Paramo, Mario; Ramírez, Raquel; Reviriego, Germán; Rico-Villademoros, Fernando; Rojo, Luis; Sáiz, Pilar A.; Vaz Leal, Francisco J.; Vidal Pardo, Francisco; Villamarín, José Ramón.