Examinar la efectividad del juego de ajedrez como opción de tratamiento en niños con TDAH.
MétodosLos padres de 44 niños en edades comprendidas entre 6 y 17 años, con diagnóstico primario de TDAH, dieron su consentimiento para participar en el estudio. Los padres completaron la versión española de la Escala de Swanson, Nolan y Pelham para padres (SNAP-IV) y las Escalas Abreviadas de Puntuación de Conner (CPRS-HI), con anterioridad a un programa de entrenamiento ajedrecista de 11 semanas de duración. Utilizamos la t de student pareada para comparar los resultados previos y posteriores a la intervención, así como la d de Cohen para medir la magnitud del efecto. La significación estadística se estableció en p<0,05.
ResultadosLos niños con TDAH reflejaron una mejoría tanto en la escala SNAP-IV (t=6,23; grados de libertad (gl)=41; p<0,001) como en la CPRS-HI (t=5,39; gl=33; p<0,001). Nuestros resultados evidencian un elevado tamaño efecto en la disminución de la severidad del TDAH, según las mediciones de SNAP-IV (d=0,85) y CPRS-HI (d=0,85). Además, hallamos una correlación entre el cociente de inteligencia y la mejoría de la escala SNAP-IV (p<0,05).
ConclusionesLos resultados de nuestro estudio piloto deberán interpretarse con cautela. Este proyecto piloto subraya la importancia de realizar estudios más amplios con un diseño de control de casos. De replicarse nuestros resultados en unos estudios mejor diseñados, el juego del ajedrez podría incluirse en el tratamiento multimodal del TDAH.
To examine the effectiveness of playing chess as a treatment option for children with ADHD.
MethodsParents of 44 children ages 6 to 17 with a primary diagnosis of ADHD consented to take part in the study. Parents completed the Spanish version of the Swanson, Nolan and Pelham Scale for parents (SNAP-IV) and the Abbreviated Conner's Rating Scales for parents (CPRS-HI) prior to an 11-week chess-training program. We used a paired t-test to compare pre- and post-intervention outcomes, and Cohen-d calculations to measure the magnitude of the effect. The statistical significance was set at P<.05.
ResultsChildren with ADHD improved in both the SNAP-IV (t=6.23; degrees of freedom (df)=41; P<.001) and the CPRS-HI (t=5.39; df=33; P<.001). Our results suggest a large effect in decreasing the severity of ADHD as measured by the SNAP-IV (d=0.85) and the CPRS-HI (d=0.85). Furthermore, we found a correlation between intelligence quotient and SNAP-IV improvement (P<.05).
ConclusionsThe results of our pilot study should be interpreted with caution. This pilot project highlights the importance of carrying out larger studies with a case-control design. If our results are replicated in better designed studies, playing chess could be included within the multimodal treatment of ADHD.
El trastorno por déficit de atención con hiperactividad (TDAH) es un problema grave de salud pública1. El TDAH constituye el trastorno psiquiátrico más frecuente diagnosticado durante la infancia y la adolescencia, y afecta al 4-8% de los niños a nivel mundial2. Se considera un trastorno crónico con una carga económica sustancial, que se calcula que puede alcanzar los 52,4 billones de dólares al año3. En la quinta edición del Manual Diagnóstico y Estadístico de los Trastornos Mentales (DSM-5), los criterios sobre la edad de inicio de la tríada clásica de características del TDAH –falta de atención, hiperactividad e impulsividad–, que previamente habían quedado establecidos en los 7 años en la cuarta edición del DSM4, se han elevado a los 12 años5. Estas características deben persistir durante 6 meses o más, generar disfunciones en 2 o más emplazamientos (por ejemplo, el hogar, la escuela), y no pueden ser explicadas mejor por otro trastorno mental. El TDAH presenta comorbilidad con frecuencia6, y se asocia a una evolución adversa que incluye la exclusión social, el consumo de sustancias, o incluso la criminalidad7. Por tanto, de no tratarse el TDAH, los niños pueden dejar de alcanzar su pleno potencial en la edad adulta8.
El tratamiento multimodal es el tratamiento más efectivo del TDAH8. Dicho enfoque multimodal incluye normalmente los tratamientos farmacológicos (metilfenidato, lisdexanfetamina, atomoxetina), los psicológicos (terapia cognitivo-conductual, terapia familiar) y la psicoeducación. El tratamiento farmacológico es el de elección en niños y adolescentes con TDAH severo9,10, y es el tratamiento más frecuente y conveniente en los países desarrollados11. Lamentablemente, muchos padres son reticentes al tratamiento farmacológico de sus hijos, debido a potenciales efectos secundarios tales como insomnio, supresión del apetito o retraso en el crecimiento12. Además, cerca del 30% de los niños con TDAH no responden al tratamiento farmacológico13, y la psicoterapia puede resultar costosa14. Por ello, en este contexto, testar el potencial efecto terapéutico del ajedrez («terapia con ajedrez»), un juego de mesa centenario que puede mejorar la atención y la concentración, no solo resulta interesante, sino que, además, merece la pena debido a las limitaciones de los tratamientos actualmente ofertados15,16.
Aunque el ajedrez es un juego de mesa tradicional que se basa en reglas muy simples, requiere el uso de unas estrategias cognitivas complejas. Ha sido utilizado anteriormente como opción terapéutica, por ejemplo, para reforzar las capacidades cognitivas en la esquizofrenia17, y para prevenir la demencia18. Dados sus beneficios educacionales, el Parlamento Europeo realizó recientemente una declaración para animar a la introducción del programa Ajedrez en la Escuela en los sistemas educativos de la Unión Europea19. Sin embargo, a nuestro entender, no existen estudios empíricos que prueben que el ajedrez pueda ser una alternativa psicoterapéutica en el TDAH. Esto es sorprendente, dado que las disfunciones ejecutivas son fundamentales en el TDAH20, y que el juego de ajedrez requiere de diversas funciones ejecutivas21. Sin embargo, es importante destacar que la disfunción ejecutiva no es necesaria ni suficiente para originar el TDAH22.
Dada la limitada evidencia que sustenta el uso del ajedrez como terapia del TDAH, diseñamos un programa piloto con expertos en la materia para realizar una formación ajedrecista en los niños y adolescentes incluidos en nuestro estudio. El objetivo de este estudio piloto fue el de analizar si el entrenamiento en ajedrez durante 3 meses podía disminuir la severidad del TDAH en una muestra naturalista de niños con TDAH de novo (diagnóstico reciente; sin medicación previa) y niños diagnosticados y tratados farmacológicamente. Planteamos la hipótesis de que los niños que pasaban más tiempo jugando al ajedrez, o los niños con mayor inteligencia, tenían más probabilidad de mostrar una mejoría de los síntomas del TDAH.
MétodosParticipantesEste estudio piloto descriptivo y no comparativo, de 11 semanas de duración, se llevó a cabo en el Centro de Salud Mental de Villalba (Madrid, España). En dicho estudio participaron 44 niños con edades comprendidas entre los 6 y los 17 años, que acudieron a nuestro centro con un diagnóstico primario de TDAH. Los criterios de inclusión abarcaban el tramo de edad comprendido entre los 6 y 17 años, y el diagnóstico previo o de novo de TDAH (DSM-IV). Los criterios de exclusión fueron las discapacidades sensoriomotoras (ceguera, sordera), las enfermedades neurológicas importantes (por ejemplo, epilepsia), psicosis, retraso mental, y los trastornos generalizados del desarrollo.
Se ofreció participar en el proyecto Jaque mate al TDAH a los niños que cumplían los criterios actuales del TDAH (DSM-IV) en la visita inicial. El diagnóstico se basó en las entrevistas clínicas con cada niño, y al menos con uno de los padres, realizadas por un psiquiatra infantil. Tras la entrevista diagnóstica inicial, se evaluó a todos los participantes y a sus padres/cuidadores utilizando una entrevista semiestructurada realizada por una enfermera pediátrica. Elaboramos un protocolo ad hoc que incluía características sociodemográficas, historia clínica pasada, diversas escalas y ciertos parámetros de formación escolar y ajedrecista (número de horas de juego por semana y asistencia a las clases de ajedrez).
MarcoEl estudio consistió en un ensayo sobre formación ajedrecista de 11 semanas de duración. Todos los niños asistieron a sesiones semanales de una hora de duración durante 11 semanas consecutivas, impartidas por un experto en ajedrez. Los niños y adolescentes con TDAH asistieron a las clases de ajedrez en grupos de hasta 10 personas. Se les aconsejó que practicaran regularmente ajedrez en casa.
Mediciones previas y posteriores al programaLa gravedad del TDAH se evaluó utilizando la versión española de la Escala de Swanson, Nolan y Pelham para padres (SNAP-IV)23, y la escala abreviada de Conner para padres (CPRS-HI)24 en cada visita (línea basal, T1; fin del estudio 11 semanas±2 semanas, T2). La SNAP-IV es una escala consistente en un listado de 18 cuestiones que se puntúan mediante una escala de 4 puntos de Likert, que oscila entre Nada (0) y Mucho (3) (rango 0 a 54). Esta escala es uno de los instrumentos más utilizados para evaluar la respuesta al tratamiento. Por ejemplo, se utilizó en el Estudio MTA del Tratamiento Multimodal y Multicentros Colaboradores del NIMH en los niños con TDAH25–27. Utilizamos puntuaciones brutas para comparar la mejoría. El CPRS-HI es un instrumento validado de detección del TDAH de 10 cuestiones. Dicho instrumento consiste en 10 conductas clasificadas en una escala de 4 puntos de Likert, con una puntuación total que oscila entre 0 y 3024. La escala se obtuvo a partir de la versión completa de la escala de Conner28. La puntuación de 15 o más se ha considerado el punto de corte clínicamente relevante en la detección de los niños con TDAH29,30.
A los padres se les ocultaron sus calificaciones previas en ambas escalas durante la evaluación.
Análisis de los datosSe calcularon las medias y desviaciones estándar (DE) para las variables consideradas en nuestro estudio. Utilizamos el t-test pareado para comparar las variables previas (Tiempo 1; T1) y posteriores al tratamiento (Tiempo 2; T2). Las puntuaciones del cambio en el sujeto se calcularon a partir de la diferencia entre las puntuaciones previas y posteriores al tratamiento (de T2 a T1). Además, los tamaños del efecto dentro del grupo, definidos como la diferencia entre la media de la intervención previa y posterior al tratamiento, dividida por la DE media, se calcularon utilizando la d de Cohen para cada escala. A efectos prácticos, utilizamos el calculador del tamaño del efecto de: http://www.uccs.edu/∼lbecker/. El tamaño del efecto positivo se consideró como una medición de la mejoría (disminución de la severidad del TDAH). El punto de corte para considerar la significación estadística se estableció en p<0,05. Utilizamos el programa SPSS® para Macintosh versión 20 (SPSS Inc., Chicago, EE. UU.) para todos los análisis.
ÉticaTras la descripción completa del estudio, todos los niños y los padres firmaron el consentimiento escrito. El estudio fue aprobado por el Comité de Ética del Hospital Puerta de Hierro. Todos los participantes recibieron un diploma de participación a la finalización del estudio.
ResultadosCaracterísticas de los participantesSe incluyó secuencialmente a 44 niños y adolescentes. Los motivos de no participación en el estudio fueron, bien que los padres vivían demasiado lejos para llevar a los niños semanalmente a jugar a ajedrez, bien que los niños no disfrutaban jugando al ajedrez (n=8).
Las tablas 1 y 2 reflejan las características de los participantes. La edad media (DE) fue de 10,73 años (2,24). La mayoría de los participantes eran varones (70,5%). El número medio de niños por clase fue de 21 (6,5). Cerca del 90% de los participantes recibieron algún tipo de apoyo en la escuela, lo que evidencia que nuestra muestra tenía dificultades significativas en el rendimiento escolar. La mayoría de los participantes (81,8%) presentaban TDAH, de tipo combinado, y el 61,4% recibían medicación para dicho trastorno. De igual modo, un porcentaje relevante (40%) presentaba al menos otro trastorno mental (DSM-IV).
Datos sociodemográficos de los participantes
| Variable | n (%) |
|---|---|
| Sexo (varón) | 31 (70,5) |
| Inmigrante | 7 (15,9) |
| Adopción | 4 (9,1) |
| Etnia | |
| Caucásica | 35 (79,5) |
| Gitana | 1 (2,3) |
| Asiática | 1 (2,3) |
| Otras (mulata, magrebí) | 4 (9,1) |
| Convivencia con hermanos | |
| No | 11 (25) |
| Con hermanos biológicos | 29 (65,9) |
| Con hermanos no biológicos/medio hermanos | 3 (6,8) |
| Lugar entre los hermanos | |
| Hijo único | 8 (18,2) |
| Hermano/a mayor | 13 (29,5) |
| Segundo | 13 (29,5) |
| Gemelos no idénticos | 2 (4,5) |
| Ingresos familiares mensuales, en euros | |
| <500 | 8 (18,2) |
| 500-1.499 | 5 (11,4) |
| 1.500-2.000 | 10 (22,7) |
| 2.001-2.500 | 6 (13,6) |
| >2.500 | 12 (27,3) |
Escuela y características clínicas del participante
| Variable | n (%) |
|---|---|
| Tipo de escuela | |
| Pública | 22 (50) |
| Con subvención estatal (concertada) | 13 (29,5) |
| Privada | 1 (2,3) |
| Nivel educativo | |
| Primaria | 33 (75) |
| Secundaria | 10 (22,7) |
| Repetición de año escolar (% sí) | 17 (38,6) |
| Apoyo educativo en la escuela (% sí) | 38 (86,4) |
| Apoyo educativo en casa (% sí) | 22 (50) |
| Necesidad de educación especial (% sí) | 4 (9,1) |
| Adaptación Curricular Preescolar (% sí) | 11 (25) |
| Programas extra escolares (% sí) | 17 (38,6) |
| Cociente de inteligencia (% disponibilidad) | 18 (40,9) |
| 70-79 (límite de deficiencia) | 2 (4,5) |
| 80-89 (por debajo de la media) | 1 (2,3) |
| 90-109 (promedio/normal) | 10 (22,7) |
| 110-119 (inteligencia superior) | 4 (9,1) |
| 130-139 (inteligencia muy superior) | 1 (2,3) |
| Subtipo actual de TDAH | |
| Tipo combinado | 36 (81,8) |
| Predominancia tipo de falta de atención | 8 (18,2) |
| Comorbilidad psiquiátrica actual DSM-IV (% sí) | 18 (40,9) |
| Trastornos de aprendizaje | 4 (9,1) |
| Trastornos de comunicación | 1 (2,3) |
| Trastorno conductual | 4 (9,1) |
| Trastorno de desafío y oposición | 2 (4,5) |
| Trastornos de eliminación | 1 (2,3) |
| Trastornos de afección | 4 (9,1) |
| Depresión mayor | 2 (4,5) |
| Medicación para TDAH (% sí) | 27 (61,4) |
| Metilfenidato (diferentes formulaciones) | 24 (54,1) |
| Atomoxetina | 3 (6,8) |
Cuarenta y dos participantes (95,4%) completaron el estudio, lo que indica un elevado índice de adherencia.
Dos niños abandonaron el estudio tras 2 sesiones formativas de ajedrez. Como cabía esperar, no se reportaron sucesos adversos en ningún caso. En el caso de una niña de 6 años, en tratamiento con Concerta® 18mg, fue necesario administrar un complemento de risperidona (1mg por noche) para controlar su elevada impulsividad y trastorno conductual; no fueron necesarios otros cambios en el régimen de tratamiento en el resto de los participantes durante el estudio.
De media, los niños asistieron a 6 de las 11 sesiones (6,25 [2,02]), con un rango de 2 a 11. Los niños reportaron una media de casi 2h semanales (1,71 [1,53]) de entrenamiento ajedrecista en casa. Los niños con TDAH de novo no practicaron más horas que los niños con tratamiento farmacológico (χ2=0,127; marco de datos=1; ns).
Evaluación exploratoria previa y posterior al tratamientoDurante la evaluación T2, 35 de entre 42 (83%) y 28 de 34 (82%) padres reportaron una reducción en las escalas SNAP-IV y CPRS-HI, respectivamente. Siguiendo la convención utilizada en los ensayos farmacológicos, la disminución clínicamente relevante de la severidad del TDAH fue definida como la reducción del 30% o más en las puntuaciones SNAP-IV o CPRS-HI. Por tanto, 16 de entre 42 (38%) y 16 de 34 (47%) padres reportaron al menos una reducción de la severidad del TDAH del 30% en las escalas SNAP-IV y CPRS-HI, respectivamente (el 57% de los padres en al menos una de estas escalas).
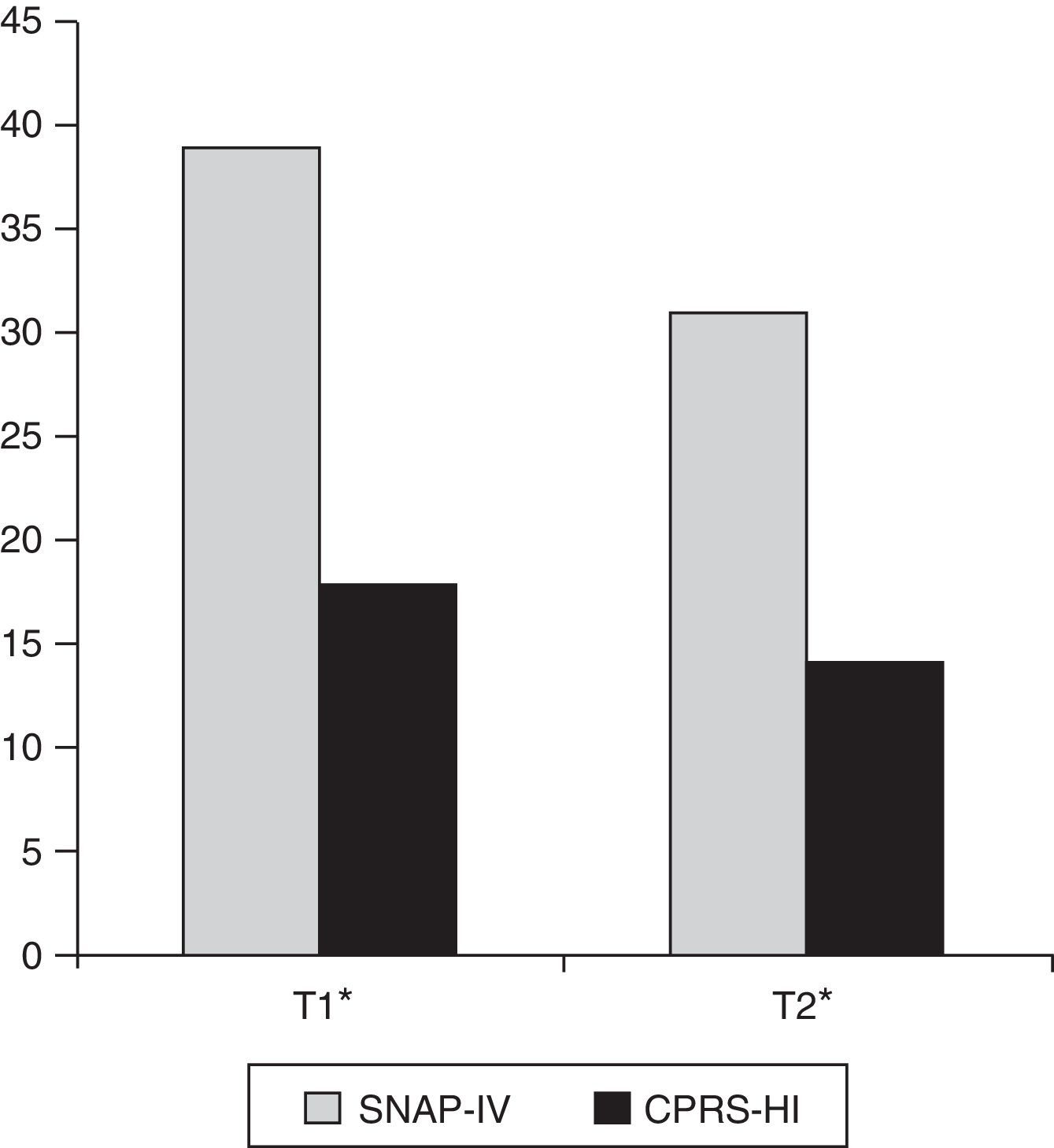
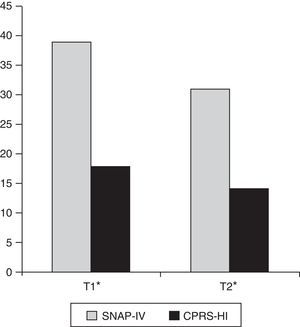
Como se refleja en la tabla 3 y la figura 1, se produjeron mejorías estadísticamente significativas al comparar los momentos previo y posterior al tratamiento, según las mediciones de las escalas SNAP-IV y CPRS-HI.
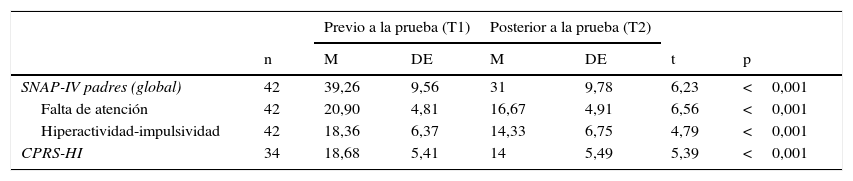
Cambios en las escalas SNAP-IV y CPRS-HI, previos y posteriores al entrenamiento
| Previo a la prueba (T1) | Posterior a la prueba (T2) | ||||||
|---|---|---|---|---|---|---|---|
| n | M | DE | M | DE | t | p | |
| SNAP-IV padres (global) | 42 | 39,26 | 9,56 | 31 | 9,78 | 6,23 | <0,001 |
| Falta de atención | 42 | 20,90 | 4,81 | 16,67 | 4,91 | 6,56 | <0,001 |
| Hiperactividad-impulsividad | 42 | 18,36 | 6,37 | 14,33 | 6,75 | 4,79 | <0,001 |
| CPRS-HI | 34 | 18,68 | 5,41 | 14 | 5,49 | 5,39 | <0,001 |
Repetimos estos análisis, separados por sexo. En los varones (n=30), se produjo una mejoría considerable de ambas escalas, SNAP-IV y CPRS-HI (40 [9,63] frente a 31,4 [10,48], p<0,001; y 19,54 [5,47] frente a 14,92 [5,91], p<0,05, respectivamente). En mujeres (n=12), sin embargo, la escala SNAP-IV mejoró tras el entrenamiento ajedrecista (37,42 [9,53] frente a 30 [8,1], p<0,05), lo que no se produjo con la escala CPRS-HI (16,60 [4,90] frente a 11,80 [3,70], ns).
Además, dividimos nuestra muestra entre niños de novo (n=17) y niños con tratamiento farmacológico (n=25). En los niños con TDAH de novo, la escala SNAP-IV mejoró considerablemente (38 [9,91] frente a 30,70 [10,67], p<0,001), mientras que las diferencias entre los momentos previo y posterior al entrenamiento ajedrecista no alcanzaron una significación estadística (17,73 [5,45] frente a 14 [5,74], ns). En los niños con tratamiento farmacológico, ambas escalas, SNAP-IV y CPRS-HI, mejoraron considerablemente (40,12 [9,42] frente a 31,20 [9,34], p<0,05; y 19,42 [5,4] frente a 14 [5,45], p<0,001, respectivamente).
También dividimos nuestra muestra entre pacientes con comorbilidad (n=17) y sin ella (n=25). En los niños con TDAH y comorbilidad se produjo una mejoría en la escala SNAP-IV, pero no se produjo una mejoría estadísticamente significativa en la escala CPRS-HI (38,76 [9,82] frente a 31,4 [9,28], p=0,001; y 19,21 [4,45] frente a 14,35 [5,15], ns, respectivamente). En cuanto a los niños con TDAH sin comorbilidad, la escala SNAP-IV mejoró considerablemente (39,6 [9,56] frente a 30,72 [10,28], p=0,006); las diferencias en cuanto a CPRS-HI, con anterioridad y posterioridad al entrenamiento ajedrecista, fueron también estadísticamente significativas (18,3 [6,1] frente a 13,75 [5,83], p<0,001).
A fin de probar la magnitud de la diferencia entre la intervención previa y posterior, calculamos los tamaños del efecto para la escala SNAP-IV (d=0,85) y la CPRS-HI (d=0,85).
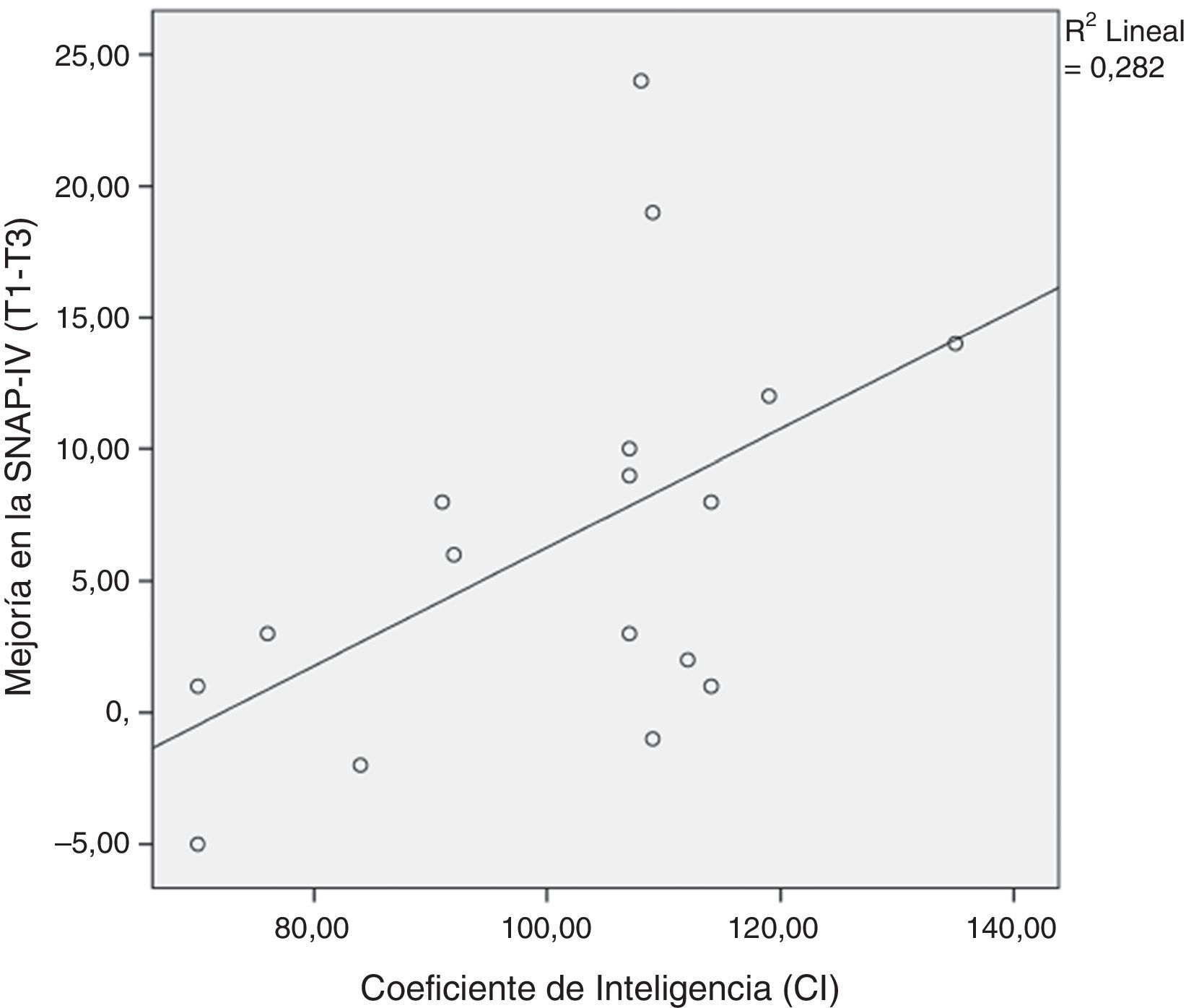
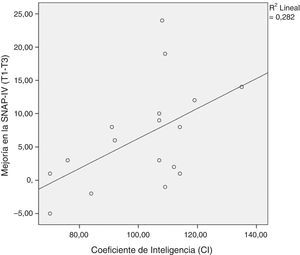
La mejoría de las puntuaciones de severidad del TDAH no varió con la edad, el compromiso (medido mediante la asistencia a la sesión) y las horas de práctica en casa. Sin embargo, según lo previsto, hallamos una correlación entre el cociente de inteligencia (CI) y la mejoría de la escala SNAP-IV (p<0,05; véase la fig. 2).
DiscusiónEste estudio piloto encontró unas mejorías clínicas estadísticamente significativas tanto de los síntomas de falta de atención como de hiperactividad, tras 11 semanas de entrenamiento en ajedrez, en 44 niños y adolescentes con TDAH. Una mayoría considerable de padres refirió cierta mejoría de la severidad del TDAH en sus hijos, y casi la mitad de los padres refirieron una disminución de la severidad del TDAH, del 30%. Además, el tamaño del efecto del entrenamiento con ajedrez en el presente estudio fue importante y similar a los tamaños del efecto de los tratamientos con metilfenidato y psicosociales reportados en un metaanálisis reciente12, aunque menores al tamaño del efecto de la lisdexanfetamina dimesilato para el tratamiento del TDAH en niños y adultos31–33. Aunque la mayoría de los niños obtuvieron beneficios del entrenamiento con ajedrez, nuestros resultados sugieren que cuanto mayor sea la inteligencia del niño, mayor será la mejoría de los síntomas del TDAH.
Mejoría general del TDAH con el entrenamiento ajedrecistaEn consistencia con nuestras hipótesis, hallamos mejoría en la clínica del TDAH medida por las dos escalas elegidas tras el entrenamiento con ajedrez durante 11 semanas. Se produjo una mejoría tanto de los síntomas de falta de atención como de hiperactividad/impulsividad de acuerdo con los resultados previos y posteriores al tratamiento. Lamentablemente, es difícil contextualizar nuestros hallazgos, ya que no existen estudios científicamente sólidos sobre el posible efecto terapéutico del ajedrez en niños y adolescentes con TDAH. Sin embargo, un estudio previo ha establecido que el ajedrez puede mejorar las competencias sociales y cognitivas en los niños34. Un estudio reciente evidencia los efectos beneficiosos del juego de ajedrez en comparación a otras actividades extracurriculares en niños. Los autores compararon a 170 niños escolares con edades comprendidas entre los 6 y los 16 años, que jugaban al ajedrez como actividad extracurricular, con 60 niños que jugaban al fútbol o al baloncesto, al salir de la escuela. Los autores encontraron que aquellos que jugaban al ajedrez tenían mayor probabilidad de mejorar sus capacidades cognitivas, la capacidad de resolución de problemas y la de afrontamiento, en comparación al grupo que jugaba al fútbol o baloncesto35. Además, el ajedrez mejoró las relaciones objetales en los adolescentes narcisistas en otro estudio36. De igual modo, en un estudio realizado en Nueva Jersey, los autores señalaron que el ajedrez mejoraba la autoestima de los estudiantes tras un año de práctica de esta disciplina37. Una explicación alternativa a la reducción observada de las puntuaciones SNAP/Conner en nuestro estudio podría ser el efecto placebo (véase el apartado de «Fortalezas y limitaciones»).
Dado que no realizamos una medición de las funciones ejecutivas, solo podemos especular acerca de si nuestros resultados son un producto de la mejoría de dichas funciones en niños con TDAH. Las funciones ejecutivas incluyen algunos procesos cognitivos fundamentales para el TDAH (memoria operativa, inhibición, multitarea, seguimiento de las acciones)20,38,39. Es interesante tener en cuenta que ciertas funciones ejecutivas son fundamentales para jugar al ajedrez (capacidad de anticipar análisis de la efectividad de los movimientos realizados, y planificación de los movimientos antes de su ejecución)21. Además, el núcleo caudado, una estructura implicada en el circuito frontoestriatal, es un área cerebral frecuentemente asociada al TDAH40–42 que puede originar una disfunción de las funciones ejecutivas43. Recientemente se ha publicado que los expertos en ajedrez presentan cambios estructurales en el núcleo caudado que podrían explicar un mayor control conductual44. Otro motivo que podría ayudar a explicar la causa del efecto ventajoso del ajedrez para los niños con TDAH es que estos niños se benefician de la retroalimentación y la estructuración inmediatas que ofrece el ajedrez45.
SexoLa mejoría clínica se percibió en ambos sexos. Esto es importante porque recientemente hemos publicado que el sexo femenino es un marcador de mal pronóstico en niños diagnosticados con trastorno de hiperactividad (ICD-10)6. La hiperactividad es, a menudo, un «trastorno oculto» en las niñas. Aun cuando el diagnóstico del TDAH es más frecuente en niños que en niñas46, ambos sexos responden de igual modo al tratamiento psicoestimulante47. Como planteamos aquí, las niñas pueden beneficiarse también del entrenamiento con ajedrez.
Niños con TDAH en tratamiento farmacológico o de novoEs importante destacar también que los efectos beneficiosos del juego de ajedrez se detectaron tanto en niños con TDAH en tratamiento farmacológico como en los casos de novo. Los niños con TDAH en tratamiento farmacológico mostraron unas calificaciones de severidad en ambas escalas superiores a los niños de novo en T1. Ello no es sorprendente, ya que el tratamiento farmacológico es el de elección en niños con TDAH severo10. Nuestra impresión clínica es que, al menos en los niños con TDAH más severo, la medicación es necesaria para disminuir el nivel de los síntomas de este trastorno para que estos niños puedan beneficiarse posteriormente del entrenamiento en ajedrez. En otras palabras, jugar al ajedrez parece tener un papel similar al de la psicoterapia dentro del marco del tratamiento multimodal en niños con TDAH.
Inteligencia y mejoríaEn contra de nuestras expectativas, no hallamos una relación dosis-respuesta entre el número de horas de ajedrez practicadas en casa y la mejoría de los síntomas del TDAH. Por ello, la mejoría del TDAH con el juego de ajedrez debería explicarse mediante otros factores no registrados en nuestro estudio, como, por ejemplo, si los niños practicaban el juego con otras personas o con juegos de ordenador, o la inteligencia. Como preveíamos, hallamos una correlación entre el CI y la mejoría del TDAH. Esto es intuitivamente coherente con el hecho de que a los niños con mayor inteligencia puede resultarles más fácil la introducción de las estrategias complejas que son necesarias para ganar al ajedrez. Además, en un estudio reciente, los autores refirieron que los adultos con elevado CI que satisfacen los criterios DSM-IV para el TDAH tienen más probabilidad de reportar una mayor disfunción de las funciones ejecutivas que la población general48. Por tanto, el juego del ajedrez podría resultar un complemento terapéutico interesante para los pacientes con TDAH y elevado CI.
Ventajas del entrenamiento ajedrecista para el tratamiento del TDAHEn comparación a otros tratamientos del TDAH, el entrenamiento ajedrecista presenta diversas ventajas. En primer lugar, es más económico que las psicoterapias disponibles. En segundo lugar, el juego de ajedrez no tiene efectos secundarios y, por ello, los niños y los padres lo aceptan con facilidad. Muchos niños suspenden la medicación del TDAH debido a los efectos secundarios psicológicos o a que la perciben como ineficaz49. Además, los efectos secundarios pueden tener un impacto negativo sobre el desempeño estudiantil en la escuela50. En tercer lugar, el juego es esencial para el desarrollo social de los niños51. Estos autores refirieron que el factor clave de las intervenciones basadas en juegos es la capacidad para captar la motivación de los niños con TDAH, afirmación que nosotros compartimos. De hecho, la motivación es esencial para el éxito de cualquier tratamiento52. No es sorprendente que la mayoría de los niños que participaron en nuestro estudio estuvieran altamente motivados para jugar a ajedrez, según demuestran los bajos índices de abandono (menor al 5%). Esto es particularmente importante, dado que los niños diagnosticados de TDAH tienen dificultades para el juego social, que incluye la falta de empatía interpersonal mientras juegan51.
En cualquier caso, dado que el nivel de la falta de atención se incrementa cuando las tareas son aburridas51, el juego de ajedrez no parece recomendable para aquellos niños con TDAH que expresan espontáneamente que no les gusta jugar al ajedrez. Los niños con falta de motivación hacia una tarea en particular (por ejemplo, jugar al ajedrez) serán probablemente incapaces de mantener la atención en esta tarea53.
Fortalezas y limitacionesA nuestro entender, este estudio es el primero que sustenta la hipótesis de que el juego de ajedrez puede mejorar los síntomas del TDAH. Otro punto fuerte es que el diseño previo a la intervención permite la comparación de la severidad del TDAH. Incluso utilizando el 30% de los criterios de mejoría del TDAH54, un porcentaje significativo de padres reportaron que la severidad del TDAH disminuyó en ambas escalas. Esto es importante, considerando que las reducciones de la severidad de los síntomas comprendidas entre el 20 y el 25% se consideran clínicamente relevantes55,56. Además, utilizamos los tamaños del efecto para medir la magnitud de la asociación entre el entrenamiento en ajedrez y la mejoría de los síntomas del TDAH, lo que permite la medición de este tipo de relaciones de manera más efectiva que los valores p, independientemente de la significación estadística57. Pero los tamaños del efecto «satisfacen las necesidades estadísticas y no las clínicas»58. De hecho, incluso cuando nuestros resultados son prometedores, debemos tener en cuenta que el nivel de los síntomas del TDAH posteriores al entrenamiento, reflejados por la mayoría de nuestros pacientes, siguió siendo notable.
Estos resultados deben interpretarse también a la luz de diversas limitaciones inherentes a los estudios descriptivos y naturalísticos59. En primer lugar, las mediciones de los resultados consistieron en 2 escalas rellenadas por los padres. Las expectativas de los padres sobre los resultados de la intervención pueden sesgar sus respuestas60,61. Sin embargo, a todos los padres se les ocultaron sus valoraciones previas, y algunos autores han sugerido que la expectativa del beneficio del tratamiento no contribuye a los cambios en la respuesta al tratamiento en los niños con TDAH62. Dado que los recursos son muy limitados en nuestro medio, consideramos que el diseño de intervención descriptiva era el más factible ahora mismo. Además, los ensayos controlados y aleatorizados tienen también sus limitaciones59. En segundo lugar, no utilizamos entrevistas clínicas tales como la del Programa de Entrevistas Diagnósticas para Niños, versión IV, para corroborar nuestros diagnósticos clínicos. Sin embargo, el TDAH es un diagnóstico clínico63, y tanto las escalas SNAP-IV como CPRS-HI son dimensiones ecológicamente válidas del comportamiento del niño en casa64. Por último, el tamaño de la muestra fue relativamente pequeño. Sin embargo, pensamos que dicho tamaño fue suficiente, dada la naturaleza piloto del presente estudio. En conclusión, estudios metodológicamente más sólidos (es decir, que incluyan observaciones independientes, y estudios con diseño de ensayo controlado y aleatorizado) con muestras más amplias son necesarios.
ConclusionesEste estudio piloto presenta una evidencia preliminar de que el ajedrez podría jugar un papel en el tratamiento de los niños y adolescentes con TDAH. Los niños con elevado CI parecen beneficiarse especialmente. Dada la debilidad de nuestro estudio –diseño abierto, ausencia de grupo de control y de aleatorización, y pequeño tamaño de la muestra–, nuestros resultados deberían interpretarse con precaución. Este proyecto piloto subraya la importancia de llevar a cabo estudios más amplios, con un diseño de casos y controles. Si nuestros resultados se replican en estudios más sólidos, el juego de ajedrez podría incluirse en el tratamiento multimodal del TDAH. Las terapias alternativas, tales como el entrenamiento ajedrecista, podrían ser particularmente interesantes para los países en desarrollo o empobrecidos, donde existe escasez de recursos8. Por tanto, la «terapia con ajedrez» para el TDAH podría utilizarse potencialmente como un recurso de bajo coste para bregar con los estudiantes con TDAH en el sistema de la escuela pública.
Responsabilidades éticasProtección de personas y animalesLos autores declaran que los procedimientos seguidos se conformaron a las normas éticas del comité de experimentación humana responsable y de acuerdo con la Asociación Médica Mundial y la Declaración de Helsinki.
Confidencialidad de los datosLos autores declaran que han seguido los protocolos de su centro de trabajo sobre la publicación de datos de pacientes.
Derecho a la privacidad y consentimiento informadoLos autores han obtenido el consentimiento informado de los pacientes y/o sujetos referidos en el artículo. Este documento obra en poder del autor de correspondencia.
Conflicto de interesesEn los últimos 3 años, el Dr. Hilario Blasco-Fontecilla ha recibido honorarios relativos a la impartición de conferencias de Eli Lilly, AB-Biotics, Janssen, Rovi y Shire. El resto de los autores declaran no tener conflicto de intereses alguno.