Aunque la relación de los síntomas y las funciones cognitivas con la funcionalidad de pacientes con esquizofrenia es bien conocida, la complejidad de la patología hace necesario el estudio de esta relación por medio de un método más analítico que los enfoques de relaciones simples.
Material y métodosCiento sesenta y cinco pacientes con esquizofrenia se sometieron a una evaluación clínica (síntomas clínicos, insight, síntomas afectivos y ajuste premórbido). La neurocognición fue representada mediante una estructura de 5 factores obtenida por medio del análisis factorial confirmatorio. La funcionalidad se obtuvo mediante la escala DAS-WHO y la calidad de vida mediante la Escala de Calidad de Vida.
ResultadosUtilizando el modelado de ecuaciones estructurales (MEE), específicamente el «measured-variable path analysis», el modelo de mediación formado por la capacidad neurocognitiva, los síntomas clínicos y el funcionamiento premórbido mostró un buen ajuste con los datos observados (Satorra-Bentler χ2=604,83; RMSEA=0,08; SRMR=0,11; NNFI=0,96; CFI=0,97). La velocidad de procesamiento, la memoria verbal y el funcionamiento premórbido predijeron directamente la funcionalidad. La fluidez verbal predijo la funcionalidad de manera directa e indirecta, a través de los síntomas negativos. Las funciones ejecutivas, el insight, los síntomas afectivos y los datos cognitivos adicionales no contribuyeron de manera significativa al modelo.
ConclusionesLos resultados indican que los síntomas negativos y el funcionamiento premórbido predicen directamente la funcionalidad, mientras que los factores cognitivos muestran interacciones más complejas con los síntomas negativos y la funcionalidad. Estos resultados deberían ser considerados para nuevas estrategias de intervención.
Although it is well-known that several factors such as symptoms and cognition are related with functional outcome in schizophrenia, the complex nature of the disorder makes necessary to study their interaction by means of a more analytic method than simple linkages approaches.
Material and methodsOne hundred and sixty-five patients with schizophrenia underwent a clinical evaluation (including clinical symptoms, insight, affective symptoms and premorbid adjustment). Neurocognition was represented by a 5-factor structure obtained by confirmatory factor analysis from a neurocognitive battery. The estimation for outcome was obtained throughout the DAS-WHO scale, and quality of life with the Quality of Life Scale.
ResultsUsing structural equation modeling (SEM), specifically measured-variable path analysis, a mediational model consisting of neurocognitive capacity linked to clinical symptoms and premorbid functioning showed good fit to the observed data (Satorra-Bentler χ2=604.83; RMSEA=.08; SRMR=.11; NNFI=.96; CFI=.97). Processing speed, verbal memory and premorbid functioning directly predicted outcome. Verbal fluency predicted outcome both directly and indirectly via negative symptoms. Executive functions, insight, affective symptoms, and additional cognitive data did not significantly contribute to the model.
ConclusionsResults suggest that negative symptoms and premorbid functioning directly predict outcome, whereas cognitive factors show more complex interactions with negative symptoms and outcome. These results should be considered for new intervention strategies.
Diferentes medidas de las múltiples dimensiones de la funcionalidad, tales como la discapacidad funcional y la calidad de vida (QOL), han sido reconocidas como objetivos esenciales en el tratamiento de la esquizofrenia1. La literatura revela que existen diversos factores asociados con la funcionalidad en la esquizofrenia. Por ejemplo, un metaanálisis reciente sugiere que los síntomas psicóticos tienen únicamente una relación moderada con la QOL2, aunque otros hallazgos han limitado esta afirmación a los síntomas positivos3-5. Entre los factores predictivos de la funcionalidad más replicados se encuentran los déficits neurocognitivos6-13, los síntomas negativos12,14-20 y el funcionamiento premórbido21-24. Otras variables adicionales muestran un valor predictivo más débil, como en el caso del insight16,25-27.
Sin embargo, debido a la naturaleza compleja del trastorno y a la multitud de variables a analizar, los enfoques de conexiones simples, tales como las correlaciones y regresiones, pueden no bastar para probar las diferentes cuestiones interrelacionadas de manera simultánea25. Addington et al.28 argumentaron que uno de los principales problemas de los estudios previos en este campo es que normalmente no utilizan las técnicas analíticas que permiten modelar la dirección y la estructura de estas relaciones entre las diferentes variables.
Karow et al.29 abogaron por la necesidad de realizar un análisis diferencial de la funcionalidad en la esquizofrenia. El motivo se basó en sus resultados longitudinales, que muestran diferentes patrones de la relación entre la psicopatología y los diversos dominios de QOL, con arreglo a las diferentes fases del trastorno y al ámbito del tratamiento. Por tanto, el desarrollo y la validación de un modelo fiable de QOL para un subgrupo relativamente homogéneo de pacientes puede resultar una empresa provechosa que sin duda puede facilitar la investigación sobre la mejora de los servicios médicos y la valoración de los efectos del tratamiento, además de ayudar a formular políticas más adecuadas para dicho grupo diana.
Las relaciones entre los factores predictivos y la funcionalidad, que podemos encontrar en estudios previos, pueden haberse visto parcialmente empañadas por la insuficiente consideración de la dinámica entre dichos factores predictivos. Se ha sugerido, en diferentes poblaciones clínicas, la conveniencia del método de modelado de ecuaciones estructurales (MEE) para delinear relaciones multinivel entre los factores predictivos de la funcionalidad30. En un estudio reciente, Hwang et al.25 investigaron las interacciones entre insight, funcionamiento ejecutivo, psicopatología y QOL, y reflejaron que la severidad de la psicopatología no solo causa directamente una pobre QOL, sino que también afecta de manera adversa al insight. Por otro lado, la función ejecutiva desempeñó un papel importante a la hora de determinar la QOL, no solo directamente, sino también de manera indirecta al influir en la autoevaluación de los efectos secundarios. Por tanto, un insight y una función ejecutiva deficientes, causados por un nivel grave de psicopatología, pueden contribuir a un incremento de efectos secundarios informados, lo cual deriva en una disfunción acumulativa en la vida diaria para los pacientes con esquizofrenia crónica.
De manera similar, Lipkovich et al.31 realizaron un path analysis para examinar si el funcionamiento neurocognitivo predice la QOL a través de su efecto sobre los síntomas positivos y negativos. Según sus argumentos, una de las limitaciones de este estudio es que los autores utilizaron solamente una única escala como medida de la funcionalidad, la Heinrichs and Carpenter's Quality of Life Scale, que ha sido fuertemente asociada con los síntomas negativos. Los autores reconocen que la sólida relación encontrada entre los síntomas negativos y la Escala de Calidad de Vida puede deberse parcialmente a este solapamiento conceptual.
En este estudio tratamos de formular un modelo de la funcionalidad en el estadio crónico de la esquizofrenia, incluyendo variables clave propuestas por la literatura previa, como factores predictivos significativos. Utilizamos MEE para abordar las asociaciones causales potenciales entre los síntomas clínicos, los factores neurocognitivos (basados en la iniciativa de MATRICS)32, el funcionamiento premórbido y el resultado funcional (en ambas escalas QOL y DAS-WHO, y en el factor de funcionalidad latente, incluyendo estas dos medidas diferentes). Elegimos a pacientes crónicos estabilizados debido a que sus síntomas son menos volátiles y a que las relaciones entre las variables clínicas pueden presumirse más estables que las propias de los pacientes en etapas más agudas. A fin de superar las limitaciones de los estudios previos, decidimos también incluir más de una medida de la funcionalidad. La comprensión más profunda de los factores que pueden mejorar la funcionalidad ayudará a establecer los mejores objetivos de tratamiento de la esquizofrenia.
Aplicamos MEE para probar simultáneamente una serie de posibles hipótesis con respecto a las interrelaciones entre los factores predictivos de la funcionalidad en los pacientes esquizofrénicos. La hipótesis que tratamos de examinar fue la presencia de roles mediadores entre la falta de insight, los diferentes factores cognitivos, la psicopatología, los datos sociodemográficos y la funcionalidad, y los vínculos entre estas variables mediadoras en los pacientes esquizofrénicos crónicos.
Material y métodosParticipantesCiento sesenta y cinco pacientes hospitalizados (días de hospitalización: media: 435,62; DE: 1.307,831). Los pacientes con esquizofrenia se seleccionaron del Hospital Psiquiátrico de Álava (HPA), con un rango de edad de 18 a 55años. Todos los pacientes estaban tratados con medicación atípica. Las características sociodemográficas se presentan en la tabla 1. A todos los participantes se les realizó un examen médico general, y todos cumplieron los criterios diagnósticos de esquizofrenia conforme al American Psychiatric Association's Diagnostic and Statistical Manual of Mental Disorders, cuarta edición-TR (DSM-IV-TR)33, utilizando la Entrevista Clínica Estructurada para DSM-IV (SCID-I). (Los índices kappa de fiabilidad interevaluador oscilaron entre 0,83 y 0,91.) En el momento de la selección, todos los pacientes recibían fármacos antipsicóticos. Los criterios de exclusión incluyeron antecedentes de inconsciencia significativa, retraso mental, situación neurológica relevante incluyendo enfermedad cerebrovascular, hipertensión y déficits sensoriales significativos.
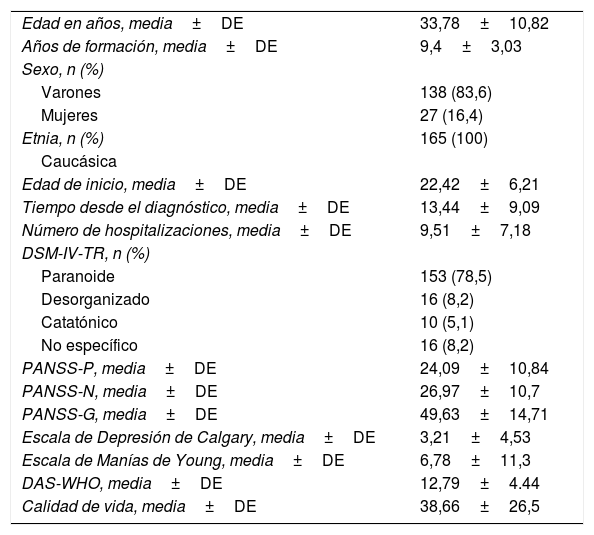
Características demográficas y clínicas (medias y desviaciones estándar [DE]; frecuencias)
| Edad en años, media±DE | 33,78±10,82 |
| Años de formación, media±DE | 9,4±3,03 |
| Sexo, n (%) | |
| Varones | 138 (83,6) |
| Mujeres | 27 (16,4) |
| Etnia, n (%) | 165 (100) |
| Caucásica | |
| Edad de inicio, media±DE | 22,42±6,21 |
| Tiempo desde el diagnóstico, media±DE | 13,44±9,09 |
| Número de hospitalizaciones, media±DE | 9,51±7,18 |
| DSM-IV-TR, n (%) | |
| Paranoide | 153 (78,5) |
| Desorganizado | 16 (8,2) |
| Catatónico | 10 (5,1) |
| No específico | 16 (8,2) |
| PANSS-P, media±DE | 24,09±10,84 |
| PANSS-N, media±DE | 26,97±10,7 |
| PANSS-G, media±DE | 49,63±14,71 |
| Escala de Depresión de Calgary, media±DE | 3,21±4,53 |
| Escala de Manías de Young, media±DE | 6,78±11,3 |
| DAS-WHO, media±DE | 12,79±4.44 |
| Calidad de vida, media±DE | 38,66±26,5 |
DAS-WHO: Disability Assessment Schedule; DSM-IV: The Diagnostic and Statistical Manual of Mental Disorders-IV; PANSS-G: General Psychopathology from Positive and Negative Syndrome Scale; PANSS-N: Negative Symptoms from Positive and Negative Syndrome Scale; PANSS-P: Positive Symptoms from Positive and Negative Syndrome Scale.
Todos los participantes colaboraron de manera voluntaria y otorgaron su consentimiento informado escrito para participar en el estudio, cuyo protocolo fue aprobado por el Comité de Ética del Departamento de Salud.
MedidasMedidas psicopatológicasLos pacientes completaron una entrevista y una evaluación psiquiátrica, incluyendo las escalas Positive and Negative Symptom Scale (PANSS)34 (α=0,64 - α=0,81), Calgary Depression Scale for Schizophrenia (α=0,79)35 y Young Mania Scale36 (α=0,88). Se obtuvieron factores positivos y negativos latentes utilizando los ítems de la escala para estos constructos (P1 a P7 para síntomas positivos y N1 a N7 para síntomas negativos).
Medidas neuropsicológicasLa evaluación del funcionamiento neuropsicológico fue realizada por un neuropsicólogo, que desconocía los síntomas psiquiátricos, la discapacidad funcional y los resultados de QOL. La evaluación neuropsicológica incluyó las siguientes pruebas: atención (prueba breve de atención37 [α=0,82 - α=0,91]), memoria verbal (Memoria Lógica I y II de la Wechsler Memory Scale [WMS-III]38 [α=0,81]), funcionamiento ejecutivo (Wisconsin Card Sorting Test [WCST]39 [α=0,92]), memoria de trabajo (Letter and Number Sequencing and Digits Backwards de Wechsler Adult Intelligence Scale [WAIS-III]40 [α=0,92]), fluidez semántica y fonológica41 (fiabilidad test-retest=0,92; fiabilidad interevaluador=0,99), velocidad de procesamiento (Stroop Color Naming Test42 [α=0,89], Digit Symbol Substitution Test40 [fiabilidad test-retest de 0,89 a 0,97] y Trail Making Test-Part A [α=0,75]43) y memoria visual (Rey Complex Figure44 [fiabilidad interevaluador r=0,91 - r=0,96]). Esta estructura de factor cognitivo ha sido previamente validada45.
Funcionamiento premórbidoEl funcionamiento premórbido se calculó con la escala Premorbid Adjustment Scale (PAS)46 (α=0,85). Dicha escala es una escala de clasificación diseñada para evaluar el nivel de funcionamiento en cuatro grandes áreas de los diversos periodos de la vida del sujeto: accesibilidad social, aislamiento, relaciones con homólogos, capacidad de funcionar fuera del núcleo familiar y capacidad de entablar lazos íntimos socio-sexuales.
Discapacidad funcionalLa discapacidad funcional se valoró utilizando la escala Disability Assessment Schedule (DAS-WHO)47 (α=0,71 a 0,94), que consiste en una escala de tipo Likert; las puntuaciones oscilaron entre 0 (ausencia de discapacidad) y 5 (máxima discapacidad). La puntuación1 indica ya un grado de discapacidad. Como la escala consta de 4 ítems, 20 es el máximo de discapacidad posible. Cada puntuación superior a 12 se interpreta normalmente como un deterioro funcional grave en la literatura. DAS-WHO ofrece indicadores de cuatro dominios caracterizados: gestión de autocuidados, competencia social, funcionalidad vocacional y contacto familiar.
Calidad de vidaLa calidad de vida se evaluó utilizando la Quality of Life Scale48 (α=0,82 - 0,92), que consiste en una entrevista semiestructurada de evaluación clínica que incluye 21 ítems evaluados por el clínico sobre una escala de 7 puntos. Esta escala ofrece cuatro dominios diferentes del funcionamiento: funcionamiento del rol instrumental, fundamento intrapsíquico, relaciones interpersonales y objetos/actividades.
Análisis de los datosBasándonos en la literatura previa2,4,5,12,16,17,31,49, el modelo hipotético a probar incluyó medidas neurocognitivas y síntomas negativos como factores predictivos de la funcionalidad. Considerando la literatura citada anteriormente, no se incluyeron en el modelo los síntomas positivos, debido a la falta de relación que estos parecen tener con la funcionalidad, tanto directamente como en su papel de mediadores/moderadores de la relación entre las medidas neurocognitivas y funcionalidad. Dicha hipótesis fue confirmada posteriormente en la presente muestra, y los síntomas positivos mostraron índices de correlación no significativa con la funcionalidad resultante: r=−0,11 −0,14 (p>0,05). Utilizamos MEE para examinar nuestra hipótesis entre los constructos de funcionamiento neurocognitivo, síntomas negativos, funcionamiento premórbido, insight y QOL en nuestra muestra. El MEE consiste en una combinación del análisis de factores confirmatorios (CFA) y el path analysis, entre los factores latentes, para determinar la relación multinivel entre los factores predictivos de la funcionalidad (incluso si se definen como constructos latentes no observados).
Los análisis se realizaron utilizando LISREL 8.8050 con estimación máxima de probabilidad. Se utilizaron cinco estadísticas diferentes de bondad de ajuste para valorar el ajuste entre los modelos hipotéticos y los datos reales: índice de ajuste comparativo (CFI), error cuadrático medio de aproximación (RMSEA), residuo estandarizado cuadrático medio (SRMR), índice de ajuste no normado (NNFI) y estadístico χ2 escalado de Satorra-Bentler para ajuste de los datos no normales. Los valores ausentes se imputaron utilizando el algoritmo Expectation-Maximization (EM), dado que se asumió que los datos «faltan al azar» (prueba MCAR de Little: χ2=292,074; p=0,1). Las frecuencias de los datos ausentes oscilaron entre el 0,6 y el 5,5%, dependiendo de la variable.
RMSEA indica el ajuste del modelo a la matriz de covarianza y representa la raíz cuadrada de la cantidad media en que difieren las covarianzas con respecto a sus estimaciones, derivadas del modelo de factor planteado. El CFI compara el modelo final con un modelo nulo de independencia, que asume que todas las variables no se correlacionan con la variable dependiente. Los valores de RMSEA y SRMR inferiores a 0,05 indican una cercanía muy ajustada, mientras que los valores superiores a 0,08 indican un error de aproximación razonable51. Los valores de NNFI y CFI iguales a 0,9 o más indican un buen ajuste, mientras que un valor igual 0,95 o más indica un ajuste cercano50,52.
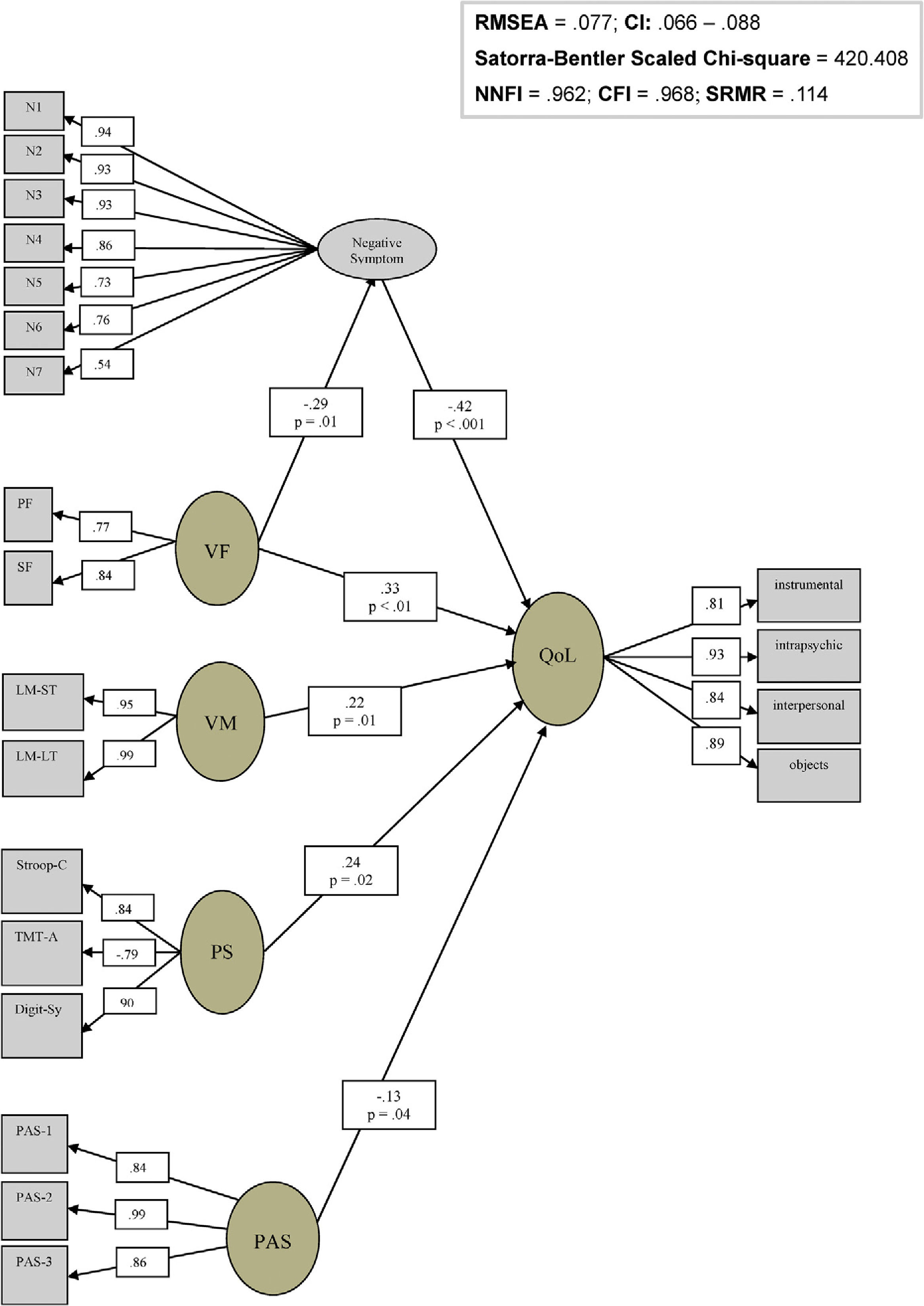
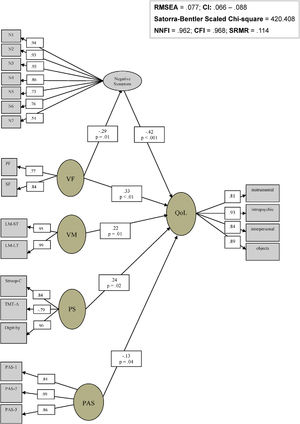
ResultadosModelado de ecuaciones estructurales para relaciones entre neurocognición, síntomas clínicos, funcionamiento premórbido y calidad de vidaEl análisis factorial confirmatorio (CFA) reflejó que todas las variables medidas contribuyeron significativamente a sus respectivos factores latentes de dominios neurocognitivos, síntomas negativos, funcionamiento premórbido y QOL. Todas las cargas factoriales oscilaron entre 0,53 y 0,99 (valores estandarizados), lo cual indica que los constructos latentes son fiables. Nuestros resultados respaldan la arquitectura latente propuesta por la iniciativa de MATRICS en cuanto a los factores neurocognitivos. Una diferencia relevante es que nosotros incluimos la fluidez verbal como un factor separado, en lugar de considerarlo parte del factor de velocidad de procesamiento. El motivo de ello se basa en los estudios previos realizados por nuestro grupo, que muestran que la fluidez verbal puede contribuir a la estructura del CFA como un factor independiente53. El resto de los indicadores reflejaron también cargas elevadas sobre sus factores latentes respectivos (fig. 1).
Modelo interactivo entre los factores cognitivos, síntomas clínicos, funcionamiento premórbido y calidad de vida en pacientes esquizofrénicos.
Digit-Sy: Digit Symbol; LM-LT: memoria lógica a largo plazo; LM-ST: memoria lógica a corto plazo; N1: síntomas negativos de ítem 1; N2: síntomas negativos de ítem 2; N3: síntomas negativos de ítem 3; N4: síntomas negativos de ítem 4; N5: síntomas negativos de ítem 5; N6: síntomas negativos de ítem 6; N7: síntomas negativos de ítem 7; PAS: escala de ajuste premórbido; PAS-1: escala de ajuste premórbido ítem 1; PAS-2: escala de ajuste premórbido ítem 2; PAS-3: escala de ajuste premórbido ítem 3; PF: fluidez fonética; PS: velocidad de procesamiento; QoL: calidad de vida; SF: fluidez semántica; Stroop-C: Stroop Color; TMT-A: test del trazo parte A; VF: fluidez verbal; VM: memoria verbal.
El path analysis de las variables sociodemográficas, síntomas positivos, funciones ejecutivas e insight con respecto a QOL no fue estadísticamente significativo, y por tanto se eliminó de todas las pruebas de modelos posteriores. En cuanto a los factores cognitivos, muchos guardaron una relación significativa con la QOL de manera directa, como en el caso de la fluidez verbal, la memoria verbal y la velocidad de procesamiento, o indirecta a través de la interacción con los síntomas negativos en el caso de la fluidez verbal. El modelo final obtenido para QOL se presenta en la figura 1, y reflejó muy buenos índices de bondad de ajuste (χ2 escalado de Satorra-Bentler=420,41; RMSEA=0,08; SRMR=0,11; NNFI=0,96; CFI=0,97).
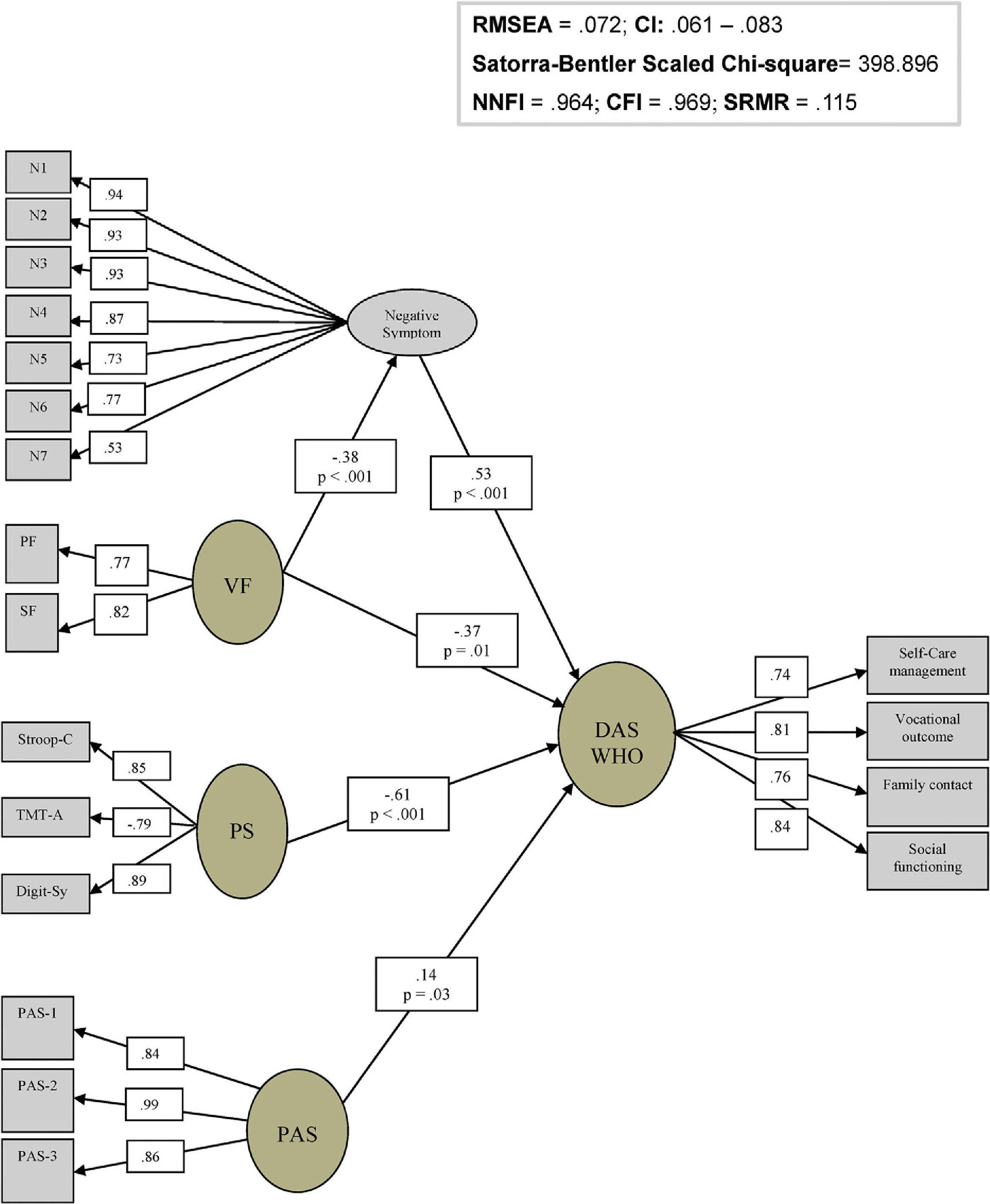
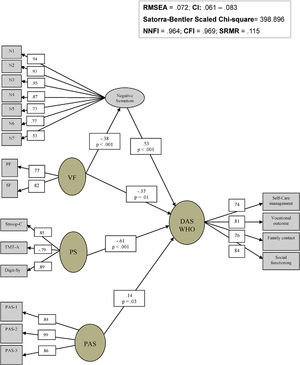
Modelado de ecuaciones estructurales para relaciones entre neurocognición, síntomas clínicos, funcionamiento premórbido y discapacidad funcionalEl segundo modelo probado incluyó los mismos factores predictivos, incluyéndose la discapacidad funcional (DAS-WHO) como funcionalidad (fig. 2). Este modelo reflejó también buenos índices de bondad de ajuste (χ2 escalado de Satorra-Bentler=398,9; RMSEA=0,07; SRMR=0,12; NNFI=0,96; CFI=0,97). En este caso, el path analysis entre memoria verbal y DAS-WHO no fue significativo. También probamos las posibles interacciones entre datos sociodemográficos, síntomas positivos, insight y DAS-WHO, que no resultaron significativos.
Modelo interactivo entre factores cognitivos, síntomas clínicos, funcionamiento premórbido y discapacidad funcional en pacientes esquizofrénicos.Digit-Sy: Digit Symbol; N1: síntomas negativos de ítem 1; N2: síntomas negativos de ítem 2; N3: síntomas negativos de ítem 3; N4: síntomas negativos de ítem 4; N5: síntomas negativos de ítem 5; N6: síntomas negativos de ítem 6; N7: síntomas negativos de ítem 7; PAS: escala de ajuste premórbido; PAS-1: escala de ajuste premórbido ítem 1; PAS-2: escala de ajuste premórbido ítem 2; PAS-3: escala de ajuste premórbido ítem 3; PF: fluidez fonética; PS: velocidad de procesamiento; SF: fluidez semántica; Stroop-C: Stroop Color; TMT-A: test del trazo parte A; VF: fluidez verbal.
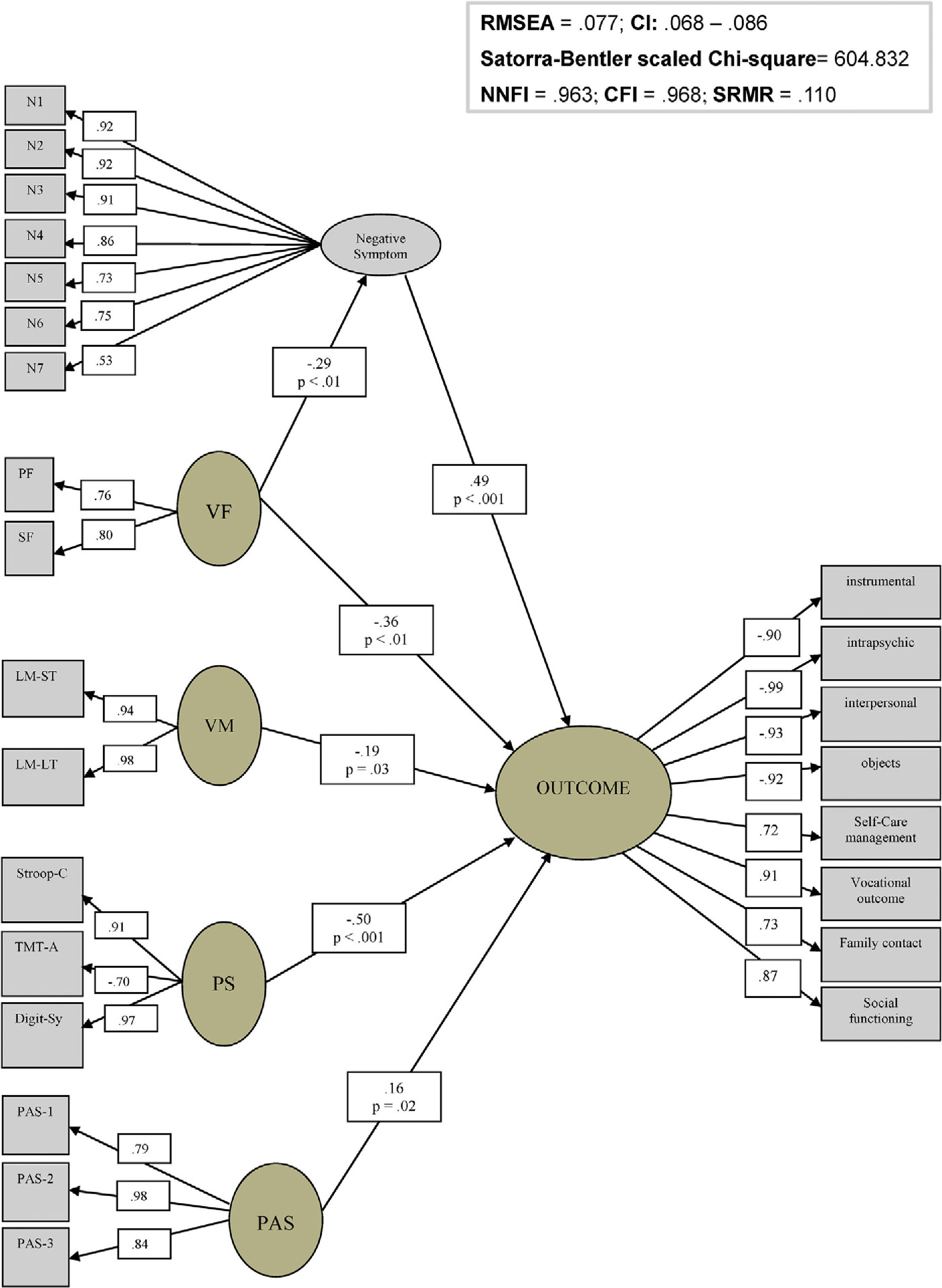
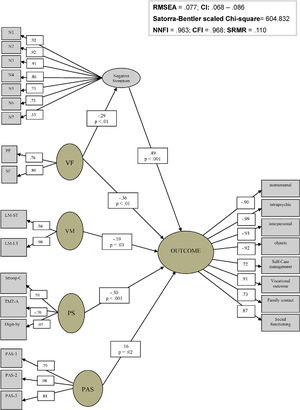
Por último, probamos si los hallazgos serían consistentes, considerando un factor de funcionalidad latente unificado que incluiría indicadores provenientes tanto de QOL como de FD, obtenidos de dos escalas diferentes utilizadas en este estudio (escalas DAS-WHO y QOL). El coeficiente de correlación entre FD y QOL fue muy alto (−0,74; p<0,001), lo cual sugiere que podrían compartir una varianza común y, por tanto, podrían representar parcialmente un factor latente de funcionalidad global. Por tanto, confirmando la existencia de un solo factor latente de funcionalidad podría aportarnos datos adicionales, y podría probar también la fortaleza del modelo.
Como se refleja en la figura 3, nuestros resultados respaldan la posibilidad de un factor latente de funcionalidad general compuesto por indicadores de las diferentes medidas. Este modelo también reflejó buenos índices de bondad de ajuste (χ2 escalado de Satorra-Bentler=604,83; RMSEA=0,08; SRMR=0,11; NNFI=0,96; CFI=0,97).
Modelo interactivo entre factores cognitivos, síntomas clínicos, funcionamiento premórbido y funcionalidad general en pacientes esquizofrénicos.
Digit-Sy: Digit Symbol; LM-LT: memoria lógica a largo plazo; LM-ST: memoria lógica a corto plazo; N1: síntomas negativos de ítem 1; N2: síntomas negativos de ítem 2; N3: síntomas negativos de ítem 3; N4: síntomas negativos de ítem 4; N5: síntomas negativos de ítem 5; N6: síntomas negativos de ítem 6; N7: síntomas negativos de ítem 7; PAS: escala de ajuste premórbido; PAS-1: escala de ajuste premórbido ítem 1; PAS-2: escala de ajuste premórbido ítem 2; PAS-3: escala de ajuste premórbido ítem 3; PF: fluidez fonética; PS: velocidad de procesamiento; SF: fluidez semántica; Stroop-C: Stroop Color; TMT-A: test del trazo parte A; VF: fluidez verbal; VM: memoria verbal.
El objetivo de este estudio fue examinar las relaciones complejas entre el funcionamiento neurocognitivo, los síntomas negativos, el funcionamiento premórbido y su impacto sobre la discapacidad funcional y la QOL. Nuestro estudio ilustra la complejidad de las relaciones entre estos factores en la esquizofrenia. Como sugieren nuestros resultados, los factores neurocognitivos causan una débil funcionalidad directamente, y también indirectamente a través de su influencia sobre los síntomas negativos en esta población. De manera más específica, la debilidad de la velocidad de procesamiento y la memoria verbal guardó una relación directa con el deterioro de QOL y el resultado funcional, mientras que la fluidez verbal se asoció a QOL y FD, tanto directa como indirectamente, a través de los síntomas negativos. El funcionamiento premórbido guardó también una relación directa con QOL en pacientes con esquizofrenia crónica. Las funciones ejecutivas y los síntomas positivos no reflejaron una asociación con QOL y FD, de manera directa o indirecta. También encontramos resultados similares y consistentes en cuanto a discapacidad funcional (DAS-WHO) y la medida latente de la funcionalidad (que incluyó indicadores tanto para las escalas DAS-WHO como QOL).
Estos hallazgos guardan consistencia, de alguna manera, con los estudios previos. Por ejemplo, un estudio reciente31 que realizó un path analysis en la esquizofrenia reflejó que los síntomas cognitivos (y en especial la velocidad de procesamiento) predecían la QOL a través de su efecto sobre los síntomas negativos. Sin embargo, Lipkovich et al.31 realizaron únicamente un path analysis en lugar de un modelado completo de ecuaciones estructurales. Otra gran diferencia con este estudio es que nosotros no encontramos una ruta significativa entre los síntomas positivos y la funcionalidad en nuestra muestra. Sin embargo, nuestros resultados relativos a la sintomatología positiva, y su falta de asociación significativa con la funcionalidad, son consistentes con muchos enfoques previos de vinculación simple en la literatura5,6,53-55.
Hasta donde conocen los autores, este es el primer estudio que ha utilizado MEE para analizar la relación entre la estructura de los factores cognitivos propuesta por la iniciativa de MATRICS, el funcionamiento premórbido y los síntomas negativos con relación con la funcionalidad (incluyendo la QOL y la discapacidad funcional) en el mismo modelo para la esquizofrenia crónica. El valor predictivo reflejado por los factores neurocognitivos parece especialmente relevante al compararse con la contribución de los síntomas negativos, ya que son medidas más objetivas y no se solapan conceptualmente al medirse. El análisis CFA resalta la independencia entre los factores cognitivos en sí mismos. Como se ha dicho anteriormente31, la fuerte relación entre los síntomas negativos y la Escala de Calidad de Vida puede haberse debido, en parte, a este solapamiento conceptual.
Un punto interesante que no han considerado los anteriores path analysis, o estudios MEE6,28,49,56-58, fue la inclusión del funcionamiento premórbido como factor predictivo de la funcionalidad en la esquizofrenia21,22,59. Nuestros datos añaden más evidencia a su relevancia, con relación a la funcionalidad final en el curso del trastorno en los tres modelos probados.
Hwang et al.25 reportaron que la psicopatología, el insight, los efectos secundarios y el funcionamiento ejecutivo interactúan de modo complejo para predecir la QOL. Nosotros no incluimos los efectos secundarios de la medicación, por lo que no podemos comparar directamente su contribución. Otra diferencia importante entre estos dos estudios es que Hwang et al. incluyeron el funcionamiento ejecutivo como la única medida de la cognición, mientras que nuestro estudio consideró el rol de seis factores cognitivos independientes. Como se ha reportado en un estudio reciente13, nosotros encontramos que muchos factores cognitivos, exceptuando los procedentes de las funciones ejecutivas, han contribuido significativamente. En especial la velocidad de procesamiento, la memoria verbal y la fluidez verbal jugaron un papel relevante en los modelos.
Los resultados del presente estudio deben contemplarse en el contexto de las siguientes limitaciones. En primer lugar, aunque el tamaño de la muestra era grande, solo estaba formado por pacientes crónicos hospitalizados, y posiblemente incluía a los pacientes con mayor afectación, en comparación con los pacientes crónicos ambulatorios, lo cual reduce la generalización de los resultados. En segundo lugar, la estimación de IQ no se consideró como un criterio de inclusión/exclusión para el presente estudio, lo cual favorece la heterogeneidad del estatus cognitivo a lo largo de toda la muestra. Por último, con relación a las medidas clínicas y de funcionalidad, utilizamos PANSS con el fin de medir los síntomas negativos, en lugar de utilizar escalas más específicas, como Brief Negative Symptom Scale (BNSS) o Clinical Assessment Interview for Negative Symptoms (CAINS), que podrían haber afectado a las puntuaciones obtenidas. Del mismo modo, las medidas utilizadas para valorar la funcionalidad de los pacientes no eran específicas de la esquizofrenia, y como en el caso de la escala WHO-DAS, se midieron más dimensiones/constructos generales diferentes a la funcionalidad. Dicho esto, la utilización de medidas más específicas podría haber originado puntuaciones más precisas, especialmente en relación con los síntomas negativos y a la funcionalidad, en esta muestra.
ConclusionesEn nuestra opinión, la inclusión en este estudio de dos medidas de la funcionalidad (las escalas QOL y DAS-WHO) y la creación de un factor latente de la funcionalidad han contribuido a fortalecer los resultados. Dicho de otro modo, encontramos evidencia acerca de los factores predictivos clínicos y neurocognitivos para un constructo latente, que representan la varianza que tienen en común las diferentes escalas. En su conjunto, estos resultados respaldan la inclusión de objetivos adicionales en la planificación del tratamiento de los pacientes esquizofrénicos, que abordan los déficits cognitivos y los síntomas negativos60-65, en particular para los pacientes con esquizofrenia crónica66,67.
Conflicto de interesesLos autores declaran no tener ningún conflicto de intereses.