El presente estudio trató de analizar el papel de la depresión y la impulsividad en la psicopatología de la bulimia nerviosa (BN).
Materiales y métodosSe examinó a 70 mujeres con un diagnóstico de bulimia nerviosa basado en la cuarta revisión del Manual diagnóstico y estadístico de los trastornos mentales (DSM-IV), subtipo purgativo, para los síntomas relacionados con el trastorno de la conducta alimentaria, insatisfacción corporal, síntomas afectivos, impulsividad y rasgos de personalidad. Para el análisis estadístico se utilizaron métodos de análisis factorial y de modelos de ecuaciones estructurales.
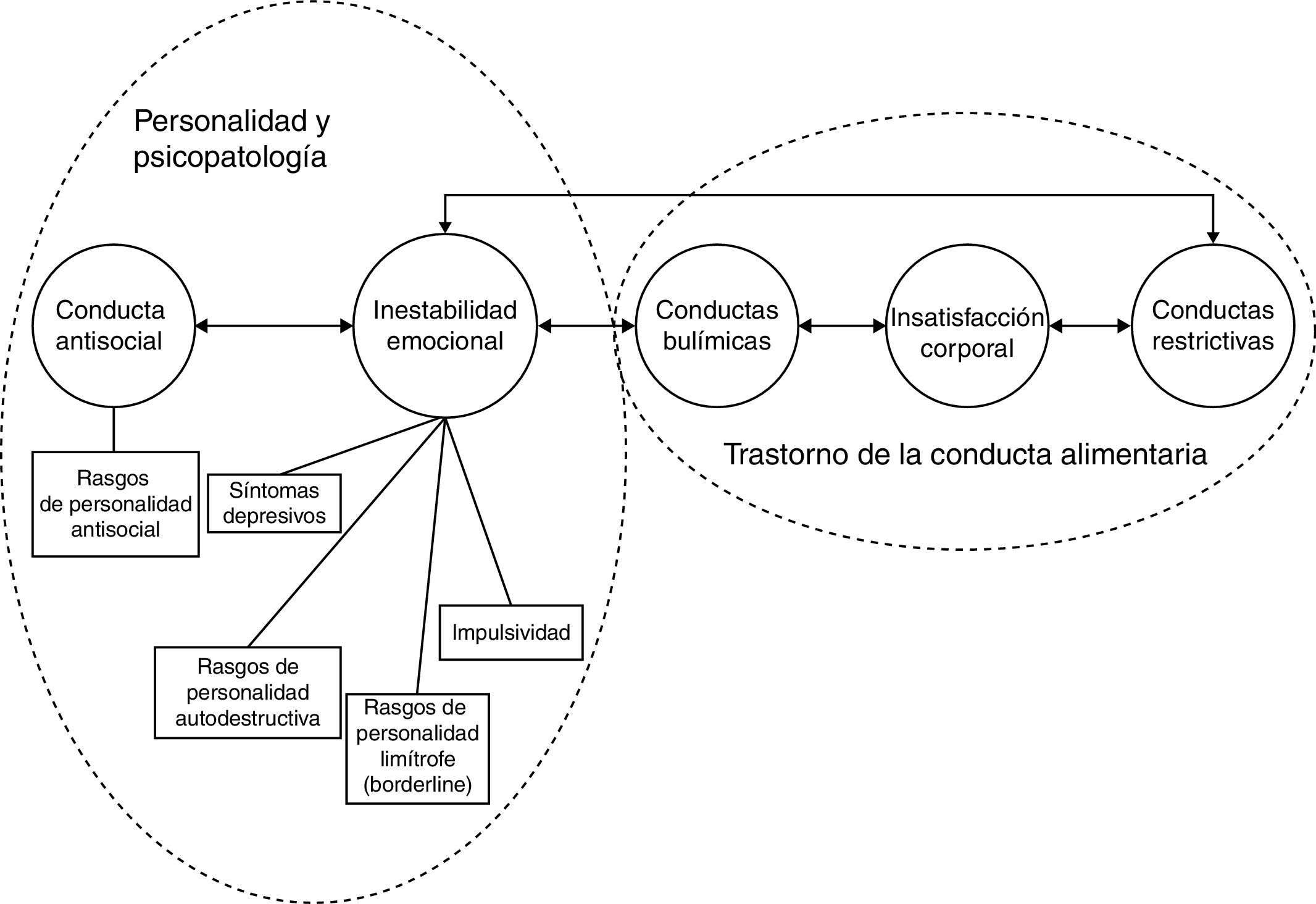
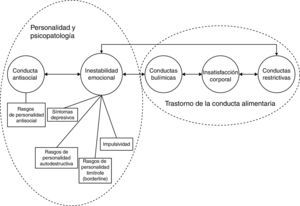
ResultadosLa BN se presentó como un proceso que incorporaba 5 dimensiones generales: a) episodios recurrentes de gran voracidad o «atracones» y conductas compensadoras; b) conducta alimentaria restrictiva; c) insatisfacción corporal; d) rasgos de personalidad disocial; y e) una agrupación (cluster) de características que se denominó «inestabilidad emocional». Las 5 dimensiones obtenidas pueden agruparse en 2 factores básicos: insatisfacción corporal/conducta alimentaria y rasgos de personalidad/psicopatología. El primero contiene los ítems clínicos utilizados para la definición de la BN como proceso clínico en el DSM-V y la Clasificación Internacional de las Enfermedades, y refleja la morfología y la gravedad de los síntomas relacionados con la conducta alimentaria. La segunda dimensión incluye una agrupación de síntomas (síntomas depresivos, impulsividad y rasgos límite de personalidad [borderline]), conducta autodestructiva y disocial) que podrían considerarse como la «base psicopatológica de la bulimia nerviosa» y pueden condicionar su curso y su pronóstico.
The study aimed to analyze the role of depression and impulsivity in the psychopathology of bulimia nervosa (BN).
Materials and methodsSeventy female patients with DSM-IV BN, purging subtype, were assessed for eating-related symptoms, body dissatisfaction, affective symptoms, impulsivity, and personality traits. Factor analysis and structural equation modeling methods were used for statistical analysis.
ResultsBN appeared as a condition which incorporated 5 general dimensions: a) binge eating and compensatory behaviours; b) restrictive eating; c) body dissatisfaction; d) dissocial personality traits; and e) a cluster of features which was called «emotional instability» The 5 obtained dimensions can be grouped into 2 basic factors: body dissatisfaction/eating behaviour and personality traits/psychopathology. The first one contains the clinical items used for the definition of BN as a clinical condition in the DSM-V and the International Classification of Diseases 10, and reflects the morphology and the severity of the eating-related symptoms. The second dimension includes a cluster of symptoms (depressive symptoms, impulsivity, and borderline, self-defeating and dissocial personality traits) which could be regarded as the «psychopathological core» of BN and may be able to condition the course and the prognosis of BN.
Se ha propuesto que la impulsividad es una característica esencial de la bulimia nerviosa (BN), al igual que una dimensión clínica asociada estrechamente a la depresión. En diversos estudios efectuados previamente se ha analizado esta asociación en pacientes con bulimia, pero los resultados han sido poco concluyentes, puesto que algunos de los estudios respaldan la asociación entre impulsividad y depresión1–4, mientras que otros defienden su independencia de los trastornos del humor5–7.
En los últimos años se han propuesto diversos modelos de BN. Sugieren que la enfermedad debe considerarse una entidad compleja, que integra una disfunción del comportamiento alimentario, síntomas psicopatológicos, rasgos de la personalidad y otras características clínicas, habitualmente desde una perspectiva multidimensional. Este concepto de BN va más allá de las definiciones propuestas por el DSM-5 y la Clasificación Internacional de Enfermedades (CIE-10), que se centran en la insatisfacción corporal y las alteraciones del comportamiento alimentario.
En función de la premisa de que los individuos con una conducta alimentaria restrictiva y los pacientes con BN representan los extremos de un continuum, Laessle et al.8 propusieron un modelo de BN con 2 dimensiones: las preocupaciones relacionadas con la alimentación y el peso (con una continuidad entre individuos con un comportamiento alimentario normal y pacientes con BN), y la psicopatología general (con una discontinuidad clara entre individuos con un comportamiento alimentario normal y los pacientes). Unos años más tarde, Tobin et al.9 defendieron la identidad de la BN como proceso específico con 3 dimensiones básicas: a) comportamientos alimentarios restrictivos; b) comportamientos bulímicos; y c) trastornos del humor y de la personalidad. En 1993, Gleaves et al. propusieron un modelo de 4 dimensiones, añadiendo un nuevo factor: la insatisfacción corporal10. Más tarde validaron sus resultados y propusieron un modelo final, basado en 5 dimensiones: a) comportamientos restrictivos; b) comportamientos bulímicos; c) insatisfacción corporal; d) trastorno del humor y de la personalidad; y e) conductas autolesivas11. Utilizando los estudios publicados como punto de partida, nuestro grupo propuso un modelo de 5 dimensiones de la BN que incluía rasgos límite de personalidad (borderline)12. Las dimensiones incorporadas en nuestro modelo fueron: a) comportamientos restrictivos; b) comportamientos bulímicos; c) insatisfacción corporal; d) rasgos de personalidad disocial; y e) una agrupación de ítems clínicos, que denominamos inestabilidad psicológica, que incluía síntomas depresivos, rasgos de personalidad autodestructiva y rasgos límite de personalidad (borderline).
En este contexto, el presente estudio trató de analizar la relación entre la impulsividad y la depresión en la psicopatología de la BN, al igual que su asociación potencial con rasgos de personalidad y los trastornos de la personalidad. Para efectuar este análisis, recurrimos a nuestro modelo de BN, incorporando la impulsividad a las variables. Usamos una nueva muestra clínica de mayor tamaño, un mayor número de instrumentos específicos de evaluación y procedimientos estadísticos más complejos. Nuestra hipótesis fue que la impulsividad se presentaría asociada a los síntomas depresivos y a los rasgos disfuncionales de personalidad en el modelo resultante.
Materiales y métodosLa investigación se diseñó como un estudio transversal efectuado en pacientes de peso normal, que cumplían los criterios del DSM-IV-TR para la BN, subtipo purgativo. Para el estudio, desarrollado en un contexto ambulatorio se reclutaron 70 mujeres que solicitaron tratamiento por BN en la Unidad Universitaria de Trastornos de la Conducta Alimentaria (Complejo Hospitalario Universitario de Badajoz, España). Todas las pacientes eran de raza blanca. Los criterios de selección de las pacientes fueron los siguientes: 1) cumplir en el momento de la evaluación los criterios diagnósticos de BN, subtipo purgativo, de acuerdo con el DSM-IV-TR; 2) un índice de masa corporal por encima de 18,5kg/m2 y por debajo de 35,0kg/m2; y c) que hubieran dado su consentimiento para la inclusión en el estudio. El estudio fue aprobado por el Comité de Investigación de la Universidad de Extremadura y se desarrolló de acuerdo con los principios éticos establecidos en la Declaración de Helsinki de 1964. Tras recibir una explicación exhaustiva de los procedimientos del estudio, todas las participantes firmaron el consentimiento informado, otorgado por escrito.
La edad media de las pacientes seleccionadas fue de 21,5 años (DE 1,8; rango 19-24). El índice de masa corporal medio fue de 22,9kg/m2 (DE 3,4; límites 19,0-34,0). El número medio de atracones en el momento de la evaluación fue de uno al día (con un rango entre 2 y 35 a la semana) y el número medio de vómitos fue de uno al día (variando de 2 a 21 a la semana).
Para la valoración de las variables psicopatológicas se utilizaron los instrumentos específicos siguientes. La gravedad de los comportamientos bulímicos se evaluó utilizando el Bulimic Investigatory Test Edinburgh (BITE), al igual que la subescala de bulimia del Eating Disorder Inventory-2 (EDI-2). La intensidad de la restricción alimentaria se evaluó utilizando la versión de 40 ítems del Eating Attitudes Test (EAT-40), y la subescala de tendencia a la delgadez del EDI-2. Para valorar la insatisfacción corporal utilizamos la Body Image Assessment (BIA) y la subescala de insatisfacción corporal del EDI-2. La gravedad de los síntomas depresivos se valoró utilizando el Cuestionario de Depresión de Beck (Beck Depression Inventory, BDI). Para la evaluación de la impulsividad se utilizó la Impulsive Behaviour Scale, Revised (IBS-R). Los rasgos autodestructivos de personalidad se investigaron utilizando la subescala de personalidad del Millon Multiaxial Clinical Inventory (MCMI-II). Por último, los rasgos límite autodestructivos de personalidad limítrofe (borderline) se valoraron utilizando una entrevista semiestructurada, la Diagnostic Interview for Borderline Patients-Revised. Todas las escalas tenían formas validadas en español..
Para confirmar la relación recíproca de las variables clínicas aisladas se usaron técnicas de análisis factorial. Puesto que el modelo inicial incluía 5 factores, ajustamos el número de factores a este valor. Aplicamos el método de componentes principales y normalización con rotación Varimax con Kaiser. Más tarde, se examinó la influencia de la dimensión que denominamos inestabilidad emocional en los síntomas bulímicos utilizando técnicas de modelos de ecuaciones estructurales (SEM).
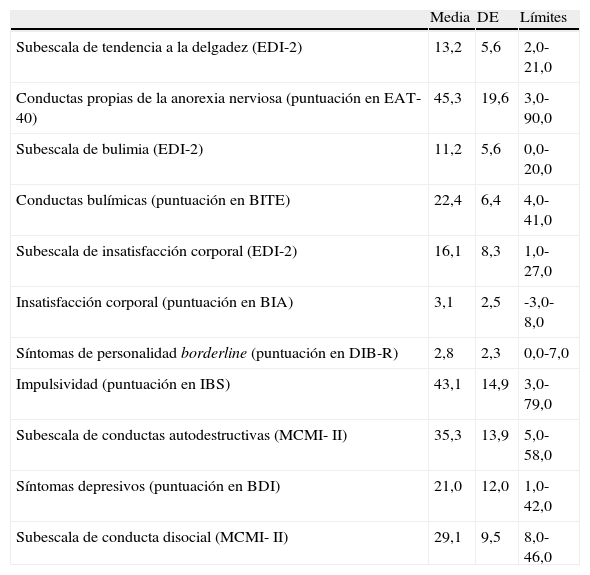
ResultadosEn la tabla 1 se muestran los valores medios y la desviación estándar para cada uno de los ítems aislados, al igual que el rango para cada ítem.
Valores medios, desviación estándar y límites de cada uno de los ítems aislados
| Media | DE | Límites | |
| Subescala de tendencia a la delgadez (EDI-2) | 13,2 | 5,6 | 2,0-21,0 |
| Conductas propias de la anorexia nerviosa (puntuación en EAT-40) | 45,3 | 19,6 | 3,0-90,0 |
| Subescala de bulimia (EDI-2) | 11,2 | 5,6 | 0,0-20,0 |
| Conductas bulímicas (puntuación en BITE) | 22,4 | 6,4 | 4,0-41,0 |
| Subescala de insatisfacción corporal (EDI-2) | 16,1 | 8,3 | 1,0-27,0 |
| Insatisfacción corporal (puntuación en BIA) | 3,1 | 2,5 | -3,0-8,0 |
| Síntomas de personalidad borderline (puntuación en DIB-R) | 2,8 | 2,3 | 0,0-7,0 |
| Impulsividad (puntuación en IBS) | 43,1 | 14,9 | 3,0-79,0 |
| Subescala de conductas autodestructivas (MCMI- II) | 35,3 | 13,9 | 5,0-58,0 |
| Síntomas depresivos (puntuación en BDI) | 21,0 | 12,0 | 1,0-42,0 |
| Subescala de conducta disocial (MCMI- II) | 29,1 | 9,5 | 8,0-46,0 |
BDI: Beck Depression Inventory; BIA: Body Image Assessment; BITE: Bulimic Investigatory Test Edinburgh; DE: desviación estándar; DIB-R: Diagnostic Interview for Borderline Patients-Revised; EAT-40: Eating Attitudes Test; EDI-2: Eating Disorder Inventory-2; IBS: Impulsive Behaviour Scale; MCMI-II: Millon Multiaxial Clinical Inventory.
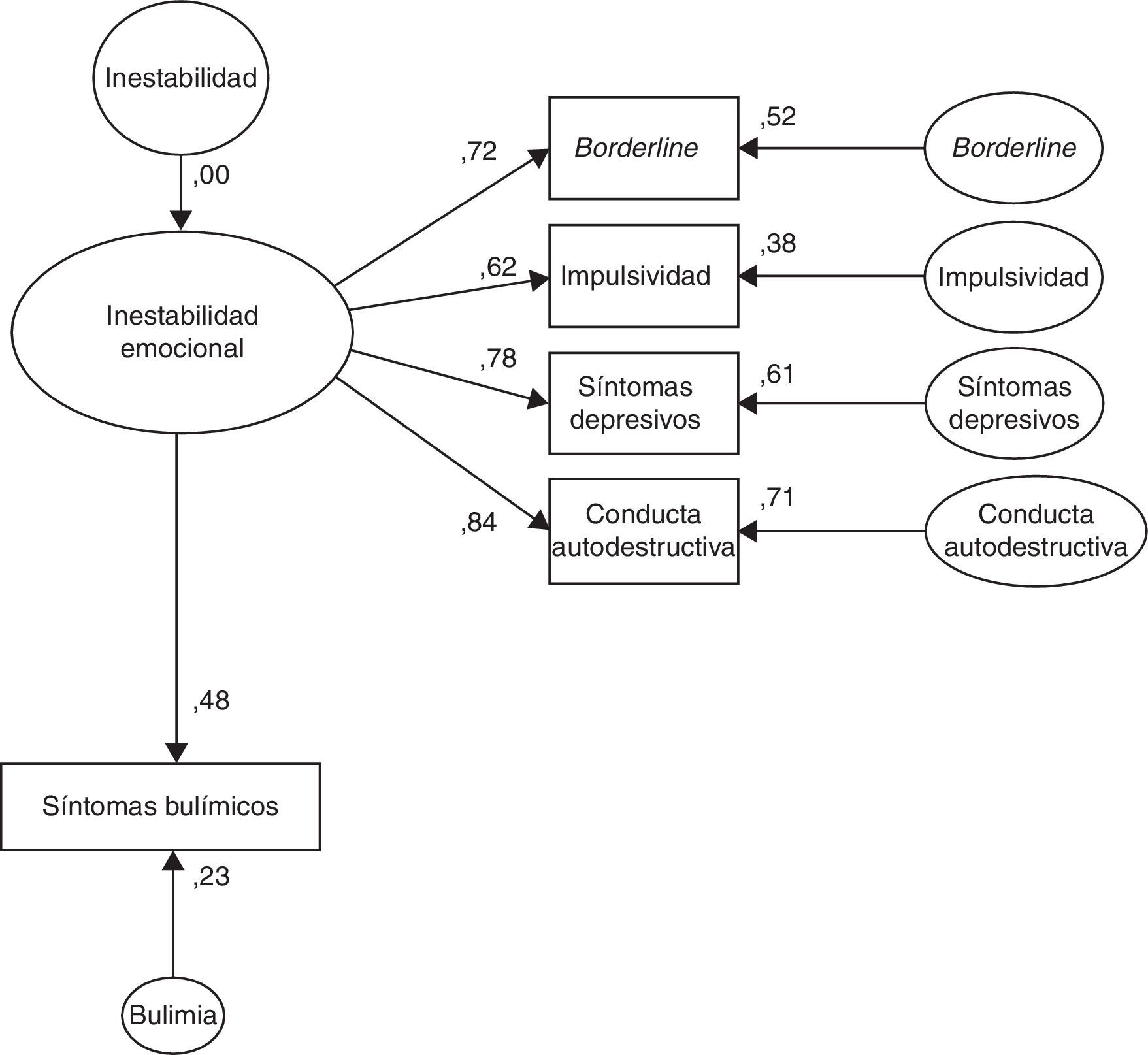
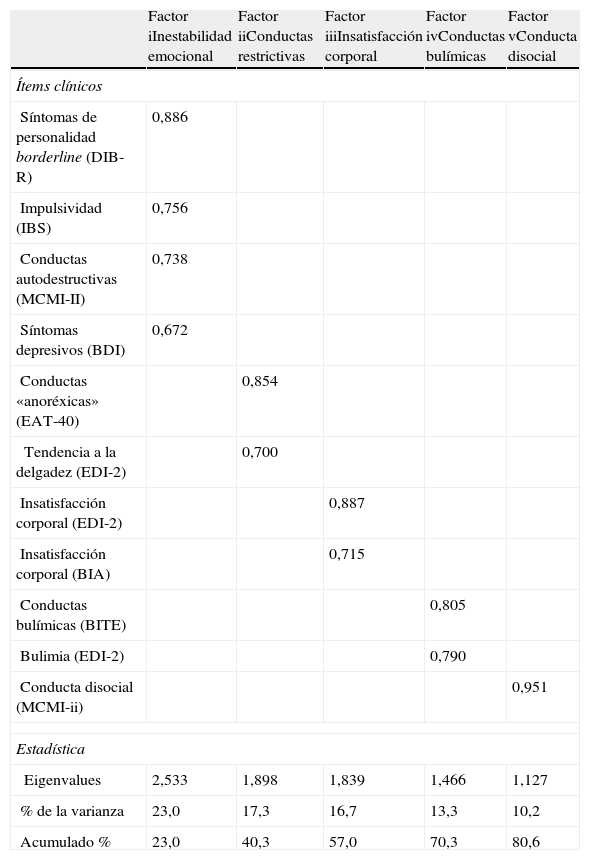
La tabla 2 muestra los resultados del análisis factorial. Como puede observarse, el modelo obtenido explicó el 80,6% de la varianza, con 5 factores que explicaron un 10,2-23,0% de la varianza. Para simplificar la interpretación de los datos, solo se consideraron las puntuaciones de más de 0,5 para definir el modelo, según lo descrito en la tabla. Según lo formulado como hipótesis, la impulsividad se asoció a los síntomas depresivos, apareciendo ambos ítems incluidos en un grupo de síntomas que decidimos denominar inestabilidad emocional.
Resultados del análisis de factores
| Factor iInestabilidad emocional | Factor iiConductas restrictivas | Factor iiiInsatisfacción corporal | Factor ivConductas bulímicas | Factor vConducta disocial | |
| Ítems clínicos | |||||
| Síntomas de personalidad borderline (DIB-R) | 0,886 | ||||
| Impulsividad (IBS) | 0,756 | ||||
| Conductas autodestructivas (MCMI-II) | 0,738 | ||||
| Síntomas depresivos (BDI) | 0,672 | ||||
| Conductas «anoréxicas» (EAT-40) | 0,854 | ||||
| Tendencia a la delgadez (EDI-2) | 0,700 | ||||
| Insatisfacción corporal (EDI-2) | 0,887 | ||||
| Insatisfacción corporal (BIA) | 0,715 | ||||
| Conductas bulímicas (BITE) | 0,805 | ||||
| Bulimia (EDI-2) | 0,790 | ||||
| Conducta disocial (MCMI-ii) | 0,951 | ||||
| Estadística | |||||
| Eigenvalues | 2,533 | 1,898 | 1,839 | 1,466 | 1,127 |
| % de la varianza | 23,0 | 17,3 | 16,7 | 13,3 | 10,2 |
| Acumulado % | 23,0 | 40,3 | 57,0 | 70,3 | 80,6 |
BDI: Beck Depression Inventory; BIA: Body Image Assessment; BITE: Bulimic Investigatory Test Edinburgh; DIB-R: Diagnostic Interview for Borderline Patients-Revised; EAT-40: Eating Attitudes Test; EDI-2: Eating Disorder Inventory-2; IBS: Impulsive Behaviour Scale; MCMI-II: Millon Multiaxial Clinical Inventory.
La figura 1 trata de representar gráficamente los resultados, mostrando las 5 dimensiones del nuevo modelo: a) comportamiento alimentario restrictivo; b) comportamiento alimentario compulsivo; c) insatisfacción corporal; d) comportamientos disociales; y e) un conjunto de síntomas que denominamos inestabilidad emocional (síntomas depresivos, rasgos de personalidad autodestructiva y rasgos límite de personalidad [borderline]).
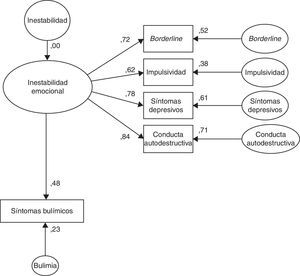
La figura 2 muestra los resultados del estudio de modelo de ecuaciones estructurales (SEM) aplicado a esta última dimensión. Como puede comprobarse, cuando se analizó la influencia de la inestabilidad emocional (variable no observada) en los síntomas bulímicos (variable observada representada por la puntuación total obtenida en el BITE), se obtuvo una bondad de ajuste apropiada (X2=4,418; gl=5; p=0,491; Tucker-Lewis Index=1,010; y raíz del error cuadrático de aproximación <0,001; intervalo de confianza de RMSEA=0,000 a 0,157), lo que confirma la adecuación del modelo.
DiscusiónEl presente estudio trató de analizar la asociación de la impulsividad y la depresión en la psicopatología de la BN. Usamos variables procedentes de un modelo complejo previo de BN, que incluía las conductas restrictivas (ayuno y ejercicio físico), las conductas purgativas (inducción de vómitos y uso de laxantes), insatisfacción corporal (autoevaluación negativa basada en el aspecto físico), conductas disociales (rasgos de personalidad disocial) e inestabilidad psicológica (síntomas depresivos, rasgos de personalidad borderline y características de personalidad autodestructiva), añadiéndose de la impulsividad a los ítems a analizar. Formulamos la hipótesis de que la impulsividad se asociaría a los ítems incluidos en la dimensión de inestabilidad psicológica, y, en especial, a la depresión.
Puesto que deseábamos estudiar un grupo homogéneo, se excluyó a las pacientes con BN de subtipo no purgativo, según el DSM-IV-TR. Además del hecho de que estas pacientes apenas están representadas en las muestras clínicas, hoy día se cuestiona firmemente la identidad clínica del subtipo no purgativo de BN. De hecho, el DSM-5 considera el subtipo purgativo como la única forma clínica de BN, afirmando que el subtipo no purgativo es una forma de trastorno por atracón, más que una forma de BN. En cualquier caso, un diagnóstico de BN purgativa no implica que el/la paciente no utilice el ayuno y el ejercicio físico para controlar su peso corporal.
Los resultados del presente estudio respaldan la hipótesis inicial, puesto que, en la muestra, la impulsividad apareció asociada a los síntomas depresivos, rasgos de personalidad autodestructiva y rasgos de personalidad borderline. El modelo obtenido se basó en 5 dimensiones, que coincidían plenamente con las del modelo inicial. Para simplificar la discusión de los resultados, agrupamos los ítems clínicos en 2 categorías principales, que denominamos conducta alimentaria y personalidad/psicopatología. La primera guarda relación con la disfunción de la conducta alimentaria y la insatisfacción corporal, e incorpora los síntomas que en la actualidad se usan como criterios diagnósticos en el DSM-5 y la CIE-10. Al igual que en los modelos propuestos por Gleaves et al.10,11, y como en nuestro primer modelo12, la insatisfacción corporal parece ser un elemento esencial, relacionado con las conductas alimentarias restrictivas, por una parte, y con el comportamiento alimentario compulsivo, por otra.
La segunda categoría contiene los síntomas psicopatológicos y rasgos de personalidad no relacionados con la conducta alimentaria. Incluye los rasgos de personalidad disocial y otro componente, que podemos denominar inestabilidad emocional. En nuestra opinión, este es el componente principal del modelo, y, en realidad, es el factor que explica el mayor porcentaje de la varianza. La inestabilidad emocional integra los síntomas depresivos, la impulsividad, los rasgos de personalidad borderline, y los rasgos de personalidad autodestructiva, una agrupación de síntomas y rasgos de personalidad que suele detectarse en pacientes con BN. De acuerdo con algunos estudios efectuado por nuestro grupo, el conjunto de ítems que componen esta dimensión parece capaz de diferenciar entre pacientes con BN y controles, sanos, desde una perspectiva tanto psicopatológica como neurobiológica3,4.
Aunque varios estudios sugieren que la depresión y la BN son procesos psicopatológicos independientes13, tradicionalmente ambos trastornos se han concebido como asociados, a la luz de la alta prevalencia de depresión no solo identificada en los pacientes con BN sino también en sus familiares de primer grado14. Además, la bulimia y los trastornos afectivos parecen compartir algunos rasgos clínicos15–17. El trastorno del humor puede preceder o seguir al diagnóstico de BN, estando presente en muchos casos tras la remisión del trastorno de la conducta alimentaria. Por consiguiente, es difícil determinar si el trastorno del humor es un factor de riesgo, un proceso comórbido o una consecuencia de la BN18. En cualquier caso, la existencia de síntomas depresivos parece condicionar una mayor gravedad de los síntomas bulímicos, que mejoran cuando se administran fármacos antidepresivos para el tratamiento19, al igual que una peor evolución clínica 20.
Los resultados del presente estudio sobre el papel de la impulsividad coinciden con los datos procedentes de numerosos estudios, que destacan la congruencia de este ítem clínico en la psicopatología de la BN, al igual que en otros procesos caracterizados por la falta de control del individuo sobre su conducta. Diversos estudios respaldan la idea de que la menor inhibición conductual observada en individuos impulsivos puede originar un aumento de la gravedad de los síntomas del trastorno de la conducta alimentaria cuando padecen BN7–21. De hecho, la impulsividad y los rasgos borderline de personalidad se han identificado como factores de riesgo de desarrollar BN22. Al igual que con los rasgos de personalidad borderline, la impulsividad se ha asociado a un mayor riesgo de abuso de sustancias y a un peor desenlace23–25. En los estudios publicados también se ha respaldado repetidamente la asociación entre el diagnóstico de BN y el trastorno de personalidad borderline26–29. En pacientes con ambos diagnósticos hay una tendencia a manifestar un patrón de conducta, caracterizada por una alta impulsividad26,30,31 y una elevada inestabilidad afectiva32, asociándose con frecuencia la impulsividad y los síntomas borderline a los síntomas depresivos26,33 y a una alteración de las relaciones interpersonales27,33. Los rasgos de personalidad borderline también parecen aumentar la gravedad de los síntomas bulímicos y pueden considerarse factores asociados a una peor evolución clínica, porque pueden prolongar la duración de la enfermedad y contribuir a la persistencia de los síntomas residuales28,34.
En el presente estudio hemos demostrado cómo las conductas autodestructivas tuvieron tendencia a asociarse a los síntomas depresivos, impulsividad y rasgos de personalidad borderline. Las conductas autodestructivas y autoagresivas se han asociado a una mayor gravedad de los síntomas y a una peor evolución en muchos estudios11,34–37. También puede aumentar el riesgo de consumo y abuso de sustancias 38,39 y, con frecuencia, se asocian a mayor impulsividad35,40 y a una distorsión de las relaciones interpersonales.
Sabemos que el presente estudio adolece de algunas limitaciones metodológicas. En primer lugar, la muestra no era excesivamente extensa, pero consideramos que estaba constituida por pacientes que padecían formas graves de BN y que era muy homogénea desde un punto de vista clínico. En segundo lugar, nuestro modelo no incluyó algunos de los elementos clínicos que se han asociado a la BN y a la impulsividad en otros estudios, como, por ejemplo, la evitación del riesgo y los procesos de búsqueda de novedades o de toma de decisiones40–44. El hecho de que nuestro punto de partida fuera el modelo previo condicionó la selección de las variables en el momento del diseño del estudio. Por último, en el presente estudio podríamos haber utilizado otros instrumentos de evaluación, pero tratamos de mantener cierto grado de continuidad entre el primer y el segundo modelo, lo que condicionó la selección de las escalas de valoración clínica.
En conclusión, aunque se requiere más investigación45, los resultados del presente estudio respaldan el concepto de la BN como un trastorno multidimensional. Podemos considerar la existencia de 2 componentes básicos. El primero guarda relación con la insatisfacción corporal, que puede impulsar al individuo a restringir la ingesta de alimentos o a desarrollar conductas purgativas. El segundo componente, la inestabilidad emocional, se relaciona con los ítems psicopatológicos y rasgos de personalidad detectados con frecuencia en pacientes con BN. Como se ha descrito, hay numerosos estudios publicados que respaldan la congruencia de los ítems que constituyen este componente, que, en nuestra opinión, pueden considerarse « el núcleo psicopatológico » de la BN, al estar constituido de tal modo que parece capaz de condicionar la gravedad y la morfología de los síntomas relacionados con el trastorno de la conducta alimentaria, al igual que la aparición de otros síntomas, como, por ejemplo, el consumo de sustancias. Además, dado que los ítems clínicos de los que se compone se han considerado en muchos estudios como indicadores pronósticos25, este componente también puede determinar el curso y el pronóstico de la BN.
Responsabilidades éticasProtección de personas y animalesLos autores declaran que los procedimientos seguidos se conformaron a las normas éticas del comité de experimentación humana responsable y de acuerdo con la Asociación Médica Mundial y la Declaración de Helsinki.
Confidencialidad de los datosLos autores declaran que han seguido los protocolos de su centro de trabajo sobre la publicación de datos de pacientes y que todos los pacientes incluidos en el estudio han recibido información suficiente y han dado su consentimiento informado por escrito para participar en dicho estudio.
Derecho a la privacidad y consentimiento informadoLos autores han obtenido el consentimiento informado de los pacientes y/o sujetos referidos en el artículo. Este documento obra en poder del autor de correspondencia.
Conflicto de interesesLos autores declaran que no existe ningún conflicto de interés.
FinanciaciónEl presente estudio se financió con una beca PI060974 (Plan Nacional de Investigación Científica, Desarrollo e Innovación Tecnológica [I+D+I]; Fondo de Investigación Sanitaria, Instituto de Salud Carlos III, Ministerio de Sanidad y Consumo, España), y European Social Fund/Gobierno de Extremadura.
AgradecimentosAgradecemos al Prof. James McCue su ayuda en la redacción del texto en inglés.