Analizar la posible relación entre demencia en el anciano y el posterior desarrollo de ideas, intentos y/o suicidios consumados.
MétodosRevisión sistemática y metaanálisis. Criterios de selección: estudios que analizaran la relación entre demencia y suicidio. Estrategia de búsqueda: i) en PubMed, EMBASE, CINAHL, IME y LILACS hasta diciembre de 2018; ii) búsqueda manual de la bibliografía de artículos seleccionados; iii) contacto con principales autores. Revisión independiente por pares para la selección de artículos y extracción de datos según protocolo de registro, incluyendo la evaluación del riesgo de sesgos. Cálculo del índice del tamaño del efecto mediante razón de ventajas (RV) y su intervalo de confianza del 95% (IC 95%) (modelo de efectos aleatorios). La heterogeneidad se evaluó con forest plots, Q de Cochran e índice I2. Valoración del sesgo de publicación mediante funnel plots (método «trim-and-fill») y el test de Egger. El análisis de variables moderadoras se realizó mediante un modelo de metarregresión múltiple de efectos mixtos.
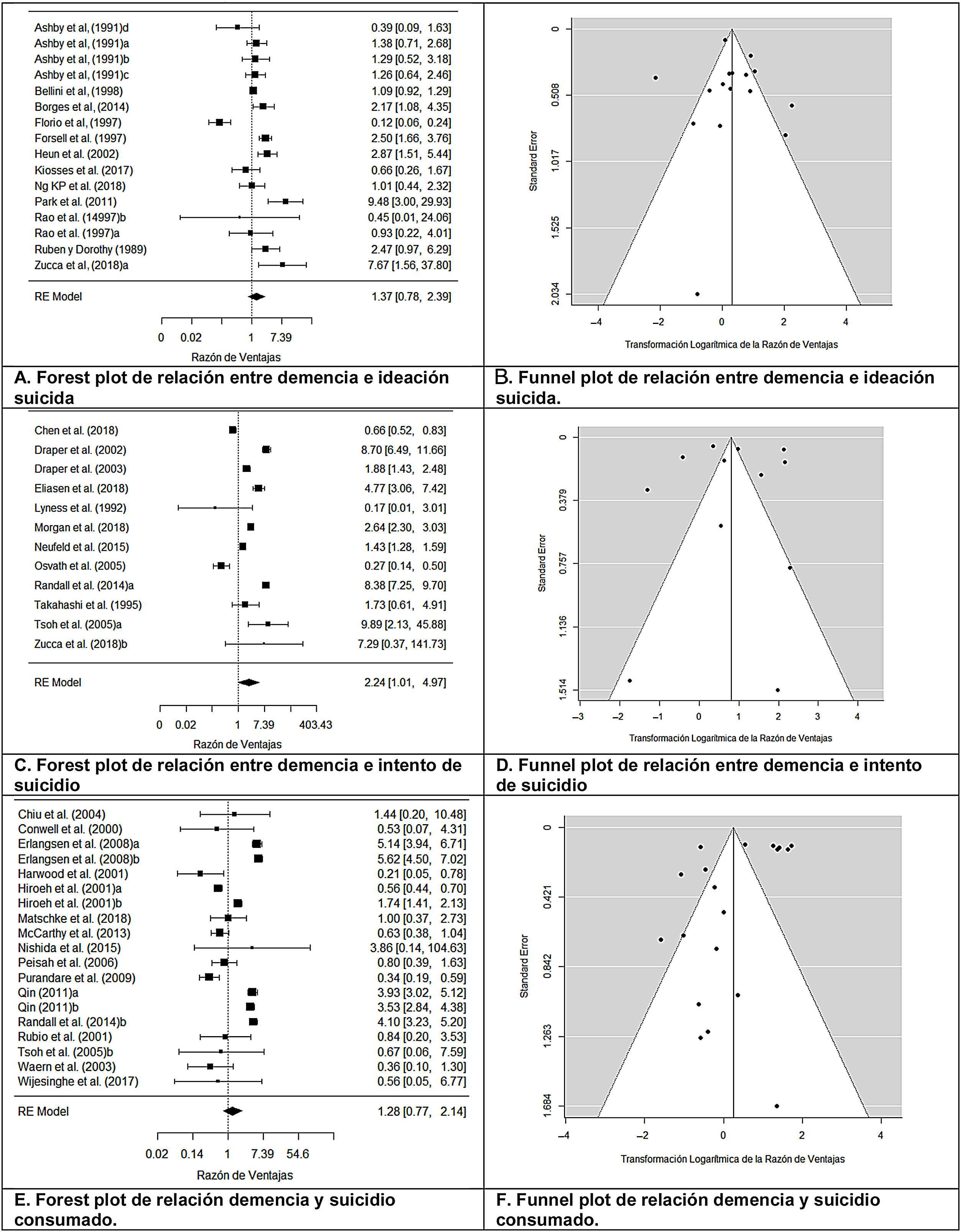
ResultadosSe identificaron 37 estudios y 47 unidades básicas de estudio. Tamaño del efecto de la asociación de demencia con: ideación suicida RV=1,37 (IC 95%: 0,78-2,39); intento de suicidio: RV=2,24 (IC 95%: 1,01-4,97); y suicidio consumado: RV=1,28 (IC 95%: 0,77-2,14). Se descartó un posible sesgo de publicación.
ConclusionesSe identifica una tendencia hacia la aparición de eventos suicidas, especialmente intento de suicidio en personas con demencia. Sería recomendable una mayor atención y cuidado tras un diagnóstico reciente de demencia, especialmente con adecuada valoración de comorbilidades, que pudieran influir en aparición y desenlace de eventos suicidas.
To analyse the possible relationship between dementia in the elderly and the subsequent development of suicide ideation, attempts and / or completed suicides.
MethodsSystematic review and meta-analysis. Selection criteria: studies that analysed the relationship between dementia and suicide. Search strategy: i) in PubMed, EMBASE, CINAHL, IME and Lilacs until December 2018; ii) manual search of the bibliography of selected articles; iii) contact with leading authors. Article selection and data extraction according to a predefined protocol, including bias risk assessment, were performed by independent peer reviewers. The effect size index was calculated using Odds Ratio (OR) and its 95% confidence interval (random-effects model). Heterogeneity was evaluated with forest plots, Cochran's Q and I2 index. Assessment of publication bias using funnel plots (“trim-and-fill” method) and the Egger test. The analysis of moderating variables was performed using a multiple meta-regression under a mixed-effects model.
Results37 studies and 47 basic units of study were identified. Effect size of the association of dementia with: Suicidal Ideation OR = 1.37 (95% CI: .78-2.39); Suicide Attempt: OR = 2.24 (95% CI: 1.01-4.97); and Completed Suicide: OR = 1.28 (95% CI: .77-2.14). Possible publication bias was ruled out.
ConclusionsA trend towards suicidal events is identified, especially suicide attempts in people with dementia. Greater attention and care are recommended after a recent diagnosis of dementia, especially with adequate assessment of comorbidities, which could influence the occurrence and outcome of suicidal events.
El suicidio constituye la principal causa de muerte violenta en la actualidad, originando en torno a un millón de muertes al año en todo el mundo, lo que implica un importante problema de salud pública, especialmente relevante en nuestro medio, debido a sus consecuencias a nivel personal, familiar, social y económico1–4. El suicidio se encuentra entre las 10 primeras causas de defunción en la población general5 y como segunda/tercera causa de muertes en personas de 15 a 44 años de edad3,5. Según informes de la OMS, hay una tendencia creciente en las tasas de suicidio, pudiendo llegar a suponer la causa de hasta 1,53 millones de muertes en 2020, a nivel mundial4,6. En España, de 1991 a 2008, el número de suicidios fue 60.176 (75,4% varones), lo que representaba un 0,93% de las muertes durante dicho período, 8,7 por 100.000 habitantes en 20167. Los varones presentan unas tasas de suicidio más altas que las mujeres8.
La tasa de suicidio es muy variable entre los distintos países, atendiendo a múltiples factores como es el caso de variables de tipo sociocultural, y aunque se estima una tasa estandarizada por edad, global para todos los países de 10,5 por 100.000 habitantes, en 20169, las tasas llegan a oscilar desde cifras menores a 5 por 100.000 habitantes en países como Marruecos o Indonesia hasta cifras superiores a 17 por 100.000 en países como Francia o Rusia7. Sin embargo, hay que tener en cuenta que tan solo en 80 de los 183 Estados Miembros de la OMS, disponían de registros con datos de una calidad adecuada en 20169.
A pesar de la elevada variabilidad, agrupando los datos internacionales publicados por la OMS, se observa un aumento constante de suicidios consumados en función de la edad, en casi todos los países10. En función de los grupos de edad, las épocas con mayor porcentaje de intentos de suicidio y/o suicidios consumados a lo largo de la vida se producen en adolescentes y adultos jóvenes, donde la muerte por suicidio alcanza las cifras absolutas más elevadas11. Por otro lado, en edades avanzadas, llegan a presentar unas tasas de suicidio que, en números relativos, llegan a ser hasta 8 veces mayores en ancianos respecto a otros grupos de edad por la utilización de métodos más letales, entre otros factores8,11,12.
La incidencia de la demencia aumenta con la edad, siendo una enfermedad prevalente en edades avanzadas13,14. La demencia se suele asociar con síntomas neuropsiquiátricos como depresión, psicosis y ansiedad15, todos ellos considerados como factores de riesgo de suicidio, pero se desconoce el papel que ejerce la demencia como factor de riesgo independiente para el suicidio16. Hasta donde conocemos, no se ha publicado ningún metaanálisis sobre la asociación entre la demencia y el comportamiento suicida. El objetivo del presente estudio fue evaluar la magnitud de esta asociación, así como identificar las variables moderadoras de dicha asociación.
Material y métodosDiseñoRevisión sistemática y metaanálisis. El presente estudio ha sido redactado de acuerdo a la declaración PRISMA (Preferred Reporting Items for Systematic reviews and Metaanalyses))17.
Estrategia de búsquedaLa búsqueda se llevó a cabo en: Pubmed, EMBASE, CINAHL, IME y LILACS mediante los términos de búsqueda: [Dementia] AND [Suicide] (o [Demencia] Y [Suicidio] en IME y LILACS). Se incluyeron artículos publicados hasta el 31 de diciembre de 2018. No se impusieron límites o restricciones a dicha búsqueda. Se analizaron las referencias bibliográficas de los artículos potencialmente elegibles y se intentó contactar con los autores más relevantes, para identificar estudios adicionales.
Criterios de inclusión y exclusiónLos criterios de inclusión fueron: (a) estudio empírico sobre la relación entre demencia y suicidio, (b) estudio de tipo analítico observacional (casos y controles o cohortes) o descriptivo (transversal), (c) inclusión de un grupo de comparación y (d) escrito en idioma inglés, francés, italiano, portugués o español. Como criterios de exclusión: (a) estudios de tipo: caso único, serie de casos, revisiones o artículos de divulgación y (b) aquellos que no analicen específicamente la relación entre demencia y suicidio. Dos investigadores (FJAM y PGM) revisaron los artículos de forma independiente, para su posible inclusión en el estudio. En el caso de aparición de discrepancias, se resolvieron por consenso entre revisores, y en caso de persistencia de desacuerdo, el estudio fue analizado por investigador senior (FNM y JSM), para decidir si se incluía o no en la revisión.
Extracción de datosLos estudios que finalmente reunían criterios para ser incluidos en el metaanálisis fueron analizados a texto completo y de forma independiente, por 2 revisores (FJAM y PGM), para la extracción de todos aquellos datos recogidos en el protocolo de registro, definido previamente, que incluían: variables extrínsecas: número de autores, año de publicación, financiación y conflicto de intereses; variables sustantivas: país y características de la muestra (tamaño muestral total y del grupo con demencia, distribución por sexo, por edad, procedencia); variables metodológicas: diseño y objetivos del estudio, elementos de calidad, elementos relacionados con diagnóstico de demencia (forma de diagnóstico, tipos, estadios evolutivos, presencia de comorbilidad) y con valoración del suicidio (número de eventos, tipo de evento: ideación, intento o suicidio consumado y forma de medida del evento); variables de resultado: medida del tamaño del efecto utilizada y expresión de resultados mediante razón de ventajas (RV) e intervalo de confianza (IC), aportados directamente o calculado a partir del estudio. En el caso de aparición de discrepancias, se resolvieron por consenso, precisando revisión por investigador sénior (FNM y JSM) ante persistencia de discrepancias.
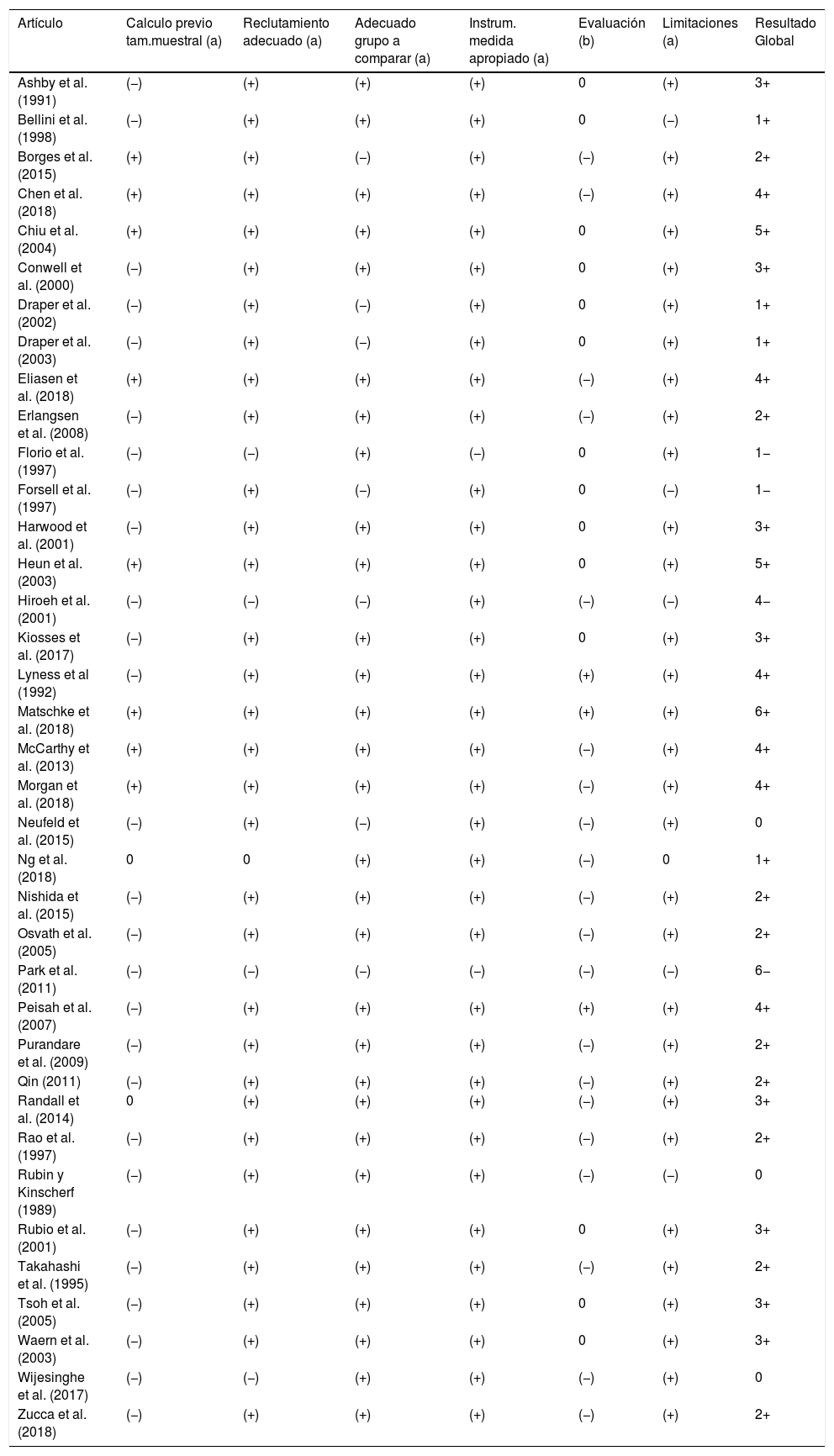
Calidad metodológica y riesgo de sesgosPara valorar la calidad y analizar la existencia de limitaciones, posibles sesgos y otros factores de confusión que pudieran afectar a los resultados globales del presente estudio, y tras una revisión de diversas escalas (STROBE, NOS, Berra et al., Jarde et al., Kmet et al.)4,18–22, se diseñó una escala ad hoc, incluida en el protocolo de extracción de datos, para valorar la presencia de los siguientes ítems: (a) cálculo previo de tamaño muestral; (b) reclutamiento adecuado de la muestra; (c) existencia de una muestra adecuada de grupo de comparación; (d) empleo de instrumentos de medida apropiados; (e) existencia de una correcta evaluación (independiente y/o a ciegas); (f) discusión sobre posibles limitaciones que pudieran afectar a los resultados del estudio. Los posibles resultados de cada ítem serían: (+) Lo cumple; (0) Lo cumple parcialmente, o no aporta dicha información; (−) Lo incumple. El rango del nivel de calidad estudio estaría comprendido entre ±6.
Análisis estadísticoSe realizaron 3 metaanálisis, uno para cada variable dependiente estudiada: ideación suicida, intento de suicidio y suicidio consumado. El índice del tamaño del efecto utilizado para cuantificar la relación entre demencia y las 3 variables dependientes estudiadas fue la RV. Cuando el estudio no aportó directamente la RV, esta fue calculada según datos incluidos en el mismo. Se calculó el tamaño del efecto medio (RV+), su intervalo de confianza al 95% (IC 95%) y el contraste de su significación estadística aplicando el método propuesto por Hartung23,24. Previamente a la integración metaanalítica, las RV fueron transformadas a logaritmo natural (Ln) con el objetivo de normalizar su distribución y estabilizar su varianza. Tras los análisis, los valores se transformaron de nuevo a la métrica de RV para facilitar su interpretación. Los cálculos metaanalíticos se realizaron asumiendo un modelo de efectos aleatorios, ya que se esperaba una alta heterogeneidad en los estudios originales24,25. Para examinar la heterogeneidad de los tamaños del efecto se construyeron forest plots y se calcularon el estadístico Q de Cochran y el índice I226,27. Para valorar si el sesgo de publicación podría amenazar la validez de los resultados metaanalíticos, se construyeron funnel plots aplicando el método «trim-and-fill» de Duval y Tweedie28 de imputación de datos perdidos y se aplicó el test de Egger29.
Como análisis adicionales, se examinó el posible influjo de variables moderadoras cuantitativas y cualitativas sobre las RV, asumiendo modelos de efectos mixtos. Para cada variable moderadora o predictor se calculó el estadístico F para contrastar su significación estadística, el estadístico QE que informa del error de especificación y el porcentaje de varianza explicada, R2. Se aplicaron ANOVA para examinar la posible asociación de variables moderadoras cualitativas y metarregresiones usando el método mejorado propuesto por Knapp y Hartung30–32 para el análisis de variables moderadoras continuas. Por último, se aplicó un modelo de metarregresión múltiple para incluir el subconjunto de variables moderadoras más relevantes que explicaran la variabilidad de las RV. Todos los análisis estadísticos se realizaron en R con el paquete metafor33.
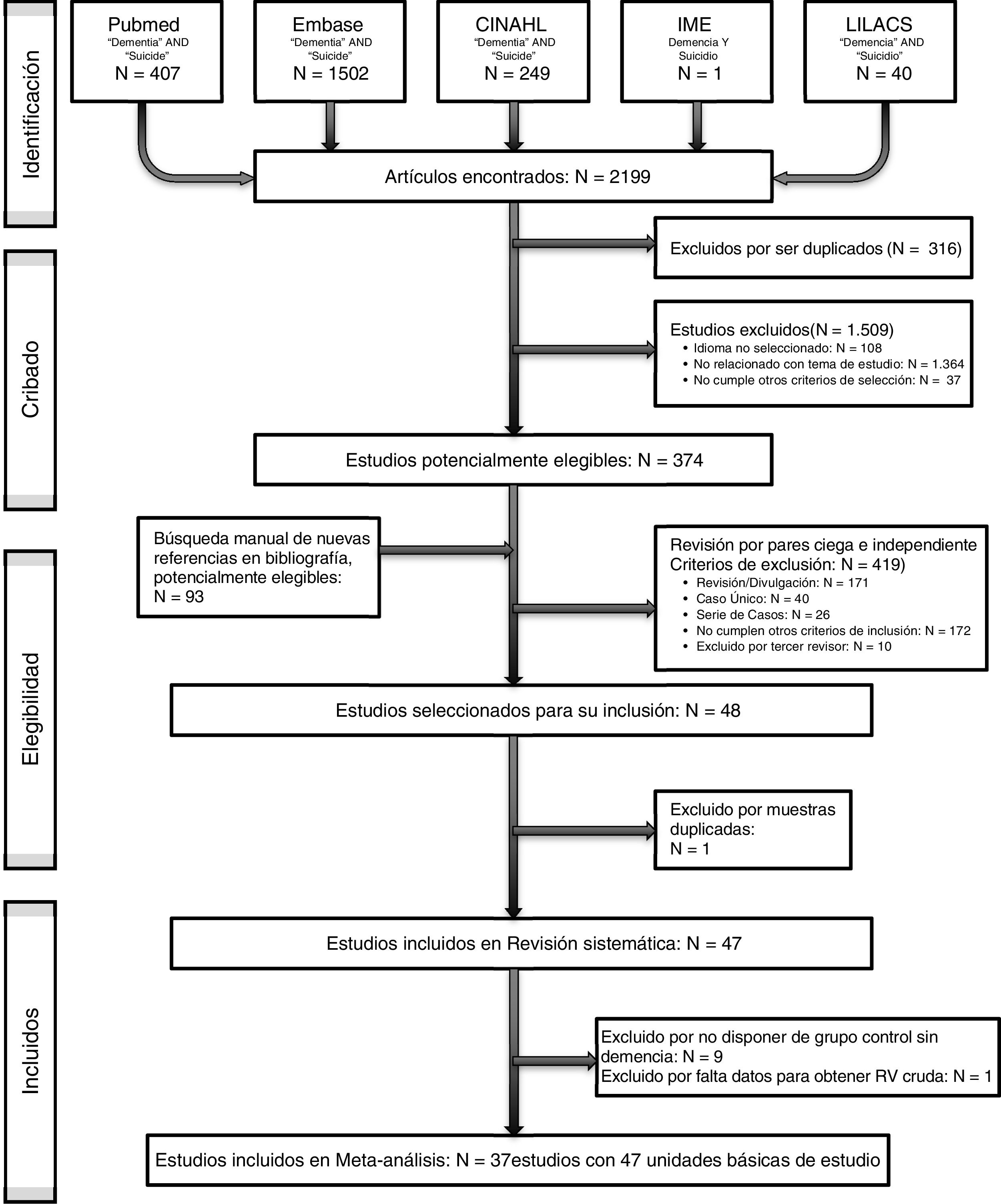
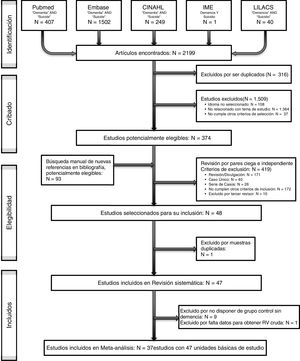
ResultadosEl proceso de búsqueda y selección de artículos se detalla en la figura 1. De los 467 artículos potencialmente elegibles (búsqueda inicial, más revisión manual de bibliografía y/o contacto con autores) fueron finalmente incluidos 37 artículos (tabla 1). En total, los estudios seleccionados dieron lugar a un total de 47 unidades básicas de estudio (UBE). En el proceso de selección de artículos y extracción de datos, el acuerdo entre revisores fue del 92,48%, el 7,52% restante se resolvió mediante discusión de consenso, siendo necesaria la intervención del tercer revisor en 4 discrepancias (0,067%). La calidad media de los estudios tuvo un valor de +2, con una desviación típica de 2,32 (tabla 2).
Artículos y sus unidades básicas de estudio (UBE) incluidos en el Metaanálisis
| N.o | Artículo y referencia | UBE |
|---|---|---|
| 1 | Ashby. Psychiatric morbidity as predictor of mortality for residents of local authority homes for the elderly. International Journal of Geriatric Psychiatry. 1991;6(8). | 4 |
| 2 | Bellini M, de Ronchi D, Forti P, Maioli F, Ravaglia G. Suicidal thoughts and dementia. Archives of Gerontology and Geriatrics. 1998;26:33-8. | 1 |
| 3 | Borges G, Acosta I, Sosa AL. Suicide ideation, dementia and mental disorders among a community sample of older people in Mexico. Int J Geriatr Psychiatry. 2015;30(3):247-55. | 1 |
| 4 | Chen R, Chien W-C, Kao C-C, Chung C-H, Liu D, Chiu H-L, et al. Analysis of the risk and risk factors for injury in people with and without dementia: a 14-year, retrospective, matched cohort study. Alzheimers Res Ther 2018;10(1):111. | 1 |
| 5 | Chiu HFK, Yip PSF, Chi I, Chan S, Tsoh J, Kwan CW, et al. Elderly suicide in Hong Kong--a case-controlled psychological autopsy study. Acta Psychiatr Scand 2004;109(4):299-305. | 1 |
| 6 | Conwell Y, Lyness JM, Duberstein P, Cox C, Seidlitz L, DiGiorgio A, et al. Completed suicide among older patients in primary care practices: A controlled study. J Am Geriatr Soc. 2000;48(1):23-9. | 1 |
| 7 | Draper B, Brodaty H, Low L-F, Richards V, Paton H, Lie D. Self-destructive behaviors in nursing home residents. J Am Geriatr Soc. 2002;50(2):354-8. | 1 |
| 8 | Draper B, Brodaty H, Low L-F, Richards V. Prediction of mortality in nursing home residents: impact of passive self-harm behaviors. Int Psychogeriatr. 2003;15(2):187-96. | 1 |
| 9 | Eliasen A, Dalhoff KP, Horwitz H. Neurological diseases and risk of suicide attempt: a case–control study. J Neurol. 2018;265(6):1303-9. | 1 |
| 10 | Erlangsen A, Zarit SH, Conwell Y. Hospital-diagnosed dementia and suicide: a longitudinal study using prospective, nationwide register data. Am J Geriatr Psychiatry. 2008;16(3):220-8. | 2 |
| 11 | Florio ER, Hendryx MS, Jensen JE, Rockwood TH, Raschko R, Dyck DG. A Comparison of suicidal and nonsuicidal elders referred to a community mental health center program. Suicide and Life-Threatening Behavior. 1997;27(2):182-93. | 1 |
| 12 | Forsell Y, Jorm AF, Winblad B. Suicidal thoughts and associated factors in an elderly population. Acta Psychiatr Scand. 1997;95(2):108-11. | 1 |
| 13 | Harwood D, Hawton K, Hope T, Jacoby R. Psychiatric disorder and personality factors associated with suicide in older people: A descriptive and case-control study. Int J Geriatr Psychiatry. 2001;16(2):155-65. | 1 |
| 14 | Heun PDR, Kockler M, Ptok U. Lifetime symptoms of depression in Alzheimer's disease. European psychiatry?: the journal of the Association of European Psychiatrists. 2003;18:63-9. | 1 |
| 15 | Hiroeh U, Appleby L, Mortensen PB, Dunn G. Death by homicide, suicide, and other unnatural causes in people with mental illness: A population-based study. Lancet. 2001;358(9299):2110-2. | 2 |
| 16 | Kiosses DN, Gross JJ, Banerjee S, Duberstein PR, Putrino D, Alexopoulos GS. Negative emotions and suicidal ideation during psychosocial treatments in older adults with major depression and cognitive impairment. Am J Geriatr Psychiatry 2017;25(6):620-9. | 1 |
| 17 | Lyness JM, Conwell Y, Nelson JC. Suicide attempts in elderly psychiatric inpatients. J Am Geriatr Soc. 1992;40(4):320-4. | 1 |
| 18 | Matschke J, Sehner S, Gallinat J, Siegers J, Murroni M, Püschel K, et al. No difference in the prevalence of Alzheimer-type neurodegenerative changes in the brains of suicides when compared with controls: an explorative neuropathologic study. Eur Arch Psychiatry Clin Neurosci. 2018;268(5):509-17. | 1 |
| 19 | McCarthy JF, Szymanski BR, Karlin BE, Katz IR. Suicide mortality following nursing home discharge in the Department of Veterans Affairs Health System. American Journal of Public Health. 2013;103(12):2261-6. | 1 |
| 20 | Morgan C, Webb RT, Carr MJ, Kontopantelis E, Chew-Graham CA, Kapur N, et al. Self-harm in a primary care cohort of older people: incidence, clinical management, and risk of suicide and other causes of death. Lancet Psychiatry. 2018;5(11):905-12. | 1 |
| 21 | Neufeld E, Hirdes JP, Perlman CM, Rabinowitz T. Risk and protective factors associated with intentional self-harm among older community-residing home care clients in Ontario, Canada. Int J Geriatr Psychiatry. 2015;30(10):1032-40. | 1 |
| 22 | Ng KP, Richard-Devantoy S, Bertrand J-A, Jiang L, Pascoal TA, Mathotaarachchi S, et al. Suicidal ideation is prevalent in both asymptomatic autosomal dominant Alzheimer's disease mutation and non-mutation carriers. Alzheimer's & Dementia: The Journal of the Alzheimer's Association. 2018;14(7):P424-5. | 1 |
| 23 | Nishida N, Hata Y, Yoshida K, Kinoshita K. Neuropathologic features of suicide victims who presented with acute poststroke depression: Significance of association with neurodegenerative disorders. J Neuropathol Exp Neurol. 2015;74(5):401-10. | 1 |
| 24 | Osvath P, Kovacs A, Voros V, Fekete S. Risk factors of attempted suicide in the elderly: The role of cognitive impairment. Int J Psychiatry Clin Pract. 2005;9(3):221-5. | 1 |
| 25 | Park JH, Lee SB, Lee JJ, Kim TH, Jeong HG, Kim KW. The moderating role of depression and poor social support on suicide ideation in Korean elders. Asian Journal of Psychiatry. 2011;4, Supplement 1:S36. | 1 |
| 26 | Peisah C, Snowdon J, Gorrie C, Kril J, Rodriguez M. Investigation of Alzheimer's disease-related pathology in community dwelling older subjects who committed suicide. J Affect Disord. 2007;99(1-3):127-32. | 1 |
| 27 | Purandare N, Voshaar RCO, Rodway C, Bickley H, Burns A, Kapur N. Suicide in dementia: 9-year national clinical survey in England and Wales. Br J Psychiatry. 2009;194(2):175-80. | 1 |
| 28 | Qin P. The impact of psychiatric illness on suicide: differences by diagnosis of disorders and by sex and age of subjects. J Psychiatr Res. 2011;45(11):1445-52. | 2 |
| 29 | Randall JR, Walld R, Finlayson G, Sareen J, Martens PJ, Bolton JM. Acute risk of suicide and suicide attempts associated with recent diagnosis of mental disorders: a population-based, propensity score-matched analysis. Can J Psychiatry 2014;59(10):531-8. | 2 |
| 30 | Rao R, Dening T, Brayne C, Huppert FA. Suicidal thinking in community residents over eighty. Int J Geriatr Psychiatry. 1997;12(3):337-43. | 2 |
| 31 | Rubin EH, Kinscherf DA. Psychopathology of very mild dementia of the Alzheimer type. Am J Psychiatry. 1989;146(8):1017-21. | 1 |
| 32 | Rubio A, Vestner AL, Stewart JM, Forbes NT, Conwell Y, Cox C. Suicide and Alzheimer's pathology in the elderly: A case-control study. Biol Psychiatry. 2001;49(2):137-45. | 1 |
| 33 | Takahashi Y, Hirasawa H, Koyama K, Asakawa O, Kido M, Onose H, et al. Suicide and aging in Japan: An examination of treated elderly suicide attempters. Int Psychogeriatr. 1995;7(2):239-51. | 1 |
| 34 | Tsoh J, Chiu HFK, Duberstein PR, Chan SSM, Chi I, Yip PSF, et al. Attempted suicide in elderly Chinese persons: A multi-group, controlled study. Am J Geriatr Psychiatry. 2005;13(7):562-71. | 2 |
| 35 | Waern M, Rubenowitz E, Wilhelmson K. Predictors of suicide in the old elderly. Gerontology. 2003;49(5):328-34. | 1 |
| 36 | Wijesinghe P, Gorrie C, Shankar SK, Chickabasaviah YT, Amaratunga D, Hulathduwa S, et al. Early stages of Alzheimer's disease are alarming signs in injury deaths caused by traffic accidents in elderly people (≥60 years of age): A neuropathological study. Indian Journal of Psychiatry. 2017;59(4):471-7. | 1 |
| 37 | Zucca M, Rubino E, Vacca A, Govone F, Gai A, de Martino P, et al. High Risk of Suicide in Behavioral Variant Frontotemporal Dementia. Am J Alzheimers Dis Other Demen. 2018;1533317518817609. | 2 |
Análisis de la calidad de los estudios incluidos en el metaanálisis
| Artículo | Calculo previo tam.muestral (a) | Reclutamiento adecuado (a) | Adecuado grupo a comparar (a) | Instrum. medida apropiado (a) | Evaluación (b) | Limitaciones (a) | Resultado Global |
|---|---|---|---|---|---|---|---|
| Ashby et al. (1991) | (−) | (+) | (+) | (+) | 0 | (+) | 3+ |
| Bellini et al. (1998) | (−) | (+) | (+) | (+) | 0 | (−) | 1+ |
| Borges et al. (2015) | (+) | (+) | (−) | (+) | (−) | (+) | 2+ |
| Chen et al. (2018) | (+) | (+) | (+) | (+) | (−) | (+) | 4+ |
| Chiu et al. (2004) | (+) | (+) | (+) | (+) | 0 | (+) | 5+ |
| Conwell et al. (2000) | (−) | (+) | (+) | (+) | 0 | (+) | 3+ |
| Draper et al. (2002) | (−) | (+) | (−) | (+) | 0 | (+) | 1+ |
| Draper et al. (2003) | (−) | (+) | (−) | (+) | 0 | (+) | 1+ |
| Eliasen et al. (2018) | (+) | (+) | (+) | (+) | (−) | (+) | 4+ |
| Erlangsen et al. (2008) | (−) | (+) | (+) | (+) | (−) | (+) | 2+ |
| Florio et al. (1997) | (−) | (−) | (+) | (−) | 0 | (+) | 1− |
| Forsell et al. (1997) | (−) | (+) | (−) | (+) | 0 | (−) | 1− |
| Harwood et al. (2001) | (−) | (+) | (+) | (+) | 0 | (+) | 3+ |
| Heun et al. (2003) | (+) | (+) | (+) | (+) | 0 | (+) | 5+ |
| Hiroeh et al. (2001) | (−) | (−) | (−) | (+) | (−) | (−) | 4− |
| Kiosses et al. (2017) | (−) | (+) | (+) | (+) | 0 | (+) | 3+ |
| Lyness et al (1992) | (−) | (+) | (+) | (+) | (+) | (+) | 4+ |
| Matschke et al. (2018) | (+) | (+) | (+) | (+) | (+) | (+) | 6+ |
| McCarthy et al. (2013) | (+) | (+) | (+) | (+) | (−) | (+) | 4+ |
| Morgan et al. (2018) | (+) | (+) | (+) | (+) | (−) | (+) | 4+ |
| Neufeld et al. (2015) | (−) | (+) | (−) | (+) | (−) | (+) | 0 |
| Ng et al. (2018) | 0 | 0 | (+) | (+) | (−) | 0 | 1+ |
| Nishida et al. (2015) | (−) | (+) | (+) | (+) | (−) | (+) | 2+ |
| Osvath et al. (2005) | (−) | (+) | (+) | (+) | (−) | (+) | 2+ |
| Park et al. (2011) | (−) | (−) | (−) | (−) | (−) | (−) | 6− |
| Peisah et al. (2007) | (−) | (+) | (+) | (+) | (+) | (+) | 4+ |
| Purandare et al. (2009) | (−) | (+) | (+) | (+) | (−) | (+) | 2+ |
| Qin (2011) | (−) | (+) | (+) | (+) | (−) | (+) | 2+ |
| Randall et al. (2014) | 0 | (+) | (+) | (+) | (−) | (+) | 3+ |
| Rao et al. (1997) | (−) | (+) | (+) | (+) | (−) | (+) | 2+ |
| Rubin y Kinscherf (1989) | (−) | (+) | (+) | (+) | (−) | (−) | 0 |
| Rubio et al. (2001) | (−) | (+) | (+) | (+) | 0 | (+) | 3+ |
| Takahashi et al. (1995) | (−) | (+) | (+) | (+) | (−) | (+) | 2+ |
| Tsoh et al. (2005) | (−) | (+) | (+) | (+) | 0 | (+) | 3+ |
| Waern et al. (2003) | (−) | (+) | (+) | (+) | 0 | (+) | 3+ |
| Wijesinghe et al. (2017) | (−) | (−) | (+) | (+) | (−) | (+) | 0 |
| Zucca et al. (2018) | (−) | (+) | (+) | (+) | (−) | (+) | 2+ |
(a) (+)= Sí, (0)=No indicado/No procede; (−)=No realizado.
(b): (+)=Ciega e independiente, (0)=Ciega o independiente, (−)=Ninguna/No especificado.
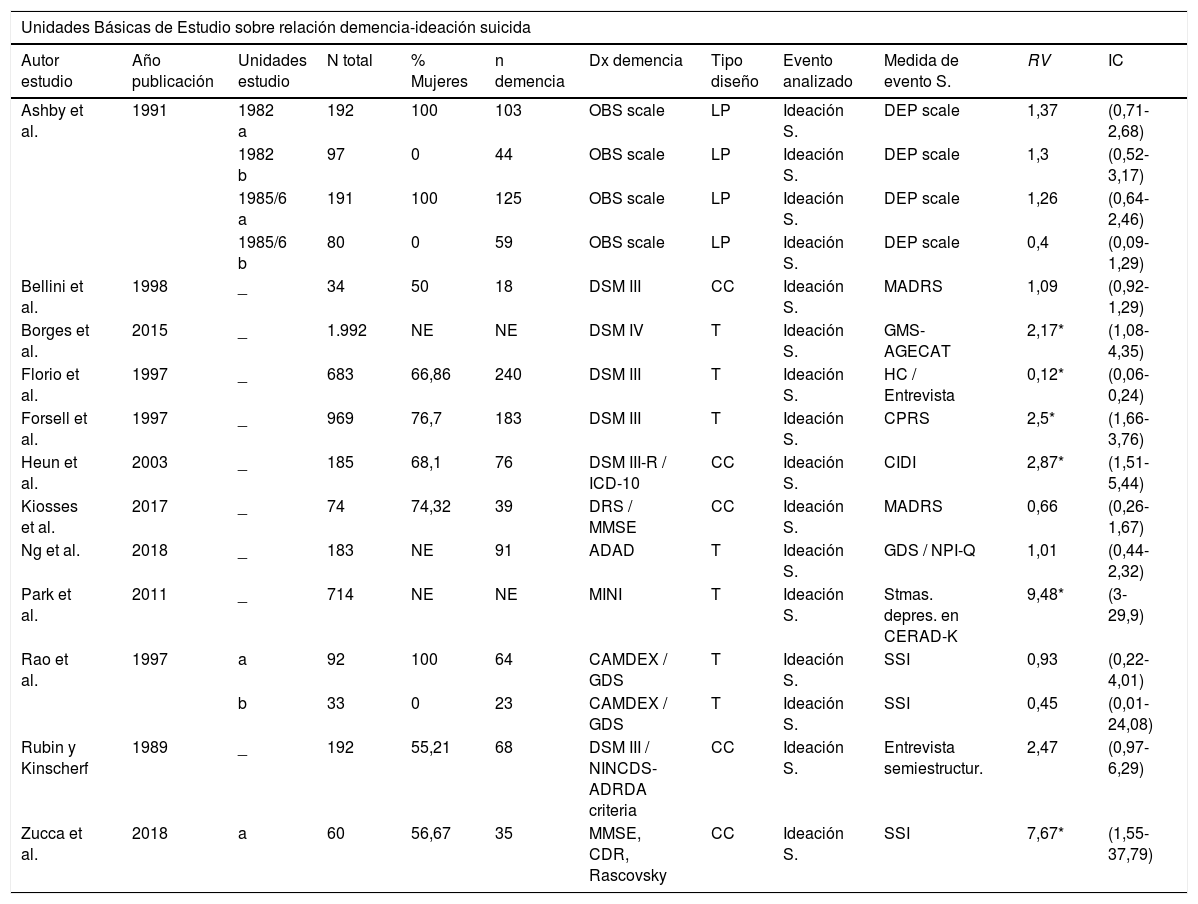
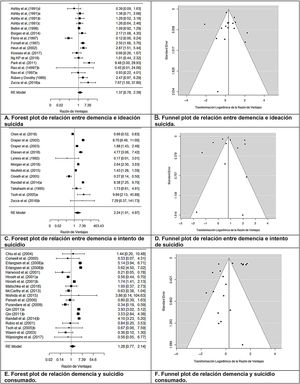
Doce estudios (de los que se obtuvieron un total de 16 UBE) analizaban la relación entre demencia e ideación suicida (tabla 3). Los diseños empleados fueron: 6 transversales, 5 caso-control y uno longitudinal prospectivo. El tamaño del efecto medio fue RV+=1,366 (IC 95%: 0,780-2,390), indicando que, en promedio, los grupos de demencia presentaron una probabilidad de ideación suicida 1,366 veces mayor que los grupos de control, pudiéndose interpretar dicha relación como de magnitud baja34, aunque dicha relación no fue estadísticamente significativa, t(15)=1,186;, p=0,254. Se observó heterogeneidad entre los estudios, Q(15)=86,025; p<0,0001; I=88,81%, también patente en el forest plot (fig. 2-A). Mediante un funnel plot (fig. 2-B), la técnica de trim-and-fill y el test de Egger, que no alcanzó significación estadística: t(14)=−0,064; p=0,949, se descartó el sesgo de publicación como amenaza contra la validez de resultados obtenidos.
Características y resultados de las unidades básicas de estudio incluidos en el Metaanálisis
| Unidades Básicas de Estudio sobre relación demencia-ideación suicida | |||||||||||
|---|---|---|---|---|---|---|---|---|---|---|---|
| Autor estudio | Año publicación | Unidades estudio | N total | % Mujeres | n demencia | Dx demencia | Tipo diseño | Evento analizado | Medida de evento S. | RV | IC |
| Ashby et al. | 1991 | 1982 a | 192 | 100 | 103 | OBS scale | LP | Ideación S. | DEP scale | 1,37 | (0,71-2,68) |
| 1982 b | 97 | 0 | 44 | OBS scale | LP | Ideación S. | DEP scale | 1,3 | (0,52-3,17) | ||
| 1985/6 a | 191 | 100 | 125 | OBS scale | LP | Ideación S. | DEP scale | 1,26 | (0,64-2,46) | ||
| 1985/6 b | 80 | 0 | 59 | OBS scale | LP | Ideación S. | DEP scale | 0,4 | (0,09-1,29) | ||
| Bellini et al. | 1998 | _ | 34 | 50 | 18 | DSM III | CC | Ideación S. | MADRS | 1,09 | (0,92-1,29) |
| Borges et al. | 2015 | _ | 1.992 | NE | NE | DSM IV | T | Ideación S. | GMS-AGECAT | 2,17* | (1,08-4,35) |
| Florio et al. | 1997 | _ | 683 | 66,86 | 240 | DSM III | T | Ideación S. | HC / Entrevista | 0,12* | (0,06-0,24) |
| Forsell et al. | 1997 | _ | 969 | 76,7 | 183 | DSM III | T | Ideación S. | CPRS | 2,5* | (1,66-3,76) |
| Heun et al. | 2003 | _ | 185 | 68,1 | 76 | DSM III-R / ICD-10 | CC | Ideación S. | CIDI | 2,87* | (1,51-5,44) |
| Kiosses et al. | 2017 | _ | 74 | 74,32 | 39 | DRS / MMSE | CC | Ideación S. | MADRS | 0,66 | (0,26-1,67) |
| Ng et al. | 2018 | _ | 183 | NE | 91 | ADAD | T | Ideación S. | GDS / NPI-Q | 1,01 | (0,44-2,32) |
| Park et al. | 2011 | _ | 714 | NE | NE | MINI | T | Ideación S. | Stmas. depres. en CERAD-K | 9,48* | (3-29,9) |
| Rao et al. | 1997 | a | 92 | 100 | 64 | CAMDEX / GDS | T | Ideación S. | SSI | 0,93 | (0,22-4,01) |
| b | 33 | 0 | 23 | CAMDEX / GDS | T | Ideación S. | SSI | 0,45 | (0,01-24,08) | ||
| Rubin y Kinscherf | 1989 | _ | 192 | 55,21 | 68 | DSM III / NINCDS-ADRDA criteria | CC | Ideación S. | Entrevista semiestructur. | 2,47 | (0,97-6,29) |
| Zucca et al. | 2018 | a | 60 | 56,67 | 35 | MMSE, CDR, Rascovsky | CC | Ideación S. | SSI | 7,67* | (1,55-37,79) |
| Unidades básicas de estudio sobre relación demencia-intento de suicidio | |||||||||||
|---|---|---|---|---|---|---|---|---|---|---|---|
| Autor estudio | Año publicación | Unidades estudio | N total | % Mujeres | n demencia | Dx demencia | Tipo diseño | Evento analizado | Medida de evento S. | RV | IC |
| Chen et al. | 2018 | _ | 455.630 | 47,78 | 91126 | ICD-9 | Ch | Intento S. | Registro | 0,66* | (0,52-0,83) |
| Draper et al. | 2002 | _ | 610 | 74,6 | 361 | BEHAVE-AD / FAST | T | Intento S. | HBS / HDRS | 8,7* | (6,49-11,66) |
| Draper et al. | 2003 | _ | 593 | 73,2 | 272 | BEHAVE-AD / FAST | T | Intento S. | HBS / HDRS | 1,89* | (1,43-2,48) |
| Eliasen et al. | 2018 | _ | 98.714 | 63 | 90 | ICD-10 | CC | Intento S. | Registro | 4,77* | (3,06-7,42) |
| Lyness et al. | 1992 | _ | 167 | 73,6 | 14 | DSM III | T | Intento S. | Registro (RRR) | 0,17 | (0,01-3,01) |
| Morgan et al. | 2018 | _ | 51.375 | 59,6 | 2301 | ICD-10 | Ch | Intento S. | Registro | 2,64* | (2,3-3,03) |
| Neufeld et al. | 2015 | _ | 204.797 | 64,1 | 31682 | Registro (CPS) | T | Intento S. | Registro (ISH) | 1,43* | (1,28-1,59) |
| Osvath et al. | 2005 | _ | 214 | 70,09 | 124 | DSM IV / MMSE | CC | Intento S. | Entrevista estructurada | 0,27* | (0,14-0,5) |
| Randall et al. | 2014 | a | 34.564 | 62,9 | 933 | Registro (MRHA) | CC | Intento S. | Registro | 8,38* | (7,25-9,69) |
| Takahashi et al. | 1995 | _ | 100 | 60 | 18 | DSM III-R | CC | Intento S. | Entrevista Clínica | 1,73 | (0,61-4,91) |
| Tsoh et al. | 2005 | a | 157 | 60,5 | 14 | DSM III-R | CC | Intento S. | Registro / SCID | 9,89* | (2,13-45,88) |
| Zucca et al. | 2018 | b | 60 | 56,67 | 35 | MMSE, CDR, Rascovsky | CC | Intento S. | SSI | 7,29 | (0,37-141,74) |
| Unidades básicas de estudio sobre relación demencia-suicidio consumado | |||||||||||
|---|---|---|---|---|---|---|---|---|---|---|---|
| Autor estudio | Año publicación | Unidades estudio | N total | % Mujeres | n demencia | Dx demencia | Tipo diseño | Evento analizado | Medida de evento S. | RV | IC |
| Chiu et al. | 2004 | _ | 170 | 55,9 | 4 | AP (DSM III-R) | CC | S. Consumado | Registro | 1,44 | (0,2-10,48) |
| Conwell et al. | 2000 | _ | 238 | 54,6 | 10 | AP (DSM III-R) | CC | S. Consumado | Registro | 0,53 | (0,06-4,31) |
| Erlangsen et al. | 2008 | a | 10.103.643(z) | 100 | 52.513(z) | Registro (ICD) | LP | S. Consumado | Registro | 5,14* | (3,94-6,71) |
| b | 8.545.231(z) | 0 | 34.888(z) | Registro (ICD) | LP | S. Consumado | Registro | 5,62* | (4,5-7,02) | ||
| Harwood et al. | 2001 | _ | 108 | 63,89 | 15 | AP (ICD-10) | CC | S. Consumado | Registro | 0,2* | (0,05-0,78) |
| Hiroeh et al. | 2001 | a | 2.332.584 | 100 | 50.767 | Registro (ICD-8) | T | S. Consumado | Registro | 0,56* | (0,44-0,7) |
| b | 4.787.163 | 0 | 36.271 | Registro (ICD-8) | T | S. Consumado | Registro | 1,74* | (1,41-2,13) | ||
| Matschke et al. | 2018 | _ | 324 | 33,33 | 16 | AP | CC | S. Consumado | Registro | 1 | (0,37-2,73) |
| McCarthy et al. | 2013 | _ | 180.876 | 3,1 | 85.990 | Registro (MDS) | T | S. Consumado | Registro | 0,63 | (0,38-1,04) |
| Nishida et al. | 2015 | _ | 24 | 41,7 | 1 | AP (CDR) | T | S. Consumado | Registro | 3,86 | (0,14-104,65) |
| Peisah et al. | 2006 | _ | 161 | 30,69 | 42 | AP (ICD-10/DSM-IV/NIA-Reagan criteria) | CC | S. Consumado | Registro | 0,8 | (0,39-1,65) |
| Purandare et al. | 2009 | _ | 590 | 47 | 118 | AP (ICD-10) | CC | S. Consumado | Registro | 0,34* | (0,2-0,61) |
| Qin | 2011 | a | 157.245 | 100 | 410 | Registro (ICD 8 y 10) | CC | S. Consumado | Registro | 3,93* | (3,024-5,11) |
| b | 287.052 | 0 | 649 | Registro (ICD 8 y 10) | CC | S. Consumado | Registro | 3,53* | (2,84-4,38) | ||
| Randall et al. | 2014 | b | 8.400 | 25,85 | 288 | Registro (MRHA) | CC | S. Consumado | Registro | 4,1* | (3,23-5,2) |
| Rubio et al. | 2001 | _ | 84 | 39,3 | 10 | AP (DSM III) | CC | S. Consumado | Registro | 0,84 | (0,2-3,53) |
| Tsoh et al. | 2005 | b | 158 | 55,66 | 3 | AP (DSM III-R) | CC | S. Consumado | Registro / Informante | 0,67 | (0,06-7,59) |
| Waern et al. | 2003 | _ | 238 | 45,9 | 17 | AP (DSM IV) | CC | S. Consumado | Registro / Informante | 0,36 | (0,1-1,3) |
| Wijesinghe et al. | 2017 | _ | 18 | 44,44 | 5 | Autopsia cerebro | CC | S. Consumado | Registro | 0,56 | (0,05-6,77) |
ADAD: autosomal dominant Alzheimer's disease mutation; AP: autopsia psicológica; BEHAVE-AD: Behavioral Pathology in Alzheimer's Disease Rating Scale; CAMDEX: Cambridge Examination for Mental Disorders of the Ederly; CDR: Clinical Dementia Rating Scale; CERAD-K: Development of the Korean version of the Consortium to Establish a Registry for Alzheimer's Disease Assessment Packet; CIDI: Composite International Diagnostic Interview; CPRS: Comprehensive Psychopathological Rating Scale; CPS: Cognitive Performance Scale; DEP: Depression scale; DRS: Dementia Rating Scale; DSM: Diagnostic and Statistical Manual of Mental Disorders; Dx: método diagnóstico; FAST: Functional Assessment Staging; GDS: Geriatric Depression Scale; GMS-AGECAT: Geriatric mental scale-automated geriatric examination for computed assisted taxonomy; HBS: Harmful Behaviours Scale; HC: historia clínica; HDRS: Hamilton Depresion Rating Scale; IC: intervalo de confianza 95%; ICD: International Classification of Diseases; ISH: Intentional self-harm; MADRS: Montgomery-Asberg depression scale; MDS: Minimum Data Set; MINI: Mini International Neuropsychiatric Interview; MMSE: Mini-Mental State Examination; MRHA: Manitoba Regional Health Authority; N: tamaño muestra; n: tamaño submuestra; NIA: National Institute on Aging-Reagan Institute; NINCDS-ADRDA: National Institute of Neurologic, Communicative Disorders and Stroke-Alzheimer's Disease and Related Disorders Association; OBS scale: Organic Brain Syndrome scale; RRR: Risk-Rescue Rating; RV: razón de ventajas; S: suicida; SCID: Structured Clinical Interviewfor DSM; SSI: Scale for Suicidal Ideation.
Diseños: CC: caso-control / LP: longitudinal prospectivo / T: transversal; NE: no especificado.
(z): Personas/año.
*p<0,05.
Con relación a variables relacionadas con características de las muestras sometidas a estudio, la edad media de los sujetos diagnosticados con demencia presentó una asociación estadísticamente significativa con las RV y un porcentaje de varianza explicada muy elevado, bj=−0,046; F(1, 2)=22,453; p=0,040; k=4; R2=0,99, de manera que a menor edad de los sujetos diagnosticados mayor probabilidad de experimentar el evento ideación suicida (información suplementaria (IS) Tabla A1, enanexo de material adicional). Sin embargo, este resultado debe interpretarse con cautela, ya que puede ser muy inestable debido al escaso número de estudios. Por otro lado, el tipo de método utilizado para realizar el diagnóstico de demencia resultó marginalmente significativo, F(2, 13)=3,749; p=0,052, con un porcentaje de varianza explicada de magnitud moderada, R2=24%. Por tanto, se puede afirmar que el tipo de método utilizado para el diagnóstico de demencia presentó una relación con el tamaño del efecto, siendo este mayor cuando se utilizó un diagnóstico clínico (RV+=4,945; k=3), seguido por la categoría «Mixto» (RV+=1,117; k=6) y finalmente por la utilización de escalas o test (RV+=0,933; k=7) (IS tabla A2 enanexo de material adicional).
Análisis sobre la relación demencia-intento de suicidioEn 11 estudios (12 UBE) se analizó la relación entre demencia e intento de suicidio (tabla 3). Respecto a los diseños empleados fueron: 5 caso-control, 4 transversales, y 2 cohortes. El tamaño del efecto medio fue de RV+=2,239 (IC 95%: 1,009-4,966), indicando que, en promedio, en los grupos con demencia la probabilidad de intentos de suicidio fue 2,239 veces mayor que en los grupos de control, pudiéndose interpretar dicha relación como de magnitud media34. Dicha relación fue estadísticamente significativa, t(11)=2,227; p=0,048. Se observó una elevada heterogeneidad en los estudios, Q(11)=635,114; p<0,0001; I2=98,81%, también patente en el forest plot (fig. 2-C). Mediante funnel plot (fig. 2-D), técnica de trim-and-fill, y test de Egger: t(10)=−0,298; p=0,772, se pudo descartar el sesgo de publicación como amenaza contra la validez de los resultados del metaanálisis.
Análisis de variables moderadorasLos resultados mostraron que ninguna de las variables moderadoras analizadas resultó estar estadísticamente relacionada con los tamaños del efecto (IS Tablas A4, A5 y A6 enanexo de material adicional).
Análisis sobre la relación demencia-suicidio consumadoEn 16 estudios (19 UBE) se analizó la relación entre demencia y suicidios consumados (tabla 3). Los diseños empleados fueron: 12 caso-control, 3 transversales y uno longitudinal prospectivo. El tamaño del efecto medio fue de RV+=1,285 (IC 95%: 0,771-2,140), indicando que en el grupo con demencia hay una probabilidad 1,285 veces mayor de consumar el suicidio que en el grupo de control, pudiéndose interpretar dicha relación como de magnitud baja34, aunque no alcanzó la significación estadística, t(18)=1,031; p=0,316. Se observó una notable heterogeneidad en los estudios: Q(18)=410,484; p<0,0001; I2=96,30%, también patente en el forest plot (fig. 2-E). El funnel plot (fig. 2-F), técnica trim-and-fill y el test de Egger: t(17)=−1,894; p=0,075, permitieron descartar el sesgo de publicación como una amenaza contra la validez de los resultados del metaanálisis.
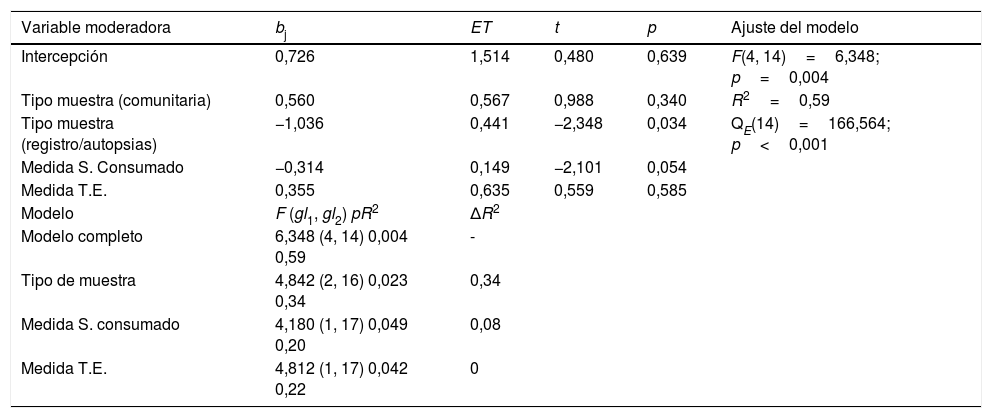
Análisis de variables moderadorasDe las variables relacionadas con las características de los sujetos sometidas a estudio, el tipo de muestra alcanzó un resultado estadísticamente significativo, F(2, 16)=4,842; p=0,023, con un porcentaje de varianza explicada del 35% (R2=0,35), siendo mayor el efecto medio en la muestra comunitaria (RV+=5,379; k=2), seguido por la muestra mixta (RV+=1,635; k=6), y finalmente por la obtenida mediante registro de autopsias (RV+=0,866; k=11) (IS tabla A8 enanexo de material adicional).
Con relación a las variables moderadoras de tipo metodológico, la forma de medida del suicidio consumado mostró una relación estadísticamente significativa con los tamaños del efecto, F(1, 17)=4,480; p=0,049; R2=0,20, siendo el tamaño del efecto mayor cuando se utilizaron registros (RV+=1,656; k=14) (IS tabla A8 enanexo de material adicional). Otra de las variables moderadoras que resultó ser estadísticamente significativa fue la medida del tamaño del efecto utilizada, F(1, 17)=4,812; p=0,042; R2=0,22, alcanzándose un mayor efecto cuando la medida era indirecta (RV+=1,601; k=16) que cuando era directa (RV+=0,397; k=3) (IS tabla A8 enanexo de material adicional). Por último, el diseño del estudio presentó un resultado marginalmente significativo, F(2, 16)=3,585; p=0,052, con un porcentaje de varianza explicada del 23%. Concretamente, el efecto encontrado fue mayor cuando el diseño del estudio fue de longitudinal prospectivo (RV+=5,378; k=2), seguido de casos y controles (RV+=1,078; k=13), seguido, y por último de los estudios con un diseño de estudios transversales (RV+=0,947; k=4) (IStabla A8 enanexo de material adicional).
Modelo predictivoCon objeto de proponer un subconjunto de características de los estudios capaz de explicar buena parte de la variabilidad de la relación encontrada entre demencia y suicido consumado, se aplicó un modelo de metarregresión múltiple. Las variables moderadoras incluidas fueron: (a) el tipo de muestra: comunitaria (2 estudios), registro de autopsias (11 estudios) y mixta (6 estudios); (b) medida de suicidio consumado: registros (14 estudios) y mixto (5 estudios); y medida del tamaño del efecto: directa (3 estudios) e indirecta (16 estudios). Debido a que la variable moderadora «tipo de muestra» estaba formada por 3 categorías, se generaron 2 predictores mediante codificación ficticia.
Al aplicar metarregresiones simples, las variables «tipo de muestra», «medida del suicido consumado» y «medida del tamaño del efecto» alcanzaron un resultado estadísticamente significativo (p=0,023; p=0,049 y p=0,042, respectivamente (ver tabla 4).
Resultados del modelo de metarregresión múltiple de efectos mixtos
| Variable moderadora | bj | ET | t | p | Ajuste del modelo |
|---|---|---|---|---|---|
| Intercepción | 0,726 | 1,514 | 0,480 | 0,639 | F(4, 14)=6,348; p=0,004 |
| Tipo muestra (comunitaria) | 0,560 | 0,567 | 0,988 | 0,340 | R2=0,59 |
| Tipo muestra (registro/autopsias) | −1,036 | 0,441 | −2,348 | 0,034 | QE(14)=166,564; p<0,001 |
| Medida S. Consumado | −0,314 | 0,149 | −2,101 | 0,054 | |
| Medida T.E. | 0,355 | 0,635 | 0,559 | 0,585 | |
| Modelo | F (gl1, gl2) pR2 | ΔR2 | |||
| Modelo completo | 6,348 (4, 14) 0,004 0,59 | - | |||
| Tipo de muestra | 4,842 (2, 16) 0,023 0,34 | 0,34 | |||
| Medida S. consumado | 4,180 (1, 17) 0,049 0,20 | 0,08 | |||
| Medida T.E. | 4,812 (1, 17) 0,042 0,22 | 0 |
bj: coeficiente de regresión parcial; ET: error típico del estadístico t; F: estadístico de ajuste global del modelo; p: nivel de probabilidad de cada estadístico de contraste; gl1, gl2: grados de libertad asociados al estadístico F; QE: estadístico de contraste de especificación del modelo; R2: proporción de varianza explicada; t: estadístico de contraste de la significación de cada predictor. ΔR2: incremento en R2 como consecuencia de incluir en el modelo el predictor una vez que el resto de predictores ya habían sido introducidos.
Cuando estas 3 variables fueron introducidas en el modelo de metarregresión, el modelo completo alcanzó la significación estadística, F(4, 14)=6,348; p=0,004, con un 59% de varianza explicada. El modelo no alcanzó un nivel adecuado de especificación, QE(14)=166,564; p<0,001, lo que indicó la existencia de otras variables moderadoras que puedan influir en la relación entre demencia y suicidio consumado. De los 4 predictores incluidos en el modelo, solo la categoría «tipo de muestra registro de autopsias» presentó una relación estadísticamente significativa con los tamaños del efecto (p=0,034), una vez parcializado el influjo del resto de predictores.
La tabla 4 también muestra el incremento en proporción de varianza explicada por cada variable moderadora incluida en el modelo una vez que la otra variable ya había sido introducida. El incremento en R2 cuando la variable «tipo de muestra» fue incluida en el modelo fue del 34%, mientras que las variables «medida del suicidio consumado» y «medida del tamaño del efecto» proporcionaron un incremento del 8% y del 0%, respectivamente.
DiscusiónLos resultados obtenidos en el presente metaanálisis muestran que las personas con demencia tienen un mayor riesgo de experimentar eventos suicidas, especialmente intentos de suicidios. Estos resultados son consistentes con la descripción realizada por otros autores sobre la posible asociación de eventos suicidas con situaciones que amenazan la vida, como es el caso de la demencia (Draper 2015 y Serafini et al. 2016)35,36. El aumento de los casos de demencia con el incremento de la edad13,14 podría justificar el mayor riesgo (1,5 veces) de cometer suicidio descrito entre las personas mayores de 65 años, con un riesgo todavía mayor a partir de los 85 años, en comparación con las personas más jóvenes37.
En el análisis de las variables moderadoras que pudieran influir en la aparición de evento suicida en personas con demencia se encontró un mayor tamaño del efecto con las variables edad media y muestra comunitaria. Los sujetos diagnosticados de demencia con una menor edad presentaron una mayor probabilidad de haber experimentado una ideación suicida. Estos resultados están en concordancia con otros estudios previos16,35,38–42. Las etapas iniciales de una demencia serían una etapa de mayor riesgo al percibir la persona una mayor amenaza para su vida, un progresivo deterioro físico y cognitivo, con unos mayores niveles de dependencia, así como la preocupación por suponer una carga para sus familiares tanto a nivel emocional como económico39, pero manteniendo al mismo tiempo preservadas ciertas capacidades intelectuales y volitivas necesarias a la hora de planificar y llevar a cabo eventos suicidas.
Por otro lado, en el caso de muestra comunitaria se encontró una correlación positiva entre demencia y suicidio consumado, respecto a muestra obtenida de registro de autopsias, en la que se obtuvo correlación de signo negativo; podríamos interpretar que en la demencia, sobre todo en fases iniciales, donde es necesaria información aportada por la persona, familiares y su entorno para confirmar el diagnóstico, que de otra forma podría pasar desapercibido, hay un incremento de eventos suicidas. Esto, además, vendría apoyado por otros hallazgos encontrados en el estudio, como son la asociación de una menor edad de sujetos diagnosticados, y por otro lado, la mayor asociación encontrada en el caso del empleo de estudio longitudinal, que permite valorar la detección inicial y evolución del cuadro de demencia. En el caso de registros y hallazgos de autopsias, al recoger una información más puntual y limitada, los casos se asociarían más a cuadros avanzados de demencia, no siendo preciso en la detección y recogida de cuadros iniciales, esto vendría en concordancia con el hecho de que demencias avanzadas podrían presentar un cierto efecto protector de eventos suicidas.
El comportamiento suicida puede ser considerado como la punta del iceberg, y resultado final de la interacción entre múltiples factores descritos en la literatura y relacionados con las personas de edad avanzada, que pueden verse especialmente agravados en el caso de la demencia10,43, como factores religiosos44, culturales, étnicos y relacionados con la inmigración45–47, así como factores económicos48,49. Estos factores podrían explicar las diferencias encontradas entre los distintos países con relación a las tasas de suicidio en general9. Recientemente se han publicado 2 revisiones sistemáticas sobre estudios cualitativos centrados en las autolesiones en las personas mayores donde destacan como factores de riesgo la sensación de pérdida de control, soledad y aislamiento y sentimientos de carga o disminución de capacidad funcional como los factores más importantes50,51.
Entre las fortalezas del estudio destacan: i) escasa probabilidad de haber pasado por alto estudios relevantes, ante la búsqueda exhaustiva de artículos en relación con el tema de estudio en 5 bases de datos distintas sin imponer restricciones a la misma, para aumentar la potencia de la misma, posterior revisión manual de bibliografía de artículos incluidos y contacto con autores; ii) revisión independiente tanto en cribado como en codificación de los estudios; iii) elaboración y revisión de un manual de codificación y de una escala de calidad ad hoc para el análisis objetivo y riguroso de los artículos, y iv) descarte del sesgo de publicación como amenaza a los resultados del metaanálisis.
Las limitaciones del presente estudio se pueden agrupar en aquellas a nivel de estudios incluidos y las de la propia revisión. Entre las primeras se podrían resaltar: (i) la mayoría de los estudios son de diseño transversal o caso-control, lo que limita la posibilidad de hallazgos de relaciones causales; (ii) gran variabilidad en aspectos tales como: modo de obtención de la muestra, forma de diagnóstico de demencia, análisis de subtipos y/o grado evolutivo, registro de comorbilidad, variables psicosociales analizadas, valoración del evento suicida (medida, fuente de datos y forma de registro). Las principales limitaciones a nivel de la propia revisión incluirían: (i) algunos estudios no presentaban datos suficientes para ser incluidos en los análisis estadísticos; (ii) el escaso número de estudios finalmente incluidos en el metaanálisis aconseja una interpretación cautelosa de los resultados obtenidos; (iii) imposibilidad de analizar el impacto de factores psicosociales, debido a que en muchos estudios incluidos no eran examinados y en los que sí, los ítems considerados eran muy variables entre los distintos estudios.
ConclusionesLa demencia, en especial en sus etapas iniciales, constituye una situación de riesgo para la aparición y desarrollo de eventos suicidas. Sería recomendable una mayor atención y cuidado en aquellas personas con diagnóstico reciente de demencia con una adecuada valoración del riesgo suicida. En futuras investigaciones sería aconsejable valorar la interrelación entre demencia, edad a la hora del diagnóstico, comorbilidades médicas, así como la influencia de variables psicosociales, con la aparición del fenómeno suicida en sus diversas entidades, preferiblemente en estudios longitudinales.
Conflicto de interesesLa presente investigación no ha recibido ayudas específicas provenientes de agencias del sector público, sector comercial o entidades sin ánimo de lucro.
Respecto a los autores que participan en el estudio, El Dr. Navarro-Mateu informa apoyo no financiero de Otsuka fuera del trabajo presentado, el resto de autores no informan de otros conflictos de intereses.