INTRODUCCIÓN
Debido a que existen caderas que no están luxadas al nacimiento, sino que la luxación tiene lugar durante el período postnatal, se ha procedido a realizar un cambio en la terminología, pasando a denominarse displasia del desarrollo de la cadera (DDC), ya que la displasia o luxación puede ocurrir antes o después del nacimiento.
Cuando hablamos de DDC debemos distinguir tres situaciones posibles:
Displasia
Es una situación en la que existe una alteración del crecimiento a nivel de las estructuras anatómicas, incluidas partes blandas de la articulación de la cadera y de la osificación acetabular y/o femoral. Hoy día se considera que la displasia acetabular es la consecuencia de las presiones excéntricas de la cabeza femoral durante el último mes de gestación.
Subluxación
En este caso se aprecia que la cabeza femoral no está reducida concéntricamente, aunque persiste un contacto entre las superficies articulares de la cabeza y del acetábulo, si bien en una posición anómala, ya que la cabeza femoral se suele encontrar ascendida y lateralizada.
Luxación
Es aquella situación en la que no existe contacto entre las superficies articulares de la cabeza femoral y acetábulo. Existen dos tipos de luxaciones:
-- Luxación teratológica. Que suele asociarse a otras malformaciones graves como la agenesia lumbosacra, anomalías cromosómicas, trastornos neuromusculares como la artrogriposis múltiple y el mielomeningocele, etc. Suele tener lugar en estadios intrauterinos muy precoces, entre las semanas doce y dieciocho, existiendo graves deformidades tanto a nivel de la cabeza femoral como en el cotilo.
-- Luxación típica. Es la que aparece en los lactantes normales y que suele producirse en las cuatro últimas semanas del desarrollo, cuando la articulación ya se ha desarrollado por completo, estando normalmente la cabeza femoral dentro de la cavidad acetabular, aunque es fácilmente luxable.
Esta afección no es reciente en la literatura médica, encontrándose en la misma descripciones de diversos autores. Ambrosio Paré hacía referencia a ello diciendo que «los mayores daños los sufren aquellos en los que esta articulación ha estado luxada durante su estancia en el seno materno»; además realizó los primeros estudios anatómicos describiendo las alteraciones articulares y atribuyó al aplanamiento de la cavidad cotiloidea la inestabilidad de la reducción. En el siglo XVIII J. B. Verduc y T. Zwinger expusieron la posibilidad de una influencia hereditaria, mientras que Palleta (1783) expuso detalladamente las alteraciones de la cabeza femoral, del cotilo, de la cápsula y del ligamento redondo. Pravaz en 1847 describió las primeras referencias terapéuticas sobre 19 casos haciendo extensiones seguidas de abducciones y presiones en el trocánter mayor, repetidas diariamente hasta lograr la reducción. J. A. Mayer propuso una osteotomía acortadora de fémur basándose en el tratamiento de una fractura fémur en un paciente con luxación congénita de cadera contralateral y se le ocurrió dejar consolidar la fractura con acortamiento, con lo que igualó la longitud de ambos miembros. Diversos autores preconizaron distintas técnicas quirúrgicas, y así, por ejemplo, Poggi propuso el agrandamiento del cotilo para permitir la reducción y la contención, Lorez describió una técnica de reducción, Salter y Harris describieron una osteotomía correctora que sigue siendo una práctica habitual en el tratamiento quirúrgico de la DDC, etc.
ETIOPATOGENIA
En la aparición de la DDC pueden intervenir numerosos factores causales como son la hiperlaxitud ligamentosa, fuerzas mecánicas, factores obstétricos, factores ambientales postnatales, influencia genética, etc., y así tenemos:
1. Laxitud ligamentosa. Un factor básico en la etiopatogenia de la DDC es la laxitud capsular y ligamentaria en el período neo-natal, pudiendo tener la misma un origen hereditario, hormonal o mecánico.
2. Entre los factores obstétricos la DDC es más frecuente en:
--Primíparas.
--Cuando existe oligohidramnios, ya sea por insuficiencia renal o por rotura prematura de la membrana, la presión mecánica a la que se ve sometido el feto entre el útero y la pared abdominal puede favorecer la luxación; por el mismo motivo puede que también sea más frecuente en los embarazos gemelares.
--Presentación podálica. La incidencia de presentación podálica en los lactantes con DDC está entre un 15-17 por 100 según los autores, mientras que la incidencia de presentación podálica en la población general es de sólo del 3-4 por 100. No parece que existan diferencias entre el parto vía vaginal y la cesárea.
--En el 80 por 100 de los casos la afección es unilateral, y de ellos la afectación de la cadera izquierda (60 por 100) es dos-tres veces más frecuente que la derecha. Puede que la forma unilateral izquierda sea más frecuente debido a que en la presentación cefálica la mayoría de las veces el feto tiene su dorso a la izquierda y por tanto la cadera izquierda al entrar en contacto con el raquis lumbar materno podría explicar, por causas mecánicas, su mayor frecuencia de presentación.
3. Sexo. Es de cuatro a seis veces más frecuente en niñas que en niños.
4. Factores hereditarios. Aparecen en el 3 al 12 por 100 de los casos, existiendo una concordancia del 42,7 por 100 para gemelos monocigóticos y del 2,8 por 100 para gemelos dicigóticos.
5. Factores ambientales. Existe una mayor frecuencia de presentación en determinadas áreas geográficas y que podría estar relacionado con la forma de transportar a los niños. Y así, en áreas con una baja frecuencia de presentación es costumbre llevar a los neonatos con las caderas en flexión y abducción mientras que en las áreas con alta tasa de presentación los suelen transportar con las caderas en extensión y aducción.
6. Malformaciones asociadas. Ante la existencia de un pie talo valgo, un metatarso varo o tortícolis congénita hay que descartar la presencia de una DDC.
ANATOMÍA PATOLÓGICA
Existe una alteración de todos los componentes de la articulación, y cuanto mayor sea el tiempo en el que permanece luxada la cadera mayor será el grado de deformación a nivel del acetábulo, porción proximal del fémur, cápsula y tejidos blandos, pudiéndonos encontrar los siguientes hallazgos:
--La cápsula articular aparece distendida, sobre todo a nivel posterosuperior, pudiendo estar comprimida en su punto medio por el músculo psoasilíaco, dando lugar a la formación de una imagen en «reloj de arena» en la artrografía.
--El ligamento redondo se encuentra aplanado, elongado e hipertrofiado, mientras que el ligamento transverso se encuentra ascendido y retraído, colaborando con el labrum en la dificultad para reducir la cabeza femoral en el cotilo.
--El acetábulo suele estar deformado y en la mayoría de los casos se encuentra verticalizado y ovalado, con un eje mayor que va desde el polo posterosuperior al anteroinferior; en las caderas teratologicas y en aquellos casos de diagnóstico tardío el acetábulo puede estar aplanado por la inhibición del desarrollo que ocasiona la falta de estímulo continente-contenido; además puede estar ocupado por un tejido fibroadiposo.
--El limbus o labrum o fibrocartílago acetabular también está alterado, ya que conforme se luxa la cabeza femoral hacia arriba el rodete fibrocartalaginoso muestra una eversión del mismo, colocándose a modo de delantal e impidiendo la entrada de la cabeza en la cavidad articular.
--La cabeza femoral suele perder su esfericidad y se aplana en sentido posteromedial y junto a esto suele existir un aumento de la anteversión femoral y un cuello femoral en valgo, lo que constituye un factor importante en la inestabilidad de la reducción. Secundario a la luxación de la cabeza femoral puede apreciarse la creación de un falso acetábulo como respuesta al apoyo anómalo de la cabeza femoral.
--En los músculos pelvifemorales se produce una contractura de los aductores, así como un acortamiento del glúteo medio y menor debido al desplazamiento proximal del trocánter mayor, existiendo también una contractura del psoasilíaco que puede presionar la cápsula articular adelgazada y comprimirla hasta llegar a crear una compresión en la misma que adquiere la configuración de «reloj de arena».
DIAGNÓSTICO
El diagnóstico de la DDC en el neonato se realizará mediante la exploración clínica dentro del screening neonatal, y esto es fundamental dado que un diagnóstico precoz permite realizar un tratamiento precoz, consiguiéndose con ello un mejor pronóstico de la afección.
En la exploración clínica del neonato podemos apreciar los siguientes hallazgos:
-- Una limitación de la abducción por contractura de los aductores.
-- Una asimetría de pliegues. Tiene una mayor validez la asimetría de los pliegues inguinales que la de los femorales ya que son un signo más precoz de la contractura de los aductores que limitan la abducción. La asimetría de los pliegues y la oblicuidad pélvica son a menudo causadas por la contractura en abducción de la cadera contralateral y no por la contractura en aducción de la cadera ipsilateral.
-- El signo de Ortolani, descrito por primera vez por LeDamany, es un signo de entrada de la cabeza femoral desde una posición luxada, apreciándose un clunk con la abducción progresiva. Esta maniobra se negativiza en la mayoría de los neonatos en las primeras cuarenta y ocho-setenta y dos horas.
-- La maniobra de Barlow es una prueba que permite reproducir la luxación al presionar la cabeza femoral hacia atrás, percibiéndose un clunk de salida en la cadera luxable mientras que en la cadera subluxable no sale totalmente del acetábulo y en la cadera inestable se percibe como un movimiento de catalejo o telescopaje.
En los niños un poco más mayores lo que se aprecia en la exploración clínica es la existencia de una limitación de la abducción junto con una contractura de los aductores. También puede existir un acortamiento del muslo en la DDC unilateral (signo de Galeazzi o de Allis) y una claudicación y Trendelenburg por insuficiencia del glúteo medio.
DIAGNÓSTICO POR IMAGEN
Una vez realizado el screening neonatal los siguientes elementos que se pueden utilizar para el diagnóstico de la DDC son la ecografía, las radiografías e incluso la artrografía.
Ecografía
La ecografía permite un diagnóstico precoz en el lactante al visualizarse las estructuras no osificadas al permitir diferenciar los componentes cartalaginosos del acetábulo y de la cabeza femoral de otras estructuras blandas, como son la cápsula, el labrum y los músculos, siendo Graff el precursor de esta técnica. Con la ecografía se puede identificar al núcleo de osificación unas dos semanas antes de que se visualice en las radiografías.
La primera ecografía no debe de realizarse hasta las dos-cuatro semanas, ya que en estadios muy precoces puede existir un aumento del porcentaje de falsos positivos debido a la inmadurez fisiológica y a la laxitud existente. Con respecto al material ecográfico es preferible usar sondas lineales que evitan la distorsión de las estructuras anatómicas y con una frecuencia lo más alta posible; en pacientes de hasta tres meses se suelen usar transductores de 7,5 MHz, pudiéndose usar transductores de menor frecuencia, (5 Hz) en los niños de tres a seis meses. A partir del año de vida la calcificación del núcleo de osificación impide la correcta visualización de las estructuras anatómicas.
La técnica ecográfica más utilizada es la técnica de Graff, que permite obtener una imagen coronal estática de la cadera en posición lateral; esta técnica exige la correcta colocación de los puntos de referencia a partir de los cuales se trazan unas líneas que permiten determinar dos ángulos, el alfa y el beta, siendo los parámetros principales:
-- Una línea base que une el extremo del acetábulo óseo con el punto de inserción de la cápsula articular al periostio y que es paralela al ala ilíaca; el punto distal del íleon; el centro del labrum acetabular; la línea del labrum acetabular y la línea del techo acetabular.
-- El ángulo alfa, formado entre la línea acetabular y base mide el grado de formación del extremo óseo del acetábulo y la concavidad de la fosa acetabular, o sea, el grado de oblicuidad del cotilo. El ángulo alfa debe de ser mayor de 60º; un ángulo menor de 60º es patológico, indicando un acetábulo poco profundo u oblícuo, y cuanto menor sea el ángulo mayor será la displasia.
-- El ángulo beta está formado por la línea base y la de inclinación, reflejando el reborde cartilaginoso y la proporción de cabeza femoral cubierta por el acetábulo cartilaginoso. El ángulo beta debe de ser menor de 55º y un valor mayor de esos 55º indicaría un desplazamiento lateral de la cabeza femoral.
A partir de los valores de los ángulos alfa y beta existe una clasificación de Graff de la DDC en cuatro grupos:
-- Grupo I o cadera madura. Donde alfa es mayor de 60º y beta menor de 55º.
-- Grupo II u osificación retrasada. Existe un reborde acetabular aumentado debido al aumento del cartílago hialino, existiendo una posición concéntrica, presentando un
ángulo alfa entre 44-60º y beta entre 55-77º; a su vez se puede subdividir en dos subgrupos, el grupo II-A, en el que existe una inmadurez fisiológica (hasta los tres meses de edad), y el grupo II-B, que es a partir de los tres meses de edad.
-- Grupo III. Donde existe un retraso importante de la osificación, presentando un ángulo alfa menor de 43º y beta mayor de 77º; también se divide en dos subgrupos, el grupo IIIA, en el que la cabeza se encuentra desplazada pero sin que existan anomalías estructurales, ya que existe un cartílago hialino normal con ecogeneicidad normal y el grupo IIIB, en el cual existen alteraciones estructurales por alteración del cartílago hialino, presentando una ecogeneicidad disminuida.
-- Grupo IV. Donde la cabeza está completamente luxada, siendo su ángulo alfa menor de 37º.
También existen otras técnicas ecográficas que permiten realizar estudios dinámicos en el diagnóstico de la DDC.
Radiología
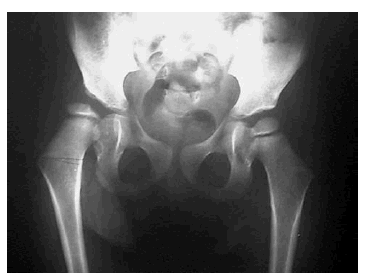
La radiología simple nos aporta datos indirectos sobre la situación de la cabeza femoral en el cotilo hasta que tiene lugar el completo desarrollo del núcleo cefálico, lo cual suele ocurrir aproximadamente al cuarto mes de vida, y para ello es de utilidad una serie de referencias basadas en la tríada descrita por Putti: el aplanamiento del acetábulo con engrosamiento y oblicuidad del techo, el desplazamiento de la cabeza femoral hacia arriba y afuera y el retraso del desarrollo del núcleo de osificación. En las niñas el núcleo de osificación aparece unos dos meses antes que en los niños (a los cuatro meses en las hembras y a los seis en los varones).
Las referencias radiológicas en una radiografía anteroposterior de pelvis son las siguientes:
-- Línea de Hilgenreiner. Es una línea horizontal que une el punto más inferior de ambos ilíacos a nivel del cartílago trirradiado o en Y.
-- Línea de Perkins. Es una línea vertical que es perpendicular a la línea de Hilgenreiner y que parte del borde superior del acetábulo.
-- Cuadrante de Ombredanne. Se obtiene del cruce de las líneas de Hilgenreiner y de Perkins; en una cadera normal el núcleo epifisario femoral debería de localizarse en el cuadrante inferointerno; en el caso de una subluxación se localizará en el cuadrante inferolateral, mientras que en la luxación completa se localiza a nivel superoexterno.
-- Línea de Menard-Shenton. Es una línea virtual que surge de la prolongación del arco interno del cuello femoral con el borde interno del agujero obturador de la pelvis, existiendo una interrupción de dicha línea en el caso de las caderas luxadas.
-- Índice acetabular. Es el ángulo formado entre la línea de Hilgenreiner y la línea que va desde el borde superoexterno del acetábulo al borde inferior del iliaco a nivel del cartílago en Y; el valor del índice acetabular en un recién nacido debe de ser menor de 30º para ir disminuyendo dicho ángulo hasta los 20º en los niños de dos años de edad. Este ángulo será mayor cuanto más inclinado esté el acetábulo.
En los niños mayores es difícil determinar el índice acetabular debido a la osificación del cartílago trirradiado y por eso se utiliza el índice de Sharp, que es el equivalente al índice acetabular, pero que en vez de utilizar como línea base la línea de Hilgenreiner utiliza una línea que une las lágrimas a nivel del borde superior del agujero obturador; este ángulo debe de ser menor de 40º.
La evolución del índice acetabular se utiliza como factor pronóstico en el tratamiento ya que la disminución de este índice refleja el aumento de la cobertura cefálica. El índice acetabular mejora rápidamente durante el primer año tras la reducción; a partir del año el ritmo de desarrollo acetabular desciende un poco aunque continúa mejorando con el tiempo, existiendo un potencial continuo de desarrollo acetabular que se mantiene durante años tras la reducción.
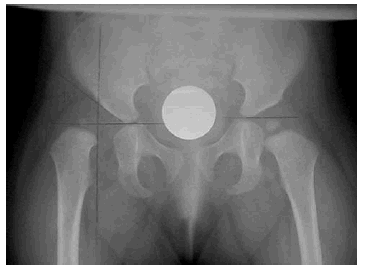
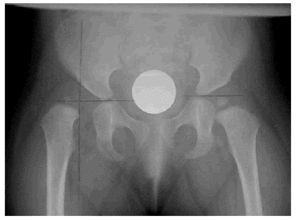
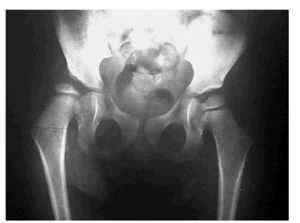
-- Ángulo de Wiberg o ángulo CE (center-edge angle). Valora la cobertura cefálica y se obtiene localizando el punto central de la cabeza femoral sobre el cual se proyecta una línea perpendicular a la línea de Hilgenreiner y otra línea que, partiendo de ese punto, se traza tangencialmente al borde superoexterno del acetábulo. Su valor normal es de 15-20º y a medida que la cobertura acetabular disminuye, el ángulo de Wiberg se va cerrando o incluso se negativiza. Nos da una idea de la lateralización de la cabeza femoral y cuanto más lateralizada esté el ángulo se hace menor. Este ángulo es un valor útil en niños mayores de cinco años y no en niños menores, ya que en ellos es difícil de definir la cabeza femoral debido a la localización excéntrica del núcleo de osificación (Fig. 1).
Fig. 1.--Núcleo cefálico en cuadrante superoexterno de Hilgenreiner. Fig. 1--Cephalic nucleus in Hilgenreiner's superoexternal quadrant.
Artrografía
Permite determinar el contorno de la cabeza femoral y comprobar la reducción concéntrica de la misma, así como proporcionar información sobre la posición de la cápsula, los ligamentos, el labrum acetabular, etc., y gracias a ella se han podido identificar los obstáculos anatómicos para la reducción como son el aspecto anteromedial de la cápsula articular, el ligamento transverso acetabular, etc.
En la artrografía el limbo se observa como una estructura en forma de «V» en la parte superior de la articulación y en el caso de la DDC éste se encuentra invertido o aplanado entre el techo acetabular y la cabeza femoral, dificultando la reducción. En situación normal entre la parte superior del limbo y la cápsula articular existe un espacio que queda lleno de contraste, adaptando una forma triangular, el «signo de la espina», que en el caso de la DDC es menos evidente o incluso ausente (Fig. 2).
Fig. 2--Artrografía. Fig. 2--Arthrograph.
TRATAMIENTO
El objetivo del tratamiento es conseguir de una forma precoz una cadera reducida de un modo estable, concéntrico, congruente y atraumático, sin interposición de partes blandas y manteniéndola dentro de una zona de seguridad que no interfiera en la irrigación normal de la epífisis hasta que se complete el desarrollo normal de la cadera. Después de la reducción y restauración de la presión concéntrica de la cabeza femoral dentro del acetábulo, el techo de éste se osifica y se vuelve a desarrollar, especialmente dentro de los dos primeros años de vida, tiempo en el cual la displasia es reversible en gran medida. El tratamiento va a depender de factores tales como si la luxación es típica o teratológica, de la edad, de la duración de la luxación, etc.
Tratamiento desde el nacimiento hasta los seis meses
Tras el screening neonatal y hasta su valoración en la consulta puede ser de utilidad la colocación de un triple pañal para forzar la flexión y abducción, siendo un método poco fiable de tratamiento al no asegurar la contención. En estos casos se suele lograr la reducción mediante la colocación de la cabeza femoral en el interior del acetábulo por medio de una flexión de 90º de la cadera y una abducción de 60-70º. Tras la reducción, la segunda etapa es conservar esa posición fisiológica con diversos dispositivos, siendo el más habitual el arnés de Pawlik.
El arnés de Pawlik es un dispositivo dinámico que permite el movimiento activo de la cadera dentro de la zona de seguridad de Ramsey, evitando la aducción mayor de 35º, la abdución mayor de 75º y manteniendo la cadera en flexión aproximada de 90-120º, permitiéndose el normal desarrollo del acetábulo y de la cabeza femoral conforme se mueve la cadera en su posición reducida (cabeza femoral en flexión y abducción moderada). El arnés de Pawlik está indicado en lactantes de hasta seis meses de edad con luxación perinatal típica que pueda reducirse fácilmente con la maniobra de Ortolani, siendo sus contraindicaciones las siguientes: lactante mayor de seis meses, en cuyo caso es preferible usar otro tipo de ortesis como la de Lörrach o similares; cuando no se pueda centrar la cabeza femoral con la cadera en flexión de 90-100º; en la luxación que no logra reducir con la maniobra de Ortolani; cuando exista una hiperextensión o luxación congénita de las rodillas, ya que en primer lugar hay que corregir la luxación de la rodilla; en la artrogriposis, mielomeningocele, etc.
La duración del tratamiento variará en cada niño, y un cálculo aproximado del tiempo de aplicación es aquel que resulta de duplicar la edad en semanas del lactante cuando se aplica por primera vez el arnés con un mínimo de seis semanas o bien el tiempo de aplicación será igual a la edad a la que se consigue la estabilidad más dos meses, y durante ese tiempo se coloca el arnés durante el día y la noche, tras lo cual pasa a colocarse sólo por la noche. Tras la aplicación del arnés hay que realizar unas radiografías para comprobar que la metáfisis femoral proximal está orientada hacia el cartílago trirradiado, debiendo de repetirse las radiografías al mes, a los seis y a los doce meses. Entre las complicaciones del arnés está la lesión del nervio crural por la flexión excesiva de la cadera y la necrosis avascular de la cabeza femoral por abducción excesiva (desde 0 hasta un 28 por 100 de necrosis según los autores, con una media de un 5 por 100). Salter propuso una serie de criterios para determinar la existencia de la necrosis avascular, como son la no aparición del núcleo de osificación o la falta de crecimiento del mismo durante uno o más años, el aumento de la densidad radiográfica y fragmentación de la epífisis y la existencia de una deformación residual tras finalizar la osificación.
Si tras un plazo de dos a cuatro semanas de tratamiento con el arnés no se consigue la reducción sería conveniente realizar una artrografía o una ecografía para determinar cuál podría ser la causa del fracaso. Ante el fracaso de la reducción con el arnés de Pawlik el siguiente paso deberá de ser intentar la reducción cerrada y/o abierta previo período de tracción. Otros tipos de ortesis son la férula de Von Rosen, la almohada de Frejka, etc.
Tratamiento de los seis a los dieciocho meses
El tratamiento de los casos en los que ha fracasado el arnés y de aquellos en los ha existido un diagnóstico tardío exige un período preliminar de tracción hospitalaria previo a la reducción cerrada y/o abierta. Con la tracción se pretende alargar a los músculos pelvifemorales acortados y descender la cabeza femoral al nivel del acetábulo, siendo el punto final del tratamiento cuando la cabeza femoral se localiza a nivel del cartílago trirradiado, no debiendo de superar la tracción en general las dos o tres semanas. Tras la tracción preoperatoria se realiza una reducción ortopédica bajo anestesia general, que puede ir acompañada o no, según las necesidades, de una tenotomía de los aductores, comprobándose si tras ello la reducción es congruente y estable de forma clínica y radiológica, y si no lo es se puede realizar en el mismo acto quirúrgico una artrografía para determinar cuál podría ser el posible obstáculo responsable de la incongruencia. Una vez reducida, el paciente debe de ser inmovilizado en una espica de yeso con una flexión de 90º y una abducción de entre 30-70º durante unas seis semanas, tras lo cual se comprobará de nuevo bajo anestesia general la estabilidad articular, volviéndose a colocar otra vez el yeso durante otras seis semanas. Una regla aproximada del tiempo que debe de mantenerse el enyesado es el de un mínimo de seis semanas, a lo que se añade un mes más de inmovilización por cada mes de retraso en el diagnóstico; en total no debe de sobrepasarse los seis meses. Tras la retirada del yeso se continuará el tratamiento con el uso de férulas en abdución, que se mantendrán continuamente hasta la edad de la deambulación, pasándose entonces a colocarse sólo de forma nocturna durante un período de tiempo. Si a pesar de estas medidas no se consigue corregir la luxación, o si se produce una reluxación, será necesario realizar una reducción a cielo abierto, ya sea por vía medial o anterolateral, con lo que se conseguirán eliminar los factores que impiden la reducción, debiéndose de mantener la misma con una espica de yeso.
El factor fundamental en el tratamiento de la DDC es conseguir una reducción concéntrica de la cabeza femoral y, una vez logrado esto el segundo paso será mantener la reducción y mejorar la estabilidad de la cadera, pudiendo llegar a ser necesario para ello la realización de osteotomías femorales o ilíacas para mejorar la anteversión femoral y la insuficiencia del acetábulo. La reducción concéntrica de la cabeza femoral en el acetábulo es el factor más importante para el desarrollo acetabular normal. A pesar de todo puede persistir una displasia acetabular residual como secuela del tratamiento de la DDC.
Osteotomías femorales
Su principal indicación es la existencia de una anteversión femoral y/o la desviación en valgo, para lo cual suele realizarse una osteotomía desrotadora y varizante a nivel intertrocantéreo. La osteotomía varizante está contraindicada si existe una necrosis total de la cabeza femoral y si no existe una coxa valga, no siendo aconsejable realizarla en niños mayores de cuatro años ni en el caso de que haya existido un cierre prematuro del cartílago de crecimiento.
Osteotomías acetabulares
Podemos distinguir entre las siguientes variantes:
-- Acetabuloplastias: osteotomía de Pemberton, de Dega, etc.
-- Osteotomías de reorientación: osteotomía ilíaca de Salter, doble osteotomía de Sutherland, triple osteotomía de Steel, etc.
-- Osteotomías de agrandamiento del cotilo: Chiari, Shelf, etc.
Osteotomía ilíaca de Salter
Es una osteotomía a nivel de la línea innominada que cambia la dirección del acetábulo dirigiéndolo hacia atrás, abajo y afuera para rotarlo a través del pivote flexible que constituye la sínfisis del pubis y la escotadura ciática mayor, con lo que se corrige la anteversión del acetábulo. Se suele colocar injerto, inmovilizándose con agujas de Kirschner a nivel de la osteotomía e inmovilizando con yeso durante unas seis semanas. Existen diversas modificaciones de la técnica de Salter, como son la osteotomía de Hall, la de Kalamchi, etc.
Osteotomía ilíaca doble de Sutherland
Comprende la osteotomía de Salter y otra a través del pubis en el espacio que existe entre la sínfisis y el agujero obturador.
Osteotomía ilíaca triple de Steel
Comprende una primera osteotomía a nivel del ilíaco similar a la de Salter, una segunda a nivel de la rama del pubis y una tercera a nivel del isquion, con lo que se consigue una buena movilidad del segmento acetabular.
La indicación principal de la osteotomía triple es la displasia de cadera en un adolescente, en el que se necesita una abducción mayor de 25° para retener de manera concéntrica la cabeza femoral a nivel del acetábulo. Si la abducción requerida es menor a 20° se podría intentar la osteotomía de Salter; si con la abducción se reduce se puede realizar la osteotomía de Steel y si no es congruente hacer la de Chiari.
Acetabuloplastias
Se trata de osteotomías incompletas a nivel del istmo ilíaco con basculación del techo del cotilo con el fin de mejorar la cobertura de la cabeza femoral sin disminuir la cobertura posterior estando indicada cuando existan cotilos amplios, ovalados y con techo muy oblicuo. Son osteotomías periacetabulares incompletas, ya que no llegan a la placa de crecimiento del cartílago en Y, manteniéndose con injertos. No están indicadas cuando se ha osificado el cartílago trirradiado debido a la falta de flexibilidad que se produce. Las más habituales son la osteotomía periacetabular de Dega y la de Pemberton, existiendo también otras como son las de Wagner, la de Eppright, Weston, Lance, etc.
Las técnicas de cobertura cefálica son técnicas de salvamento, describiéndose estas dos técnicas:
-- Técnica de Shelf. Consigue un techo extracapsular mediante la incorporación de un injerto.
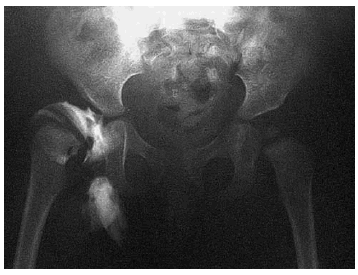
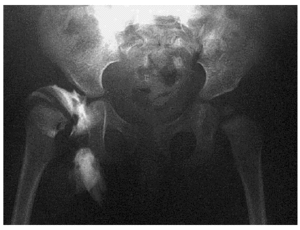
-- Osteotomía de Chiari. Consigue aumentar la cobertura cefálica mediante una osteotomía supraacetabular del ilíaco entre la espina iliaca anterosupeior y la escotadura ciática mayor, realizándose un desplazamiento medial de la porción distal de la pelvis. Es una osteotomía de último recurso (Fig. 3).
Fig. 3--Displasia y subluxación. Fig. 3--Dysplasia an subdislocation.
COMPLICACIONES
El tratamiento de la DDC está sujeto a diversas complicaciones, dentro de las cuales la más grave y la de más difícil manejo es la necrosis avascular de la cabeza femoral, pudiendo ser debida a la excesiva presión de la cabeza femoral a nivel del cartílago y a la interrupción del aporte vascular.
Existen una serie de clasificaciones para valorar el grado de necrosis avascular, entre las que destacan las de:
Bucholz y Odgen clasificaron las alteraciones vasculares según su repercusión en la epífisis y en el cartílago de crecimiento, distinguiendo cuatro tipos:
-- Tipo I. Existe una fragmentación temporal de toda la cabeza femoral, siendo la reosificación rápida y completa. Se produce por la oclusión extracapsular de la arteria circunfleja principal. Su pronóstico es bueno y no necesita tratamiento.
-- Tipo II. Existen cambios radiográficos localizados en la porción lateral de la fisis, epífisis y metáfisis. Se produce por la oclusión vascular de las ramas posterosuperior de la arteria circunfleja interna. En estos casos se puede producir una coxa valga y evolucionar hacia la subluxación. Estos pacientes pueden precisar una acetabuloplastia y una apofisiodesis del trocánter mayor.
-- Tipo III. Es la de peor pronóstico, ya que el daño vascular afecta a toda la porción proximal del fémur, metáfisis, fisis y núcleo epifisario, produciéndose un cierre precoz de las fisis con lo que se produce un acortamiento del cuello femoral y una hipertrofia del trocánter mayor, que puede precisar de acetabuloplastia, epifisiodesis y tratamiento de la dismetría.
-- Tipo IV. Se produce por la oclusión de los vasos circunflejos internos posteromediales, pudiendo dar lugar a una coxa magna y a una dismetría. Tienen buen pronóstico y escasa deformidad, realizándose su tratamiento mediante una osteotomía ilíaca y un alargamiento.
Kalamchi y MacEwen clasificaron las alteraciones vasculares en cuatro grupos según la afectación del núcleo de osificación y de la fisis:
-- Grupo I. Cambios confinados al núcleo de osificación. Las lesiones vasculares afectan sólo al núcleo de osificación de la cabeza femoral, siendo muy similar al tipo I de Bucholz y Ogden.
-- Grupo II. Tipo I más lesión fisaria lateral (coxa valga). Existe una lesión vascular a nivel del segmento lateral de la placa de crecimiento de la cabeza femoral, siendo semejante al grupo II de Bucholz y Ogden.
-- Grupo III. Tipo I más lesión fisaria central (coxa brevis). Se produce el cierre central de la fisis de la cabeza femoral con retardo simétrico e interrupción del crecimiento de la cabeza femoral. El signo inicial de la lesión de la fisis es un gran defecto metafisario en la proyección anteroposterior. El resultado es el acortamiento del cuello femoral sin cambio en el ángulo cervicodiafisario, manteniendo la cabeza femoral su esfericidad y congruencia. El tratamiento consistirá en la potenciación de la musculatura abductora y en la apofisiodesis del trocánter mayor.
-- Grupo IV. Lesión total de la cabeza y fisis. Existe una lesión vascular que afecta a toda la cabeza femoral y a las placas de crecimiento; la osificación de la cabeza femoral se encuentra muy retrasada y desde el comienzo existe una incongruencia articular con aplanamiento cefálico y coxa magna. El tratamiento consistirá en la realización de osteotomías pélvicas o femorales según las necesidades de cada caso.
-- Grupo V. Lesión inclasificable.
Otra complicación de la DDC es el ascenso del trocánter mayor que ocasionará una insuficiencia de la musculatura glútea, debiendo de tratarse mediante apofisiodesis antes de los ocho años de edad.
Para finalizar expondremos dos clasificaciones que permiten graduar la severidad de la displasia del desarrollo de la cadera y que son:
Clasificación de Tönnis o clasificación de la comisión para el estudio de la DDC
-- Grado I. Epífisis de la cabeza femoral medial a la línea de Perkins.
-- Grado II. Epífisis de la cabeza femoral lateral a la línea de Perkins, pero por debajo del nivel del rodete cotiloideo superior.
-- Grado III. Epífisis de la cabeza femoral a nivel del rodete cotiloideo superior.
-- Grado IV. Epífisis de la cabeza femoral por encima del nivel del rodete cotiloideo superior.
Clasificación de Severin modificada para la graduación radiológica de la DDC
-- Grupo I. Cadera normal:
* IA. Con ángulo centro-borde mayor de 15º en niños de seis-trece años y mayor de 20º en niños mayores o igual a catorce años.
* IB. Con ángulo centro-borde entre 15 y 19º en niños de seis-trece años y mayor de 20-25º en niños mayores o igual a catorce años.
-- Grupo II. Deformidad moderada de la cabeza femoral, cuello o acetábulo con unos subgrupos idénticos al tipo I.
-- Grupo III. Displasia sin subluxación, con ángulo centro-borde menor de 15º en niños de seis-trece años y menor de 20º en niños mayores o con catorce años.
-- Grupo IV. Subluxación.
* IV-A. Moderada, con ángulo centro-borde mayor o igual a 0º.
* IV-B. Severa, con ángulo centro-borde menor de 0º.
-- Grupo V. Articulación con falso cotilo. La cabeza femoral se articula con un acetábulo secundario en la parte superior del acetábulo original.
-- Grupo VI. Reluxación.
Displasia dello sviluppo dell'anca
RIASSUNTO
Nel presente lavoro si realiza una profonda revisione nella letteratura di un processo poco frequente (da 0,3 a un 2 per 100 secondo l'area geografica) ma clinicamente importante dovuto ai severi trastorni funzionali ed economici che causerebbe se si abbandonasse al suo corso naturale. Per ciò è fondamentale realizare un diagnostico precoce mediante lo screening neonatale, così come una serie di prove complementarie nei casi incerti con lo scopo di iniziare il trattamento al più presto possibile. Nella maggioranza dei casi il processo viene risolto con un trattamento ortopedico, ma in alcune occasioni è necessario l'intervento chirurgico per raggiungere la riduzione e la contenzione dell'anca.
Dysplasie du développement de la hanche
RÉSUMÉ
Pour le travail présent, nous effectuons une révision profonde de la littérature d'un processus peu fréquent (depuis 0,3 jusqu'à 2 pour 100, selon l'aire géographique) mais cliniquement important étant donné les troubles fonctionnels et économiques sévères que ce processus provoquerait s'il était laissé à son libre cours. C'est pourquoi il est fondamental de réaliser un diagnostic précoce grâce au screening néonatal et à une série d'examens complémentaires dans les cas douteux dans le but de pouvoir débuter le traitement le plus rapidement possible. Dans la plupart des cas, le processus est résolu moyennant un traitement orthopédique, l'intervention chirurgicale s'imposant dans quelques cas pour obtenir la réduction et la contention de la hanche.
Missgestaltung bei der Entwicklung der Hüfte
ZUSAMMENFASSUNG
Im vorliegendem Aufsatz wird eine eingehende Durchsuchung der Literatur über diesen wenig häufigen (von 0,3 bis 2 Prozent, je nach dem geographischem Raum) aber klinisch wichtigem Vorgang dargelegt, da er bei Überlassen auf seinen natürlichen Verlauf schwere funktionelle und wirtschaftliche Schaden und Störungen verursachen würde. Deshalb ist eine frühzeitige Diagnostik vermittels eines Screening des Neugeborenen unerlässlich, die bei den Zweifelsfällen durch eine Reihe zusätzlicher Prüfungen vervollständigt werden sollte, um mit der Behandlung so bald wie möglich beginnen können, wobei in der Mehrzahl der Fälle die Krankheit orthopädisch geheilt werden kann, während manchmal der operative Eingriff nötig ist, um das Einrichten und die Beherrschung der Hüfte zu erreichen.
BIBLIOGRAFÍA
Álvarez Márquez FJ, De Luque Escribano D, De Santiago Fernández F, Cartagena Fernández FJ. Tratamiento quirúrgico secuencial en adolescente con luxación inveterada no diagnosticada de cadera. A propósito de un caso. Rev S And Traum Ort 1996;16:145-8.
Barrett WP, Staheli LT, Chew DE. The effectiveness of the Salter innominate osteotomy in the treatment of congenital dislocation of the hip. J Bone Joint Surg 1986:68-A,79-87.
Castelein RM, Sauter AJM. Ultrasound screening for congenital dysplasia of the hip in newborns: its value. Pediatr Orthop 1988; 8:666-76.
Darmonov AV. Clinical screenig for congenital dislocation of the hip. J Bone Joint Surg 1996:78-A(3),383-88.
Fernández Serrano F, Ruiz Molina JA, Santa-María Ruiz L, Zomeño Chaparro JI, Esqueta Reloba A, Pascual Díaz MA. Luxación congénita de cadera. Nuestra casuística y metodología de tratamiento durante diez años. Rev S And Traum Ort 1997;17:255-8.
Fuentes Díaz A, Sánchez Navas L, Andreu Viladrich R. La tracción cutánea en el tratamiento de la luxación congénita de cadera. Rev Ortop Traum 1996:40,151-3.
Gabuzda GM, Renshaw TS. Current concepts review. Reduction of congenital dislocation of the hip. J Bone Joint Surg 1992:74-A,624-31.
García Rull JL, López Molina M, Egea Martínez JM, López Morcillo J. La detección de la displasia del desarrollo de la cadera. Aspectos pasados y actuales. Papel de la exploración ecoclínica dinámica. Rev S And Traum Ort 1993; 13:107-19.
García Rull JL, López Molina M, Navarro Martínez S, López Morcillo J. Estudio de la incidencia y prevalencia de la luxación congénita de la cadera en un área sanitaria cerrada. Comparación entre la exploración clínica y ecográfica estática y dinámica. Análisis coste/beneficio. Rev S And Traum Ort 1996;16:3-21.
Grill F, Bensahel H, Cañadell J, Dungl P, Matasovic T, Vizkelety T. The Paulik harness in the treatment of congenital dislocation of the hip; report on a multicenter study of the European Pediatric Orthopaedic Society. Pediatr Orthop 1988;8:1-8.
Harcke HT, Kumar SJ. Current concepts review. The role of ultrasound in the diagnosis and management of congenital dislocation and dysplasia of the hip. J Bone Joint Surg 1991;73-A,622-8.
López Molina M, García Rull JL, Egea Martínez JM, López Morcillo J. Estudio de la enfermedad congénita de la cadera mediante ultrasonidos. Rev S And Traum Ort 1991;11:97-122.
Martí Perales V, Salom Taverner M, Lorente Moltó F, Miranda Casas L, Aroca Navarro JE. Tratamiento de la displasia del desarrollo de la cadera con arnés de Pawlik después del período neonatal. Rev Ortop Traum 1998:42:115-9.
Queipo de Llano E, Guerado Parra E. Las osteotomías de la cadera en el niño. Rev S And Traum Ort 1987;7:173-83.
Viere RG, Birch JG, Herring JA, Roach JH, Johnston CE. Use of the Paulik harness in congenital dislocation of the hip.An analysis of failures of treatment. J Bone Joint Surg 1990;72-A,238-44.