INTRODUCCIÓN
La articulación de Lisfranc o tarsometatarsiana está formada por la hilera distal de los huesos del tarso, las tres cuñas y el cuboides y por las bases de los cinco metatarsianos. Funcionalmente dicha articulación es una artrodia y condiciona gran parte de la biomecánica del antepié, formando el arco anterior del mismo y permitiendo su pronosupinación.
Las luxaciones de esta región son relativamente raras y suelen asociarse a fractura y a otras lesiones en un 80 por 100 de los casos, afectando a una de cada 55.000 personas al año1, 6, 8, aunque su frecuencia está en aumento debido a la práctica de deportes de riesgo y a los accidentes de tráfico12. Son más frecuentes en varones (2:1) y suelen ocurrir en la edad adulta. Su mecanismo de producción es con mayor frecuencia mediante fuerzas indirectas en el curso de accidentes violentos, en los que se producen movimientos de flexión plantar y rotaciones forzadas8.
Su diagnóstico se basa fundamentalmente en la clínica y en la radiología convencional, pudiendo ser de utilidad la tomografía axial computarizada (TAC) y la resonancia magnética nuclear (RMN) en los casos en los que el desplazamiento es mínimo y puede pasar inadvertido a la radiología simple.
El objetivo del tratamiento consiste en la restauración de la integridad articular mediante métodos cerrados, como la colocación de yesos tras reducción o el empleo de agujas de Kirschner percutáneas y mediante métodos abiertos, utilizando además de las agujas, placas atornilladas o tornillos simples, no obteniendo siempre resultados satisfactorios. El empleo de uno u otro método de tratamiento es controvertido, difiriendo sus indicaciones según autores.
El objetivo de este trabajo ha sido establecer mediante estudio retrospectivo el tratamiento más adecuado en función del tipo de fractura-luxación y de sus lesiones asociadas, así como valorar los resultados funcionales obtenidos en los casos tratados en nuesta serie.
MATERIAL Y MÉTODOS
Entre 1986 y 2000 nueve casos de fractura-luxación de Lisfranc fueron tratados en nuestro servicio. De los nueve casos, cinco eran hombres y cuatro mujeres, con una media de edad de 36 años (rango: 16-65) en el momento de la intervención. En cinco ocasiones, la extremidad afecta fue la izquierda, mientras que en cuatro casos la lesión alcanzó el pie derecho. El seguimiento medio fue de 5 años (rango: 1-15 años). En cuatro pacientes el mecanismo de producción fue tras accidente casual (caída por escaleras o desde altura). En los cinco pacientes restantes fue debido a accidentes de tráfico. Salvo cuatro de los casos, el resto presentó lesiones asociadas: fractura de cuboides (caso 2), fractura de la base del segundo metatarsiano (caso 3), fractura del maléolo peroneo y de la primera cuña (caso 5), fractura bimaleolar con tercer fragmento de Tillaux (caso 7) y fractura abierta grado III de la articulación de Chopart y de la de Lisfranc, junto con una luxación carporradial (caso 9).
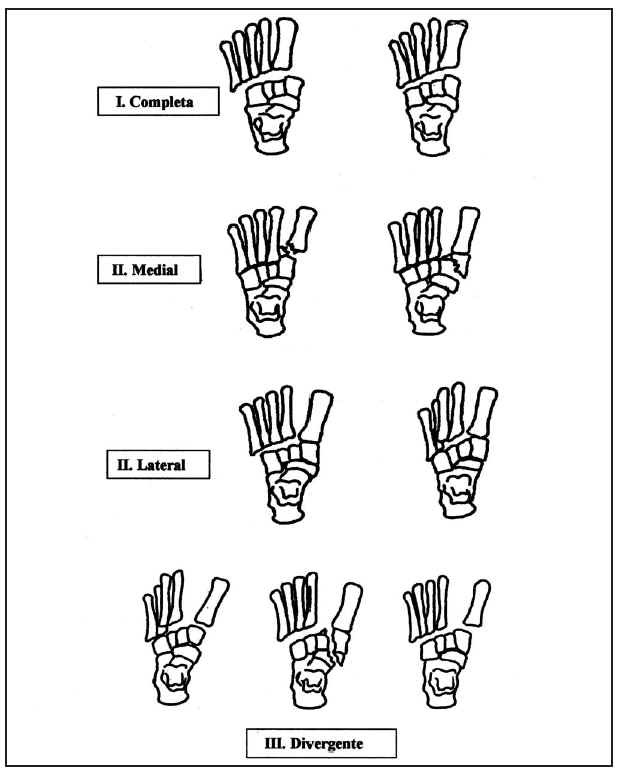
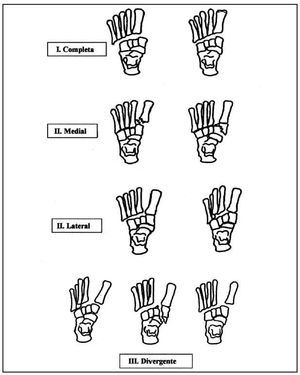
Para la diferenciación de los diferentes tipos de lesiones empleamos la clasificación de Quénu y Küss modificada, utilizada por Hardcastle et al10, que dividen esta lesión en tres tipos. En el tipo I la incongruencia articular es total y la desviación puede ser externa o interna. En el tipo II la incongruencia articular es parcial y la luxación puede ser medial o lateral y en el tipo III existe un desplazamiento divergente de la articulación (fig. 1).
Fig. 1.--Clasificación de Quénu y Küss, modificada por Hardcastle et al.
Fig. 1.--Quénu and Küss classification, modified by Hardcastle et al.
El diagnóstico se basó principalmente en la clínica con la presencia de dolor y tumefacción con hematoma plantar, en ocasiones junto a la aparición de deformidad a nivel del tarso, variable en función del tipo de luxación, y en la radiología simple mediante proyecciones dorsoplantar, oblicua y lateral del pie afecto.
Se realizó tratamiento cerrado primario en ocho de los pacientes (casos 1-8), mientras que el último recibió cirugía abierta al tratarse de una fractura abierta. En seis de los casos se utilizó la estabilización tarsometatarsiana de entrada con agujas de Kirschner: una aguja (caso 1), dos agujas (casos 4, 6, 7 y 8) y tres agujas (caso 5). Dos pacientes fueron tratados ortopédicamente (casos 2 y 3). El caso 2 constituyó el único retraso diagnóstico de nuestra serie, pasando inadvertida la lesión en la primera visita; el paciente presentó a largo plazo metatarso valgo y dolor continuo a nivel de la articulación de Lisfranc que impedía una normal deambulación. Se apreció luxación divergente parcial del primer y segundo metatarsianos junto a lesiones residuales del cuboides, por lo que se decidió realizar artrodesis cuneometatarsiana del primer y segundo radios. El caso 3 fue tratado primeramente mediante reducción más botín de yeso; la persistencia de dolor junto a la no congruencia total de los fragmentos necesitó de estabilización con agujas de Kirschner.
En el caso 9, en un primer tiempo se realizó desbridamiento y limpieza de la herida más reducción abierta de las articulaciones de Chopart y Lisfranc con osteosíntesis mediante cuatro agujas de Kirschner. Necesitó de una segunda intervención por desplazamiento de uno de los fragmentos estabilizándolo de nuevo con aguja de Kirschner.
En el postoperatorio se colocó en todos los casos una férula posterior de yeso durante 6 u 8 semanas, manteniendo el miembro en descarga; luego se procedió a la extracción de las agujas de Kirschner y al inicio de la rehabilitación con apoyo progresivo del miembro.
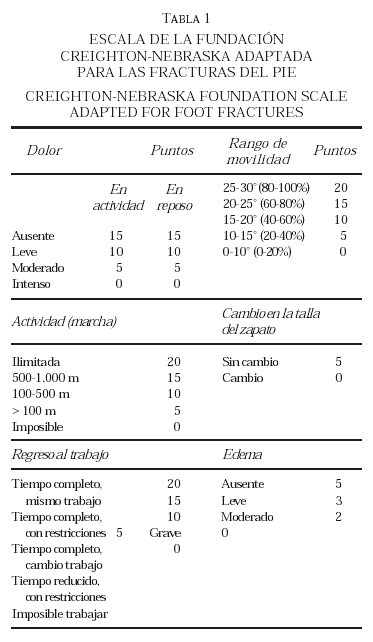
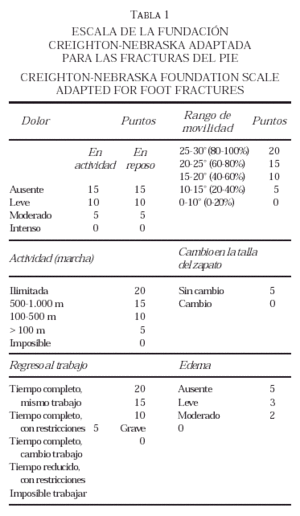
Para la evaluación funcional final de los resultados utilizamos los datos obtenidos mediante la revisión de las historias clínicas, así como la encuesta telefónica. Se aplicó a estos datos la escala de la Fundación Creighton10, 12 (tabla 1), que valora el dolor en actividad y en reposo, la distancia de marcha, el retorno a la actividad laboral, el rango de movimiento del pie, el cambio de talla del zapato y el edema. Sobre un máximo de 100 puntos se consideró como excelente un resultado entre 90-100 puntos, bueno entre 80-89, moderado entre 65-79 y malo menor de 65. Además de dichos parámetros, se valoró la presencia de deformidad residual en el pie (aducto, abducto, cavo, plano), la capacidad de marcha sobre los dedos, la posibilidad de la práctica deportiva y los signos degenerativos radiológicos.
RESULTADOS
De los nueve pacientes de nuestra serie, tan sólo cuatro sufrieron una fractura-luxación de Lisfranc aislada. En el resto se asociaron las lesiones comen- tadas anteriormente.
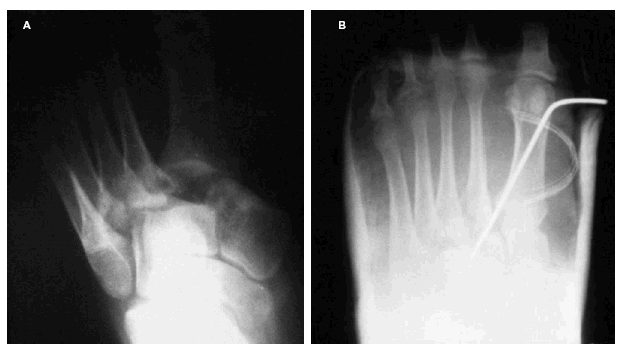
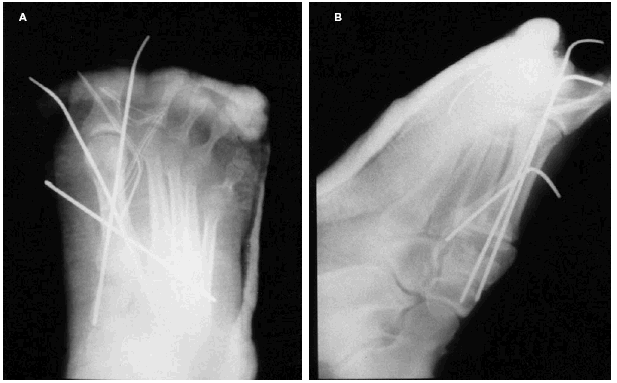
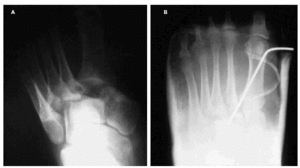
Basándose en la clasificación de Quénu y Küss modificada, dos casos correspondían a fractura-luxación del tipo I (22,22 por 100) (casos 1 y 7). El primero de ellos, tras reducción cerrada con aguja de Kirschner, obtuvo un resultado funcional excelente, con una puntuación de 95 en la escala de Creighton y con reincorporación íntegra a la acti-vidad deportiva (fig. 2). El caso 7 necesitó de osteo-síntesis a nivel del tobillo por su fractura bimaleolar además de su reducción cerrada en la articulación de Lisfranc con dos agujas, obteniendo un resultado bueno (80 puntos). Al llevar únicamente 1 año de evolución todavía no es valorable su capacidad de reincorporación deportiva.
Fig. 2.--A: fractura-luxación de Lisfranc tipo I (caso 1). B: control postoperatorio tras osteosíntesis con una aguja de Kirschner.
Fig. 2.--A: fracture-dislocation of the Lisfranc type I (case 1). B: post-operative control after osteosynthesis with a Kirschner needle.
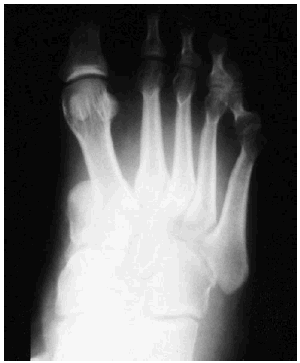
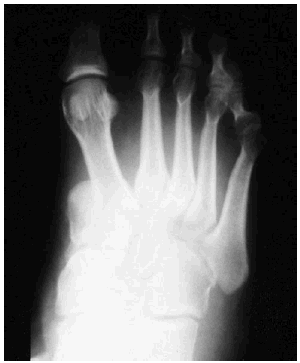
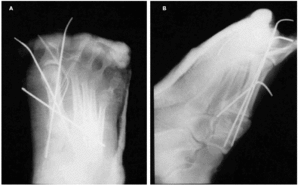
Encontramos un solo caso de luxación tipo II medial (11,11 por 100) (caso 5), cuyo tratamiento mediante tres agujas consiguió un buen resultado (83 puntos). Su reincorporación deportiva incluye deportes sin movimientos bruscos de apoyo con giro (figs. 3 y 4).
Fig. 3.--Fractura-luxación de Lisfranc tipo II medial (caso 5).
Fig. 3.--Fracture--dislocation of the Lisfranc medial type I (case 5).
Fig. 4 A y B.--Resultado radiológico tras reducción y osteosíntesis con tres agujas de Kirschner del paciente de la fig. 3, con fractura-luxación de Lisfranc tipo II medial (caso 5).
Fig. 4 A and B.--Radiological result after reduction and osteosynthesis with three Kirschner needles of the patient in fig. 3, with a fracture-dislocation of the Lisfranc medial type II (case 5).
Tres de los pacientes sufrieron una luxación de tipo II lateral (33,33 por 100) (casos 3, 4 y 8). El primer caso fue tratado primariamente mediante reducción cerrada más botín de yeso, aunque necesitó de estabilización percutánea mediante agujas de Kirschner por desplazamiento de los fragmentos, obteniendo un resultado malo (63 puntos). Debido a sus 63 años, la paciente no practicaba deporte previo al accidente. El caso 4, tras la reducción y fijación percutánea con agujas presentó un resultado excelente (95 puntos), con una buena reincorporación deportiva. El caso 8 obtuvo un resultado bueno (85 puntos).
El resto de los pacientes sufrió una luxación de tipo III o divergente (33,33 por 100) (casos 2, 6 y 9). El caso 2 fue el único que sufrió un retraso diagnóstico, con un tratamiento definitivo abierto mediante artrodesis del primer y segundo metatarsianos con sus respectivas cuñas a los 11 años de la lesión aguda. Durante este período el paciente sufrió dolor e inflamación con la marcha y a la inspección física a nivel de la articulación de Lisfranc, así como metatarso valgo. Su resultado funcional final fue moderado (67 puntos), con incapacidad para la práctica deportiva, siendo su límite de marcha de aproximadamente un kilómetro. El caso 6, que no se asociaba a otras lesiones y fue tratado con agujas percutáneas, obtuvo un resultado excelente con una puntuación de 90 puntos. Dicho paciente no practicaba deporte de forma habitual. Al caso 9 tras la evolución se le realizó una triple artrodesis tarsiana y una artroplastia de resección tipo Keller-Brandes debido a sus secuelas traumáticas. Su resultado final fue malo, con la puntuación más baja de la serie, siendo de 45 puntos en la escala de Creighton. Su actividad deportiva es nula.
Los resultados funcionales, por tanto, fueron excelentes en tres pacientes (33,33 por 100) y buenos en otros tres casos (33,33 por 100), con una reincorporación laboral y sin limitaciones en la vida cotidiana, un paciente obtuvo un resultado moderado (11,11 por 100) y otros dos mal resultado (22,22 por 100).
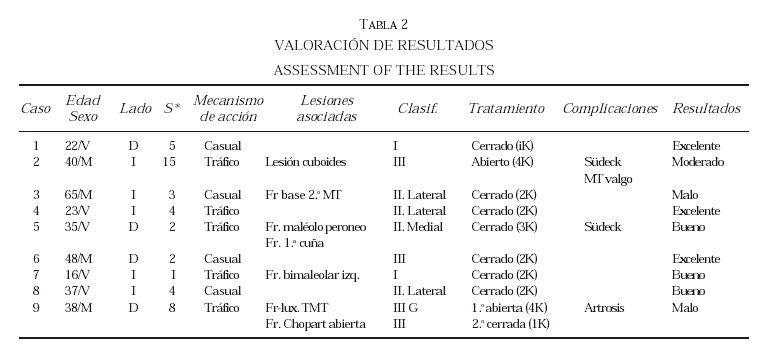
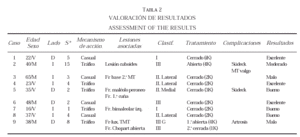
Del total de los pacientes, cuatro presentaron complicaciones de diversa índole (44,44 por 100) (casos 2, 3, 5 y 9). El primer caso presentó metatarso valgo, distrofia simpático-refleja y artrosis moderada a nivel de la articulación de Lisfranc. El caso 3 necesitó de cirugía diferida por pérdida de congruencia a nivel de la articulación cuneo-metatarsiana y el dolor que producía. El caso 5 presentó distrofia simpático-refleja que respondió bien a tratamiento médico. En el caso 9 apareció artrosis postraumática a nivel de la articulación de Chopart y subastragalina al año del accidente por lo que se le realizó una triple artrodesis tarsiana. Posteriormente, tras observarse un hallux rigidus postraumático, se le realizó una artroplastia de resección mediante técnica de Keller-Brandes. Sin embargo, la evolución no fue buena, presentando pseudoartrosis de las cabezas del tercer y cuarto metatarsianos, además de artrosis severa a nivel de la articulación de Lisfranc produciendo dolor de tipo mecánico lo cual le dificultaba la vida cotidiana (tabla 2).
DISCUSIÓN
La fractura-luxación de Lisfranc es una patología relativamente poco frecuente que en los últimos años ha presentado un incremento en el número de casos principalmente debido a la práctica de deportes de riesgo y al aumento de los accidentes de tráfico, afectando a aproximadamente uno de cada 55.000 personas al año y suponiendo alrededor del 0,2 por 100 del total de las fracturas según diversos autores1, 6, 8.
Existe controversia sobre si el diagnóstico precoz o tardío afecta al resultado funcional final. El porcentaje de retrasos diagnóstico-terapéuticos oscila entre el 6 y el 40 por 100 en las distintas series, siendo en la nuestra de un 11 por 100. Según Kuo et al la artrosis postraumática no está relacionada con el retraso diagnóstico, sino con el grado de congruencia articular tras la reducción11. De la misma manera, Riber et al13 demostraron con su serie que los casos con retraso diagnóstico-terapéutico no se asociaron a deterioros importantes en el resultado funcional final, aunque sí presentaron un mayor porcentaje de reducciones abiertas, ya que los procesos de cicatrización dificultan la reducción. Por otra parte, Chiodo et al recomiendan que la cirugía se practique dentro de las 6 semanas inmediatas al accidente, ya que el éxito de una reducción tardía depende de la extensión de la congruencia articular y es difícil de obtener en una fractura con consolidación viciosa5, 7. En general todos los autores subrayan la importancia de sospechar la lesión en aquellos pacientes que presenten importante tumefacción en el antepié tras un traumatismo, ya que aunque en los casos en que existe un evidente desplazamiento son suficientes las radiografías simples, existen lesiones que pueden pasar inadvertidas y que sólo pueden ser visibles mediante prueba de esfuerzo bajo anestesia o mediante estudio TAC. Recientemente se ha descrito el signo de la equimosis plantar (SEP), región equimótica bien delimitada en la cara plantar del pie, que debe hacernos sospechar de lesión a nivel del complejo de la articulación de Lisfranc14.
El tratamiento de la fractura-luxación de Lisfranc es fundamentalmente quirúrgico, no siendo recomendables actitudes conservadoras mediante reducción más inmovilización con yeso, las cuales presentan malos resultados en las series publicadas2, 4, 7, 13, 16.
El tratamiento quirúrgico podrá ser cerrado o abierto. En primer lugar se intentará el tratamiento cerrado en caso de ser viable mediante la estabilización de la lesión tras su reducción con agujas de Kirschner colocadas de manera percutánea. El primer acto terapéutico consiste en la reducción lo más anatómica posible de la lesión mediante tracción axial bajo anestesia. A continuación se procede a la estabilización de la reducción con las agujas. Los diversos autores recomiendan una serie de técnicas según el tipo de lesión. Hardcastle et al propugnan la utilización de dos agujas para las lesiones del tipo A10, mientras que Ribera sugiere un mínimo de cuatro13. En el caso de las luxaciones B mediales se han observado mejores resultados en los que llevan dos agujas frente a los tan solo llevan una13. Para las luxaciones B laterales se sugiere el empleo de dos agujas como mínimo, colocadas en la base del segundo y en la del quinto metatarsianos. En el caso de las lesiones de tipo C la indicación sería superponible a las de tipo B. Con todo esto podemos concluir que la estabilización más correcta utiliza dos agujas para el primer metatarsiano, fijando siempre el segundo y el quinto, siendo opcional la fijación del tercer metatarsiano.
El empleo de las agujas de Kirschner tiene la gran ventaja de que es un método cerrado de manejo simple y efectivo, con bajos índices de pérdida de reducción y una gran estabilidad13,16. Además de su sencillez, el postoperatorio es de menor duración que en los casos de cirugía abierta por la necesidad de menores cuidados de heridas y la menor agresividad de la intervención.
El segundo grupo de tratamientos quirúrgicos engloba las técnicas de reducción abierta. Sus indicaciones son diversas, pero la principal es el fracaso de las técnicas cerradas. En la literatura se han descrito varias, como la interposición del tendón tibial anterior, la interposición del ligamento de Lisfranc o de fragmentos óseos en la base del segundo metatarsiano o la fractura del coboides. En estos casos no es posible la reducción cerrada, por lo que estaría indicada la reducción abierta a través de dos incisiones paralelas en el dorso del pie a nivel de las articulaciones afectas, procurando siempre mantener el suficiente margen de piel para el cierre cutáneo5, 7, 10, 11, 13. Otros autores recomiendan el método abierto en los casos de retrasos terapéuticos debido a la pérdida de la anatomía inicial6. Un caso especial son las fracturas con lesión vascular, siendo esta indicación absoluta para la reducción a cielo abierto y exploración vascular. La principal ventaja de este tipo de reducción es la visualización directa de la fractura-luxación, lo que facilita el desbridamiento de fragmentos óseos en fracturas conminutas, de partes blandas y de restos osteocondrales, obteniendo una reducción más precisa y anatómica; además permite el tratamiento inmediato de ciertos tipos de complicaciones como la interposición tendinosa, la insuficiencia vascular o el síndrome compartimental. Después de la reducción la articulación se fija con agujas y/o tornillos a través al menos del primer y quinto radios. Actualmente se tiende a la fijación rígida con tornillos, sobre todo en las articulaciones tarso-metatarsianas mediales, aunque a largo plazo aún no se conoce el efecto que produce sobre las carillas articulares afectadas, pero se piensa que produce un mayor deterioro degenerativo que la fijación con agujas de Kirschner2, 11. Por otra parte, el empleo de tornillos necesita una vía de abordaje mayor que las agujas y su aplicación es una técnica más cruenta que necesita un postoperatorio más prolongado con un mayor número de complicaciones derivadas2, 11.
En el postoperatorio se recomienda la aplicación de una férula posterior de yeso con el pie elevado durante dos semanas, tras las cuales al ceder la inflamación se sustituye por un botín de marcha. De esta manera se permite la deambulación progresiva hasta la sexta u octava semanas en los casos en los que se ha empleado fijación interna de la fractura (no en los casos tratados únicamente con yeso). Durante este período se aconseja realizar radiografías de control para descartar desplazamientos de la fractura. Hay que tener en cuenta que el apoyo completo no es aconsejable hasta la cuarta o sexta semanas. No obstante, en el caso de los deportistas, se inicia a las tres semanas de la cirugía con un programa de rehabilitación que incluye natación en piscina y bicicleta estática a baja resistencia. A la sexta semana comienzan el apoyo progresivo con un botín, que se retirará al tercer mes. En el resto de los pacientes se considera que a partir de la sexta semana se puede retirar tanto el yeso como las agujas de Kirschner, intentando no exceder las 8 semanas para evitar complicaciones como la distrofia simpático-refleja. En los casos en los que se hayan utilizado tornillos, la extracción del material de osteosíntesis no debe realizarse antes de los 4 meses para dar tiempo a los ligamentos a regenerarse. En pacientes completamente asintomáticos se plantea la no extracción del material.
Las complicaciones tras la fractura-luxación de Lisfranc son diversas. Se puede decir que el desplazamiento de la lesión tras su reducción mediante métodos cerrados es la causa más precoz de resultados insatisfactorios, generalmente afecta a luxaciones de la articulación cuneometatarsiana del primer radio, insuficientemente estabilizadas con una aguja de Kirschner. Otras complicaciones más tardías descritas son las necrosis cutáneas, los defectos de cicatrización de la piel, las lesiones vasculares y neurológicas, el retraso en la consolidación, la distrofia simpático-refleja, las deformidades residuales (sobre todo el pie plano residual) y la artrosis. La artrosis postraumática aparece aproximadamente entre el 25 y el 50 por 100 de los casos y afecta sobre todo a la articulación tarso-metatarsiana del segundo radio, cuya solución cuando no responde a tratamiento médico consiste en la artrodesis secundaria del mediopié10.
CONCLUSIONES
El retraso diagnóstico-terapéutico de las fracturas-luxaciones de Lisfranc dificulta la técnica de reparación de las lesiones, pero el resultado funcional final es similar a los casos con intervención precoz.
La revisión de la literatura junto con los resultados de nuestra serie colocan a la reducción cerrada y estabilización con agujas Kirschner como tratamiento de elección de esta patología, reservando las técnicas abiertas para los casos en los que lo anterior sea imposible o cuando las complicaciones produzcan la necesidad de visualizar las estructuras subyacentes de forma directa. El tratamiento conservador mediante reducción y estabilización con yesos no es aconsejable por sus malos resultados.
El pronóstico se asocia principalmente a la congruencia articular conseguida tras la reducción más que a la gravedad de la lesión, asociando un mayor grado de artrosis en los casos sin una correcta reducción anatómica. En caso de provocar una clínica residual está indicada la artrodesis tarso-metatarsiana.
La frattura-lussazione di Lisfranc. Revisione del trattamento in nove casi
RIASSUNTO
La lussazione di Lisfranc è una lesione relativamente rara la cui incidenza è aumentata nei ultimi anni dovuto all´ aumento della pratica sportiva ed all'incremento degli incidenti stradali. Abiamo revisato nove casi di lussazione di Lisfranc trattati nel nostro reparto fra 1986 e 2000, con un seguimento medio di cinque anni, per valutare, secondo il tipo di trattamento usato, il risultato funzionale e radiologico in ogni paziente. Il trattamento consistette nella riduzione più fissazione con aghi di Kirschner en sei casi, due casi si trattarono inizialmente tramite riduzione più gesso, ma entrambi casi ebbero bisogno d'intervento per cattiva evoluzione e ci fu un caso in cui si realizò riduzione a cielo aperto poichè si trattava d'una frattura aperta.
La valutazione funzionale dei pazienti si è fatta tramite lo scalo della Fondazione Creighton ed in piú si è valutata la capacità del paziente per tornare alla sua attività sportiva previa cosi come l'apparizione di cambi degenerativi nella radiologia. Si ottennero risultati soddisfacenti nel 77 per 100 dei pazienti, comparendo complicazioni d'indole diversa nel 44 per 100 dei casi. I risultati della nostra serie consigliano la riduzione chiusa e la stabilizzazione con aghi di Kirschner come trattamento di scelta di questa patologia, associandosi la prognosi della lesione alla congruenza articolare raggiunta dopo la riduzione al di sopra della gravità della lesione.
La fracture-luxation de Lisfranc. Révision du traitement dans neuf cas
RÉSUMÉ
La fracture-luxation de Lisfranc est une lésion relativement rare dont l´incidence a augmenté pendant ces dernières années à cause du développement de la pratique sportive et de la multiplication des accidents de la circulation. Nous avons révisé neuf cas de luxation de Lisfranc traités dans notre Service de Traumatologie entre 1986 et 2000, avec un suivi moyen de cinq ans, pour évaluer selon le type de traitement mis en uvre le résultat fonctionnel et radiologique pour chaque patient. Le traitement a consisté en la réduction plus fixation avec des broches de Kirschner dans six cas. Deux cas furent traités initialement par réduction plus plâtre, mais pour les deux une intervention se révéla nécessaire pour mauvaise évolution. Un cas, enfin, exigea une réduction à ciel ouvert puisqu´il s'agissait d´une fracture ouverte.
L´évaluation fonctionnelle des patients fut effectuée au moyen de l´échelle de la Fondation Creighton. En outre, nous avons évalué la capacité du patient à reprendre sa pratique sportive antérieure ainsi que l´apparition de changements dégénératifs sur la radiologie. Nous avons obtenu des résultats satisfaisants pour 77 pour 100 des patients, des complications de nature diverse apparaissant dans 44 pour 100 des cas. Les résultats de notre série font de la réduction à foyer fermé plus stabilisation avec broches de Kirschner le traitement de choix de cette pathologie. Le pronostic de la lésion est associé à la congruence articulaire obtenue après une parfaite réduction, laissant la gravité de la lésion au second plan.
Der Bruch mit Verrenkung von Lisfranc. Durchsicht der Behandlung in neun Fällen
ZUSAMMENFASSUNG
Die Verrenkung von Lisfranc ist eine verhältnismässig seltene Verletzung, dessen Auftreten in den letzten Jahren wegen der Zunahme der sportlichen Betätigung und der Steigerung der Verkehrsunfälle zugenommen hat. Wir haben neun in unserer Abteilung zwischen 1986 und 2000 behandelte Fälle der Verrenkung von Lisfranc nachgeprüft, mit im Durchschnitt fünf Jahre Verfolgungszeit, um je nach der Art der vorgenommenen Behandlung das funktionelle und röntgenologische Ergebnis jedes einzelnen Patienten zu bewerten. Die Behandlung bestand in sechs Fällen in Einrichten und Befestigung mit Kirschner-Nadeln, zwei Fälle wurden anfangs durch Einrichten und Gipsverband behandelt, doch erforderten beide wegen ihrer schlechten Entwicklung einen operativen Eingriff, und es gab einen Fall, in dem in freier Luft eingerichtet wurde, da es sich um einen offenen Bruch handelte.
Die funktionelle Bewertung der Patienten ist mit Hilfe der Skale der Stiftung Creighton durchgeführt worden, und ausserdem ist die Fähigkeit des Patienten eingeschätzt worden, wieder seine vorherige sportliche Betätigung aufzunehmen, sowie auch die im Röntgenbild auftretenden entartenden Veränderungen. Bei 77 Prozent der Patienten wurden zufriedenstellende Ergebnisse erzielt, wobei in 44 Prozent der Fälle Komplikationen verschiedener Art aufgetreten waren. Die Ergebnisse der Untersuchungsreihe bestimmen das geschlossene Einrenken und die Stabilisierung mit Kirschner-Nadeln als die erste Wahl zur Behandlung der genannten Pathologie, wobei die Prognose der Verletzung mehr nach der erzielten Tauglichkeit des Gelenkes als nach der Ernsthaftigkeit der Verletzung auszurichten ist.