Lussazione irriducibile del secondo dito del piede
RIASSUNTO
Si presenta il caso di una lussazione irriducibile dell'articolazione interfalangea prossimale del secondo dito del piede in una paziente di dodici anni, che ha richiesto una riduzione aperta. Dopo una manipolazione chiusa senza esito positivo, il problema è stato affrontato chirurgicamente verificando l'interposizione della placca plantare fra le superfici articolari. Si è ottenuto il recupero funzionale con restitutio ad integrum .
Tenendo conto della bassa frequenza di questo tipo di lesioni, e della facilità con cui possono passare inosservate, è opportuno realizzare un'esplorazione minuziosa nei traumi del metatarso, prendendo in considerazione anche uno studio radiologico.
Luxation irréductible du second doigt de pied
RÉSUMÉ
Nous présentons le cas d'une luxation irréductible de l'articulation interphalangienne proximale du second doigt de pied chez une patiente de douze ans, luxation qui nécessita une réduction ouverte. Après une manipulation fermée infructueuse, nous avons abordé par la chirurgie en vérifiant l'interposition de la plaque plantaire entre les surfaces articulaires. La récupération fonctionnelle ad integrum fut ainsi obtenue.
Compte tenu de la fréquence faible de ce type de lésions et de la facilité avec laquelle elles peuvent passer inaperçues, une exploration minutieuse dans les traumatismes de l'avant-pied est recommandée, accompagnée d'une étude radiologique.
Irreduktible Luxation des zweiten Zehs
ZUSAMMENFASSUNG
Vorgestellt wird der Fall einer nicht wieder zurückschiebbaren Luxation des proximalen Interphalangealgelenks am zweiten Zehen bei einem zwölfjährigen Patienten, die eine offene Reduktion erforderlich machte. Nach erfolgloser geschlossener Behandlung wurde ein chirurgischer Eingriff durchgeführt, bei dem die Interposition der Sohlenplatte zwischen die Gelenkflächen festgestellt wurde. Die Funktion wurde ad integrum wiederhergestellt.
Diese Art von Verletzungen treten selten auf bleiben oft unentdeckt, daher ist es angeraten, Traumaverletzungen des Vorderfußes sorgfältig zu untersuchen und zu röntgen.
INTRODUCCIÓN
La luxación interfalángica de los dedos del pie es una patología poco frecuente1 sobre todo en niños2 y cuando ocurre suele implicar al primer o quinto dedos3. Las luxaciones en otros dedos sin fractura son bastante inusuales y según Neu-bauer2 normalmente pueden ser tratadas mediante reducción cerrada. Para Brunet4 casi el 100% requerirán reducción abierta3. Existen escasas publicaciones de luxaciones irreductibles1.
Nosotros presentamos una luxación de la interfalángica proximal del segundo dedo del pie irreducible mediante maniobras cerradas, que requirió abordaje quirúrgico para su reducción. Según nuestros conocimientos este cuadro clínico no ha sido registrado en pacientes pediátricos.
CASO CLÍNICO
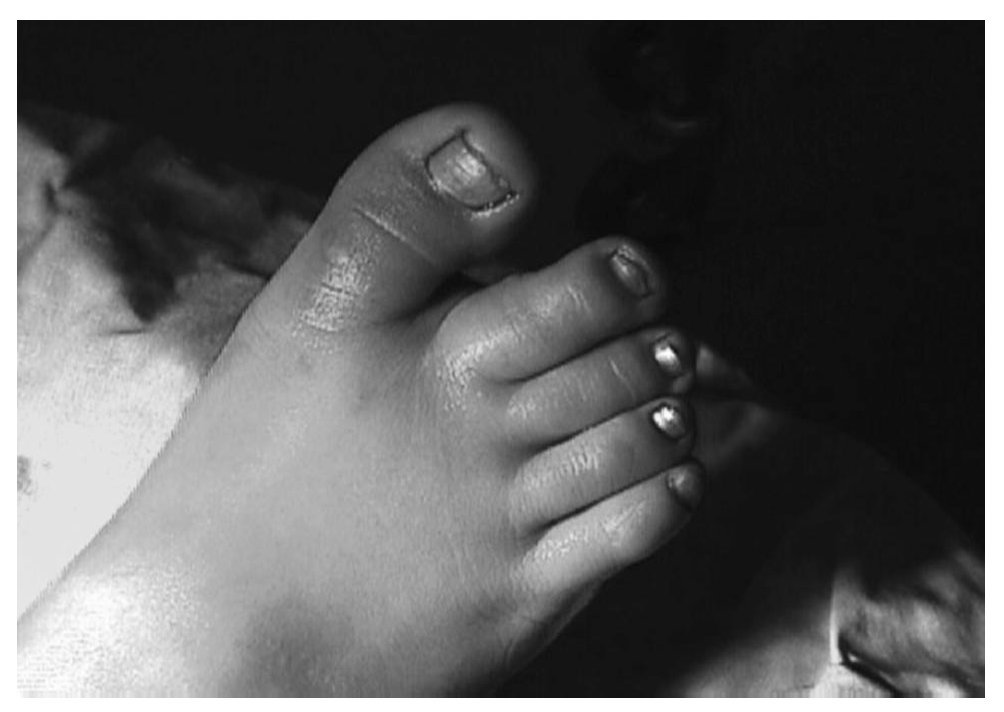
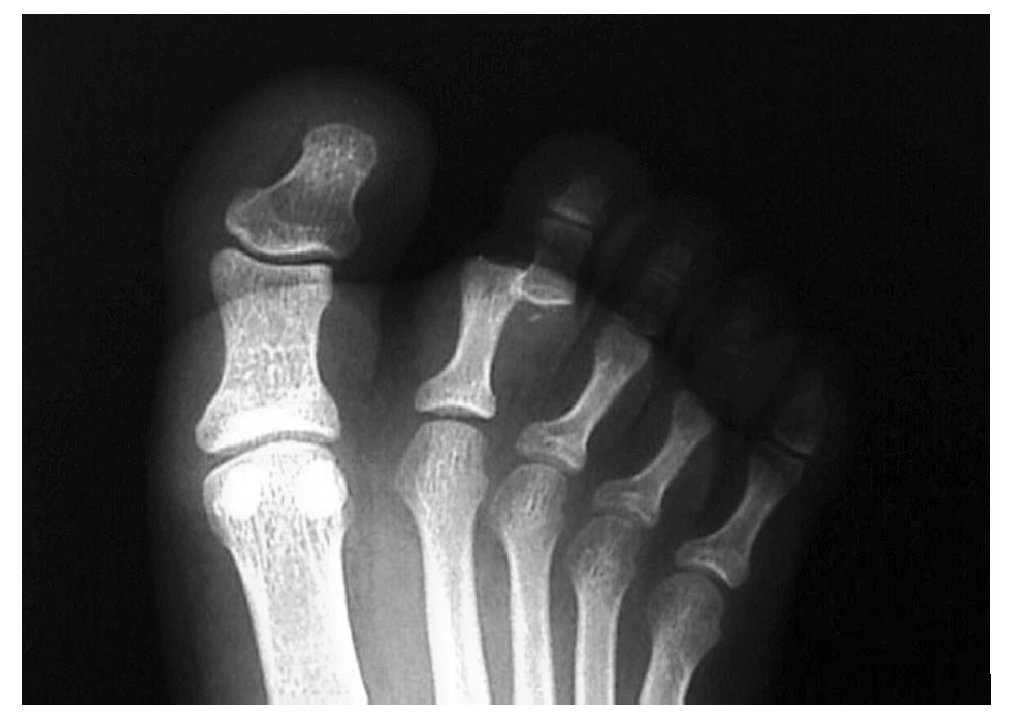
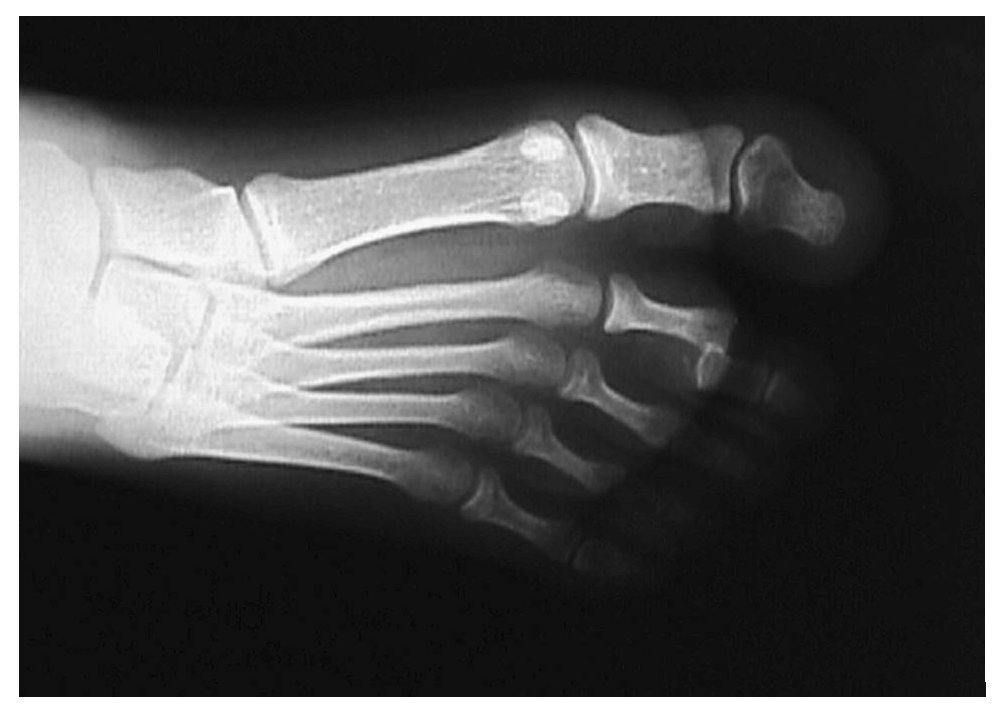
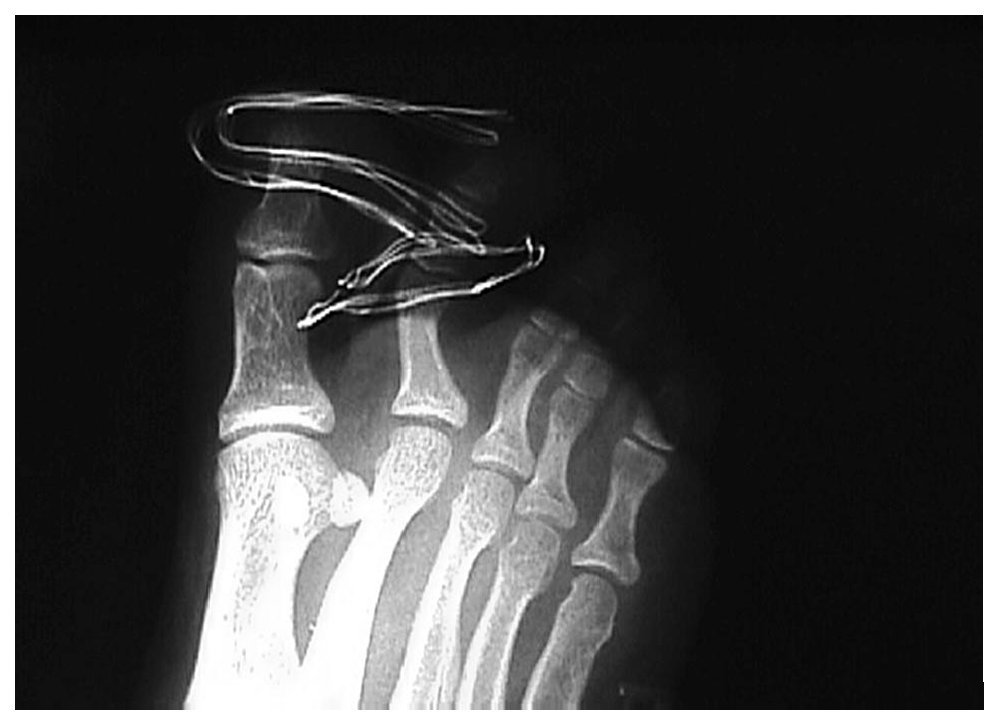
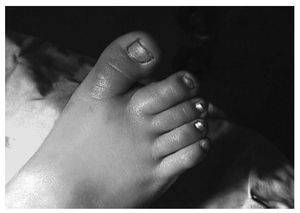
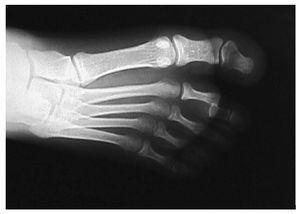
Mujer de 12 años con antecedentes personales de glaucoma congénito que acude a urgencias tras traumatismo directo en pie derecho, refiriendo dolor e impotencia funcional en el segundo dedo (fig. 1). A la exploración se observan signos inflamatorios y deformidad de dicho dedo, efectuándose la confirmación diagnóstica mediante radiología convencional anteroposterior y oblícua en la cual se aprecia luxación dorso-lateral de la articulación interfalángica proximal (figs. 2,3).
Fig. 1.—Aspecto clínico de la lesión. Fig. 1.—Clinical aspect of the injury.
Fig. 2.—Luxación lateral en la proyección DP. Fig. 2.—Lateral luxation in dorso-plantar projection.
Fig. 3.—Luxación dorsal en la proyección oblícua. Fig. 3.—Dorsal luxation in oblique projection.
Bajo anestesia local con bupivacaína y con control radiológico, mediante intensificador de imágenes, se intentaron diferentes maniobras de reducción cerrada consistentes en dorsiflexión seguida por una tracción longitudinal y flexión plantar de la falange distal3. Todas ellas resultaron infructuosas, por lo cual se decidió abordarla quirúrgicamente.
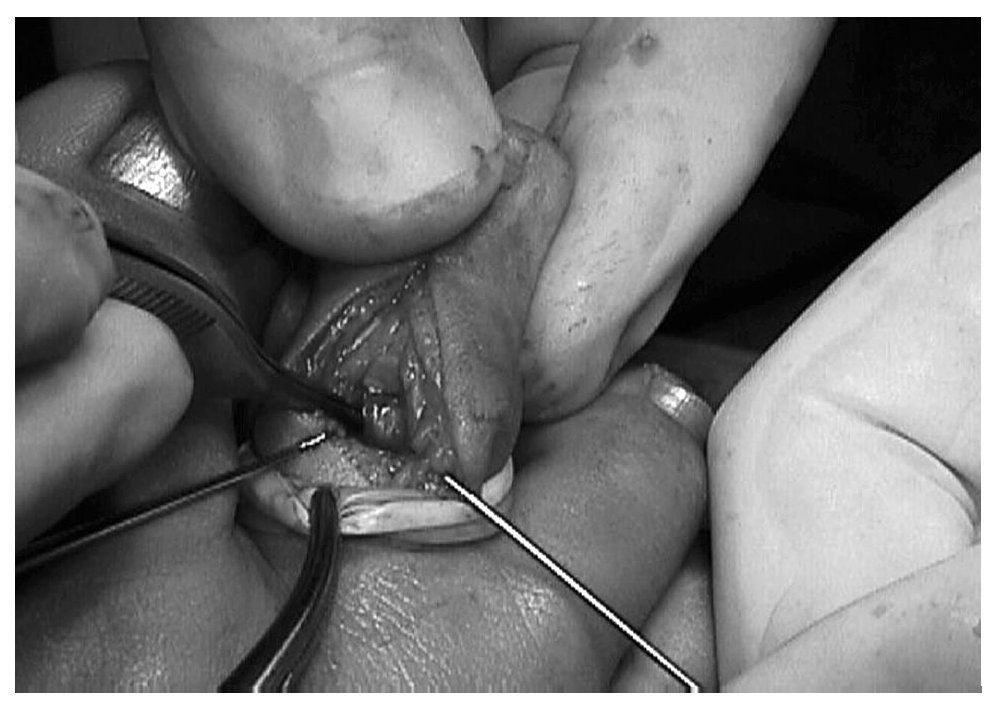
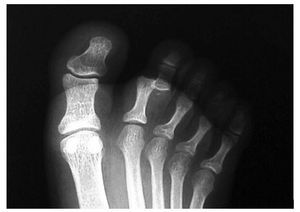
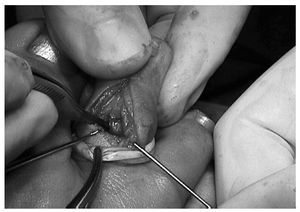
Con isquemia profiláctica en la raíz del dedo y mediante incisión dorsal longitudinal3 y apertura capsular3, observamos la interposición de la placa plantar en la articulación (luxación tipo II de Yamamuro3). Tras el desbloqueo articular mediante el deslizamiento de la placa plantar sobre la cabeza de la falange proximal3, se cerró la herida por planos. Se inmovilizó mediante sindactilia junto al 3º dedo (fig. 4).
Fig. 4.—Reducción abierta de la placa plantar. Fig. 4.—Open reduction of the plantar plate.
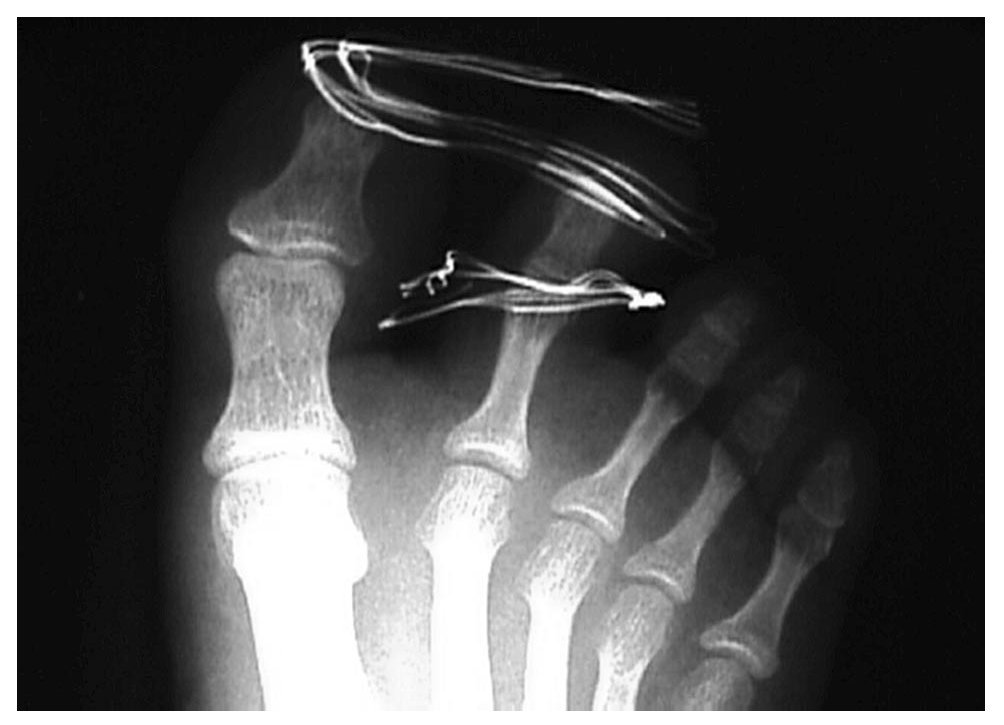
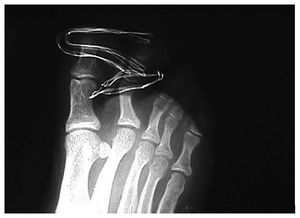
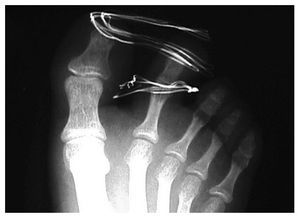
Aconsejamos reposo con la extremidad elevada durante 3 días, permitiendo apoyo de talón en la deambulación. Posteriormente inició carga parcial con bastones. Los puntos de sutura fueron retirados a los 10 días y realizamos control radiológico a los 15 días (fig. 5, 6). A las tres semanas se autorizó la carga y se iniciaron ejercicios activos de la articulación5.
Fig. 5.—Se confirma la reducción en la proyección oblicua. Fig. 5.—Reduction in oblique projection is confirmed.
Fig. 6.—Se confirma la reducción en la proyección DP. Fig. 6.—Reduction in dorso-plantar projection is confirmed.
A los tres meses la situación clínica y radiológica era correcta, estando incorporada plenamente a sus labores habituales.
DISCUSIÓN
Los traumatismos del pie son frecuentes en los servicios de urgencia, aunque suelen considerarse patología de segunda magnitud. Ello hace que a menudo ocupen un lugar poco relevante dentro de la estrategia terapéutica. Sin embargo, pueden dejar secuelas de importancia, incluso para la bipedestación6. Clínicamente estas luxaciones pueden ser difíciles de apreciar, por lo que se recomiendan estudios radiológicos en dos proyecciones para no pasar por alto el diagnóstico.
Consideramos que la clasificación de Miki, Yamamuro y Kitai7 de las luxaciones interfalángicas del primer dedo puede ser aplicada al resto de los dedos. En las luxaciones tipo I, la placa plantar rota se invagina en la articulación produciendo un dedo elongado con un espacio articular ensanchado, pero sin deformidad marcada. En las luxaciones tipo II, la placa plantar se desplaza totalmente a dorsal, presentándose el dedo acortado y en hiperextensión, como en el caso que describimos.
Aunque muchas patologías responden al tratamiento conservador, determinados casos requieren intervención quirúrgica. Creemos que en este tipo de nosología siempre se deben intentar maniobras cerradas de reducción, aunque sin forzar la situación, ya que con gran facilidad se puede intensificar la lesión. La mayoría de las publicaciones refieren que durante la reducción abierta el componente plantar se interpone en la articulación bloqueando la reducción, aunque en otros casos como el planteado por Weinstein1 es el ligamento colateral medial el que dificulta la reducción. Por todo esto un diagnóstico preciso y una actuación metódica debe ser llevada a cabo.
Correspondencia:
Dr. Pedro Marcos García Tejero.
Corral de la Caridad 13, 1º A. 41008 Sevilla. España.
Correo electrónico: pmgt@eresmas.com