INTRODUCCIÓN
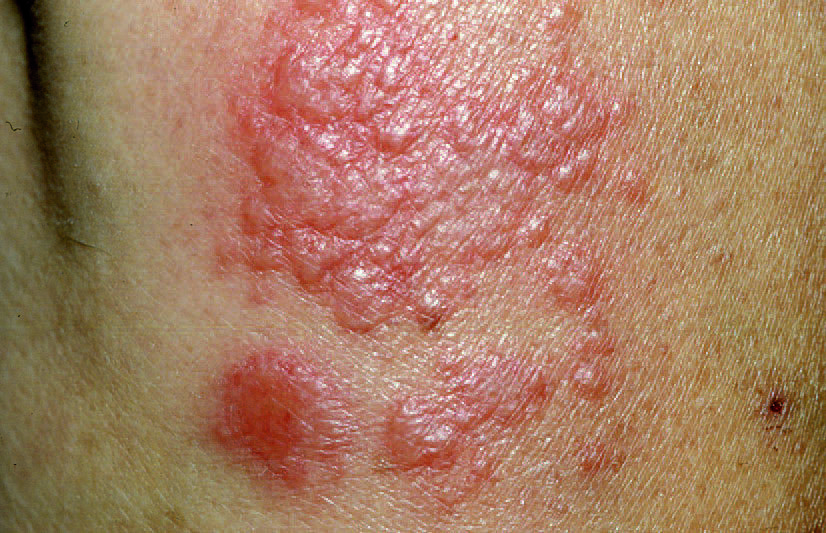
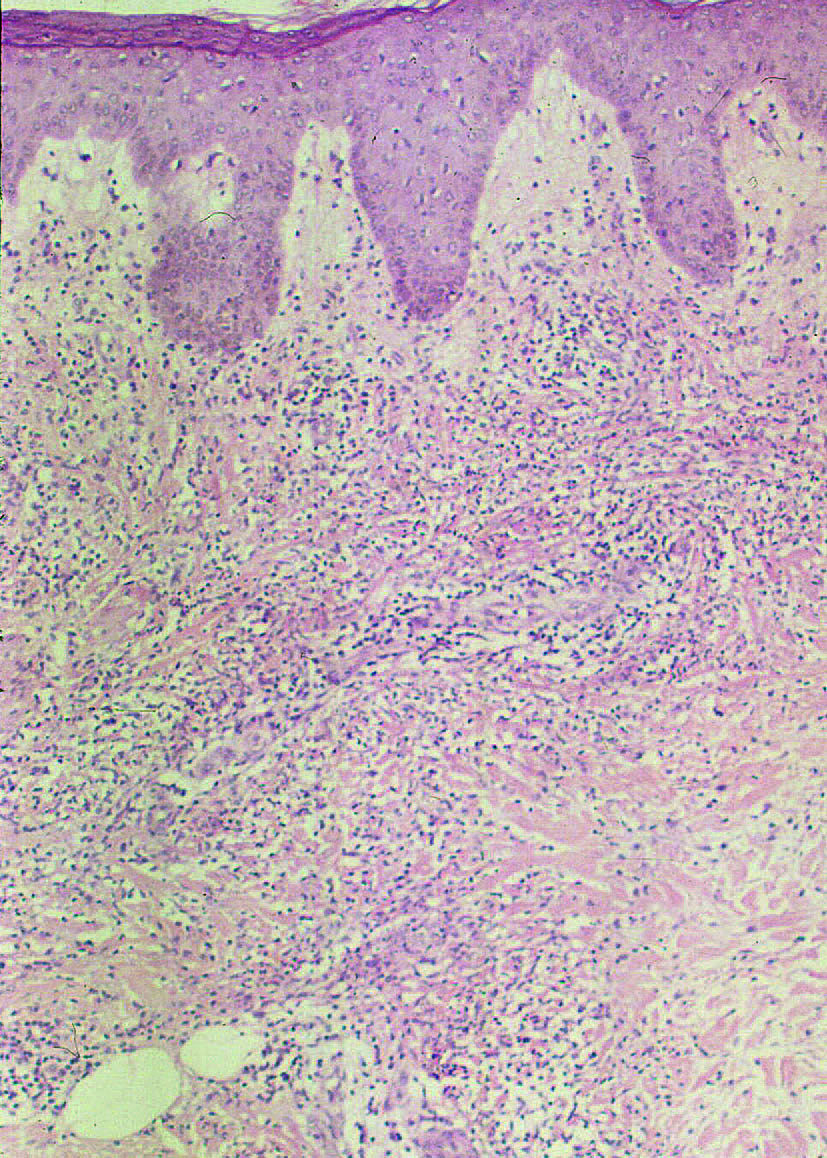
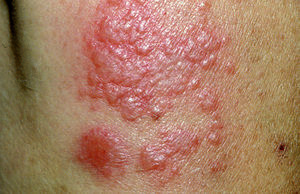
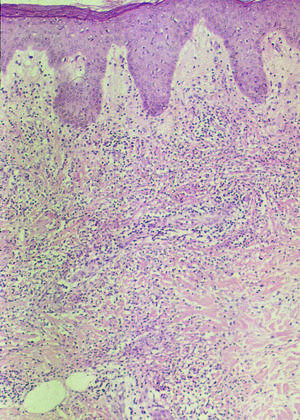
En 1964 Robert Douglas Sweet describió 8 casos de una entidad que denominó "dermatosis aguda, febril y neutrofílica"1. Partió de una definición descriptiva en la que destacaban la presencia de fiebre, la aparición repentina de una erupción cutánea formada por placas o nódulos eritematosos más o menos generalizados (fig. 1), un infiltrado dérmico masivamente neutrofílico sin vasculitis en el estudio histopatológico (fig. 2), y la presencia de leucocitosis neutrofílica en el estudio analítico básico.
Figura 1 Lesiones eritematoedematosas típicas del síndrome de Sweet.
Figura 2 Infiltrado neutrofílico dérmico que caracteriza al síndrome de Sweet.
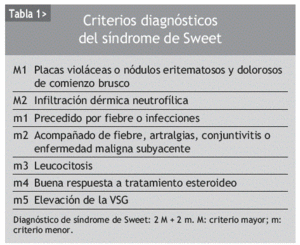
En 1989 Su y Liu2, y posteriormente en 2 ocasiones Von de Driesch et al3, definieron de forma precisa los criterios mayores y menores vigentes en la actualidad que permiten llegar al diagnóstico de síndrome de Sweet (SSw) (tabla 1).
Actualmente, 43 años después, este síndrome constituye uno de los puntos cardinales de las dermatosis neutrofílicas, el grupo de procesos cutá-neos ligados con mayor frecuencia a enfermedades de los órganos internos4.
El SSw puede relacionarse con enfermedades reumatológicas de 2 maneras diferentes:
Procesos osteomusculoarticulares que aparecen en cualquier caso de SSw como manifestaciones extracutáneas del mismo, o
Cuadros primariamente reumatológicos que entre sus enfermedades asociadas pueden presentar un SSw (tabla 2).
Tabla 2 Procesos reumatológicos asociados a síndrome de Sweet
En este trabajo nos referiremos además a la presencia de vasculitis dentro del SSw, la positividad en algunos casos de anticuerpos anticitoplasma de neutrófilos y la relación del SSw con el eritema nudoso.
SÍNDROME DE SWEET EXTRACUTÁNEO, AFECTACIÓN ÓSEA, MUSCULAR Y ARTICULAR
En un número significativo de casos, los pacientes con SSw de cualquier etiología pueden presentar síntomas sistémicos como parte de un proceso inflamatorio inespecífico (fiebre, malestar o artralgias), pero además pueden ocurrir por la infiltración neutrofílica de cualquier órgano (afectación específica).
Los síntomas más frecuentes en el aparato locomotor son las poliartralgias acompañadas o no de mialgias que aparecen entre un tercio9 y dos tercios de los casos10, según las series, y son manifestaciones inespecíficas. De todas formas, se plantea el problema de que en la literatura dermatológica se aporta muy poca información sobre las manifestaciones articulares y, sobre todo cuando estos pacientes no son valorados por un reumatólogo, distinguir entre artralgias y una artritis franca puede ser difícil en algunos casos.
Las artralgias suelen ser episódicas, oligoarticulares y asimétricas, y afectar a las grandes articulaciones de las extremidades inferiores. Pueden preceder, coexistir o aparecer después de las lesiones cutáneas, pero generalmente aparecen de forma conjunta y están limitadas al tiempo que duran éstas. No suele haber alteraciones radiológicas, salvo edema de partes blandas11.
Hay pocos casos descritos de afectación específica como monoartritis12-14, y no se han referido casos de artritis deformantes. La artritis, al igual que las artralgias, suele ser asimétrica, no deformante y afectar a grandes articulaciones. La evolución también suele ser paralela al cuadro cutáneo, y la radiología no muestra alteraciones o simplemente un edema de partes blandas. El estudio histológico de la sinovial de las articulaciones afectadas es mínimamente anormal con congestión vascular y poco infiltrado inflamatorio. El líquido articular es predominantemente neutrofílico y moderadamente inflamatorio. Por ello, aunque raro, el SSw debe incluirse en el diagnóstico diferencial de los pacientes que presentan artritis y lesiones cutáneas12.
La afectación muscular habitualmente se presenta como mialgias que acompañan a las poliartralgias y es una manifestación extracutánea inespecífica de SSw descrita en el 10% de los casos9. Sin embargo, se han comunicado casos de miositis aguda por infiltrados neutrofílicos15 que posteriormente puede evolucionar a una miositis fibrosante16.
La afectación ósea en el SSw es excepcional y, a diferencia de las manifestaciones musculoarticulares, suele ser específica por el infiltrado neutrofílico. Se han descrito casos de osteomielitis aséptica multifocal17 sobre todo en niños, acompañadas de una intensa afectación general, y casos de osteomielitis crónica multifocal recurrente18-19. Hay un caso de lesiones de osteítis aséptica focal20 en una zona ósea subyacente a una lesión cutánea de dermatosis neutrofílica intensa y profunda, e incluso un caso en el que las lesiones cutáneas aparecieron tras una biopsia ósea abierta de una zona lítica19. La afectación ósea secundaria a un infiltrado neutrofílico también se ha referido como osteólisis de los huesos del cráneo secundaria a un pioderma grangrenoso suprayacente21. Es por tanto un hallazgo que debe tenerse en cuenta. Las lesiones óseas pueden preceder, acompañar o seguir a las lesiones cutáneas, pero cuando se presentan, el dolor, la inflamación y el enrojecimiento de la zona suprayacente suelen ser mucho más intensos, y es también frecuente una importante afectación general. En el estudio radiológico hay algunos casos descritos que cursan con osteólisis y suelen responder adecuadamente al tratamiento esteroideo, al igual que el resto de las manifestaciones. Es importante conocer este cuadro, porque el diagnóstico diferencial fundamental que plantea es una osteomielitis infecciosa y, a diferencia de ésta, no mejora aunque se administren diversas tandas de antibióticos intravenosos, sino con tratamiento esteroideo.
SÍNDROME DE SWEET, LUPUS ERITEMATOSO Y SÍNDROME DE SJÖGREN
Aunque se trata de una asociación poco frecuente, varias formas de lupus eritematoso pueden asociarse a SSw. El primer caso publicado se trataba de un lupus eritematoso cutáneo subagudo22, y los siguientes casos se relacionaron con lupus inducido por hidralazina23,24, posteriormente se describieron casos de lupus eritematoso sistémico asociado a SSw25-27, y recientemente se ha descrito un caso de dermatosis neutrofílica asociada a un lupus eritematoso neonatal28.
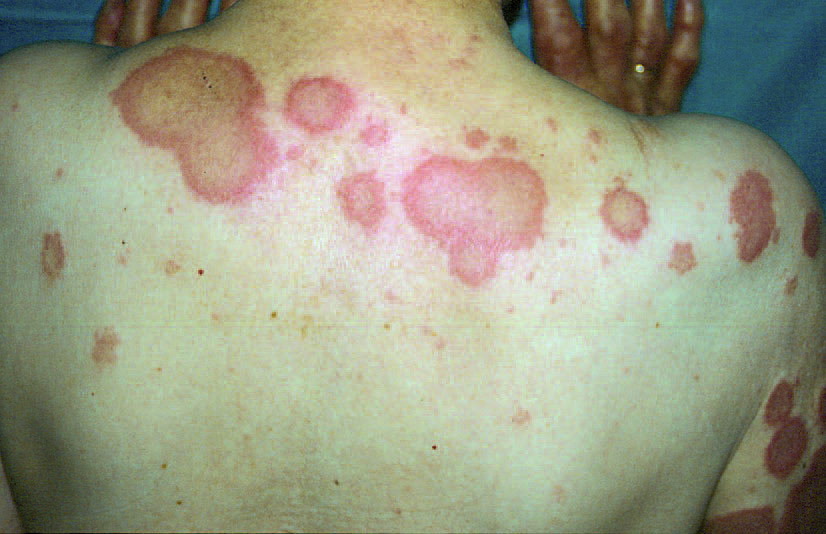
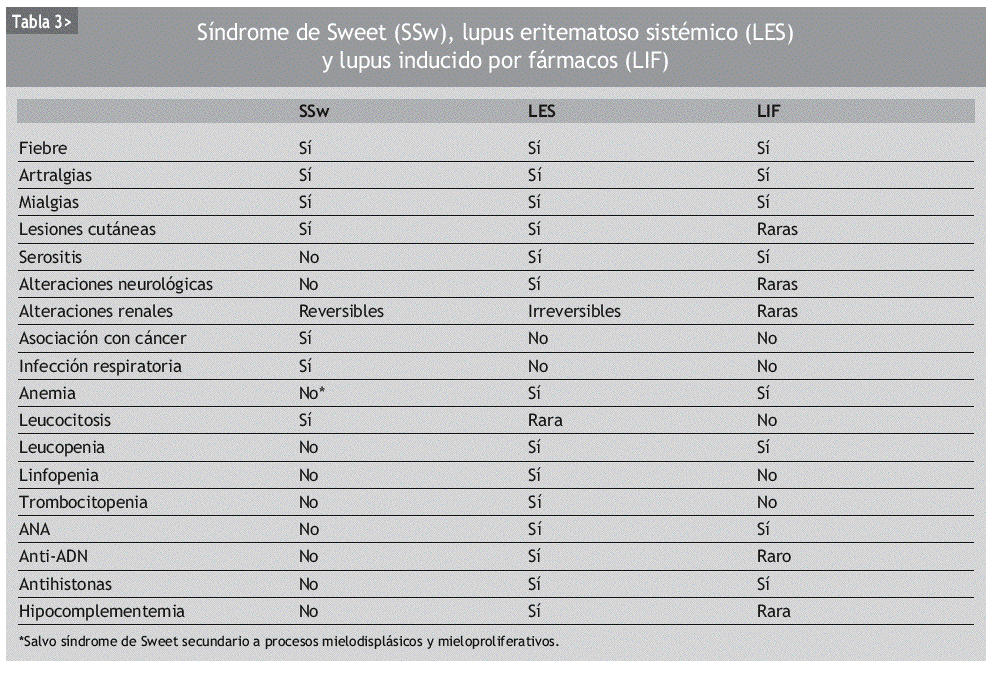
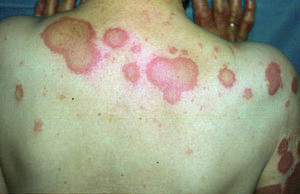
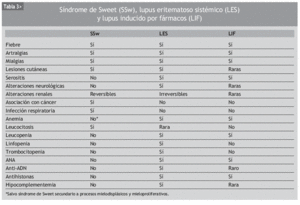
En los casos asociadas a lupus inducido por hidralazina los pacientes presentaron fiebre, poliartritis, úlceras orales y erupción cutánea. Las 3 primeras son achacables a ambos procesos, pero la afectación cutánea de cualquier tipo es poco frecuente en el lupus inducido. Estos pacientes presentaron asimismo afectación renal que también puede deberse al lupus o al SSw, pero en el lupus inducido es muy rara. Todas las manifestaciones desaparecieron tras el tratamiento esteroideo. En la tabla 3 se resumen las características diferenciales de SSw, de lupus eritematoso sistémico y de lupus inducido por fármacos. La figura 3 ilustra un SSw con lesiones anulares en una paciente con lupus eritematoso cutáneo subagudo.
Figura 3 Lesiones anulares en la espalda en una paciente con lupus eritematoso cutáneo subagudo.
La asociación de SSw y síndrome de Sjögren sin lupus eritematoso se ha descrito en varios traba jos29-31, e incluso un caso de SSw asociado a síndrome de Sjögren y enfermedad inflamatoria intestinal32. Pero un hallazgo importante en la literatura es la asociación entre el SSw, el lupus eritematoso y el síndrome de Sjögren. Provost et al33 describieron 10 pacientes que presentaban síndrome de Sjögren y lupus eritematoso, entre los cuales uno desarrolló lesiones cutáneas de SSw. Katayama et al34 refirieron 22 pacientes con síndrome de Sjögren y con lesiones cutáneas de diferente naturaleza, algunas de las cuales podían ser compatibles con SSw. Posteriormente se describió un caso de SSw asociado a lupus eritematoso subagudo, y en los estudios realizados se descubrió un síndrome de Sjögren no diagnosticado previamente35. Basándose en estos casos, se ha postulado que la asociación de SSw y lupus eritematoso subagudo podría ser un marcador de síndrome de Sjögren. Así, cuando se presente esta asociación debemos descartar la presencia simultánea de síndrome de Sjögren. Sin embargo no está clara la naturaleza de esta asociación: ¿patogénica?, ¿etiológica?, ¿de otro tipo?
En un caso de SSw asociado a lupus eritematoso sistémico25, las lesiones del SSw tenían características histológicas peculiares de modo que, acompañando al infiltrado masivo de neutrófilos en la dermis y en el tejido celular subcutáneo típicos del SSw, se encontraban datos histopatológicos de lupus, como presencia de tapones foliculares, degeneración hidrópica de la capa basal o acentuación perifolicular del infiltrado. Todos estos hallazgos desaparecieron de forma rápida con el tratamiento esteroideo. Este hecho debe hacernos pensar que cuando el SSw se asocia con otra enfermedad sistémica puede mostrar algunos datos atípicos debido a la influencia de la enfermedad coexistente.
De forma general, las lesiones de SSw suelen aparecer con posterioridad al diagnóstico de lupus eritematoso; sin embargo, se ha descrito sus aparición de forma simultánea en el mismo paciente y algunos casos en que fueron la forma de presentación de un lupus eritematoso sistémico26,27.
Dentro del polimorfismo clínico del SSw se ha publicado un caso que simulaba un lupus eritematoso.
SÍNDROME DE SWEET Y ARTRITIS REUMATOIDE
Probablemente el primer caso de SSw asociado a artritis reumatoide (AR) fue descrito por Gunawardena et al en 197536.
Cuando un SSw acompaña a una AR, a las manifestaciones articulares de ésta se añaden artralgias agudas e incluso artritis franca, que suelen ser asimétricas, no deformantes y afectar a las grandes articulaciones de las extremidades inferiores. Estas manifestaciones articulares normalmente se circunscriben al brote acompañante de lesiones cutáneas para después desaparecer y dejar las manifestaciones articulares crónicas previas37,38.
Delaporte et al39 describen un caso de SSw que aparece en un paciente con AR en brote, que previamente presentó una vasculitis leucocitoclástica secundaria a tratamiento con indometacina. Por tanto, la asociación con otros procesos cutáneos reactivos es un hecho que también puede encontrarse en pacientes con AR.
También se han descrito casos de pioderma gangrenoso asociados a AR40,41 dentro del espectro de las dermatosis neutrofílicas que pueden asociarse con la AR.
El tratamiento del SSw que acompaña a la AR suele realizarse con corticoides orales, pero los casos recidivantes precisaron tratamiento con etaner-cept42.
Hay una manifestación cutánea rara de la AR llamada dermatitis neutrofílica reumatoide43,44. Descrita por Ackerman en 1978, se da en pacientes con AR intensa y se manifiesta como nódulos, pápulas o placas eritematosas no dolorosas, en ocasiones con formaciones anulares o incluso con aspecto urticariforme, pero generalmente sin afectación del estado general. El estudio histológico de estas lesiones revela un intenso infiltrado neutrofílico y leucocitoclasia pero sin presencia de vasculitis. Se resuelven espontáneamente en 2-3 semanas o con la mejoría de la artritis. Este cuadro está dentro del espectro de las dermatosis neutrofílicas y tiene una gran similitud con un SSw.
SÍNDROME DE SWEET Y ENFERMEDAD MIXTA DE TEJIDO CONECTIVO
Esta asociación, descrita de forma anecdótica, fue referida por primera vez en 1995 por Morita et al45. En este caso el SSw apareció durante la evolución de una enfermedad mixta de tejido conectivo ya conocida y con manifestaciones clínicas, histológicas y respuesta al tratamiento totalmente habituales.
SÍNDROME DE SWEET Y ENFERMEDAD DE BEHÇET
Las manifestaciones clínicas de estas 2 entidades, cuya reacción inflamatoria es mediada de forma fundamental por los neutrófilos y que comparten además otros mecanismos patogénicos como valores elevados de G-CSF46, se solapan de tal forma que a veces el diagnóstico diferencial puede representar un verdadero problema, sobre todo en las manifestaciones neurológicas47. De hecho, se han descrito casos de síndrome de Beçhet con presentación de SSw48, y viceversa.
Así, en ambos entidades pueden encontrarse lesiones paniculíticas de tipo eritema nudoso, aftas orales, ulceración genital, tromboflebitis, lesiones oculares, fenómeno de patergia, lesiones pustulosas, elevación de la velocidad de sedimentación globular y alteración del estado ge-neral.
La asociación de enfermedad de Behçet y SSw fue descrita en 197249. Desde entonces se han referido varios casos50-52, e incluso se ha realizado un estudio de HLA en ambas entidades que demostró que el HLA-B54 es mucho más frecuente en pacientes con SSw47. El SSw puede presentarse antes de la enfermedad de Behçet, de forma concomitante, o en pacientes ya diagnosticados de enfermedad de Behçet.
El solapamiento clínico de estos 2 cuadros hace muy difícil el diagnóstico conjunto de ambas entidades. La mayoría de los casos de asociación de SSw y enfermedad de Behçet se han descrito en japoneses.
SÍNDROME DE SWEET Y VASCULITIS
En cuanto a las vasculitis y el SSw, debe hablarse de 3 aspectos diferentes: la presencia de una pequeña lesión vascular sin vasculitis franca en muchos casos de SSw, la presencia de una verdadera vasculitis con necrosis fibrinoide en los casos de SSw localizado en el dorso de las manos o "vasculitis pustulosa del dorso de las manos", y por último la asociación de SSw a vasculitis sistémicas53, como la granulomatosis de Wegener, la arteritis de Takayasu54, la poliarteritis nudosa55 o la arteritis retiniana bilateral56.
En un estudio sobre 28 biopsias de SSw, Malone et al57 encuentran lesión vascular en el 29% de los casos, que no consideran como una vasculitis primaria sino como un proceso secundario mediado por los productos de degradación de los neutrófilos que participan en el infiltrado. Por tanto, no es raro ver fenómenos de leucocitoclasia y lesión endotelial en casos de SSw con un infiltrado muy intenso58.
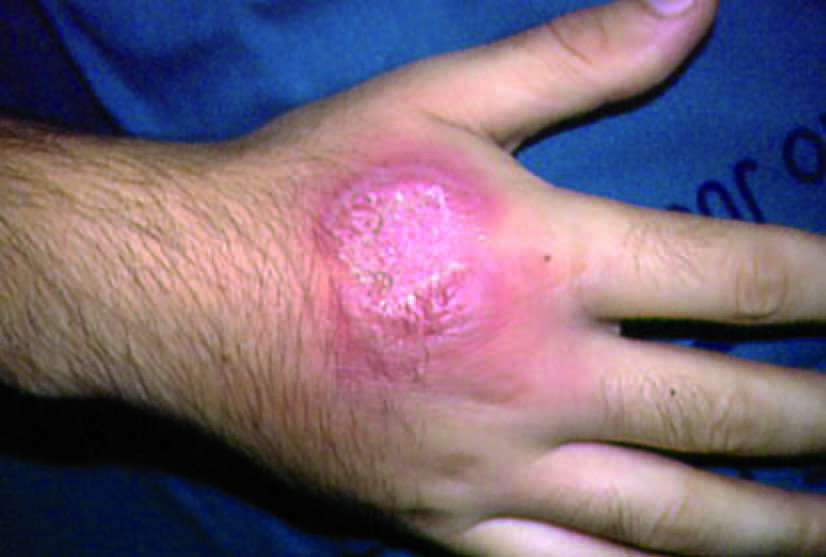
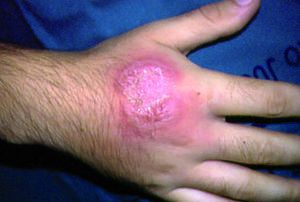
En 1995, Strutton et al59 describen 4 pacientes que presentaban lesiones pustulosas en el dorso de las manos y cuyo estudio histopatológico reveló un intenso infiltrado neutrofílico, intenso edema dérmico y la presencia de vasculitis. Llaman a este cuadro "vasculitis pustulosa del dorso de las manos" y lo consideran una forma localizada de SSw. Recientemente hemos publicado una serie de 8 casos de SSw de presentación predominante en las manos60, en los que sólo los pacientes que tenían lesiones pustulosas en el dorso de las manos presentaban vasculitis franca con necrosis fibrinoide de la pared vascular. En uno de estos pacientes la biopsia del dorso de las manos demostró la presencia de vasculitis (fig. 4), y la biopsia de una lesión del tronco demostró un SSw típico sin vasculitis. Creemos por tanto que el nombre propuesto por los autores es muy acertado y constituye una variante localizada de SSw que es necesario conocer para que no nos conduzca a errores diagnósticos.
Figura 4 Lesiones pustulosas en el dorso de las manos características de esta forma localizada de síndrome de Sweet.
Gürses et al61 describen una paciente que presentó inicialmente lesiones de dermatosis neutrofílica, con hallazgos mixtos, entre SSw y pioderma gangrenoso, que posteriormente desarrolló una granulomatosis de Wegener. Fue por tanto la forma de presentación de una vasculitis sistémica.
SÍNDROME DE SWEET Y ANTICUERPOS ANTICITOPLASMA DE LOS NEUTRÓFILOS
Un hallazgo histológico característico de la granulomatosis de Wegener es la fragmentación de neutrófilos similar a la que ocurre en el SSw. Los anticuerpos anticitoplasma de los neutrófilos (ANCA) probablemente reconocen una familia de proteínas expuestas tras la fragmentación neutrofílica. Esto llevó a Kemmet et al62 a estudiar los ANCA en 7 pacientes con SSw de diferentes etiologías. Encontraron positividad en 6 de estos pacientes a diferentes títulos y con diferentes patrones de fluorescencia, y plantean los ANCA como un marcador que puede ayudar en el diagnóstico diferencial del SSw con otros procesos. Otros autores realizan un estudio similar sin encontrar positividad para los ANCA. Nosotros hemos tenido la oportunidad de ver 2 pacientes con SSw que, coincidiendo con los brotes agudos, eran ANCA positivos y posteriormente se negativizaron tras resolverse el SSw. Creemos por tanto que podría tratarse de un epifenómeno relacionado con la fragmentación neutrofílica pero que en estos enfermos no tiene valor patogénico.
SÍNDROME DE SWEET Y ERITEMA NUDOSO
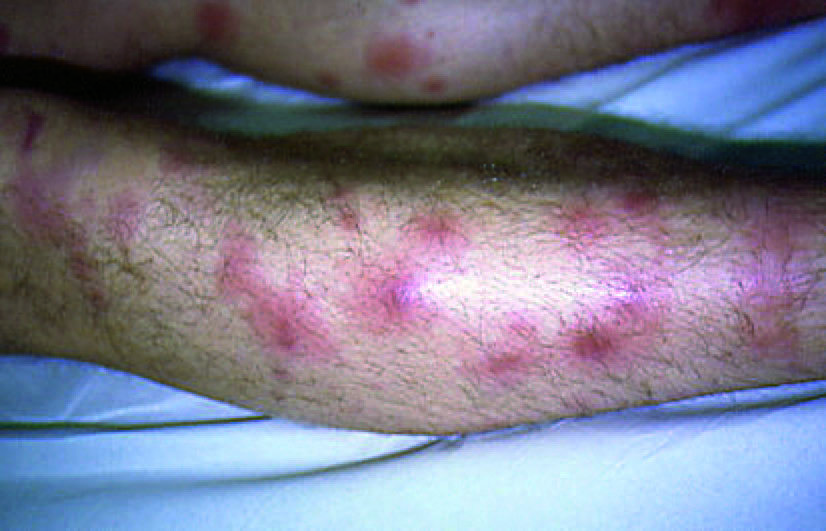
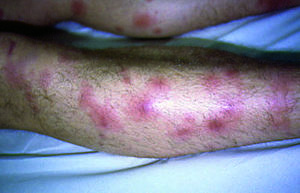
En una valoración fundamentalmente clínica de la asociación de SSw y el eritema nudoso vemos que el 30% de los casos de SSw, aparte de las lesiones en localizaciones habituales, presentan lesiones en extremidades inferiores que clínicamente son indistinguibles del eritema nudoso (fig. 5). En estos casos el diagnóstico lo ofrecen el resto de las lesiones e incluso las lesiones de las piernas, pero éstas se biopsian con poca frecuencia. Hay casos de SSw excepcionales localizados de forma exclusiva en las piernas63, donde el diagnóstico se obtiene mediante la biopsia cutánea. En otras ocasiones se observa que un mismo enfermo en diferentes estadios evolutivos presenta primero un eritema nudoso y posteriormente un SSw64, ambos biopsiados con sus hallazgos histopatológicos característicos. Y también se han descrito casos de asociación en un mismo paciente de forma simultánea de ambas entidades confirmadas por biopsia cutánea65-67 (probablemente esta presentación simultánea es mucho más frecuente de lo que se ha descrito)68. El SSw y el eritema nudoso, aunque son entidades independientes, forman parte del espectro de las dermatosis reactivas. Dado que en diversas ocasiones se han descrito asociadas, puede que compartan en estos casos algunos de los mecanismos patogénicos y sean una respuesta a un estímulo inmunológico común.
Figura 5 Lesiones en piernas de tipo paniculítico clínicamente similares a un eritema nudoso.
Si se realiza una valoración histopatológica de ambos procesos se muestran 2 posibilidades:
Un infiltrado neutrofílico dérmico que por extensión afecta al panículo adiposo formando una paniculitis septal neutrofílica, aunque excepcionalmente se ha descrito una paniculitis lobulillar en un paciente con leucemia mieloide aguda69.
Una paniculitis septal con infiltrado mixto (neutrófilos, linfocitos, histiocitos y células gigantes), totalmente superponible a un eritema nudoso. Se ha descrito en un mismo paciente que la biopsia de las lesiones en tronco reveló una dermatosis neutrofílica típica, y en el mismo momento la biopsia de las lesiones de las piernas un eritema nudoso65.
Hay que diferenciar el SSw paniculítico o las lesiones de eritema nudoso asociado a SSw con la verdadera paniculitis neutrofílica70 que clínicamente es diferente (en ocasiones son lesiones nodulares que sólo se palpan con una piel suprayacente normal), e histológicamente la infiltración neutrofílica del panículo adiposo no tiene asociados infiltrados dérmicos.
Para conocer la verdadera asociación de SSw y eritema nudoso debería realizarse en todos los pacientes con SSw que presenten lesiones en extremidades inferiores una biopsia para demostrar el patrón histológico que presentan.
Merece una atención especial la presencia de SSw y eritema nudoso cuando se asocian a un síndrome de Lofgren (sarcoidosis)71. Cuando se presente un SSw con lesiones tipo eritema nudoso, hay que investigar la posibilidad de una sarcoidosis, que suele ser de curso benigno.
SÍNDROME DERMATOSIS-ARTRITIS Y DERMATOSIS NEUTROFÍLICAS
Para concluir, merece la pena señalar la asociación de artritis con lesiones cutáneas72,73. Dentro de este grupo heterogéneo hay algunas entidades que pueden individualizarse como el síndrome dermatosis-artritis asociado al intestino o el síndrome SAPHO (sinovitis, acné, pustulosis, hiperostosis y osteítis), y después un conjunto de artritis reactivas generalmente seronegativas que pueden presentarse con afectación predominantemente axial, de las articulaciones periféricas o de ambas, y que se asocian con dermatosis neutrofílicas, generalmente pioderma gangrenoso pero en otras ocasiones SSw.
El síndrome dermatosis-artritis asociado al intestino se caracteriza por diarrea con malabsorción, artritis y lesiones cutáneas. Se ha relacionado con diferentes procesos intestinales tanto quirúrgicos (resección gástrica, by-pass yeyunoileal, bucles de ciego tras cirugía intestinal, desviación biliopan-creática o apendicitis74) como médicos (enfermedad inflamatoria intestinal, diverticulitis o enfermedad ulcerosa péptica).
Este síndrome, que puede presentarse entre 1 y 6 años tras la cirugía intestinal, se caracteriza por síntomas constitucionales como fiebre, malestar general, artralgias y mialgias, a los que posteriormente siguen las lesiones cutáneas. La afectación articular se presenta como una sinovitis aguda recurrente de distribución monoarticular, y raramente afecta a varias articulaciones. Los ataques son de corta duración y no se asocian con deformidad articular o cambios radiológicos. El curso clínico de las manifestaciones articulares suelen ir paralelo al curso de las manifestaciones intestinales. El líquido sinovial turbio suele presentar un alto contenido en proteínas, muchos neutrófilos y ser aséptico. Las lesiones cutáneas presentes con mayor frecuencia son una pustulosis neutrofílica estéril o pioderma gangrenoso, pero se han descrito aftosis oral, vasculitis, eritema nudoso, paniculitis lobular neutrofílica, seudofascitis necrosante75 y SSw76,77.
El síndrome SAPHO consiste en la asociación de un amplio espectro de dermatosis neutrofílicas asépticas con lesiones osteoarticulares con un patrón histológico y radiológico característicos. Los cuadros cutáneos que pueden encontrarse son pustulosis palmoplantar, acné conglobata78 o fulminante, psoriasis pustulosa, síndrome de Sneddon-Wilkinson79, dermatosis IgA lineal, enfermedad de Behçet, SSw o pioderma gangrenoso. Suele afectar a pacientes jóvenes, y las manifestaciones cutáneas preceden a la sintomatología reumatológica; los cuadros presentes con mayor frecuencia son hidradenitis supurativa y acné conglobata.
Las lesiones osteoarticulares son sinovitis, artroosteítis y osteomielitis aséptica multifocal recurrente crónica. Los lugares de afectación más frecuente son las articulaciones de la cara anterior del tórax y las zonas el esqueleto axial. Suelen acompañarse de intenso edema, dolor, afectación del estado general y elevación de la velocidad de sedimentación globular. Esta afectación es intermitente, con exacerbaciones periódicas y remisiones, y con un curso generalmente no paralelo a las lesiones cutáneas.
El síndrome SAPHO se incluye en el grupo de las espondiloartropatías seronegativas por su frecuente asociación con la enfermedad inflamatoria intestinal y en ocasiones con HLA-B27 positivo.
Se ha descrito en una familia la asociación de artritis piógena, pioderma gangrenoso y acné, con un patrón de herencia autosómico dominante, y los autores proponen llamar a este cuadro síndrome PAPA80.
En resumen, el SSw, en solapamiento con las demás dermatosis neutrofílicas, es un proceso que acompaña dentro de sus manifestaciones sistémicas en muchas ocasiones manifestaciones reumatológicas, pero la asociación en sí de procesos reumatológicos con SSw es un hecho poco frecuente. Es de interés sin embargo que en ocasiones puede ser un marcador de otros cuadros.
AGRADECIMIENTOS
Damos las gracias al Dr. Genaro Graña, adjunto del Servicio de Reumatología del CHU Juan Canalejo, por su valoración desinteresada de este trabajo.