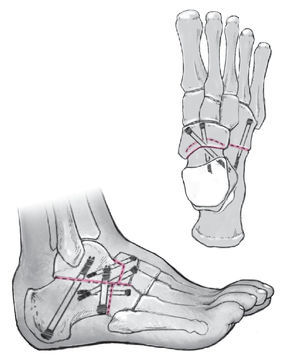
Objetivo de la intervención. Corrección funcional del pie caído en el adulto con un retropié inestable de distinta etiología mediante una osteotomía correctora en cuña y encaje del astrágalo en el escafoides (artrodesis de Lambrinudi modificada), seguido de una transposición del tendón del tibial posterior a través de la membrana interósea con fijación en el cuneiforme lateral para recuperar la flexión dorsal.
Indicaciones. Formas graves de pie caído de distinta etiología con retropié inestable. El procedimiento está indicado en el pie equino varo aducto rígido con función neurológica conservada del músculo tibial posterior.
Contraindicaciones. Se consideran criterios de exclusión los déficits neurológicos del músculo tibial posterior, las infecciones del retropié, la artropatía de Charcot y la falta de cumplimiento del paciente en relación con el tratamiento postoperatorio.
Contraindicaciones relativas. Antecedentes de intervenciones quirúrgicas en el tendón del tibial posterior con alteraciones funcionales. Mal estado de la piel. Insuficiencia circulatoria periférica marcada.
Técnica quirúrgica. Incisión lateral en el retropié. Desbridamiento del seno del tarso y del ligamento bifurcado para la exposición de la articulación subastragalina, la articulación calcáneo-cuboidea y la articulación astrágalo-escafoidea. Resección en cuña en el astrágalo y calcáneo para compensar el pie equino varo aducto y resección del cartílago en la articulación calcáneo-cuboidea. Se practica una resección en el escafoides para generar una ranura que permita el encaje de la cabeza astragalina remanente. Colocación del retropié en posición neutra y en una abducción de 10º. Se procede a la fijación transitoria con agujas de Kirschner. Fijación con tornillos de las articulaciones astrágalo-escafoidea, calcáneo-cuboidea y subastragalina mediante tornillos canulados. Incisión media a nivel de la tuberosidad escafoidea para la liberación del tendón del tibial posterior junto con un fragmento óseo. Se practica una incisión a 10 cm en sentido proximal de la articulación tibiotarsiana para el paso subcutáneo del tendón. Se practica una pequeña incisión anterolateral en la parte distal de la pierna. Disección roma de la membrana interósea y transposición subcutánea del tendón del tibial posterior al cuneiforme lateral. Fijación con un tornillo.
Tratamiento postoperatorio. Colocación de una bota de yeso entreabierta hasta la cicatrización de las heridas y posterior carga total en bota de yeso cerrada durante ocho semanas. Dos controles radiográficos, después de la intervención y al cabo de ocho semanas antes de autorizar la deambulación con carga total y el uso de calzado convencional. Se inician sesiones de fisioterapia ocho semanas después de la intervención para recuperar la flexión dorsal.
Resultados. Se logró una corrección del orden de 18,7º del pie caído rígido en todos los pacientes intervenidos. La flexión dorsal activa mejoró significativamente de los 30º (pie equino varo aducto) iniciales antes de la intervención a 10º después de la intervención.
Introducción
En 1927 Lambrinudi presentó una artrodesis triple modificada para el tratamiento del pie caído paralítico secundario a osteomielitis en niños. Su método incluía la resección de un fragmento óseo de base anterior entre el astrágalo y el calcáneo que impedía una flexión plantar del pie superior a 10º. A continuación, se encajó la cabeza astragalina residual en una ranura estrecha practicada en el escafoides y se fusionó la articulación calcáneo-cuboidea. En la bibliografía publicada entre 1927 y 1956 se destacan los buenos resultados obtenidos con esta técnica en niños menores de dieciocho años3,6,7,11. El número de intervenciones practicadas empezó a disminuir gradualmente en paralelo a la disminución de la casuística de la poliomielitis. Sin embargo, el procedimiento ha sido citado también en la bibliografía reciente, aunque en todos los casos con comentarios que subrayaban la dificultad o la imposibilidad de lograr una flexión dorsal activa completa o parcial12,18.
Las causas principales del pie caído en el adulto son las lesiones del nervio peroneo común, las radiculopatías L5 o las lesiones parciales del nervio ciático, del plexo lumbosacro o de la cauda equina. Se han practicado transposiciones aisladas de tendones para el tratamiento del déficit de pronación y de flexión dorsal2,4,10,19,23 en pacientes jóvenes22, aunque se observaron recidivas de las malposiciones después de registrarse resultados iniciales favorables, lo que obligó a recurrir al uso de ortesis. La causa de ello hay que buscarla en la inestabilidad persistente del retropié, que no se resuelve sólo con la transposición de tendones13-15,17,20,24,25.
Con el objetivo de conseguir una corrección funcional eficaz del retropié y del mediopié, se describe en el presente artículo un método que combina una intervención ósea con la transposición del tendón del músculo tibial posterior.
Principio y objetivo de la intervención
Triple artrodesis con resección en cuña de un fragmento óseo en la articulación subastragalina. Desbridamiento de las articulaciones de Chopart. Resección de una ranura en el escafoides para el encaje del tarso en la posición deseada. Artrodesis subastragalina y calcáneocuboidea. Transposición del tendón del músculo tibial posterior a través de la membrana interósea al cuneiforme lateral.
Ventajas
— Gran capacidad correctora de las deformidades del retropié, incluidas las alteraciones de la flexión plantar, las malposiciones en aducción, valgo o varo.
— Tasa baja de recidivas.
— Flexión dorsal mediante la transposición del tendón del tibial posterior.
— Estabilidad dorsoplantar del retropié mediante el encaje del astrágalo en el escafoides.
Desventajas
— Irritación de los tejidos blandos debido al material de osteosíntesis.
— Artrosis secundarias a la triple artrodesis. F Movilidad reducida del retropié.
— Intervención de gran complejidad técnica con una corrección tridimensional extensa.
— Inmovilización con bota corta de yeso durante seis semanas.
Indicaciones
— Pie caído de origen neurológico con retropié inestable.
— Recidivas de malposiciones después de intervenciones de tejido blando con un déficit de flexión dorsal.
— Artrosis sintomáticas de la articulación subastragalina y de la articulación de Chopart.
Contraindicaciones
— Infecciones graves en la zona del retropié.
— Osteoporosis marcada.
— Diabetes mellitus.
— Artropatía de Charcot.
— Expectativas irreales y falta de cumplimiento del paciente.
— Limitación funcional importante del músculo tibial posterior.
Información para el paciente
— Información sobre los riesgos generales de la intervención.
— Lesiones neurovasculares, en especial del nervio peroneo superficial, nervio sural, nervio peroneo profundo (con trastornos de la sensibilidad) y lesiones de la arteria pedia y de las ramas medial y lateral del tarso.
— Fracaso de la osteosíntesis con necesidad de una reintervención correctora.
— Arrancamiento del tendón del tibial posterior de su anclaje en el cuneiforme lateral.
— Regeneración ósea retardada y formación de pseudoartrosis que requieran una reintervención.
— Artrosis secundarias sintomáticas.
— Desplazamiento del material de osteosíntesis que requiera una reintervención para su retirada.
— Intolerancia del implante.
— Recidiva de la malposición.
— Necesidad persistente del uso de ortesis.
— Tratamiento con yeso durante seis semanas.
— Distrofia simpática refleja (Sudeck).
— Propensión a hinchazones del pie, sobre todo del retropié, durante semanas e incluso meses después de la intervención.
— Limitación de la flexión activa del pie.
Fase preoperatoria
— Exploración física del pie con evaluación especial de la posición del retropié y del mediopié, así como de la posición de la articulación tibiotarsiana superior.
— Diagnóstico neurológico, incluidas mediciones electrofisiológicas (nervio peroneo y músculo tibial posterior).
— Radiografías del pie con carga. Proyecciones dorsoplantares y laterales del antepié y del mediopié. Radiografía de la articulación tibiotarsiana superior con carga. Si la gravedad del pie equino varo aducto impide la carga, se documentará en la historia clínica. Se utilizarán proyecciones de Saltzman para visualizar las posiciones en varo o valgo del retropié16.
— Como opción, se pueden obtener imágenes fotográficas o en vídeo del estado preoperatorio y de la marcha, así como una pedobarografía, si procede.
— Profilaxis antibiótica preoperatoria (1,5 g de una cefalosporina de segunda generación por vía intravenosa).
— Planificación de la cuña ósea a resecar en base a la radiografía lateral. Las dimensiones de la base de la cuña determinan la capacidad correctora de la intervención sobre el pie equino varo aducto.
— Control radioscópico intraoperatorio con un intensificador de imágenes.
Instrumentos quirúrgicos
— Instrumental convencional para cirugía de manos y pies.
— Escoplos de 20 mm, 30 mm y 40 mm, y escoplo hueco para la resección del cartílago de las articulaciones. F Distractor de osteotomía para la distracción sin afectar el campo quirúrgico (por ejemplo, distractor de Hintermann; Newdeal SA).
— Alicates para cortar alambre.
— Tornillos de doble rosca para la compresión, por ejemplo, de 5,5 y 7 mm.
— Sierra oscilante y taladro.
— Material de sutura, algodón sintético para que el vendaje postoperatorio proporcione una compresión uniforme y venda elástica autoadhesiva.
Anestesia y posición del paciente
— Anestesia general con intubación o mascarilla laríngea, anestesia epidural si procede, catéter para analgesia si procede.
— Colocación en decúbito supino.
— Cobertura estéril de la pierna y del pie.
— Torniquete para el bloqueo circulatorio en el muslo.
Técnicas quirúrgicas
(Figs. 1-11).
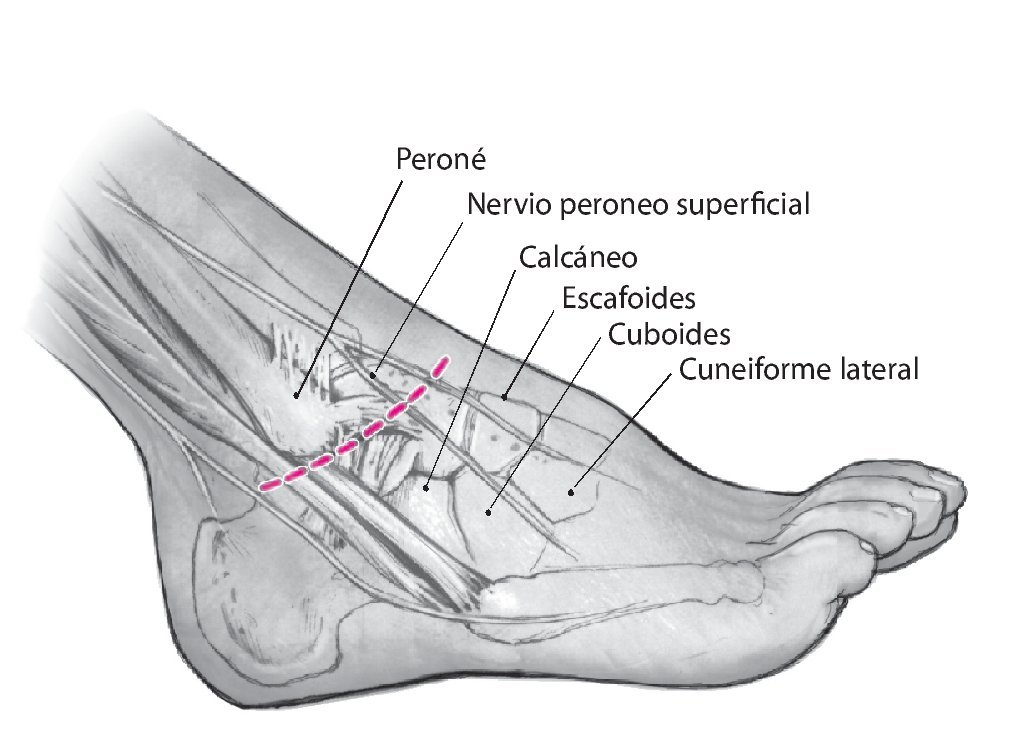
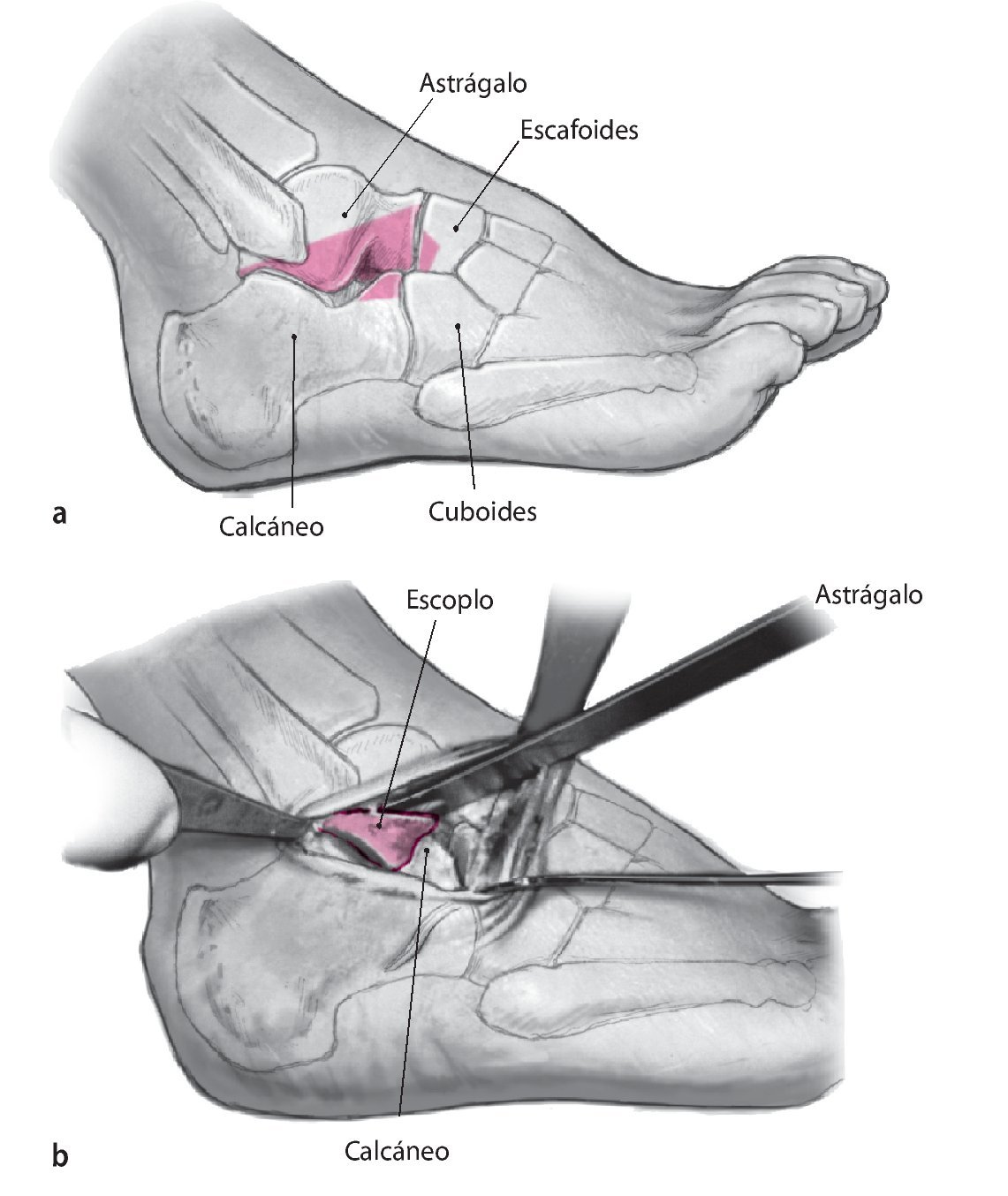
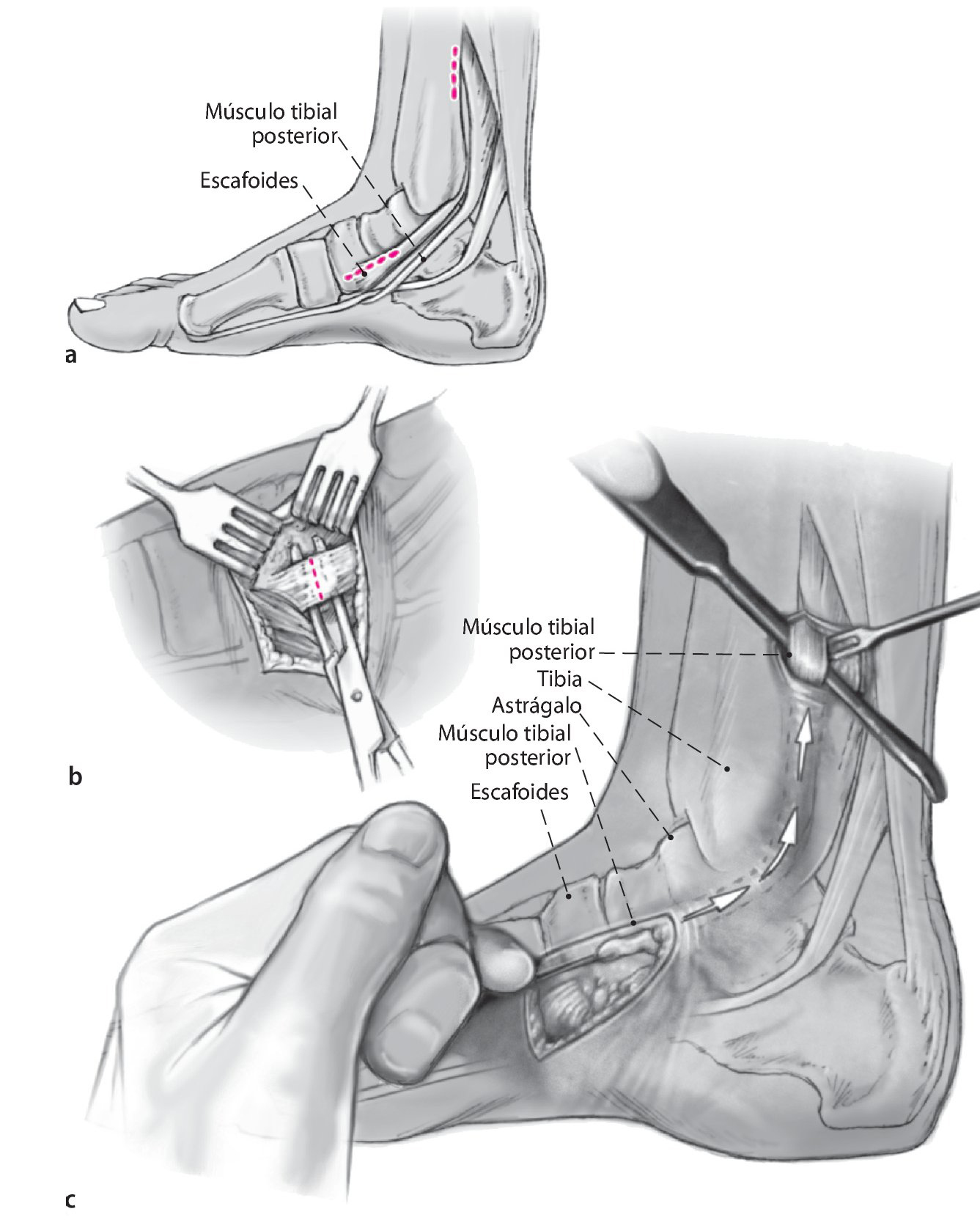
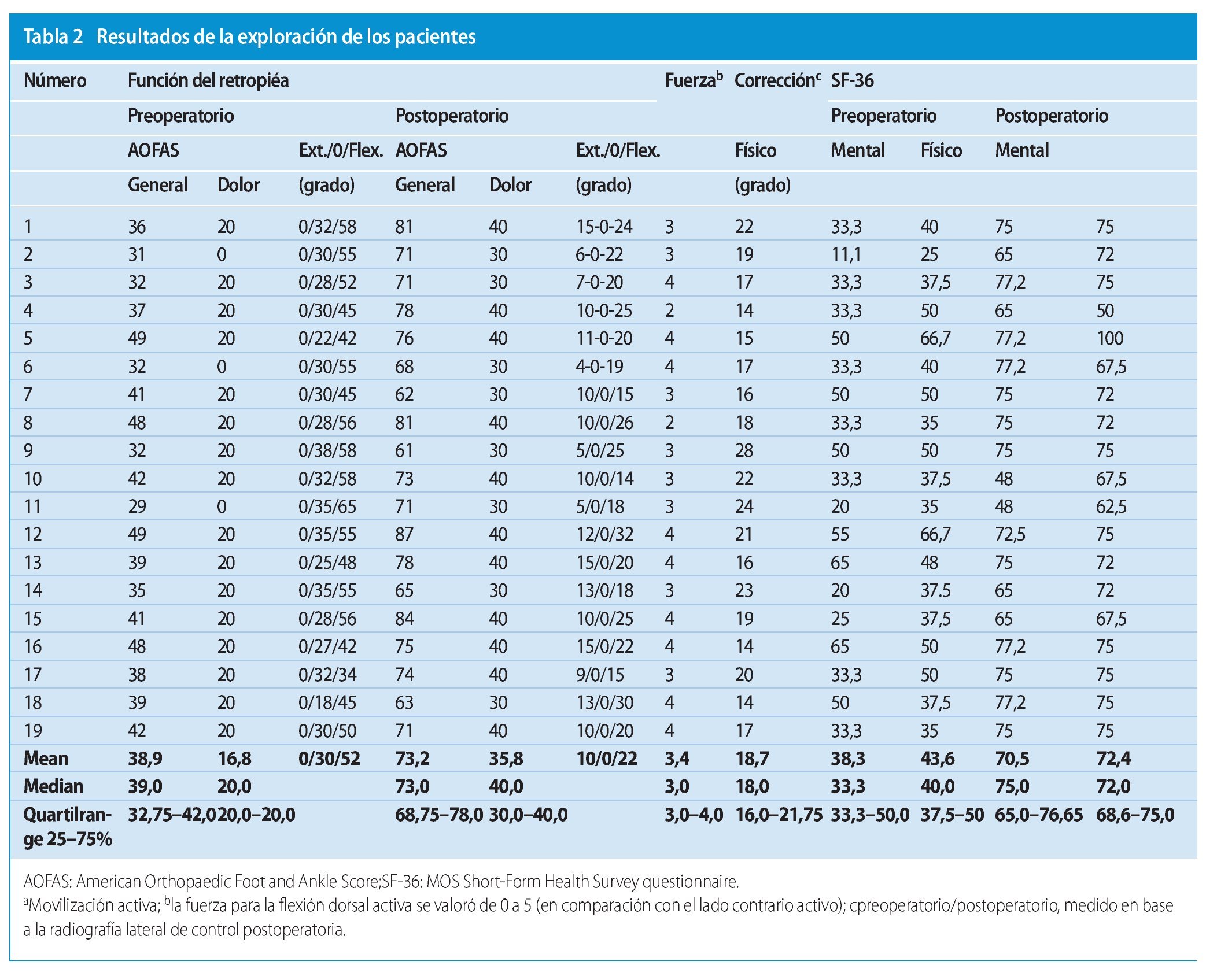
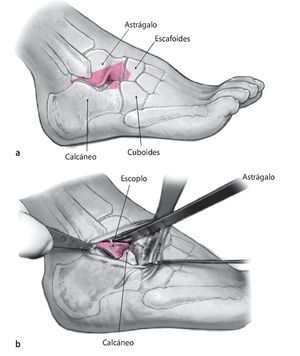
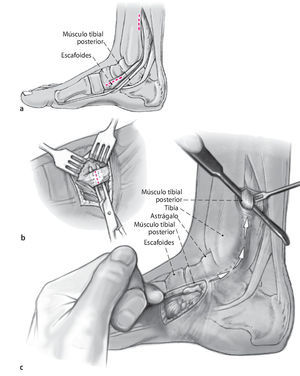
Fig. 1 Incisión lateral de aproximadamente 8 cm en la zona dorsolateral del pie (similar al abordaje de Ollier) desde el maléolo peroneo a la base del cuneiforme lateral pasando por la apófisis mayor del calcáneo.
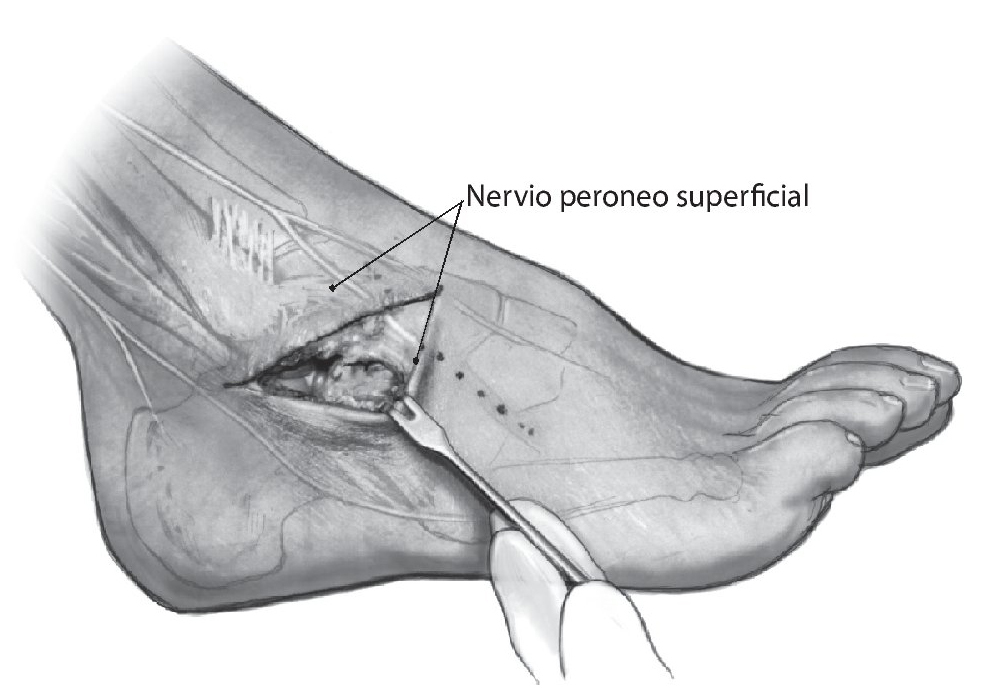
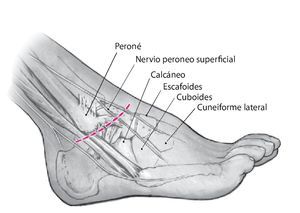
Fig. 2 Desbridamiento del seno del tarso y del ligamento bifurcado respetando el nervio peroneo superficial (intermedio).
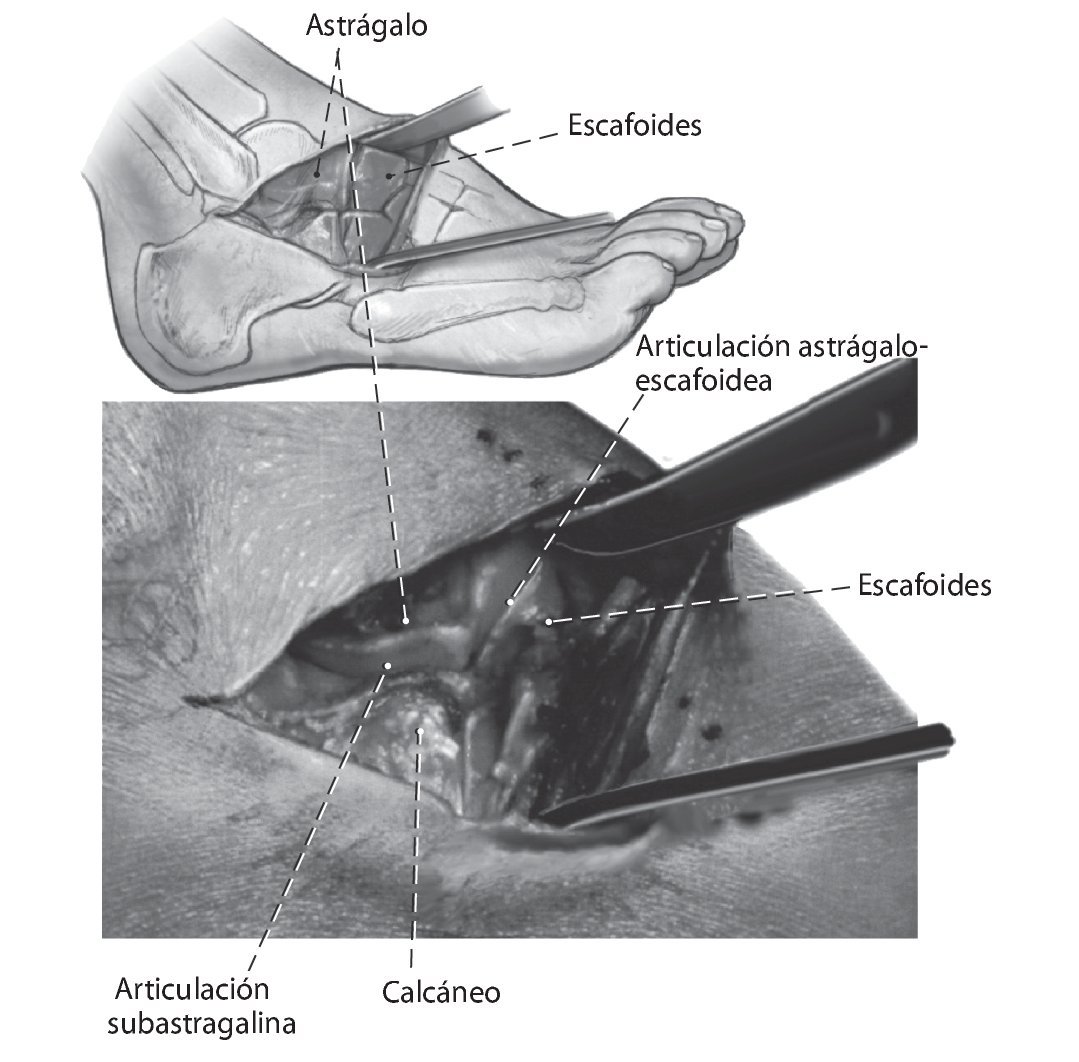
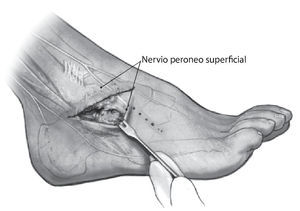
Fig. 3 Exposición de la articulación subastragalina y de la articulación astrágalo-escafoidea. Colocación de retractores de Hohmann sobre el escafoides y debajo del calcáneo en la zona del tubérculo peroneo. Colocación de un distractor de osteotomía, si procede, para la exposición y la resección del cartílago de la articulación subastragalina.
Fig. 4 Con un escoplo grande (20º y 30º) se marca en el astrágalo y el calcáneo la cuña de base anterior, representada en la figura (a), que se va a resecar. Se practica la osteotomía en el astrágalo y el calcáneo con una sierra oscilante intentando mantener el pie en una posición lo más neutra posible. Resección total del hueso hasta la línea media (b).
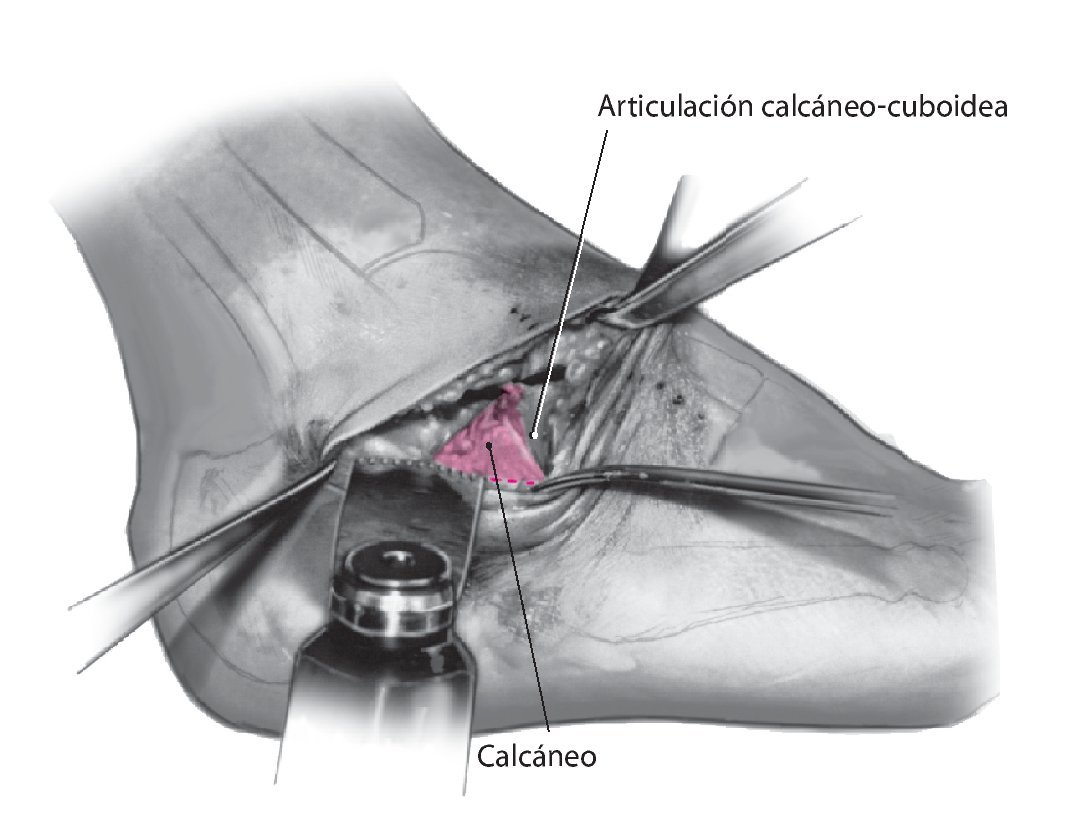
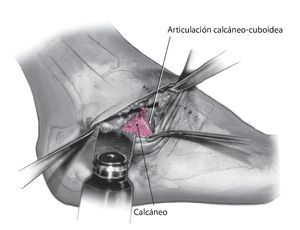
Fig. 5 Resección del cartílago de la articulación calcáneo-cuboidea.
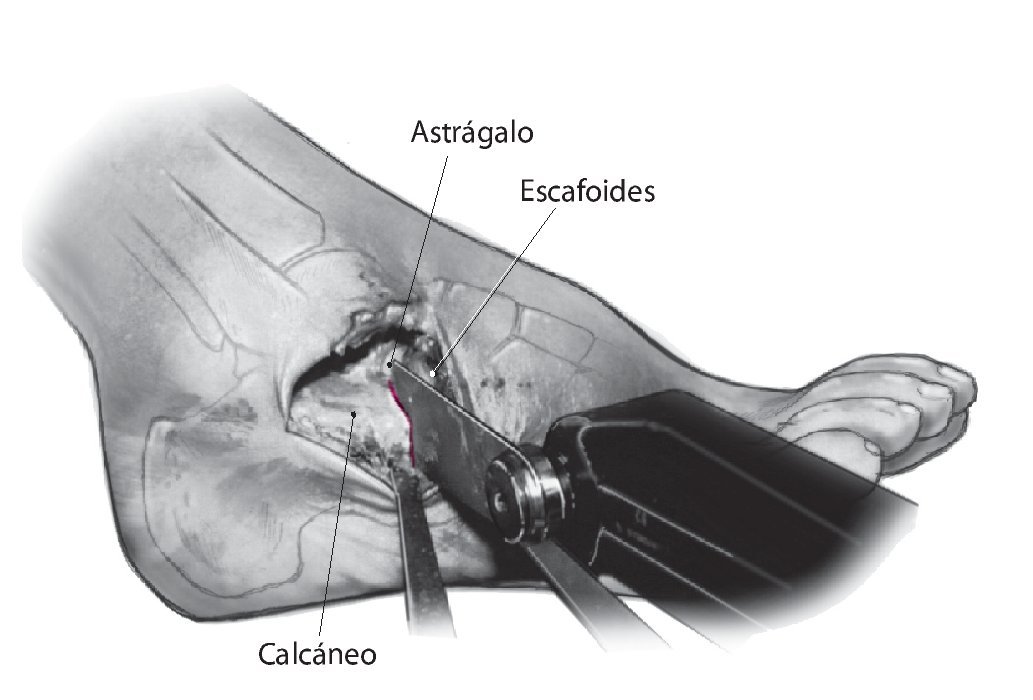
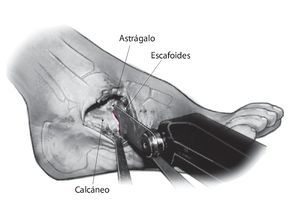
Fig. 6 Resección del cartílago de la cabeza astragalina y de las superficies cartilaginosas del escafoides. A continuación, se realiza la osteotomía en el escafoides para el encaje posterior de la cabeza astragalina remanente en la ranura practicada.
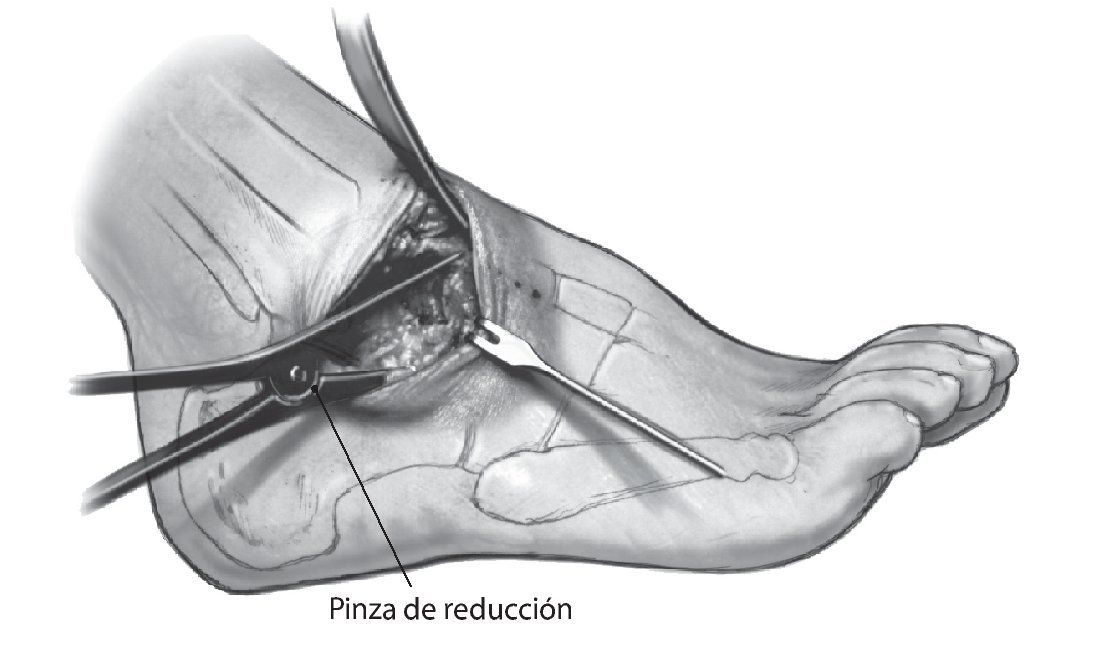
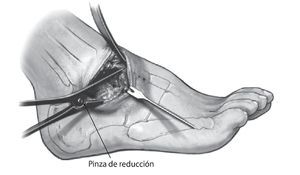
Fig. 7 Resección del cartílago de la articulación subastragalina. Control radiográfico si procede. Colocación de una pinza de reducción para la compresión astrágalo-calcánea.
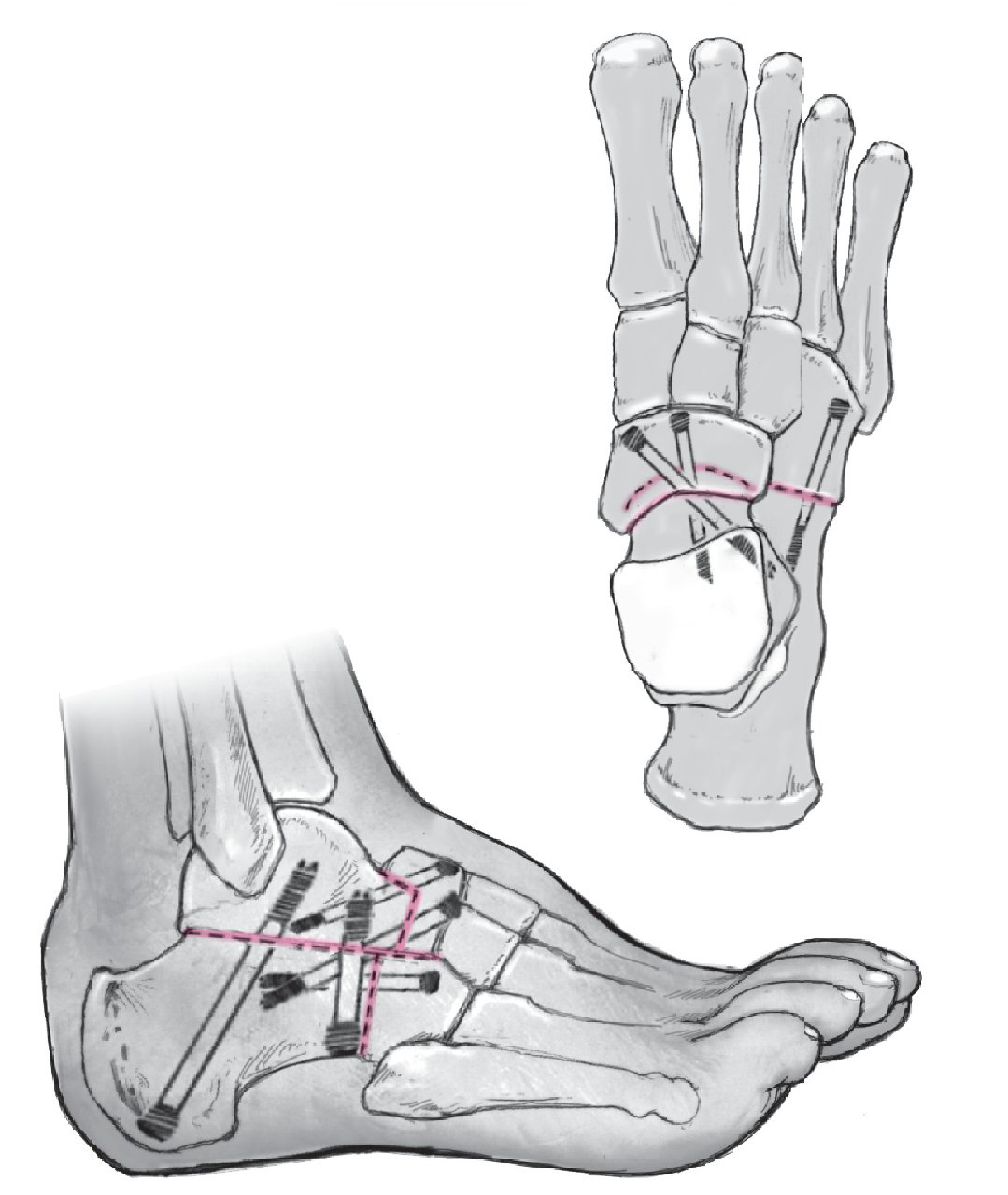
Fig. 8 Encaje del astrágalo en la ranura preparada en el escafoides. Verificar la corrección (flexión dorsal según lo planificado, abducción 10º). Fijación transitoria de la posición plantígrada del antepié y del retropié con agujas de Kirschner astrágalo-escafoideas y calcáneo-cuboideas. Por vía percutánea, se introducen otras dos agujas de Kirschner transitorias en sentido postero-inferior a través de la tuberosidad calcánea hasta alcanzar el astrágalo. Control clínico y radiológico de la posición. A continuación, fijación atornillada astrágalo-escafoidea, subastragalina y calcáneo-cuboidea por encima de las agujas de Kirschner previamente insertadas mediante tornillos canulados (astrágalo-escafoidea 5,5 mm, subastragalina > 7,5 mm). Colocación, si procede, de un injerto de hueso esponjoso en la zona de la osteotomía en cuña y en la zona dorsal de la articulación astrágaloescafoidea.
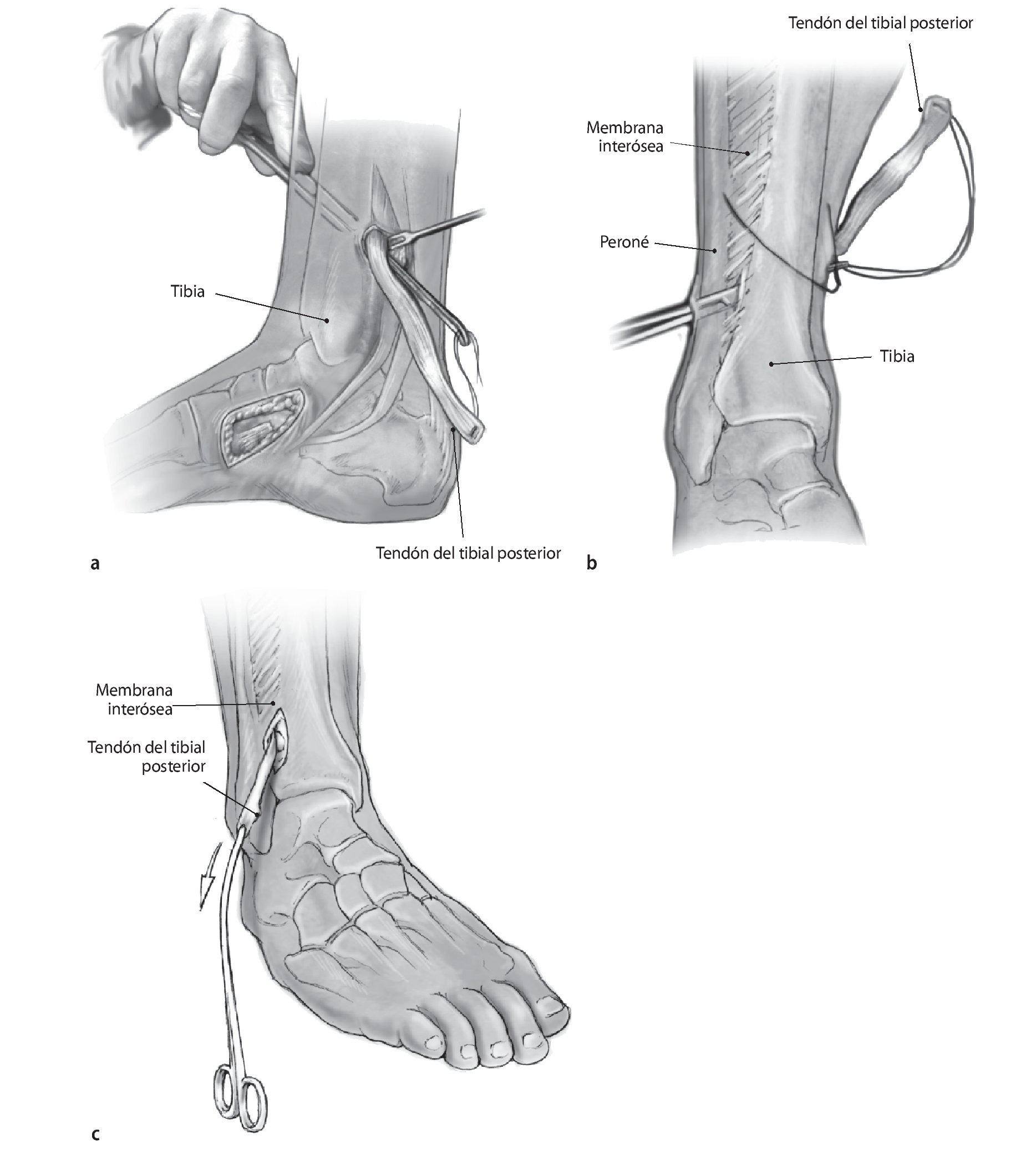
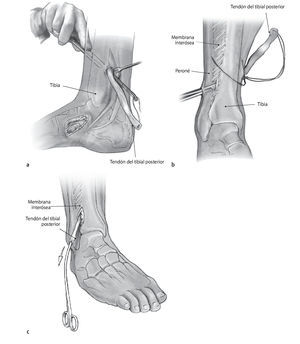
Fig. 9 Incisión media (aproximadamente 5 cm) sobre la tuberosidad del escafoides (a). Identificación, sujeción con hilo y liberación del tendón del tibial posterior junto con un fragmento óseo (grosor: 3-5 mm, b). Transposición subcutánea del tendón mediante una pinza curva grande en sentido proximal. Incisión media de 3-4 cm de longitud a unos 10 cm en sentido proximal de la articulación tibiotarsiana (c).
Fig. 10 Exposición del tendón del tibial posterior después de abrir la vaina tendinosa y extraer el tendón. Preparación en sentido dorsal cerca del hueso hasta la membrana interósea. Disección roma de la membrana y transposición del tendón del tibial posterior a través de la membrana interósea (a . Incisión de aproximadamente 4 cm en la parte anterior del peroné a 10 cm en sentido proximal del espacio articular tibiotarsiano (b). Hay que asegurarse de que el tendón se desliza libremente a través de la membrana interósea (c).
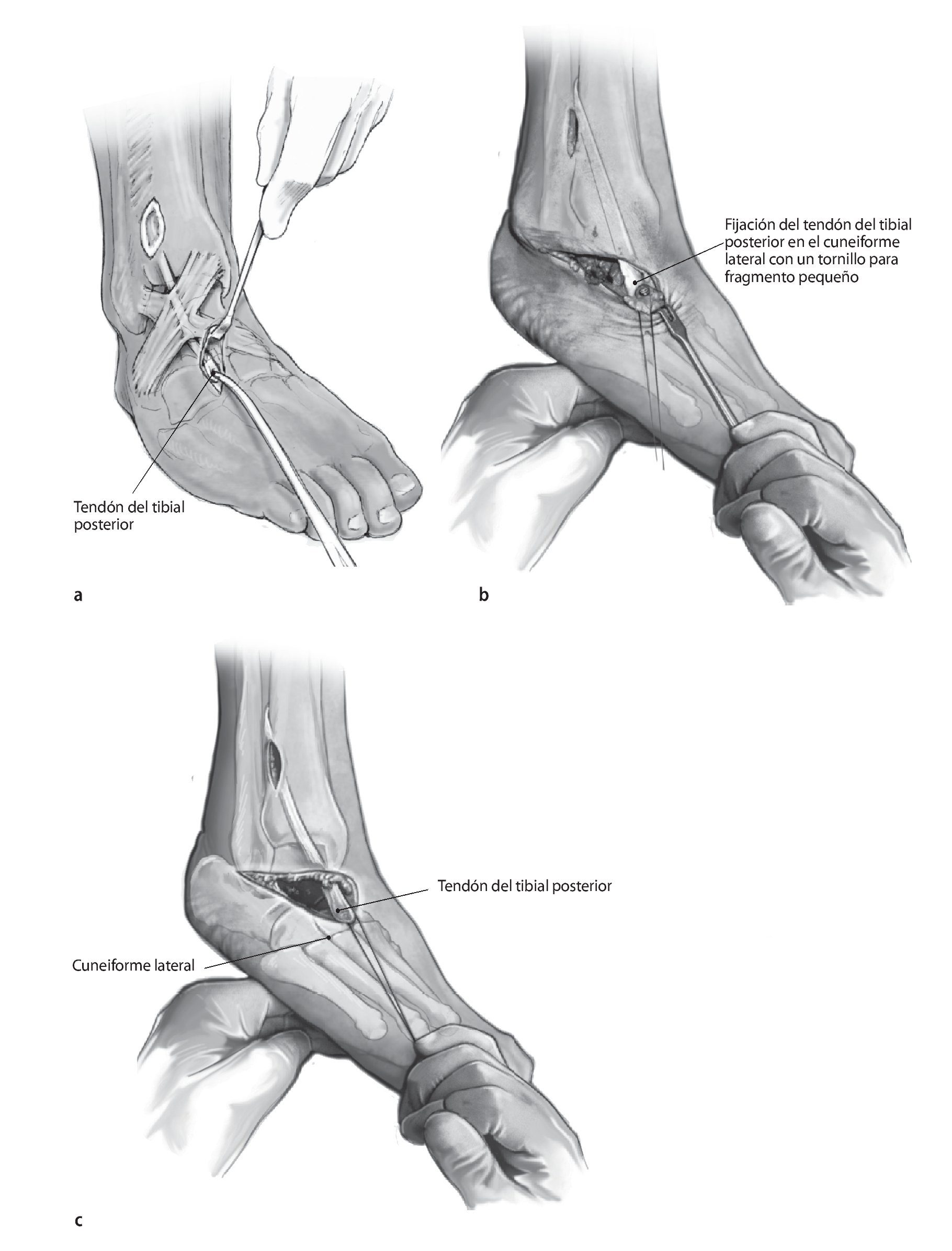
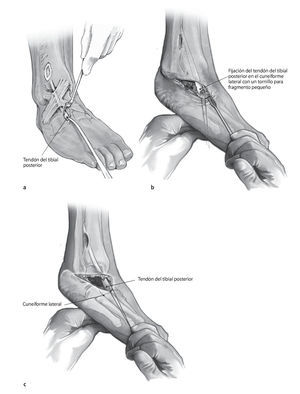
Fig. 11 Transposición subcutánea del tendón hacia la parte lateral del cuneiforme lateral (a) y fijación con un tornillo para fragmento pequeño de 3,5 mm con arandela (b). Para facilitar la fijación, se lleva manualmente el pie a la máxima flexión dorsal posible (c). Sutura del periostio si procede.
Lavado, sutura de la cápsula y sutura perióstica de las osteotomías. En la medida de lo posible, se reducirán al mínimo las suturas subcutáneas y para la sutura cutánea se utilizarán puntos simples. A continuación, se colocan gasas estériles, un vendaje almohadillado con algodón y una venda elástica autoadhesiva. Se realiza una inmovilización transitoria con una férula dorsal. Control radiográfico postoperatorio.
Tratamiento postoperatorio
En función del estado de la herida quirúrgica, se procede entre el día 2 y 4 del período postoperatorio a la inmovilización con un yeso entreabierto. Dado que el yeso es removible, se debería aplicar una compresión intermitente para reducir la tumefacción de los tejidos blandos. Después de retirar el material de sutura, se coloca una bota corta de yeso cerrada. Se inicia la movilización con carga total en función de las molestias. En los casos que proceda, se inicia la marcha con yeso bajo supervisión fisioterapéutica. Se retira el yeso después de seis semanas, se realiza un control radiográfico y se prosigue con la movilización asistida por un fisioterapeuta, cuando sea necesario, así como con ejercicios para recuperar la flexión dorsal. El paciente debe evitar caminar más de una hora seguida o distancias superiores a 5 km, o sobre superficies irregulares. Al cabo de tres meses, se realizará un control radiográfico final. Después de un período de 4-6 meses se permitirá la movilización completa sin restricciones.
Errores, riesgos y complicaciones
Intraoperatorios
— Lesiones nerviosas: en función de los recursos disponibles, se puede practicar una sutura microquirúrgica inmediata o una reconstrucción microquirúrgica programada.
— Preparación, osteotomía en cuña y resección inadecuadas del cartílago de las superficies articulares desde la zona lateral a la medial: uso de un distractor de Hintermann para mejorar la visibilidad.
— Alteraciones de tejidos blandos en pacientes que han sufrido una ruptura compartimental: durante la intervención, se disecarán cuidadosamente las posibles adherencias de la musculatura
a la aponeurosis.
— Lesión de la sindesmosis en transposiciones excesivamente distales del tendón: en este caso, se debe situar el túnel de transposición más hacia proximal y, si procede, se reconstruirá la sindesmosis lesionada. La destrucción total de la sindesmosis y su insuficiencia, comprobada con control radioscópico con intensificador de imágenes, requiere colocar un tornillo de ajuste transitorio.
— Lesión del retináculo superior e inferior de los extensores durante la transposición tendinosa subcutánea al cuneiforme: se realiza una readaptación suturada.
— Dificultades técnicas durante la transposición del tendón una vez efectuada la artrodesis: si procede, realizar la transposición del tendón antes de la artrodesis. Fijación del tendón del tibial posterior transpuesto, siempre después de la fijación de la artrodesis con tornillos.
— La existencia de un fragmento óseo excesivamente grande en el extremo del tendón impide el paso hacia proximal: recortar o retirar el fragmento óseo.
Tratamiento postoperatorio
— Trastornos de la cicatrización: controles frecuentes, elevación de la extremidad afectada, evitar los yesos cerrados hasta que la herida esté seca y limpia.
— Infecciones postoperatorias: cirugía de revisión, desbridamiento, lavado, uso de sistemas portadores de antibióticos si procede y tratamiento antibiótico sistémico en función del antibiograma9.
— Ausencia de flexión dorsal: prolongar e incrementar la intensidad de la fisioterapia. Entrenamiento del paciente. En caso de no obtener resultados, prescripción de aparatos de ortesis.
— Insuficiencia de la artrodesis atornillada: si procede, se debe practicar una reartrodesis parcial.
— Pseudoartrosis: reartrodesis programada con injerto de hueso esponjoso o de virutas de cresta ilíaca.
— Artrosis secundarias a artrodesis: prescripción de plantillas o calzado ortopédico para evitar sobrecargas del mediopié1,9.
Resultados
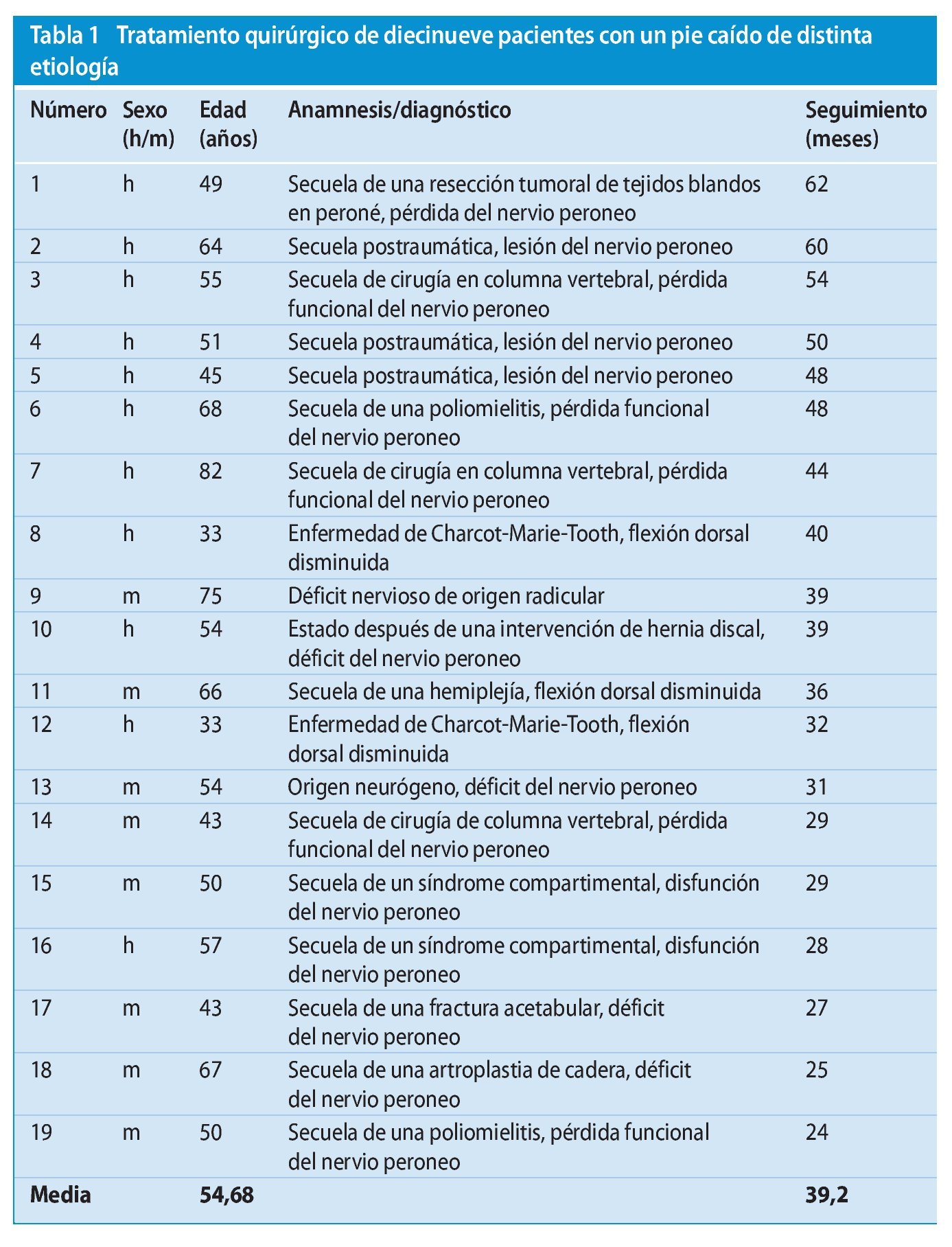
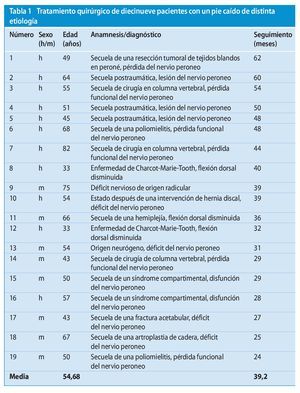
Entre 2002 y 2006 sometimos a tratamiento quirúrgico a 19 pacientes (edad media: 54,7 años, rango: 33-82 años, 11 hombres, 8 mujeres) de nuestra población de pacientes que presentaban un pie caído de distinta etiología (tabla 1).
Antes de la intervención quirúrgica, los pacientes habían sido sometidos a tratamiento conservador (calzado ortopédico, ortesis) durante un mínimo de 12 meses, sin que se obtuvieran los resultados previstos.
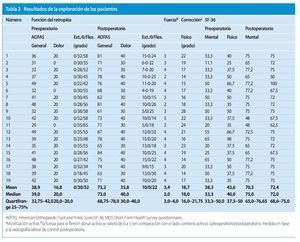
La última visita de seguimiento se produjo por término medio después de 48 meses (46-70 meses). Se tuvieron en cuenta los parámetros o criterios siguientes: regeneración ósea radiográfica, ángulo de corrección, grado de movilidad activa y pasiva (ROM) de la articulación tibiotarsiana superior (ATTS), resultado funcional según los criterios de la AOFAS y del SF-368 y de la escala analógica visual21 (VAS).
Todos los pacientes mostraron signos radiológicos de consolidación ósea doce meses después de la intervención. Se logró mantener en la fase postoperatoria la corrección conseguida con la intervención en todos los pacientes. En la última visita de seguimiento, la flexión plantar activa en sedestación había disminuido, pero al mismo tiempo se registró un aumento medio de 10º de la flexión dorsal activa de la ATTS. Por consiguiente, en bipedestación, todos los pacientes lograron alzar activamente el antepié del suelo. No se observaron dehiscencias de suturas, aunque se produjeron cuatro infecciones superficiales de la herida que respondieron adecuadamente al tratamiento antibiótico sistémico. En ningún caso fue preciso practicar un desbridamiento quirúrgico.
La puntuación en la escala AOFAS del retropié aumentó significativamente de una media de 38,9 puntos antes de la intervención a 73 puntos en la última visita de seguimiento. La puntuación del SF-36 también mejoró significativamente de una media de 38,3 puntos antes a 70,5 puntos después de la intervención. El dolor había disminuido significativamente después de la intervención respecto a la fase preoperatoria (VAS 1,8 frente a 3,4). Después de la intervención, ninguno de los pacientes precisó aparatos de ortesis (tabla 2).
La intervención combinada de la artrodesis de Lambrinudi y la transposición del tendón del tibial posterior proporcionó una estabilización del retropié con buenos resultados funcionales clínicos en pacientes adultos con una limitación funcional grave secundaria a la sintomatología asociada al pie caído rígido5.
Conflicto de intereses. No existen intereses económicos con ningún proveedor o fabricante susceptibles de generar un conflicto de intereses real o aparente en relación con el contenido de esta publicación.
Correspondencia
Dr. A. Elsner
Abt. für Unfallchirurgie, Städt.
Klinikum Gütersloh Reckenbergerstr. 19,
33332 Gütersloh (Alemania)
andreaselsner@gmx.de