Notas preliminares
Los buenos resultados de la tercera generación de prótesis de tobillo han resucitado el eterno debate de artrodesis versus reeplazamiento articular para el tratamiento de la artrosis severa de tobillo6,20. No obstante, los resultados favorables de la artroplastia están eclipsados debido a: resultados a largo término inciertos5,18,20, numerosas contraindicaciones como infección previa, mal estado de los tejidos blandos y marcada mala alineación del retropié1,6,16,18,20. La cirugía de salvamento tras la implantación de una artroplastia conlleva muchos problemas16,20. Todavía queda por resolver en un futuro cuestiones biomecánicas y detalles técnicos del diseño6,18,20.
Por otra parte la artrodesis es una intervención quirúrgica con un riesgo bien definido. Cuando se consigue una correcta posición neutral del pie se obtienen resultados excelentes y buenos, a largo término, del 80-90%10,19.
La clara desventaja es la sobrecarga de las articulaciones periastragalinas con riesgo de desarrollar artrosis. Hecho que debe considerarse poco frecuente si la artrodesis se ha realizado adecuadamente. Acontece mayormente si existe una fusión tibioastragalina desaxada4,19.
El análisis de la marcha y de la presión de la articulación subastragalina muestra que la artrodesis de tobillo con el pie en equino tiene resultados biomecánicamente inferiores que la artrodesis con el pie en posición neutral2,19,22,23. En base al estudio de los vectores de compresión y tensión del pie se ha objetivado que es preferible la colocación del astrágalo directamente por debajo de la tibia en lugar de su traslación posterior tan a menudo recomendada12,19,23. La traslación posterior del astrágalo a expensas de incrementar su brazo de palanca, transmite presiones no fisiológicas en la articulación subastragalina que pueden ser las responsables de los malos resultados10,23. La traslación anterior del astrágalo de forma mantenida empeora los resultados quirúrgicos no solo por las condiciones biomecánicas desfavorables sino también por la posición en equino. Es imprescindible durante la artrodesis preservar los ejes frontal y sagital. Una mala alineación en varo conlleva a una sobrecarga de la columna lateral del pie y la parte medial de la articulación subastragalina. Una deformidad en valgo comporta la pérdida del arco longitudinal y una sobrecarga del primer radio así como un incremento relativo de la longitud del peroné (pinzamiento)10,19.
Numerosos estudios clínicos y biomecánicos han mostrado la superioridad de los tornillos frente al fijador externo para la artrodesis, concretamente en relación al índice de fusión y las complicaciones, así como la rigidez frente a las fuerzas de torsión y flexión2,3,9,11,16-19,21. La fijación interna con 3 tornillos proporciona mayor estabilidad que la fijación con 2 tornillos13. Quedan pendientes las investigaciones comparativas con 4 tornillos.
La resección meticulosa del cartílago articular existente con preservación del contorno óseo proporciona mayor estabilidad que otras técnicas de artrodesis y evita deformidades rotacionales10,12,19.
Prerrequisitos para la obtención de buenos resultados:
Cirugía precoz, antes de la aparición de artrosis en las articulaciones vecinas.
Preservación del contorno óseo de la mortaja tibial.
Alineación neutral del pie, corrección de todas las desaxaciones axiales, y alineación central del astrágalo.
Fijación con tornillos como método preferido.
Rehabilitación posquirúrgica funcional precoz con movilización de la articulación de Chopart.
Principios quirúrgicos y objetivos
Los siguientes principios caracterizan la artrodesis descrita:
1. Resección meticulosa del cartílago articular existente con preservación del contorno óseo de la mortaja.
2. Colocación del astrágalo en una posición biomecánicamente óptima; corrección de todas las desaxaciones.
3. Fijación interna con tornillos de esponjosa a tracción.
4. Restauración, sin dolor, de la función de la extremidad.
Ventajas
* Fijación interna biomecánicamente consistente.
* Alta estabilidad y consolidación ósea eficaz gracias a la conservación de la estructura ósea de la mortaja (resección anatómica).
* Ausencia de deformidad rotacional y de acortamiento en comparación con otras técnicas de artrodesis.
* No es necesario realizar la osteotomía del peroné.
* Rehabilitación posquirúrgica funcional precoz en carga total con botina flexible de artrodesis.
* Normalmente no es necesario la retirada de los implantes.
Inconvenientes
* Ninguno.
Indicaciones
* Artrosis postraumática o idiopática dolorosa del tobillo refractaria al tratamiento conservador o sin expectativas de mejoría con pautas conservadoras.
* Incorrecta alineación postraumática del tobillo, parálisis o inestabilidad que no se corrigen o mejoran con métodos de preservación articular.
* Destrucción articular tras infección.
* Artrosis de tobillo secundaria a enfermedades sistémicas como la Artritis Reumatoide, enfermedad de Charcot-Marie-Tooth, enfermedad de Gaucher, Lupus Eritematoso o hemofilia.
* Fracaso de una artroplastia total.
Contraindicaciones
* Locales: Mal estado de los tejidos blandos incluyendo necrosis cutánea y úlceras, osteítis aguda (en este caso es preferible la fijación externa).
* Generales: Enfermedad arterial periférica oclusiva severa.
Información para el paciente
* Riesgos comunes a la cirugía como hematoma, infección de partes blandas y óseas, tromboflebitis, embolismo.
* Posibilidad de lesionar los nervios peroneo superficial, peroneo cutáneo dorsal interno e intermedio del pie, peroneo profundo y tibial.
* Posibilidad de lesionar la arteria y vena tibial posterior y la arteria y vena dorsal del pie.
* No consolidación siendo necesaria la revisión.
* Riesgos asociados a la extracción de injerto óseo de la cresta ilíaca.
* Estancia hospitalaria entre 6 y 9 días. Posible necesidad de botina de yeso durante pocos días. Reeducación de la marcha con muletas, fisioterapia.
* Carga total con una botina especial, tras la cicatrización de las heridas, durante 6 semanas. Ocasionalmente, el paciente puede usar su propio zapato y deambular en carga parcial (20 Kp).
* Consolidación entre las 12 y 14 semanas.
* Imposibilidad de usar zapatos con tacones altos jamás.
Planificación preoperatoria
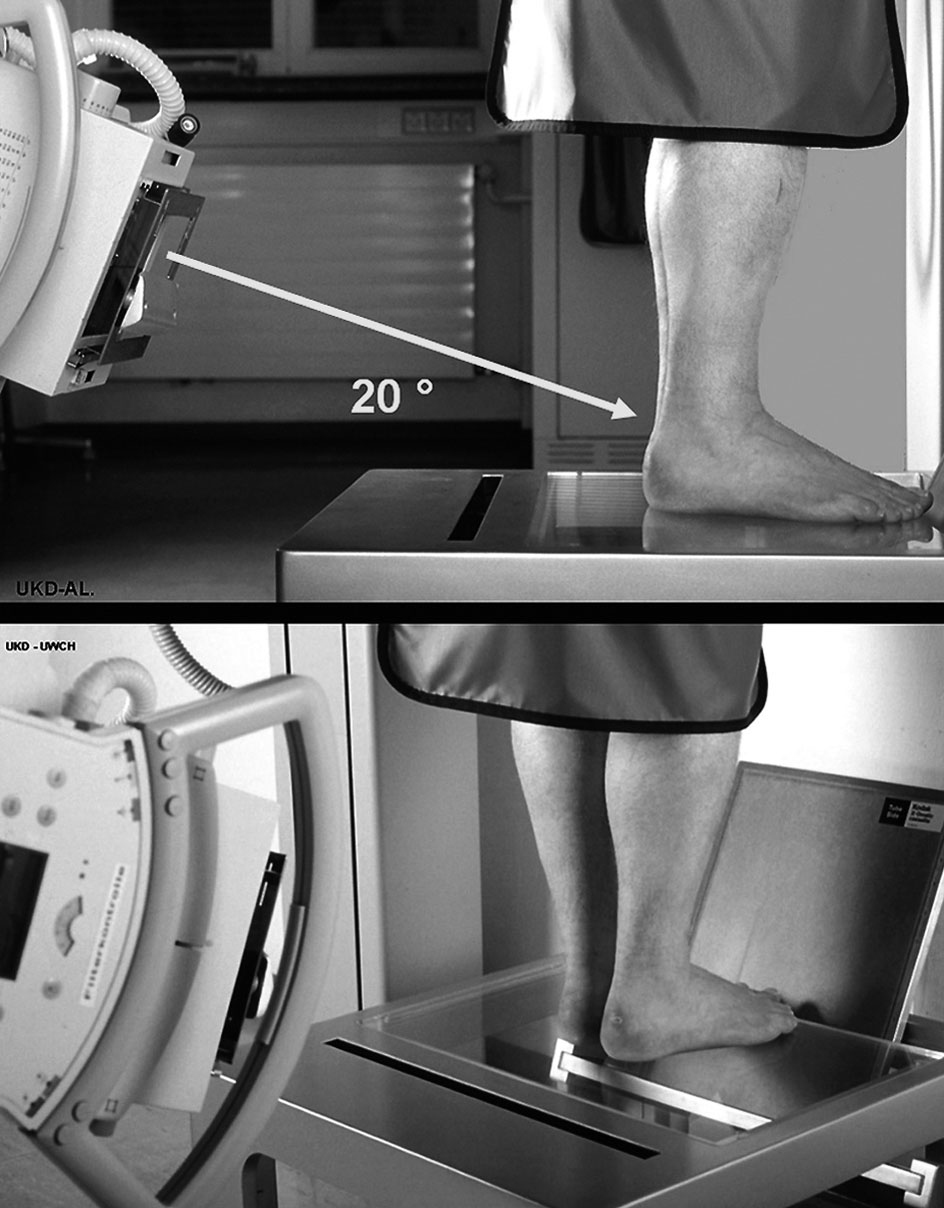
* Radiografías: proyección antero-posterior del tobillo en carga y con el pie en 20º de rotación interna. Proyección lateral en carga de ambos pies. Proyección bilateral de alineación del retropié14 para valoración del eje del retropié (fig. 1).
Figura 1. Proyección de alineación del retropié. El tubo se inclina 20º en el plano horizontal, y la distancia tubo-objeto es de 1,5 mm. La película se coloca a 90º del rayo central (véase fig. 11).
* La tomografía computarizada de tobillo se realiza ocasionalmente en casos de síntomas dudosos. Reconstrucción axial y coronal.
* Si está indicado: artroscopia de tobillo.
* Documentación fotográfica.
* Cuidado de las uñas, higiene del pie, afeitado.
* Profilaxis antitrombótica con enoxaparina (Clexane 40mg, Lovenox®). En pacientes con elevado riesgo la inyección subcutánea diaria se inicia el día antes de la intervención con 60 mg-80 mg.
Instrumental quirúrgico e implantes
* Instrumental de grandes fragmentos incluyendo tornillos de esponjosa de 6,5 mm (filamento de 16 mm o 32 mm) o tornillos canulados de esponjosa autoperforantes de 7,3 mm.
* Instrumentación para la extracción de injerto de hueso esponjoso.
* Escoplo, cucharitas dentadas, y separadores de artrodesis de distintos tamaños.
* Fresa (Highspeed® HD650; Aesculap Ortec, Ollenhauerstraße 20, 13403 Berlin, Germany).
* Agujas de Kirschner de 2,5 mm.
* Dos películas de radiografía estériles (18 x 24).
* Intensificador de imágenes.
Colocación y anestesia
* Anestesia endotraqueal, espinal o epidural.
* Colocación en supino.
* Torniquete en el muslo.
* Para permitir una visión lateral con el intensificador se baja la extremidad contralateral unos 20 cm.
* Colocación de un rollo de tallas bajo el tobillo como punto elevador durante la reducción.
* Entallado libre de la extremidad y de la cresta ilíaca ipsilateral.
Técnica quirúrgica
Figuras 2 a 9
Figura 2
Abordaje anterior: incisión longitudinal de 8-10 cm sobre la línea media de la cara anterior del tobillo, lateral al tendón del tibial anterior. Tras la sección del tejido subcutáneo identificar el nervio peroneo superficial y sus ramas, nervios cutáneo dorsal intermedio e interno del pie. Estos nervios cruzan la incisión de lateral a medial. Sección longitudinal de la fascia superficial e incisión en Z del retináculo proximal de los músculos extensores para después aplicarlo fácilmente.
Figuras 3a y b
Profundización de la incisión entre los tendones del extensor largo del dedo gordo y del extensor largo de los dedos (a). Retracción lateral del paquete neurovascular (arteria y vena tibial anterior y nervio peroneo profundo) junto a los tejidos adyacentes y de los tendones del músculo extensor largo de los dedos, y retracción medial del tendón del extensor largo del dedo gordo (b). Incisión longitudinal de la cápsula articular y del periostio tibial. Movilización lateral y medial de los tejidos subperiósticos.
Figura 4
Sinovectomía anterior y resección completa del cartílago articular de la cúpula astragalina y de la tibia, así como de la superficie articular entre astrágalo y maléolo utilizando escoplos, cucharitas y si fuese necesario fresas.
Figura 5
Si existen zonas escleróticas deberán extirparse cuidadosamente con fresas o escoplos. Solo si existe una mala alineación y/o una mortaja engrandecida se resecará toda la sindesmosis. Debe conservarse la forma anatómica del tobillo (resección anatómica). Con ello se obtiene una mayor estabilidad y se evitan las alteraciones rotacionales.
Figuras 6a y b
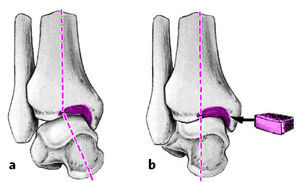
Cualquier subluxación (a) o deformidad axial debe corregirse antes de la artrodesis adaptando la cúpula astragalina a la mortaja. Con ello aseguramos una correcta posición anatómica y biomecánica del astrágalo. La deformidad en varo o valgo se corrige con injertos óseos corticoesponjosos (b). En casos en que no exista deformidad, para los pequeños defectos óseos es suficiente injerto de hueso esponjoso.
Figuras 7a y b
La traslación anterior del astrágalo (a), que encontramos con frecuencia, debe corregirse empujando el pie hacia atrás. Verificar que el eje de carga en el plano sagital recorre el eje longitudinal de la tibia bien cruzando el centro de la cúpula astragalina o a través de la porción posterior del proceso peroneal del astrágalo. Intensificador de imágenes intraoperatorio. Temporalmente para garantizar la posición exacta se puede utilizar una aguja de Kirschner de 2,5 mm introducida por la planta a través del calcáneo (b). Es de suma importancia mantener los ejes anatómicos en el plano sagital y frontal.
Figuras 8a y b
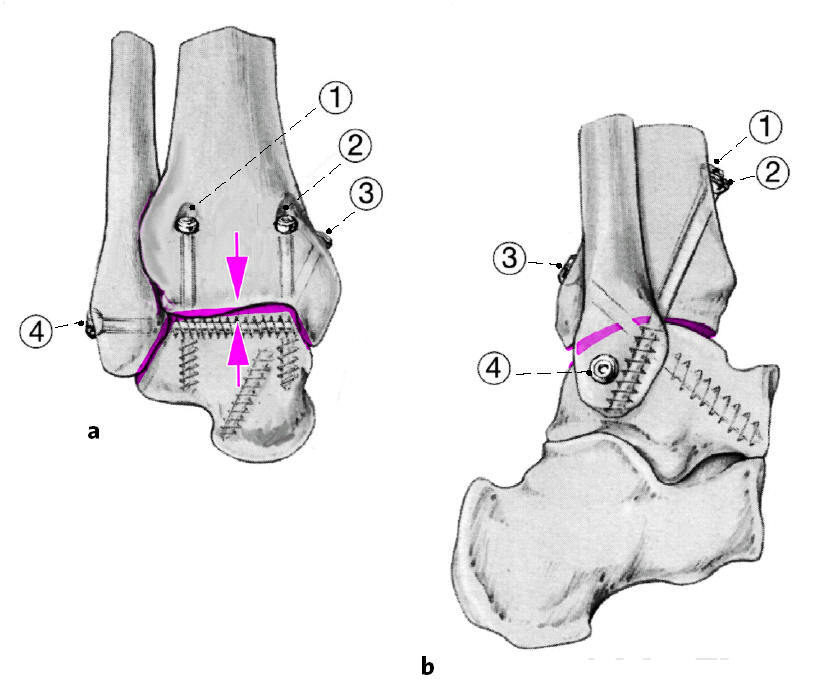
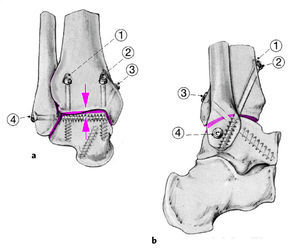
Fijación interna estable mediante cuatro tornillos de esponjosa de 6,5 mm o cuatro tornillos canulados de esponjosa de 7,3 mm, autoperforantes. La fijación interna se inicia con dos tornillos anteriores paralelos introducidos a 3-4 cm proximal a la línea articular, en un ángulo con el eje tibial de 10-20º y alcanzando la zona medial y lateral de la cúpula astragalina (efecto tirante anterior; a).
Retirar la aguja de Kirschner.
El tercer tornillo (b) se introduce a través de una incisión puntiforme pósteromedial aproximadamente a 2,5 cm proximal al maléolo tibial y en dirección al cuello del astrágalo y a la parte anterolateral de la cabeza astragalina (efecto tirante posterior). Los tres primeros tornillos garantizan de forma decisiva la estabilidad frente a fuerzas de flexión en el plano dorsoplantar. El cuarto tornillo se introduce a través de una incisión puntiforme en la punta del maléolo lateral a través del cuerpo del astrágalo. Aumenta la estabilidad rotacional y transversa. La colocación de un quinto tornillo para cerrar la mortaja sólo está indicada si existe inestabilidad sindesmótica.
Al final de la intervención se utilizará el intensificador de imágenes, no solo para controlar los ejes en los planos frontal y sagital sino también para detectar cualquier error en la colocación de los tornillos y corregirlo.
La proyección de Broden a 20º es útil para detectar la introducción de la punta de los tornillos anteriores en la articulación subastragalina. La proyección dorsoplantar permite descartar si el tercer tornillo se ha introducido en la articulación escafoastragalina.
Figura 9
Aflojamiento del torniquete. Hemostasis cuidadosa. Si el hueso esponjoso fuera muy sangrante se recomienda la utilización de lámina de colágeno. Drenaje de succión (12 Ch). Sutura del retináculo de los músculos extensores y tejido subcutáneo con puntos sueltos (hilo reabsorbible de 3-0), de la piel con sutura Donati (4-0). Vendaje compresivo estéril y férula de yeso por debajo de la rodilla.
Consideraciones Especiales
Figura 10
En presencia de un síndrome de pinzamiento por excesiva longitud del peroné se realizará una osteotomía de acortamiento del peroné sin fijación interna.
Manejo postoperatorio
• Elevación de la extremidad usando una férula de Braun. La férula de yeso por debajo de la rodilla se mantiene hasta la curación de las heridas. Al segundo día del postoperatorio se retira la férula para iniciar el tratamiento funcional y la movilización manual de la articulación subastragalina y la de Chopart. Ejercicios isométricos de la musculatura de la pierna y del pie. Se autoriza la deambulación con ayuda de muletas en descarga.
• Cuando la herida ha cicatrizado se coloca una botina de artrodesis flexible (Vario-Stabil-Schuh®; Busch Co, Lämlinstraße 9, 74080 Heilbronn, Germany). Con la ortesis se inicia la carga progresivamente. Alta hospitalaria a los 6 días.
• Para los pacientes que llevan sus propios zapatos: se recomienda carga parcial (15 Kp) durante 6 semanas.
• Si se ha utilizado grandes cantidades de hueso esponjoso o se ha implantado injerto óseo se recomienda carga parcial (20 Kp) durante 6-12 semanas.
• Controles clínicos y radiológicos en los tres planos a las 6 y 12 semanas del postoperatorio. Errores, riesgos y complicaciones
• Abordaje demasiado lateral: riesgo en lesionar la arteria tibial anterior y el nervio peroneo profundo.
• Insuficiente firmeza del tornillo: lavar, quizás necesidad de insertar más proximalmente los tornillos anteriores.
• Resección irregular del hueso esclerótico o ausencia de relleno de los defectos óseos con injerto de hueso esponjoso: centrado del astrágalo dentro de la mortaja insuficiente produciendo una mala alineación en varo o valgo, ausencia de consolidación ósea.
• Desviación en equino o equino varo que no puede corregirse intraoperatoriamente: alargamiento del tendón de Aquiles mediante la técnica modificada descrita por Dockery23.
• Traslación anterior del astrágalo que no puede corregirse intraoperatoriamente, habitualmente a causa de una resección incompleta de la parte posterior de la articulación del tobillo: revisión y resección de las superficies articulares y de todos los obstáculos para prevenir la traslación anterior.
• Excesiva resección de las superficies articulares provocando un síndrome de pinzamiento lateral: osteotomía de acortamiento del peroné.
• Paciente impredecible: botina de yeso en carga hasta la consolidación ósea completa.
Resultados
Se han valorado los resultados, retrospectivamente, de 50 artrodesis de tobillo (48 pacientes) intervenidos entre el uno de enero de 1994 y el 31 de diciembre de 1998. Tres pacientes no pudieron ser localizados y cinco a pesar de la insistencia no acudieron a los controles. La revisión se pudo realizar en 40 pacientes (24 varones, 16 mujeres) con una edad media de 52 años (34-68 años) y con un seguimiento medio de 5,6 años (4,8-7,6 años). Los resultados se valoraron según la escala de la AOFAS7. Esta escala incluye la evaluación del dolor, de las actividades de la vida diaria, del perímetro de marcha, del patrón de la marcha, del grado de movilidad del retropié, de la estabilidad, y de la alineación; es decir, parámetros sujetivos, clínicos y funcionales. 35 pacientes presentaban artrosis postraumática, tres artrosis idiopática, y dos artrosis neuropática. En 28 pacientes se detectó una mala posición del tobillo que requería corrección, 20 pacientes con deformidad en varo (fig. 11). Fue necesario injerto de hueso esponjoso en 15 pacientes, y en doce injerto tricortical para corregir la deformidad. En un paciente con deformidad en equino fue necesario el alargamiento percutáneo del tendón de Aquiles. En 32 pacientes se colocó la botina flexible de artrodesis, permitiendo la carga total. Dos pacientes usaron su propio calzado deambulando en carga parcial durante 6 semanas. En 6 pacientes se colocó una botina de yeso de carga prescribiendo deambulación en carga parcial durante 4-6 semanas. No se objetivaron complicaciones serias tales como infección tisular profunda, osteítis o ausencia de consolidación ósea (tabla 1). Tan solo en un paciente afectado de enfermedad de Charcot-Marie-Tooth se detectó, a los 5 años, una pérdida de la corrección de unos 15º que acabó con una deformidad en varo (tabla 1). La presencia previa de artrosis en la articulación subastragalina se detectó en 25 de los 40 pacientes, y 16 pacientes también presentaban artrosis en la articulación astragaloescafoidea. En el seguimiento se apreció un agravamiento de la artrosis subastragalina en 5 de los 25 pacientes, y de la articulación astragaloescafoidea en dos de los 16 pacientes. En la mayoría de los pacientes la artrosis de las articulaciones vecinas no progresó (fig. 12).
Figura 11. Radiografía de una mujer de 43 años realizada a los 7,3 años de la artrodesis, que se practicó para corregir una deformidad severa en varo > 25º. Se puede apreciar la perfecta posición del retropié.
Figura 12. Evolución de la artrosis preexistente en las articulaciones vecinas: la artrosis preexistente permaneció invariable en > del 80% de los pacientes durante 5,6 años tras la cirugía. Progresión de la artrosis en la articulación subastragalina (SAG) en 5 de los 25 pacientes y de la articulación escafoastragalina (EAG) en dos de los 16 pacientes.
En la figura 13 se muestra la aparición de artrosis de las articulaciones vecinas en pacientes que previamente no presentaban alteración. Una incorrecta alineación, a pesar de ser menor que en el preoperatorio, se detectó en 7 de los 40 pacientes durante el seguimiento. Perímetro de marcha ilimitado o ligeramente limitado en 29 pacientes. Ausencia de dolor en distancias > 1 km en 10 pacientes; solo un paciente presentaba dolor en distancias < 1 km. La valoración quirúrgica por parte de los pacientes fue excelente o buena en 34, y satisfactoria o pobre en 6 pacientes.
Figura 13. Aparición de artrosis de las articulaciones vecinas tras la artrodesis: pacientes sin afectación previa desarrollaron artrosis de la articulación subastragalina (SAG) en un 13%, y de la articulación escafoastragalina (EAG) en un 12,5%.
Las radiografías funcionales de la articulación de Chopart mostraron un rango de movilidad medio de 26º. Los resultados de la escala AOFAS mostró que el 52,5% obtuvieron unos resultados excelentes, el 30% buenos, el 10% satisfactorios y el 7,5% pobres. Todos los pacientes presentaron una mejora subjetiva y objetiva (fig. 14): la media preoperatoria de 32 puntos se incrementó en 86 de los 100 puntos en el seguimiento.
Figura 14. Resultados de la escala AOFAS pre y postoperatoriamente.
Correspondencia
Dr. Thomas Endres
Klinik für Unfall- und Wiederherstellungschirurgie
Universitätsklinikum Carl-Gustav-Carus
der Technischen Universität Dresden
Fetscherstraße 74
D-01307 Dresden
Tel.: (+49/351) 458-2806; Fax: -5807
Correo electrónico: thend64@aol.com