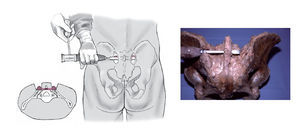
Estabilización mínimamente invasiva del anillo dorsal en lesiones de tipo C.
Indicaciones
Lesiones del anillo pélvico tipo C tanto uni- como bilaterales:
- inestabilidad transinfisaria-transacra
- inestabilidad transinfisaria-transacroilíaca
- inestabilidad transpúbica-transacroilíaca
Contraindicaciones
Fracturas en la infancia.
Fracturas conminutas del ilion.
Pacientes con tejidos cutáneos o superficiales en malas condiciones y/o infección local.
Las fracturas sacras con déficit neurológico no son una contraindicación debido a que pueden ser descomprimidas por distracción y estabilizadas en una posición neutra a través de la fijación con placas.
Técnica quirúrgica
A través de dos incisiones verticales cortas se realiza una osteotomía -resección de la espina ilíaca posterosuperior bilateral. Se realiza una tunelización de la musculatura de la espalda hasta el lado contrario. Medida para una placa de reconstrucción de 4,5 mm. Doblado de la placa a la altura del cuarto orificio sobre unos 70º. Introducción de la placa y doblado del extremo. Ocupación de los orificios con tornillos de esponjosa. Refijación del fragmento óseo sobre la placa con tornillos de pequeños fragmentos de esponjosa. Resultados
Se trataron 34 pacientes de una media de edad de 42,6 años en el intervalo entre 1998 y 2005 con el método descrito, siendo 18 pacientes politraumáticos. En 28 pacientes se estabilizó también el anillo anterior y en 11 de esos pacientes se realizó esta técnica como primer paso de una intervención en dos tiempos. Se pudieron reexplorar 25 pacientes tras un promedio de 17 meses clínica y radiológicamente.
Las radiografías convencionales tras un año mostraron muy buen resultado en 16 pacientes (máximo desplazamiento del anillo posterior pélvico < 5 mm) y un buen resultado en ocho pacientes (desplazamiento 5-10 mm). En dos pacientes se dio una pérdida de reducción en el primer año postoperatorio pese a una muy buena reducción en el postoperatorio inmediato (desplazamiento < 5 mm) mientras que el desplazamiento de un paciente fue < 10 mm en la radiografía final y 19 mm para la otra. Un paciente presentó una infección tardía a las 11 semanas postoperatorias que se curó con la retirada de material y
el desbridamiento de la herida. En otros dos pacientes las cabezas de tornillo que fijaban el fragmento óseo protruían y se retiraron a la 10a semana postoperatoria. El curso ulterior de estos pacientes fue sin incidencias. En un paciente se retiraron los implantes al quinto mes postoperatorio por una sensación de frío y de calor que no se objetivaba en tejidos blandos. Las placas se retiraron en seis pacientes tras curar la fractura y la inestabilidad, es decir a los 9-12 meses de promedio; en el resto de casos las placas se dejaron in situ.
El tratamiento de las lesiones dorsales del anillo pélvico sigue siendo controvertida como nunca. Las razones residen en las difíciles relaciones anatómicas, la falta de conocimiento de los mecanismos patogénicos y la biomecánica de estas lesiones, publicaciones de complicaciones intra y postoperatorias y los malos resultados.
La fijación externa aislada sólo se puede considerar como opción viable para el tratamiento definitivo de fracturas inestables pélvicas en casos excepcionales ya que ofrece una menor estabilidad biomecánica que la fijación interna y las posibilidades de reducción y fijación no son tan buenas17, 29. Por contraste, se han descrito varias técnicas de fijación interna posterior de fracturas dorsales inestables de anillo pélvico en posición supina o prona.
Los métodos más comunes fueron estabilización con barras transiliacas1,5-10, 13, 16, 25, 31, placas posteriores del sacro 1, 15, 18, 31 con placas pequeñas, placas dobles de la articulación sacroilíaca (SI) desde anterior con el abordaje de Olerud 9, 14, 19, 26, el atornillado percutáneo de la articulación sacroilíaca3,14, 11, 12, 28 y la estabilización espinopélvica de fracturas de sacro inestables23, 24.
La estabilización en puente del anillo posterior pélvico con barras roscadas transilíacas ofrece, en comparación con otros sistemas de osteosíntesis, una mayor rigidez y una mayor resistencia al esfuerzo1, 10, 16, 25 a cambio de un menor riesgo de lesiones neurológicas iatrogénicas en la región del sacro. Como única desventaja la alta fuerza de compresión sobre la cortical lateral del ilion con una fuerza descompensada sobre un área de hueso pequeña que podía fracturar el fragmento de hueso osteotomizado con la consiguiente pérdida de estabilidad. También se ha de mencionar la posibilidad de ruptura de la aguja guía en el trayecto de más de 15 cm. Por tanto es exigible si se puentea bilateralmente la articulación sacroilíaca una retirada de material. Esta técnica tampoco permite ninguna posibilidad de descompresión en las fracturas de sacro con déficit neurológico.
Las placas posteriores de sacro están principalmente indicadas en las fracturas de sacro. Por razones anatómicas no existen habitualmente suficientes puntos de anclaje por lo que puede ser necesario un cambio de táctica o la ayuda de procedimientos de fijación interna ilioilíaca. Las fracturas transalares con un pequeño fragmento lateral o las fracturas conminutas requieren un pontaje ipsilateral de la articulación sacroilíaca para obtener anclaje del implante. Existe un riesgo aumentado de colocación incorrecta de los tornillos en los agujeros sacros o en el canal medular con el consiguiente aumento de riesgo de lesión neurológica. Por otro lado este procedimiento permite la descompresión neurológica y permite una visión directa de la fractura. En caso de lesiones C1 no se debe puentear la articulación sacroilíaca indemne; raramente es necesaria la retirada de material.
Las indicaciones para una doble placa desde anterior corresponde a un abordaje tipo Olerund cuya primera ventana coincidiría con el abordaje ilioinguinal tipo Letournel –menos frecuentemente se utiliza el abordaje transperitoneal como parte de una laparatomía– y sería la ruptura de la articulación sacroilíaca y las fracturas-luxación transilíacas de la articulación sacroilíaca. Las fracturas sacras con pequeños fragmentos también se pueden tratar pero es necesario que el sacro esté intacto para servir como anclaje medial. La ventaja de este método es la reducción segura y el anclaje obtenido por un procedimiento abierto. Por tanto la estabilización adicional del anillo pélvico anterior no precisa el recolocado del paciente. Este método es susceptible de complicaciones dado la cercanía del tronco lumbosacro y el riesgo asociado de lesión iatrogénica neurológica. El riesgo de lesión del nervio obturador sólo se da si se da un abordaje erróneo intramuscular del iliopsoas; el riesgo de lesión del nervio femorocutáneo se da ocasionalmente en casos de variaciones anatómicas del trayecto de dicho nervio9. A menudo sangran las venas transóseas y el plexo venoso presacro con lo cual la visión del campo quirúrgico se puede complicar.
Otra posibilidad más dentro de las técnicas mínimamente invasivas en la estabilización del anillo dorsal de la pelvis es el atornillado transiliosacro percutáneo bajo control escópico. Como principal indicación tienen la rotura aislada no desplazada de la articulación sacroilíaca dado que las técnicas mínimamente invasivas tienen escaso margen para realizar una reducción. Otra indicación la constituyen las fracturas transforaminales de sacro aunque presentan un trayecto muy corto para el tornillo medialmente al foco de fractura por lo que se asocian con una proporción mayor de desplazamiento secundarios11. Las posibles complicaciones de este procedimiento por otro lado técnicamente exigente son la colocación incorrecta del tornillo destacando las lesiones de raíces S1 y S228 y de los vasos glúteos4. El atornillado guiado transiliosacro SI bajo control TAC o con navegación suponen un desarrollo de la técnica mencionada con el objetivo de reducir las complicaciones por mala colocación del tornillo3, 30.
Una estabilización espinopélvica se indica en caso de fracturas verticales de sacro, especialmente en las fracturas transversas del sacro superior23 (“fractura del saltador suicida”). En estos casos y tras la reducción abierta o cerrada entre los pedículos L4 y L5 y la parte posterior del ilio o del ala lateral del sacro se colocan implantes espinales24.
Principios quirúrgicos y objetivosReconstrucción duradera de un anillo pélvico a ser posible simétrico y con una reducción anatómica tras una lesión inestable mediante la colocación de una placa estable de manera mínimamente invasiva y una movilización precoz del paciente.
Ventajas- Se puede utilizar tanto en lesiones uni- o bilaterales.
- Técnica respetuosa con partes blandas y con alta esta-bilidad.
- Ningún problema desde el punto de vista de hematomas retroperitoneales2, 4, 8, 11, 20-22, 27 dado que en esta técnica no aparecen las hemorragias ex vacuo ni el re-sangrado en el espacio retroperitoneal como se daba en el tratamiento de las lesiones del anillo pélvico posterior con el paciente en decúbito supino.
- Procedimiento sencillo quirúrgico con un riesgo pequeño sobre todo en cuanto a lesiones neurológicas.
- En caso de lesiones unilaterales es obligado puentear también el lado sano.
- Ocasionalmente es necesaria la retirada de material.
- Debido a ser un procedimiento mínimamente invasivo las posibilidades de reducción son escasas.
- Mayor riesgo de lesiones de partes blandas en compa-ración con la estabilización a través de un abordaje ventral.
- Lesiones del anillo pélvico tipo C tanto uni- como bilaterales:
– Inestabilidad transinfisaria-transacra
– Inestabilidad transpúbica-transacra
– Inestabilidad transinfisaria-transacroilíaca
– Inestabilidad transpúbica-transacroiliaca
- Fracturas en edad pediátrica.
- Fracturas conminutas del hueso ilíaco.
- Pacientes con piel o tejidos blandos con malas condiciones a nivel dorsal.
- Riesgos quirúrgicos generales.
- Riesgo de lesiones de vasos o nervios (cutáneos), hemorragias posteriores.
- Infección del hueso o de las partes blandas circundantes.
- Lesiones por decúbito o necrosis cutáneas en caso de encamamiento prolongado.
- Importancia del tratamiento postoperatorio.
- Radiografías completas de pelvis.
- TAC de la pelvis.
- Antibiótico de profilaxis en una sola dosis 30 min. antes de la intervención (cefalosporina de segunda generación).
- Caja básica AO.
- Placas de reconstrucción de pelvis de 4,5 mm de longitudes de once a quince orificios.
- Tornillos de esponjosa de pequeños y grandes fragmentos.
- Escoplo e impactador.
- Escopia.
- Anestesia general.
- Mesa de quirófano estándar.
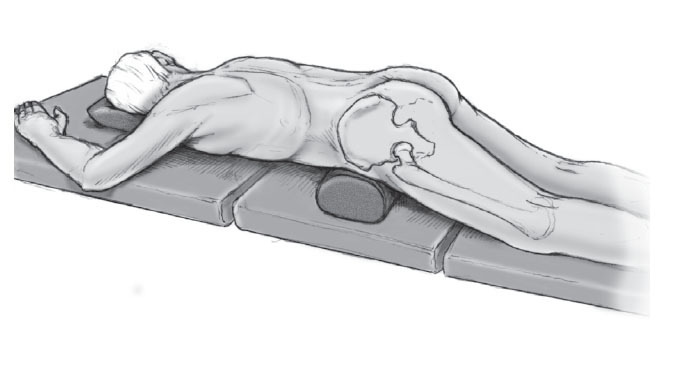
- Decúbito prono en una posición simétrica estándar con acolchado de la pelvis mediante un rollo de talla de aproximadamente 20 cm de diámetro bajo la pelvis.
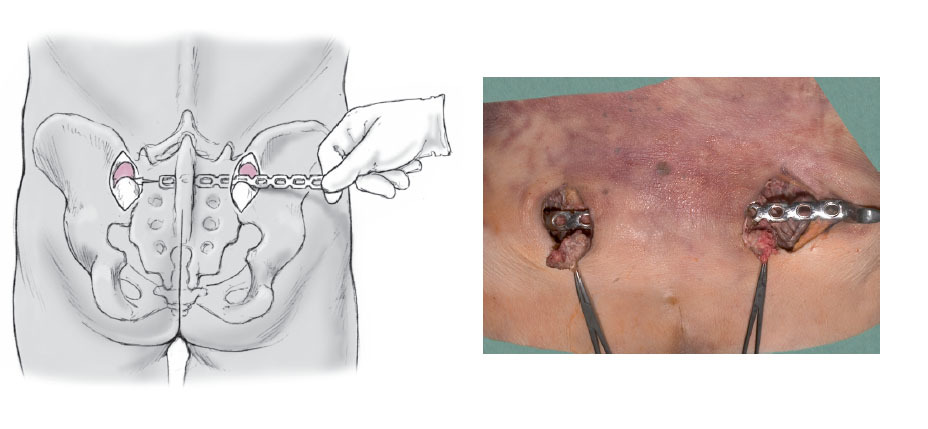
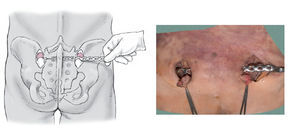
Figura 1 El paciente se coloca decúbito prono. Se coloca una talla enrollada de unos 20 cm de diámetro soportando la pelvis de tal manera que haga más accesible el abordaje. Tras el lavado estéril y el entallado, mediante la ayuda de escopia se localizan las espinas ilíacas posterosuperiores y se marcan con rotulador.
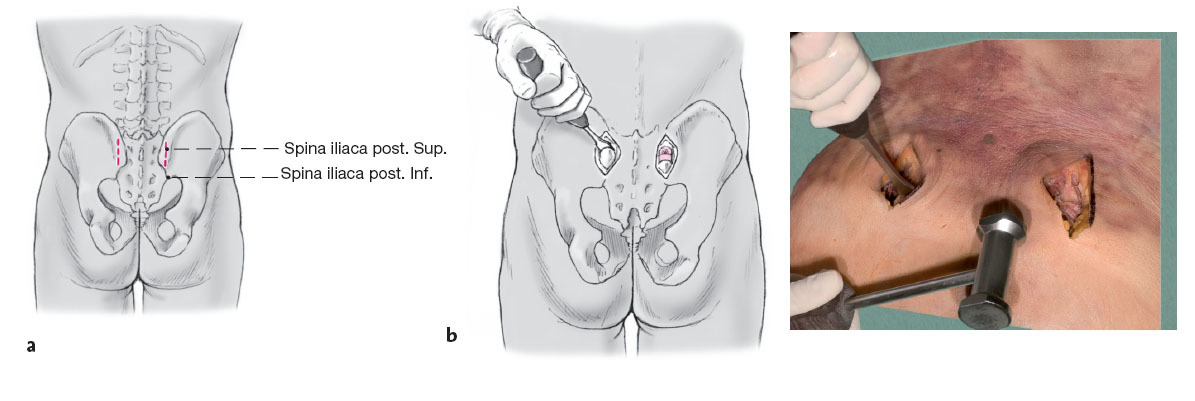
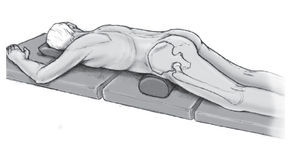
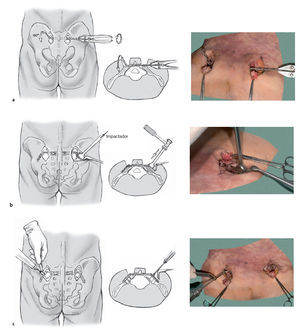
Figura 2a y 2b A través de una incisión cutánea vertical de unos 4 cm de longitud sobre la espina ilíaca posterosuperior (a, b) se accede a la musculatura glútea y de la espalda que se rechaza exponiendo así la espina ilíaca posterosuperior. Durante la separación de la musculatura glútea en el margen externo de ilio se pueden producir hemorragias procedentes de los ramos terminales de la arteria glútea superior que se pueden controlar sin dificultad mediante compresión local o electrocauterio. Con un escoplo de 1,5 cm se osteotomiza la base de la espina ilíaca posterosuperior para preparar el lecho de la placa obteniendo un fragmento óseo del ancho de la placa más o menos en forma de cubo dado (b). La osteotomía no debe ser más profunda de 1,5-2 cm para que la placa quede dorsal.
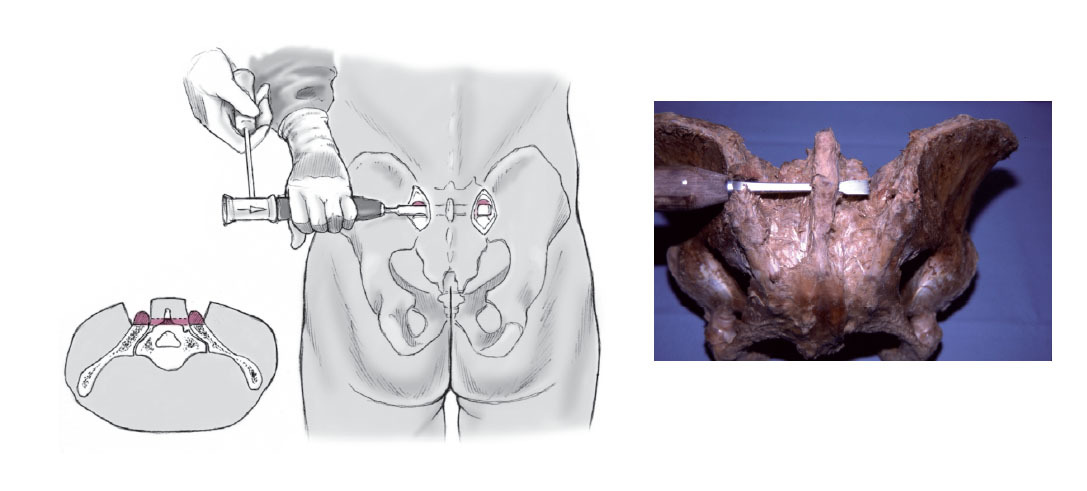
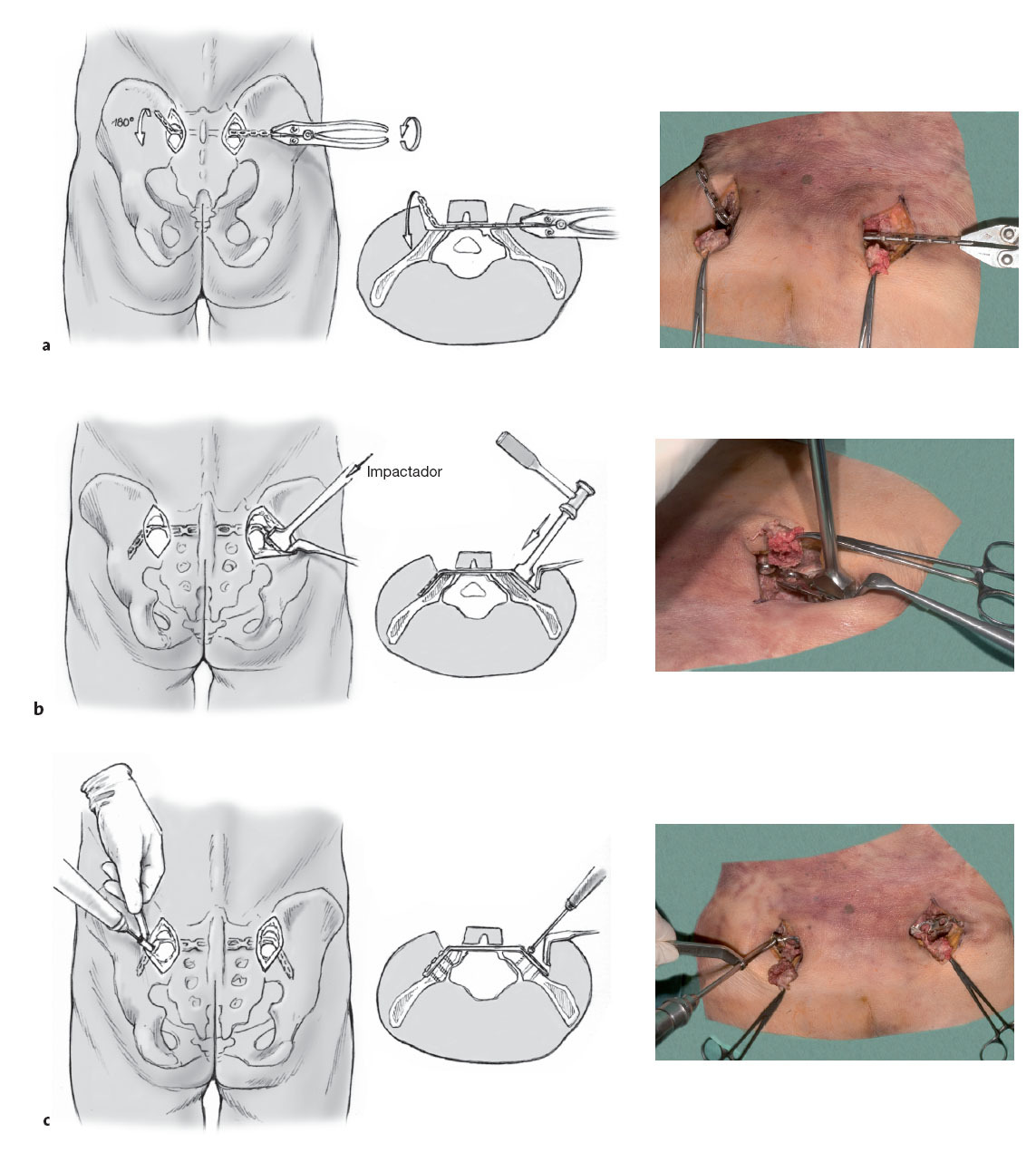
Figura 3 La musculatura de la espalda se tuneliza desde el lado del operador hasta el lado contrario con un escoplo. En este gesto es a veces necesaria una osteotomía a nivel de la Crista Sacralis. El túnel y consiguientemente la placa deben ser horizontales para que la placa descanse sobre el sacro.
Figura 4 Se introduce a modo de prueba una placa de reconstrucción de pelvis de 4,5 mm de la longitud elegida (entre 11 a 15 orificios) a través del túnel. Aquí es determinante la elección de la longitud. Una placa demasiado larga en un abordaje mínimamente invasivo puede no acoplarse a una superficie ósea, una placa demasiado corta puede no permitir el mínimo anclaje de tres tornillos en cada lado.
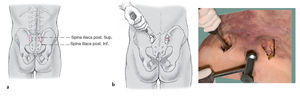
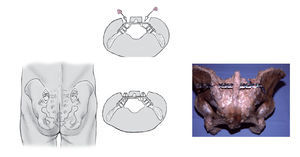
Figura 5a a 5c Tras elegir la longitud de la placa se dobla la placa en la zona del cuarto orificio con dos pinzas dobladoras unos 70º. Entonces se empuja la placa desde el lado no lesionado y se gira 180º de forma axial (a). El otro extremo de la placa a continuación se dobla con el martillo e impactador para que ambos extremos de la placa se adapten bien a la parte externa del hueso ilion (b). Entonces y tras perforar se colocan los tornillos de la placa de medial a lateral bilateralmente con de tres a cuatro tornillos (c). Los tornillos de esponjosa de grandes fragmentos de espira continua y una longitud de 30-45 mm se colocan de forma perpendicular a la placa y obtienen una buena presa en las dos corticales del hueso ilion.
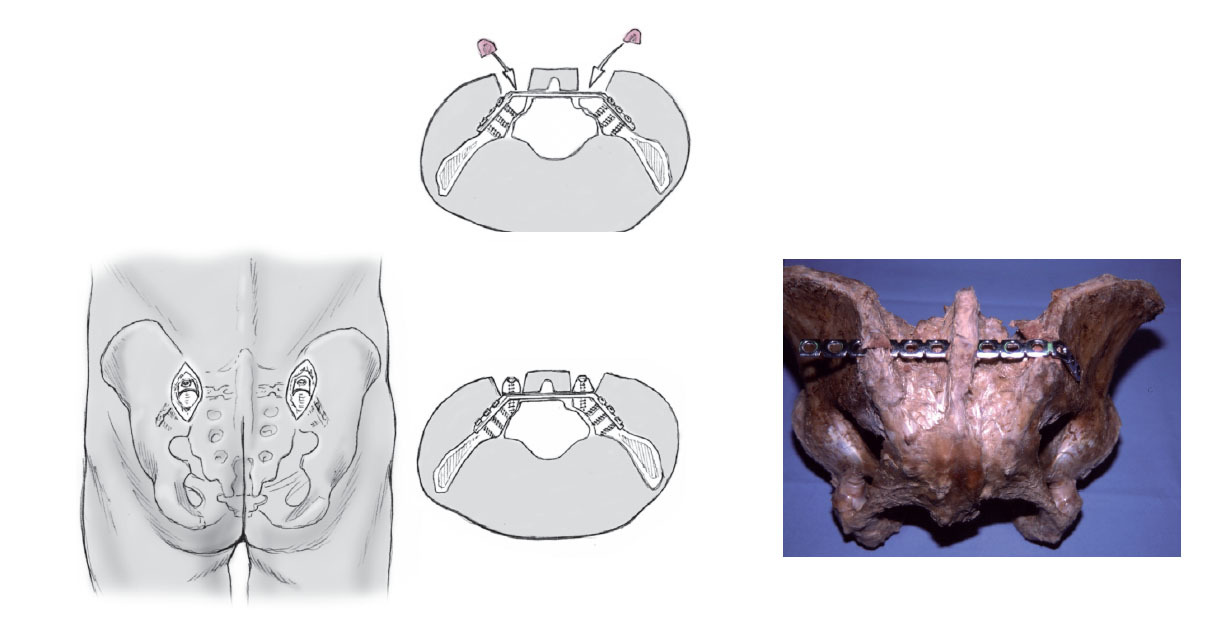
Figura 6 El fragmento óseo osteotomizado se fijará con un tornillo de esponjosa tras haber fijado la placa a su sitio definitivo. El tornillo se puede aplicar aprovechando un orificio en la placa o al menos al lado de ella. En todo caso la cabeza de tornillo no debe protruir para evitar molestias postoperatorias. Según el tamaño de la pelvis los seis orificios centrales de la placa quedan libres con lo cual se mantiene el contorno de la pelvis. A través de la reducción y estabilización del anillo anterior de la pelvis por regla general se obtiene una simetría correcta. La diástasis residual que pueda quedar en el anillo posterior se puede reducir al colocar la placa dorsal y atornillarla a la parte no lesionada con lo cual a través de tensionado sobre la placa puede completarse la reducción. Incluso se puede fijar la placa en distracción en casos de déficit neurológico e impactación en fracturas de sacro transforaminales. En esos casos la placa no se dobla tanto en el lado lesionado para que no se acople tanto sobre el hueso. Al traccionar del tornillo se obtiene a través del arrastre del sacro una distracción en la zona de la fractura.
Por regla general las lesiones inestables tipo C se colocan en decúbito supino y se reducen y se estabilizan quirúrgicamente bajo control escópico a nivel de la región anterior de la pelvis. A continuación se gira el paciente y se realiza la estabilización posterior mínimamente invasiva. Aún así existe la opción de una estabilización primaria dorsal con placas reduciendo mediante la tracción de la extremidad o mediante un distractor.
Tratamiento postoperatorio- Como se trata en la mayoría de los casos de pacientespolitraumáticos se recomiendo una estancia de 1-2 días en observación.
- Profilaxis de la trombosis con heparina de bajo pesomolecular hasta la movilización completa durante 10-12 semanas.
- Profilaxis antibiótica durante 48 h.
- Una persona con alteraciones a veces graves de partesblandas en la zona del sacro no puede yacer en el postoperatorio en una cama rígida sino que precisa un apoyo blando. Asimismo la herida se ha de cuidar rápidamente mediante cambios posturales para colocar al paciente de lado y descargar la herida. En caso de infecciones de la herida o alteraciones de la cicatrización se recomienda un desbridamiento quirúrgico. En caso de alteraciones de la cicatrización extensas o infecciones importantes llegando a la sepsis se ha de retirar el material de osteosíntesis siguiendo las reglas básicas de la cirugía en sepsis.
- Movilización sentado en la primera semana postope-ratoria.
- El resto de movilización depende entre otras cosas delas lesiones asociadas ya que más de la tercera parte de nuestros pacientes son politraumatizados. En caso de relaciones estables y dependiendo del dolor se puede iniciar carga parcial con bastones de 15 kg. a partir de la segunda semana postoperatoria. Sólo a partir de la décima semana postoperatoria se autoriza la carga total.
- En pacientes jóvenes, delgados, con escaso riesgo quirúrgico, buen estado de partes blandas y a petición del paciente se puede plantear una retirada de material a partir de 6-9 meses para posibilitar la recuperación la elasticidad fisiológica de la pelvis. Basándose en este hecho plantear una retirada de material más tarde no tiene sentido.
- Reducción insuficiente en el plano AP; este sentido dedesplazamiento no se aprecia en escopia. Para evitar la desalineación y tras la TAC preoperatoria es recomendable abordar primero el anillo anterior y reducirlo y estabilizarlo primero. A continuación y con un abordaje mayor se puede reducir de visu el anillo posterior.
- Los desplazamientos craneocaudales y las diástasisson por contra fácilmente apreciables y por regla general se pueden manejar mediante la manipulación de la placa, de la pierna, o directamente en la pelvis.
- Lesiones de las raíces sacras por excesiva compresiónen fracturas de sacro transforaminales.
- Lesión del plexo lumbosacro durante la reducción ce-rrada.
- Aflojamiento de los implantes en hueso de escasa ca-lidad. Por lo general se obtiene una buena presa incluso en hueso osteoporótico.
- Condiciones desfavorables para la anestesia debido ala posición prona en pacientes politraumáticos y en cirugía de urgencia.
Se intervinieron 34 pacientes con lesiones tipo C de la pelvis (clasificación AO: 18 pacientes con lesión C1, nueve con C2, y siete con C3) en una media de edad de 42,6 años en el intervalo 1998 a 2005 con la técnica descrita (figuras 7 y 8); En 18 casos (53%) se trataba de pacientes politraumáticos sobre todo con lesiones craneales o con lesiones severas de tórax. En 28 pacientes (82%) se estabilizó quirúrgicamente el anillo anterior. En once casos se pudo abordar bilateralmente el anillo dorsal previa estabilización con placa del anillo anterior. En 17 casos se pudo realizar la placa dorsal tras girar el paciente en la misma sesión en la que previamente se había realizado la placa anterior. Recolocar al paciente en quirófano supuso 20 minutos tras inducción de la anestesia. El tiempo quirúrgico de promedio para colocar la placa dorsal fue de 82 minutos (46-98 min).
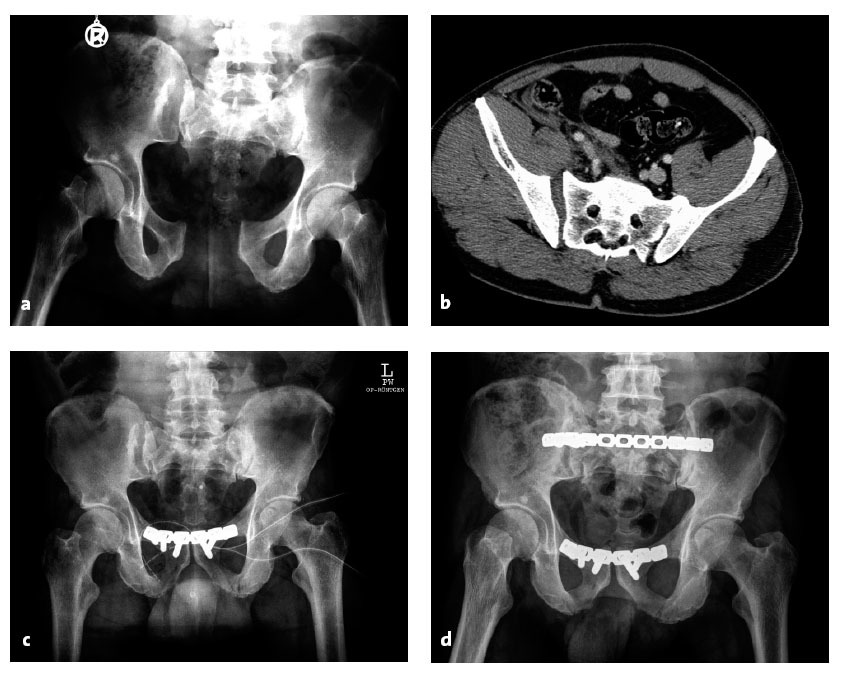
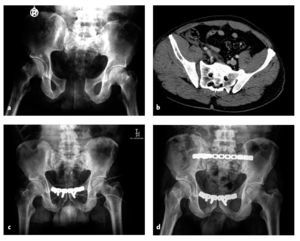
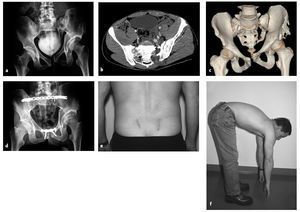
Figuras 7a a 7d Inestabilidad transinfisariatransacroilíaca tras precipitación de altura. Proyección AP (a). TAC en la unidad de urgencias (b). Control radiológico tras colocación de placa en la sínfisis. La interlínea SI derecha aún aparece ampliada (c). Control evolutivo a los dos años. El material de osteosíntesis se retiró a petición del paciente (d).
Figuras 8a a 8f Inestabilidad transinfisaria-bitransacra. Proyección anteroposterior (a). TAC en la unidad de urgencias (b). Reconstrucción tridimensional (c). Control a los doce meses postoperatorio. Estado tras embolización de la arteria sacralis lateralis (d). Cicatrices dorsales quirúrgicas (e). Arco de movilidad (f).
Veinticinco de los 34 pacientes pudieron ser reexplorados clínica y radiológicamente (proyección anteroposterior de pelvis y oblicuas inlet y outlet) tras un promedio de 17 meses. Los nueve pacientes restantes se tuvieron que trasladar para seguimiento a hospitales cerca de su domicilio y no estaban disponibles para valoración.
El desplazamiento vertical promedio en el anillo dorsal fue de 11 mm, el máximo desplazamiento fue de 35 mm. En 33 pacientes se pudo corregir a un desplazamiento inferior a 10 mm, reducirlo y fijarlo; no se dio un aflojamiento de los implantes. En un caso se dio un desplazamiento de 22 mm, posteriormente no se dio una pérdida de corrección.
En la valoración postoperatoria con radiología convencional tras un año en 25 pacientes se dio un buen resultado en 16 pacientes (máximo desplazamiento en el anillo posterior < 5 mm) y un resultado satisfactorio en ocho pacientes (desplazamiento 5-10 mm). En dos casos se dio una pérdida de corrección tras un resultado muy bueno postoperatorio (desplazamiento < 5 mm), en un caso < 10 mm y en otro caso de 19 mm.
Un paciente presentó a la 11 semana postoperatoria con una infección tardía que se curó tras la retirada de material y un desbridamiento de la herida. En otros dos pacientes fue necesario a la décima semana postoperatoria la retirada de los tornillos de la refijación de los fragmentos óseos de la espina ilíaca posterosuperior con anestesia local por protrusión de las cabezas de los tornillos. También en estos pacientes se dio después una evolución sin alteraciones. En otro paciente se retiraron los implantes a partir del quinto mes postoperatorio sin alteraciones evidentes de las partes blandas pero que sentía frío y calor extremo. En seis pacientes tras curación de la fractura y de la inestabilidad se retiró tras 6-9 meses.
En un paciente politraumatizado en la unidad de cuidados intensivos pese al clamp pélvico y a las varias embolizaciones persistía la hemorragia en la región glútea. Aquí en el contexto de una reintervención en que se retiró el clamp y se implantó una placa dorsal no se pudo intraoperatoriamente frenar la hemorragia y se consiguió tras una nueva embolización angiográfica. La fuente de sangrado fue una gruesa rama de la arteria glútea superior. Este paciente falleció unas semanas después en el contexto de un fallo multiorgánico por sepsis.
CorrespondenciaDr. Ralf Rosenberger Universitätsklinik für Unfallchirurgie und Sporttraumatologie Medizinische Universität Innsbruck Anichstraße 35 A-6020 Innsbruck, Alemania Tel.: (43/512) 504-80752; Fax: 27832 Correo electrónico: Ralf.rosenberger@uibk.ac.at