Notas preliminares
En la artrosis de rodilla existe un problema mecánico de base6. La deformidad juega un papel importante debido a la concentración de estreses sobre el cartílago articular. Se ha tratado la mala alineación en varo con múltiples técnicas. Jackson & Waugh en 19614 describen la osteotomía en cúpula inmediatamente distal a la tuberosidad tibial para corregir deformidades en varo y valgo. Wardle en 19628 publica los resultados de una osteotomía 10 cm distal a la tuberosidad tibial para gonartrosis en varo. En 1965 Coventry1, basado en el diseño original de Gariépy2, describe la osteotomía de cierre en cuña que tiene la ventaja de una alta tasa de consolidación debido a la gran superficie de contacto con hueso esponjoso, cercana a la articulación y cercana al origen de la deformidad. Las desventajas de esta osteotomía son el acortamiento, laxitud lateral, patela baja, aumento densidad del hueso subcondral, y offset metafisodiafisario que dificulta la posterior colocación de una artroplastia. La osteotomía en cúpula descrita por Maquet5 se realiza proximalmente a la tuberosidad tibial. Tiene como ventajas su precisión, ajustabilidad y estabilidad pero es técnicamente demandante precisando una osteotomía de peroné y puede provocar adherencias patelares con la consiguiente patela baja.
La osteotomía tibial de apertura medial3 ofrece la posibilidad para la corrección de la deformidad así como alargar la extremidad y proporciona mayor stock óseo. Produce un aumento de la tensión del compartimento medial, deja un área grande de hueso subcondral sin soporte, requiere un despegamiento importante de partes blandas y patela baja. Esto dificulta un subsiguiente exposición para la realización de una artroplastia de rodilla en un futuro.
La osteotomía oblicua de apertura en cuña de la tibia proximal que transcurre distal a la tuberosidad tibial evita estos problemas y a la vez permite la corrección del eje mecánico y permite una conversión simple a una artroplastia total de rodilla, debido a la ausencia a la ausencia de adherencias patelares con mayor facilidad para luxar la rótula. La placa y tornillos que fijan la osteotomía se colocan de manera que no precisan de su retirada para la colocación de una prótesis de rodilla estándar con vástago o quilla.
Ventajas
* Alineación y ajuste simple intraoperatorio.
* Riesgo mínimo de lesión del hueso subcondral.
* Se mantiene la cortical lateral que actúa a modo de bisagra a nivel de la articulación peroneotibial proximal.
* No se altera el tendón rotuliano.
* Realineación rotuliana con potencial disminución de la presión sobre la faceta interna.
* Consolidación a través de hueso esponjoso.
* No necesidad de osteotomía de peroné.
* La conversión a una artroplastia total de rodilla es más fácil debido a: 1) no cicatriz quirúrgica alrededor del tendón rotuliano lo que facilita la exposición quirúrgica; 2) no pérdida del soporte lateral de la meseta tibial; 3) no cambio en el balance ligamentoso, y 4) no necesidad de retirar el implante.
* Uso de una incisión quirúrgica que no es más que una extensión de la incisión estándar para una prótesis de rodilla.
Inconvenientes
* Colocación de una placa en la cara medial de la tibia.
* Necesidad de obtención de injerto óseo tricortical con las posibles complicaciones en el sitio dador.
* Imposibilidad para realizar traslación anterior del fragmento distal como propuso Maquet5 para poder descomprimir la articulación femoropatelar.
Indicaciones
* Sobrecarga del compartimento medial secundario a tibia vara y genu varo.
* Artrosis del compartimento medial.
* Consolidación viciosa tras una fractura de meseta tibial.
Contraindicaciones
* Fumador.
* Patología vascular de base.
* Poca cobertura de partes blandas.
* Osteomielitis (contraindicación relativa).
* Artrosis avanzada y sintomatología femoropatelar marcada.
* Artrosis compartimento lateral.
* Uso de AINE continuado: esta medicación debe suspenderse unas 2 semanas previas a la cirugía.
Información para el paciente
* Consentimiento informado.
* Riesgo de retardo de consolidación y de seudoartrosis.
* Necesidad de hospitalización.
* Uso de bastones.
* Alta hospitalaria al día siguiente.
* Descarga unas 4-6 semanas.
* Utilizar bastones hasta la 6ª semana. En este tiempo realizar una radiografía de control e incrementar la carga hasta la carga completa.
* Instrucciones por parte de un fisioterapeuta para realizar un programa de rehabilitación domiciliaria para la potenciación de musculatura cuadricipital y mejora de la movilidad.
* Posibles complicaciones en la zona dadora.
* Alta laboral a las 8-12 semanas.
Planificación preoperatoria
* Descartar posibles contraindicaciones para la cirugía.
* Estudio radiológico simple que incluye una placa larga en carga en proyección AP, axial de rótula y una proyección lateral estándar.
* Determinar el ángulo a corregir mediante la radiografía larga en carga.
* Pacientes con historia de enfermedad tromboembólica: administrar heparina de bajo peso molecular desde el tiempo de la cirugía hasta que el paciente sea deambulante.
Instrumental quirúrgico e implantes
* Placa especial para osteotomía tibial alta (HTO) de 6 agujeros de titanio (fig. 1; ENZTEC, 4/45 Sonter Rd, Christchurch, New Zeland).
Figura 1
Placa de 6 agujeros para osteotomía tibial alta.
* Instrumental quirúrgico de osteosíntesis estándar AO con broca de 3,2 mm, medidor y tarod.
* Regla estéril.
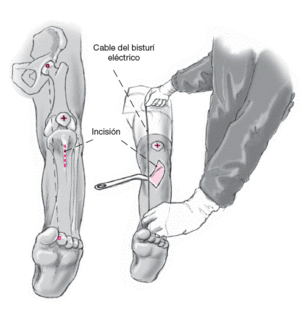
* Bisturí eléctrico con su cable que también nos ayudará para control del alineamiento de la extremidad.
* Hoja de sierra fina y afilada.
* Sierra oscilante.
* Intensificador de imágenes.
Anestesia y colocación
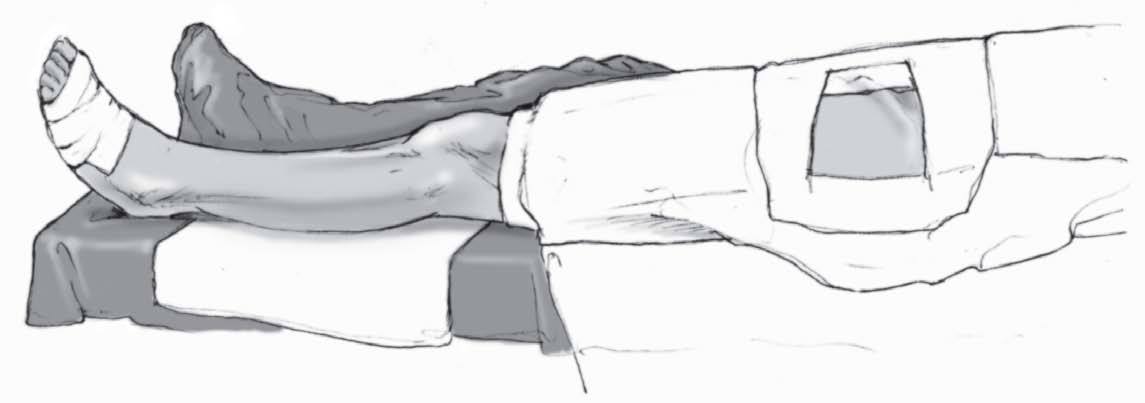
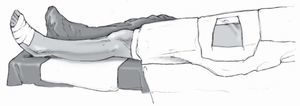
* Anestesia general.
* Decúbito supino con manguito de isquemia colocado en la parte alta del muslo.
* Tener en cuenta que la cresta ilíaca y el tobillo se palpe correctamente.
* Preparación de toda la pierna y de la cresta ilíaca con un campo estéril.
* Profilaxis antibiótica en el momento de inducción anestésica (cefamandol, 1 g en dosis única).
Técnica quirúrgica
Figuras 2 a 9
Figura 2
Después de una preparación estándar de la extremidad se entalla de manera que quede libre.
Figura 3
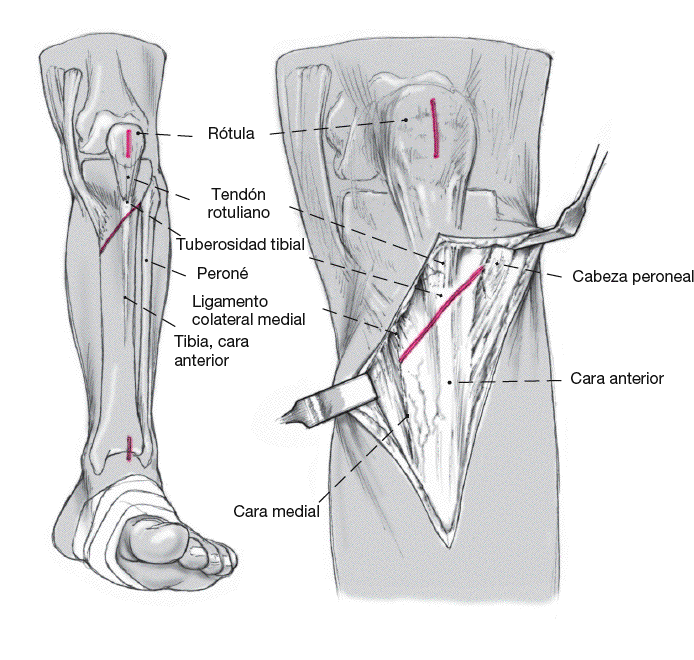
El centro de la cabeza femoral (dos dedos medial a la espina ilíaca anterosuperior), el centro de la rótula y el centro del tobillo se marcan con rotulador indeleble. El cable del bisturí eléctrico se utiliza para confirmar el eje mecánico de la extremidad que se encontrará medializado y poder así estimar la corrección obtenida. Se realiza una incisión de 12 cm desde la tuberosidad tibial hacia distal a lo largo de la cresta tibial. El tendón rotuliano se identifica con mínima disección de partes blandas.
Figura 4
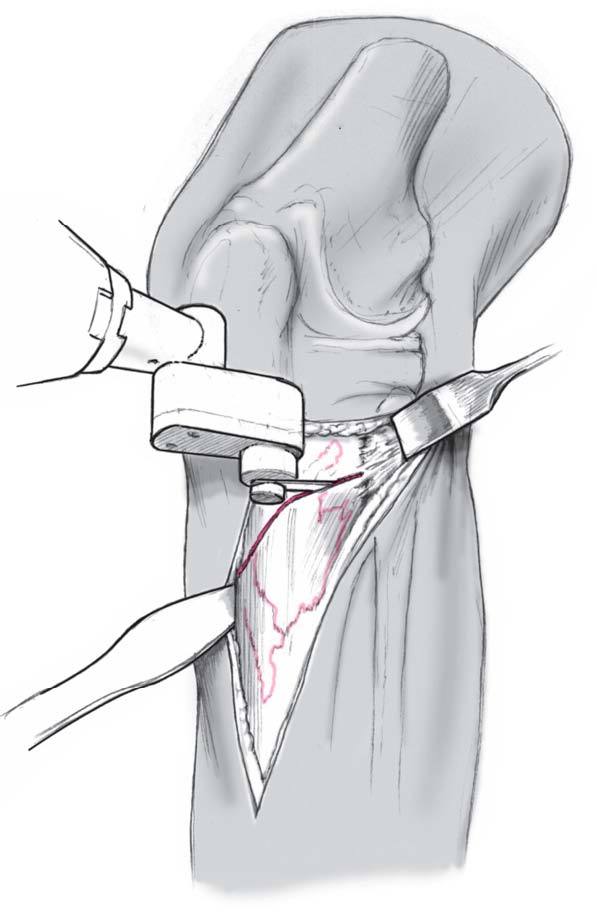
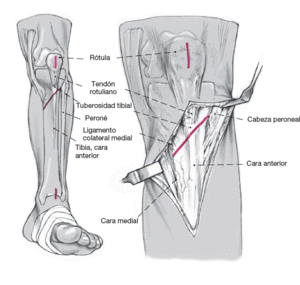
Se marca la línea oblicua de osteotomía sobre la tibia con el bisturí eléctrico. La osteotomía se inicia, en el plano sagital, distal a la inserción del ligamento colateral medial y por debajo de la tuberosidad tibial y se dirige proximalmente sin atravesar la cortical lateral. La línea de osteotomía forma un ángulo de 60º con el eje de la tibia. Finaliza en la metáfisis proximal tibial a nivel de la articulación tibioperonea proximal. La cortical lateral de la tibia se expone fácilmente y la osteotomía puede realizase con visión directa.
Figura 5
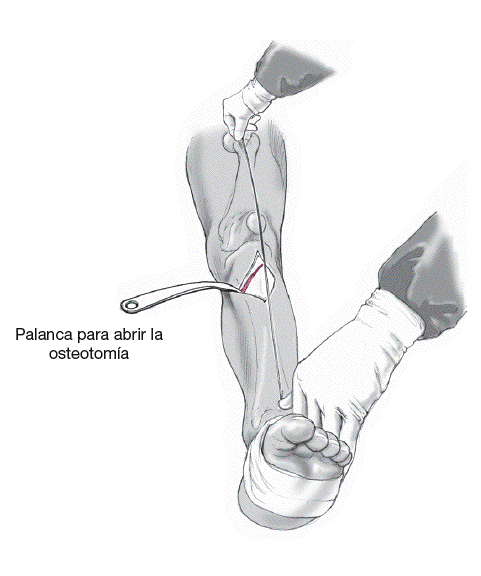
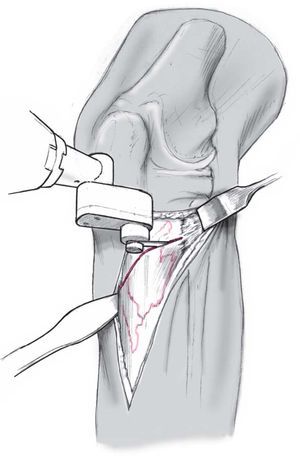
Se realiza la osteotomía con la rodilla a 30º de flexión en dirección anteroposterior y de medial a la lateral con una sierra fina. Las partes blandas posteriores se respetan exceptuando el ángulo posteromedial protegiéndose previamente con separadores romos. Debemos tener cuidado en romper la cortical posterior pero no la lateral. Si se rompe la cortical lateral deberá fijarse con un tornillo a compresión para evitar una infracorrección cuando abrimos la cortical medial.
Figura 6
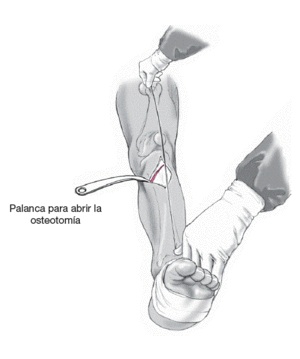
La osteotomía se abre medialmente con una presión manual suave y se coloca un instrumento romo en el hueco de la osteotomía manteniendo la apertura hasta conseguir el grado de corrección deseado confirmándolo con el cable del bisturí y la ayuda de las marcas cutáneas. Normalmente la apertura de la osteotomía es de unos 10-12 mm para obtener una corrección adecuada.
Figura 7
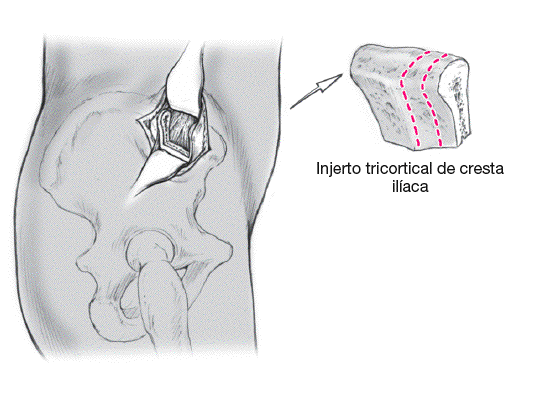
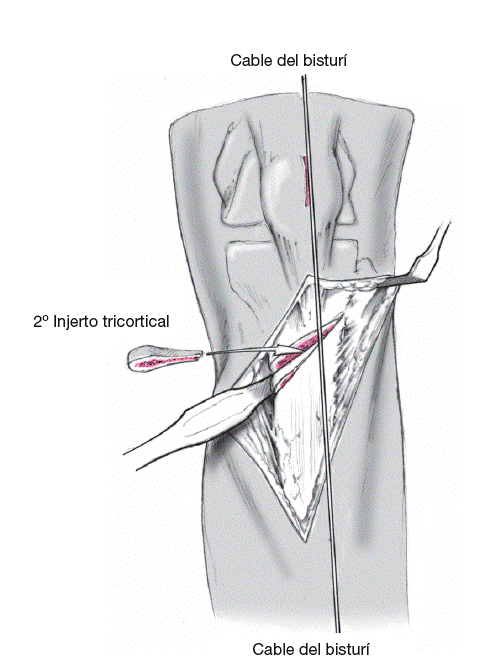
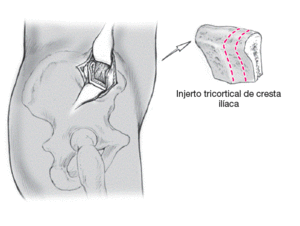
Se obtiene injerto de cresta ilíaca en forma de dos fragmentos tricorticales en cuña con el grosor adecuado según la apertura de la osteotomía. Se colocan en el foco de osteotomía con la parte cortical en el lado medial. Pueden usarse también sustitutos óseos en cuña (Triosite, Zimmer Corp, Warsaw, IN, USA) si se prefiere (modificado por Vienne7).
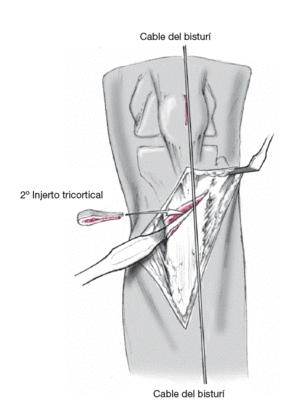
Figura 8
Los injertos se colocan en el foco de osteotomía y se comprueba la corrección del eje mecánico con ayuda del cable del bisturí eléctrico. Se puede realizar ajustes mediante presión manual suave abriendo el foco de osteotomía e introduciendo o retirando ligeramente el injerto óseo.
No precisa control radiológico pues la osteotomía se realiza para visión directa y la corrección se verifica con el cable del bisturí.
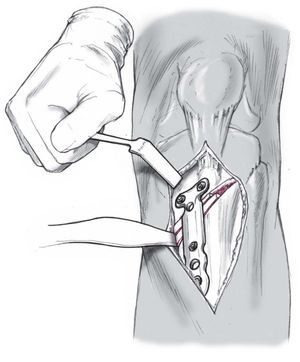
Figura 9
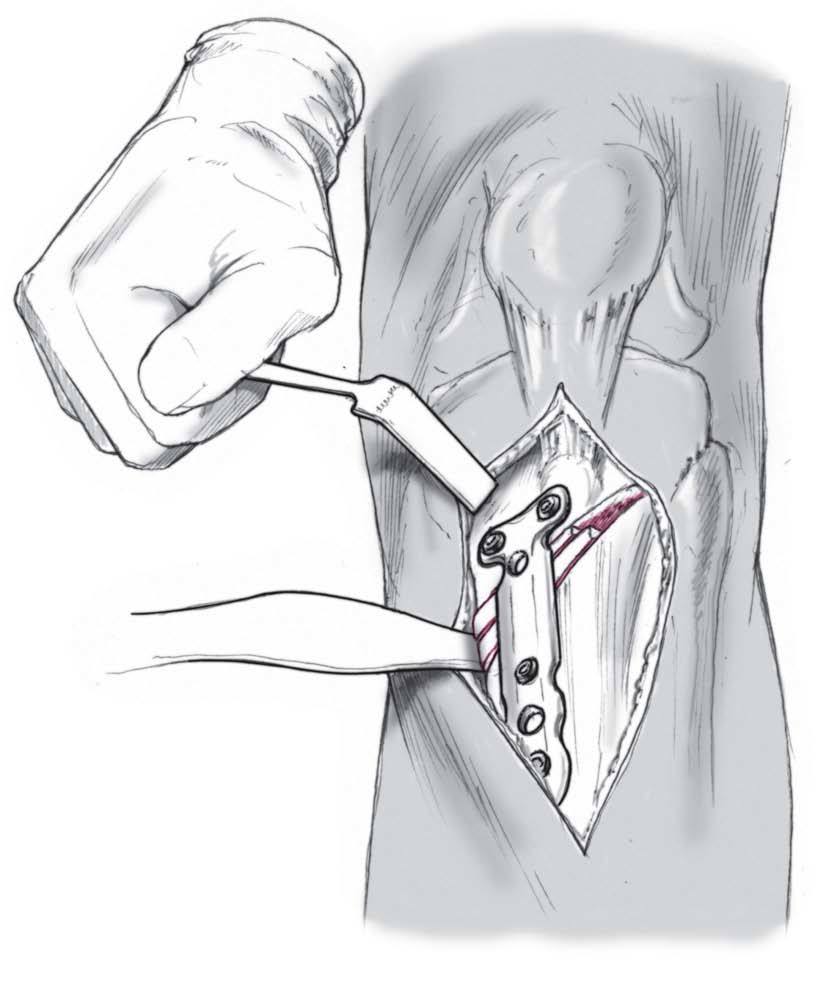
La placa es de bajo perfil y puede moldearse para ajustarse perfectamente a la cara anteromedial de la tibia y se fija con 4-6 tornillos siendo los proximales de esponjosa. Los tornillos proximales son unicorticales de esponjosa y los distales bicorticales.
Los tornillos proximales se colocan cercanos a la línea de osteotomía. Control final de la alineación y colocación adicional de hueso a nivel del hueco de la osteotomía para favorecer la consolidación.
Figuras 10a y b
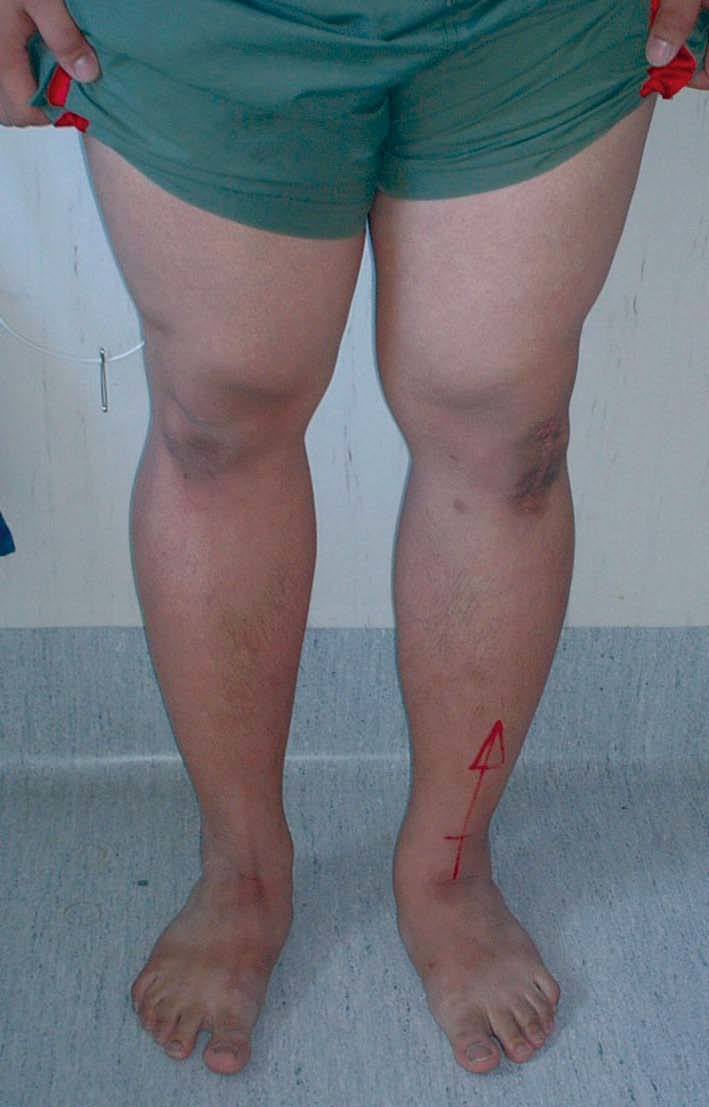
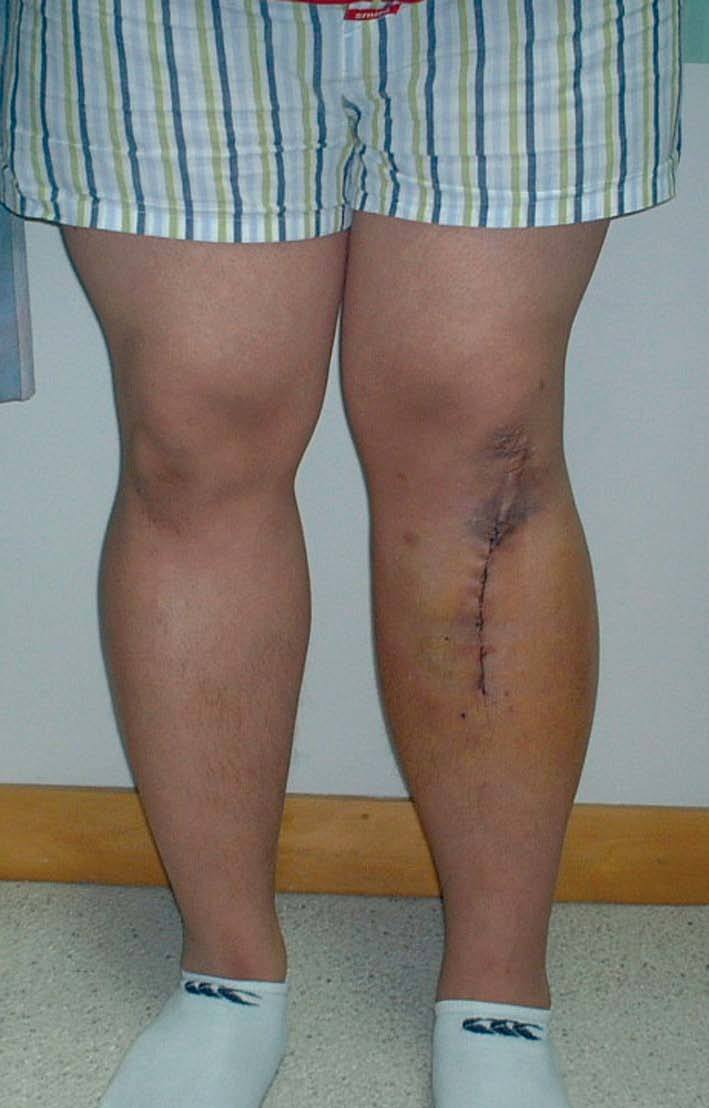
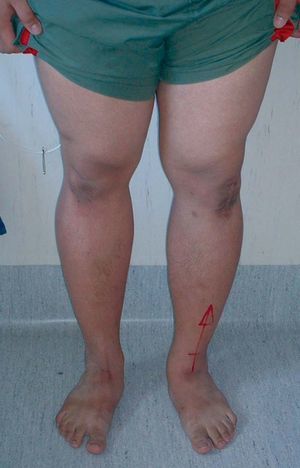
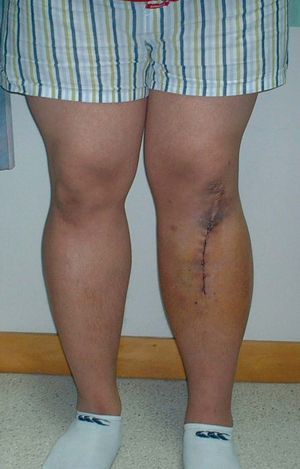
Un paciente de 23 años de edad de origen asiático con una rodilla en varo y una reconstrucción del ligamento cruzado anterior. Fotografías del preoperatorio (a) que muestra la deformidad en varo y una imagen a los 10 días del postoperaorio (b) que muestra una normoalineación.
Manejo postoperatorio
* Instruir al paciente para la realización de ejercicios activos con el pie y tobillo.
* Retirar el drenaje aspirativo al día siguiente.
* Movilizar al paciente con dos bastones de codo desde el primer día del postoperatorio. Descarga de la extremidad con la ayuda de dos bastones pero permitiendo el contacto pie-suelo durante 4-6 semanas. Ejercicios de tobillo y rodilla. No precisa ortesis.
* Inicio de carga parcial a las 4-6 semanas. Carga total a partir de las 8-10 semanas.
* Evitar AINE hasta que se evidencien signos radiológicos de consolidación a nivel del foco de osteotomía.
* No usamos de forma rutinaria medicación anticoagulante en pacientes de bajo riesgo.
* La realización de fisioterapia es opcional y se reserva para los pacientes que tienen dificultad para la movilidad de la rodilla y tobillo.
* Radiografía de control previamente al alta y a las 6 y 12 semanas para control de la consolidación.
Errores, riesgos y complicaciones
* Evitar el uso de hojas de sierra gruesas que producen más necrosis ósea por generación de calor en el foco de osteotomía.
* Asegurarse de no romper la cortical lateral pues actuará a modo de bisagra. Si este se rompe podemos colocar un tornillo a compresión para prevenir que se dilatase con la consiguiente pérdida de reducción.
* La parte proximal de la osteotomía debe finalizar en hueso corticoesponjoso.
* Una retracción excesiva de partes blandas puede conllevar problemas de cicatrización. Posibilidad de precisar injerto cutáneo.
* Retardo de consolidación o seudoartrosis con posible aflojamiento de la placa y desanclaje de los tornillos con necesidad de tratamiento quirúrgico.
* Infección superficial: desbridamiento quirúrgico y limpieza exhaustiva.
* Infección profunda: desbridamiento y antibioticoterapia.
Resultados
Desde 1998 hasta 2004, se han realizado 45 osteotomías tibiales altas usando esta técnica en 44 pacientes (32 hombres y 12 mujeres) por dos cirujanos (G.H., J.B.). La edad media en el momento de la cirugía fue de 48 años (31-66). Todos los pacientes estaban afectos de artrosis del compartimento medial con deformidad en varo. Todos los pacientes tenían una flexión mínima de 90º; el déficit de extensión pasiva nunca era menor de 15º. Cinco pacientes tenían un ligamento cruzado anterior y un paciente un ligamento cruzado posterior deficientes. En un paciente se intervinieron ambas rodillas.
Hemos usado injerto antólogo de cresta ilíaca en 29 ocasiones y sustitutos óseos en los 16 restantes. Todos los pacientes han sido controlados después de la cirugía en períodos regulares hasta la consolidación de la osteotomía.
Con un seguimiento medio de 30 meses (7-74 meses), 41 de 45 rodillas se han revisado con un control radiológico en carga y en placa larga y una valoración clínica mediante la escala de rodilla del Hospital for Special Surgery (HSS). Se recogieron notas clínicas de los 4 pacientes que no pudieron revisarse.
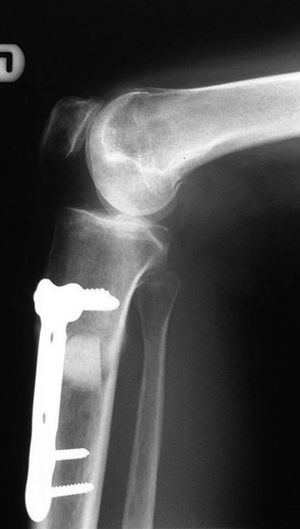
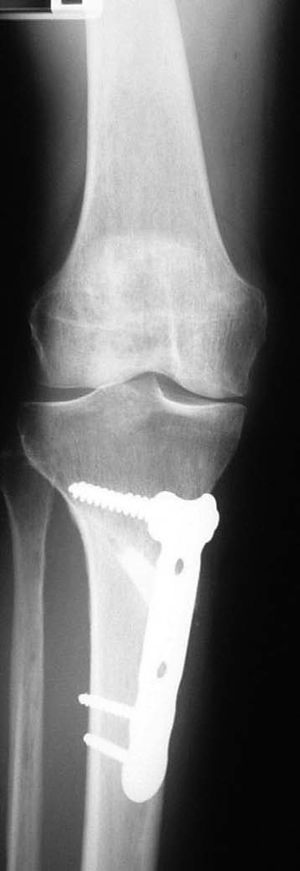
En el 77% de los pacientes se consiguió una corrección del eje femorotibial (figs. 10a-d). En los restantes la alineación estaba entre 2 y 5º.
Figuras 10c y d
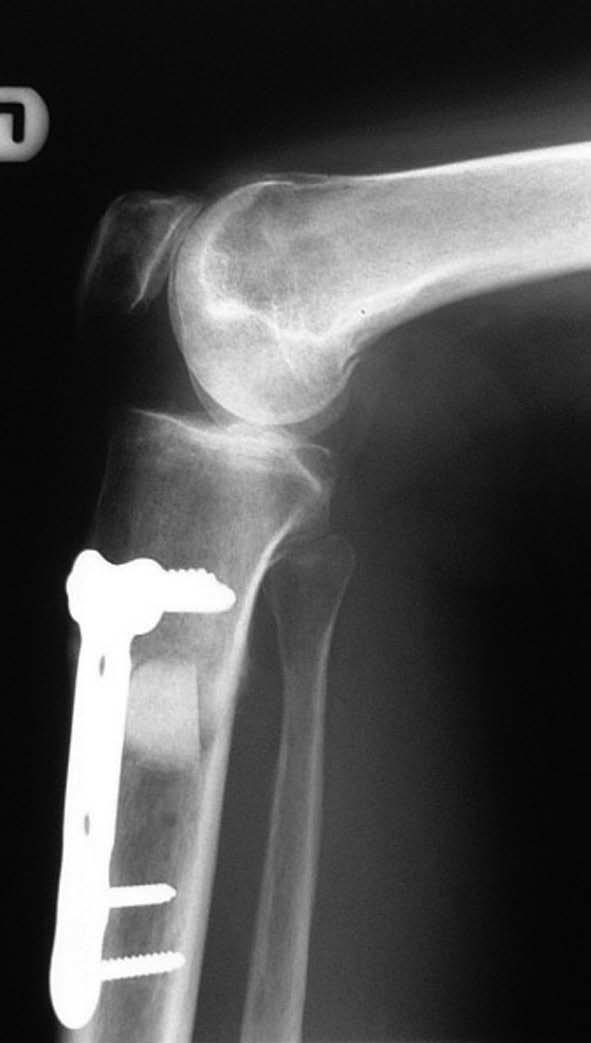
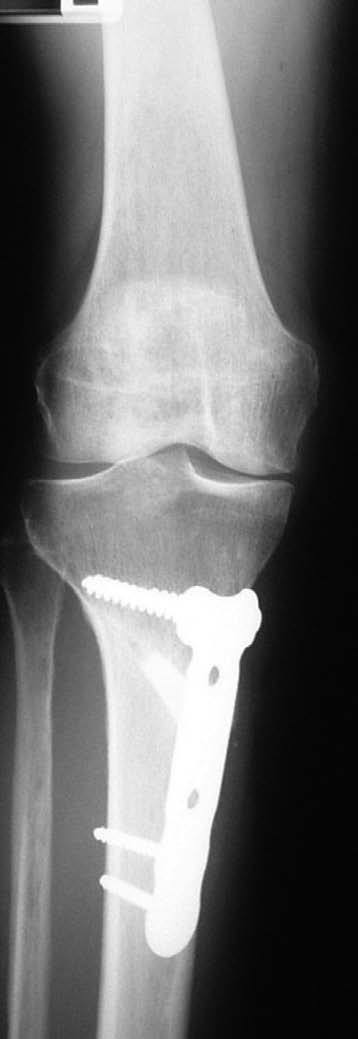
Radiología del mismo paciente a las 6 semanas del postoperatorio. Se usó sustituto óseo Triosite. Se evidencia signos de consolidación ósea.
El implante se retiró en 10 pacientes (22%) durante el seguimiento. No hubo casos de fallo del material pero en 2 casos hubo rotura de tornillos. Con un seguimiento medio de 30 meses hubo un tasa de reconversión a prótesis de rodilla de 2% (1/45).
Al final del seguimiento 90% de los pacientes tenían un HSS > 70, que significa un resultado bueno o excelente, comparado con la media de 42 puntos en el preoperatorio. Todos los pacientes recuperaron la movilidad preoperatoria y los pacientes volvieron a su vida normal a los 3 meses.
En 4 casos hubo rotura de la cortical lateral (tres intraoperatoriamente y un caso después de una caída). Un paciente presentó un retardo de consolidación de > 6 meses, y un paciente precisó una prótesis unicompartimental 6 meses después de la osteotomía.
En tres pacientes se evidenció una pérdida de corrección, que se asoció a lesión de la cortical lateral en 2 pacientes y a una caída por las escaleras con rotura también de la cortical lateral. Tres pacientes (6,6%) presentaron un retardo de consolidación (> 6 meses). En la revisión quirúrgica de estos casos se usó injerto de cresta ilíaca en 2 casos y sustituto óseo en otro. Una segunda revisión fue necesaria en un paciente. Al final todos consolidaron.
Ninguna osteotomía invadió la articulación. Todos los tornillos estaban bien colocados sin invadir la articulación.
No hubo lesiones vasculonerviosas.