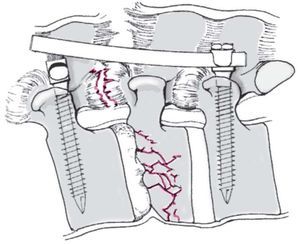
- Fractura del cuerpo vertebral y lesión ligamentosa.
- Deformidades cifóticas postraumáticas.
- Fracturas patológicas.
- Tumores.
Indicaciones relativas:
- Pacientes jóvenes con lesiones monosegmentarias.
- Pacientes con osteoporosis avanzada. Contraindicaciones.- Lesiones torácicas simultáneas o patología cardiopulmonar previa que contraindique la intervención. Técnica quirúrgica.- Abordaje anterior y posterior con:
* Reducción dorsal y estabilización con un fijador interno así como fusión interlaminar del segmento vertebral lesionado con esponjosa antóloga.
* Abordaje anterior toracoscópico con reconstrucción del pilar anterior con un implante de cuerpo vertebral que se puede distraer, fabricado en titanio (Synex®), y artrodesis intersomática con esponjosa autóloga y/o ß-fosfato tricálcico. Tratamiento postoperatorio.- Tratamiento funcional y movilización sin ortesis externa. Resultados.- Se trataron con el Synex® 50 pacientes consecutivos (29 hombres, 21 mujeres) con una media de edad de 43 años (20-77 años). La indicación más frecuente fue la lesión aguda (n = 36). Se realizó una reconstrucción monosegmentaria en 20 pacientes y bisegmentaria en 30 pacientes. La media de seguimiento fue de 19,5 meses (14-31 meses) en 41 pacientes. 18/33 pacientes reanudaron su trabajo habitual y 32/41 pacientes volvieron a sus actividades habituales recreacionales. 32/41 pacientes estaban asintomáticos en el momento del seguimiento o presentaban dolores ocasionales. 8/41 pacientes explicaban dolores importantes de espalda y uno explicaba dolores intensos tras un nuevo traumatismos después de la intervención. Se midió el dolor preoperatorio con la lesión reciente en una escala VAS de espalda (0-100 puntos, escala analógica visual, 19 ítems) con un resultado de 83,1 ± 20,2 (21-100). Tras el seguimiento se evidenció un promedio 63,8 ± 19,5 (25-99). La pérdida media fue de 19,3 ± 22,3. La media de corrección radiológica en pacientes con lesión reciente y con deformidades postraumáticas fue de 18,6 ± 10º y la pérdida de corrección fue de 2,1 ± 2,9º. No se observaron complicaciones relacionadas con el implante.
Notas preliminares
La estabilización posterior como concepto con un fijador de ángulo fijo se remonta a Magerl14 que defendía el fijador externo. Los siguientes diseños de Dick4 y Kluger y Gerner5 llevaron al fijador interno. La mayoría de los sistemas de fijación actual tienen en común el anclaje de tornillos transpedicular con presa en el cuerpo vertebral para luego solidarizarse a través de un elemento longitudinal con ángulo fijo. El sistema de tornillos pediculares que aquí empleamos (USS®, Synthes, Oberdorf, Suiza) fue diseñado originalmente para abordajes largos de corrección de escoliosis, pero se ha demostrado eficaz en el tratamiento habitual de fracturas vertebrales. En el sistema para fracturas con tornillos de Schanz (USS®; Synthes) la reducción se obtiene a través de la modificación del ángulo de las conexiones entre barra y tornillos que se puede predeterminar. Por el contrario en los sistemas de tornillos pediculares se da siempre un ángulo fijo recto de conexión entre las barras y los tornillos. Una desventaja de la reducción con el fijador interno es que se llega con facilidad a la sobredistracción del segmento puenteado. La ventaja que observamos en los sistemas de tornillos pediculares es la posibilidad de corregir desaxaciones en varias dimensiones, como pueden ser cifosis o listesis en un solo gesto quirúrgico.
A través de un abordaje anterior añadido se consigue un apoyo anterior y una fusión intersomática anterior segura que responda a las importantes solicitaciones de la columna anterior. Con ello se evitan algunas de las desventajas de la fusión por vía exclusivamente posterior7-9,19 como puede ser la pérdida de corrección.
Para el apoyo anterior y la artrodesis se han descrito múltiples técnicas con alo- y autoinjerto obtenido de diferentes regiones anatómicas. Un procedimiento muy extendido es la toma de un injerto autógeno bi o tricortical de la cresta ilíaca anterior. Una modificación consiste en añadir el uso de un implante anterior estabilizador2.
El implante de sustitución vertebral Synex® (Synthes) se utiliza desde febrero de1999. En la fase inicial de pruebas en dos series se comparó con la caja de Harm (MOSS; DePuy-Johnson & Johnson; 22 x 28 mm con anillos estabilizadores internos): se pudo demostrar un menor hundimiento del implante en el platillo vertebral y una mayor estabilidad bisegmentaria10,11.
El implante hueco de titanio se coloca con su mínima altura regulable en su lecho dentro de la columna. Un portador facilita la implantación. El Synex® se puede colocar al modo de un injerto de forma monosegmentaria entre una plataforma vertebral sana y un resto de la otra vértebra. Si no fuera posible preservar una parte suficientemente resistente de la vértebra se seleccionará un método bisegmentario colocando el implante entre las plataformas sanas de la vértebra caudal y cefálica. En casos excepcionales como pueden ser casos tumorales se dispone de implantes más largos para uso trisegmentario. Tras una colocación con un encaje perfecto, el Synex® se puede distraer hasta la altura deseada con un distractor especial. El sistema de cremallera autoblocante aguanta la altura conseguida y evita que se colapse el implante.
Para alcanzar la vértebra por delante y disminuir la morbilidad de la toracofrenolumbotomía13 se han diseñado diversos abordajes: la toracotomía lateral "profunda" abierta o videoasistida3 así como la toracocospia2. La exposición del segmento L2-L3 es posible en estos abordajes mediante una separación en el diafragma.
Principios quirúrgicos y objetivos
Reducción anatómica de la malalineación postraumática. Reconstrucción de la capacidad de carga del pilar anterior y utilización del principio del tirante para las estructuras dorsales. Fusión ósea del/de los segmentos lesionados con la mínima pérdida futura de corrección en el futuro.
En una primera fase, reducción por vía posterior, cuando sea necesario descompresión de estructuras nerviosas, fijación bisegmentaria con un fijador interno y fusión interlaminar de la zona de raquis lesionada con esponjosa autóloga.
En una segunda fase abordaje anterior, apoyo mono- o bisegmentario con capacidad de carga del pilar anterior mediante un implante de titanio de sustitución vertebral con capacidad de distracción. Se añade fusión intersomática que según sea la fractura se hará monosegmentaria. Posibilidad de descompresión completa del canal lumbar bajo visión directa.
Ventajas
Abordaje combinado
* Siempre es posible el abordaje posterior y la descompresión y estabilización posterior como alternativa de emergencia.
* Reducción completa de la desalineación segmentaria con ayuda de un fijador interno dorsal. La reconstrucción de los ejes de la columna desde posterior es más fácil de realizar y de controlar que desde anterior.
* Fusión dorsal y ventral (360º).
* Es posible un procedimiento en una o dos sesiones.
* Es viable un abordaje anterior endoscópico (toracoscópico).
Procedimiento toracoscópico
* Condiciones de visión extraordinarias para la preparación de los platillos vertebrales y (no obligatoria) descompresión.
* Disminución de la morbilidad quirúrgica.
Sustitución de cuerpo vertebral con Synex®
* Capacidad de carga inmediata en la reconstrucción anterior.
* Estabilidad mecánica superior a otros montajes debido a la distracción realizada sobre el implante vertebral sobre el fijador interno dorsal17. Este provoca una precarga en el pilar anterior que reproduce mejor la condición natural.
* A diferencia de otras técnicas no se ha demostrado una pérdida de corrección postoperatoria.
* Disminución de la morbilidad y de las complicaciones respecto a la toma de injerto óseo autólogo de cresta dado que no se toma un injerto estructural sino sólo esponjosa.
* Construcción de implantes simétrica del fijador interno y el Synex® a diferencia de otros implantes anteriores de colocación lateral con una carga asimétrica.
Inconvenientes
* Son necesarios dos gestos quirúrgicos con dos abordajes diferentes.
* Implante de titanio permanente.
* Hasta el momento no se tienen resultados a largo plazo.
* El abordaje endoscópico precisa gran despliegue técnico (equipo adicional, ventilación de un pulmón).
Indicaciones
* Lesiones inestables de vértebras torácicas y lumbares desde T4 a L5 con lesión del pilar anterior, en la que se puede prever una menor capacidad de carga y una alteración del disco intervertebral. De acuerdo con la clasificación de Magerl15 serían:
A1: fracturas acuñamiento en casos de cifosis importante con pérdida de altura > 50%.
A2.3: fracturas en pinza con muro posterior intacto.
A3: fracturas tipo estallido.
Tipos B y C: lesiones por rotación y distracción afectando la columna anterior en fracturas como las enumeradas arriba.
Contraindicaciones
* Lesión importante a nivel torácico que impida la ventilación de un solo pulmón.
* Enfermedades previas severas cardíacas o pulmonares.
* La edad avanzada es una contraindicación relativa.
* Pacientes jóvenes con una lesión monosegmentaria.
Información para el paciente
* Infección, alteraciones de la cicatrización.
* Trombosis, embolia; el riesgo aumentaría si existiera lesión medular.
* Pérdida sanguínea por lesión vascular, necesidad de transfusión.
* Lesiones de órganos internos.
* Desalineación persistente.
* Alteraciones funcionales, dolor.
* Implante de titanio permanente; posibilidad de retirada si se alcanza la consolidación ósea.
* Toma de injerto óseo autólogo de cresta o necesidad de sustituto óseo.
* Inestabilidad secundaria, desalineación.
* Lesión neurológica que puede llegar a la lesión medular.
Planificación preoperatoria
* Radiología de la columna afecta en proyección anteroposterior y perfil.
* Tomografía axial computerizada (TC) del segmento con reconstrucción biplanar.
* Exploración neurológica.
* Análisis sanguíneo y pruebas funcionales respiratorias.
* Rasurado de la zona quirúrgica inmediatamente antes y si hay mucha pilosidad.
* Enema de evacuación si la lesión es caudal a T12 para evitar la elevación del diafragma.
Instrumental quirúrgico e implantes
* Caja básica incluyendo escoplos, cucharas, gubias, punzones, curetas, impactadores, disectores.
* Electrocauterio bi- y monopolar.
* Intensificador de imagen de alta resolución.
* Instrumental estándar para la extracción de injerto óseo autólogo de cresta ilíaca y/o para el granulado del sustituto óseo de ß-fosfato tricálcico (p. ej., ChronOs®, Synthes).
Añadido al abordaje dorsal
* Separador automático o el sistema de separación de la herida Synframe® de Synthes.
* Instrumental de tornillos pediculares USS® (Synthes, fig. 1).
Figuras 1a-d
Sistema de tornillos pediculares USS®, implantes e instrumental.
a) tornillo pedicular de nueva generación (USS low profile®), los así llamados tornillos "dual core"con punta roma y diferentes diámetros de núcleo en la mitad anterior y posterior de la rosca; tulipa, tuerca.
b) El "persuader" fuerza a la barra a introducirse en el hueco del tornillo pedicular. La cánula se desliza sobre la cabeza del tornillo. Al apretar la tuerca se establece una conexión angular a 90º estable entre tornillo y barra.
c) Punzón para apertura de la cortical y buscador de pedículo.
d) Pinzas de compresión (arriba) y distracción (abajo).
Añadido al abordaje anterior
* Caja de instrumental básico de cirugía torácica.
* Synex® con instrumental (Synthes, fig. 2).
Figuras 2a y b
a) instrumental e implantes, a la derecha la pinza de distracción estándar para el procedimiento abierto, a la izquierda el prototipo de una pinza de distracción utilizable endoscópicamente (toracoscopia).
b) Visión en detalle del mecanismo de distracción de la pinza endoscópica (prototipo).
Añadido al procedimiento endoscópico
* Caja básica de endoscopia (p. ej., Karl Storz, Tuttlingen, Alemania): trócares metálicos (2 x 11 mm, 1 x 6 mm), pinza de Overholt, gancho de disección para electrocauterio monopolar, tijeras de disección, unidad de irrigación-aspiración de 5 mm (activada sobre una bomba), dos portaagujas.
* Instrumentos y material endoscópico disponibles: separador en abanico (Autosuture/U.S. Surgical, Tyco Healthcare, Tönisvorst, Alemania), endosuturas con clip (PDS; Ethicon, Johnson & Johnson, Hamburg-Norderstedt, Alemania). Si es necesario agente hemostático (p. ej., Tabotamp®, Ethicon, Johnson & Johnson).
* Instrumental óseo para toracoscopia con longitud de vástago de 300 mm (p. ej., Fehling Instruments, Karlstein): medidor de disco, gubias, pinzas, curetas, cucharillas, escoplos, ganchos de palpación, disectores.
* Bloques de prueba para comprobar de forma grosera el tamaño del defecto en la columna, 4-40 mm en pasos de 2 mm. (fabricación propia, también para cervicales).
* Distractor de uso endoscópico para el Synex® (basado en un prototipo del primer autor).
* Torre de video (p. ej., Karl Storz) con óptica de 10 mm/30º, sistema de cámara de tres chips, luz fría xenon, segundo monitor para el ayudante en video invertido.
* Brazo de robot articulado por voz Aesop 3000® (Computer Motions, Strasbourg, Francia) para guiar la cámara.
Anestesia y colocación
* Recuperador de sangre.
* Anestesia endotraqueal: en caso de procedimiento endoscópico tubo de doble luz con la posibilidad de ventilar un solo pulmón.
Figuras 3a-f
Instrumental para la cirugía endoscópica de columna.
a) Surtido de diferentes escoplos, disectores, ganchos de palpación; arriba del todo se aprecia el "escoplo de platillo" angulado.
b) Periostiotomos, cucharillas, curetas.
c) Portaagujas, pinzas de sutura mecánica.
d) Ganchos de coagulación, overholt, tijeras, trocares, óptica de 10 mm., tubo de irrigación aspiración, separador.
e) Gubias, punzones.
f) Bloques de prueba de confección propia para valorar el tamaño de los defectos de la columna, altura de los bloques de 4-40 mm. En pasos de 2 mm. (también sirven para la columna cervical).
Abordaje dorsal
* Colocación de decúbito prono tras la anestesia en la cama y después transferencia a la mesa por rotación.
* Colocación sobre soportes especiales con forma de cuña de inclinación hacia el interior de la mesa. Dos soportes se colocan por debajo de las axilas y dos soportes a la altura de las crestas ilíacas. Al colocar los dos soportes superiores se ha de tener cuidado en no lesionar los plexos braquiales. La cabeza se coloca sobre un soporte de gomaespuma con un hueco para la cara. Se posicionan las piernas y los tobillos sobre un soporte en cuña y unas toallas enrolladas (fig. 4a).
* La reducción con soporte ventral con el apoyo en cuatro puntos añadiendo además una acción de tracción que contribuye a corregir, en circunstancias ideales la desaxación en plano rotacional y anteroposterior. Exposición AP con control escópico y en plano de perfil, entallado del paciente y de la escopia.
* El cirujano y la instrumentista se colocan en el lado derecho de la mesa (correspondiente al lado izquierdo del paciente, fig. 4b).
Figuras 4a y b
a) Colocación en decúbito prono sobre soportes especiales para el abordaje dorsal.
b) Posición del equipo quirúrgico (de3).
Abordaje anterior
* Decúbito lateral derecho para las lesiones T9-T12 para toracotomía izquierda o toracoscopia. Decúbito lateral izquierda para lesiones T4-T8 para un procedimiento desde el lado derecho. No doblar la mesa. Soporte entre los brazos, sobre el sacro y la sínfisis. Almohadas entre los muslos, colchón de gel (fig. 5).
Figura 5
Colocación decúbito lateral para la toracoscopia; localización de los cuatro portales después de control escópico.
* El cirujano y la instrumentista se colocan dorsales al paciente.
* Para la toracoscopia el brazo se colocará a 90º de anteversión sin abducción sobre los soportes de brazo para asegurar la libertad de movimientos de los instrumentos de endoscopia. Posicionar el videomonitor de tal forma que la mirada del cirujano y el ayudante se crucen en el. Montaje del brazo del robot en las guías de la mesa a la altura de la cabeza en caso de abordaje izquierdo (T9-L2, fig. 6) y a la altura del tercio medio de los muslos dorsal para el abordaje derecho (T4-T8, fig. 7)
Figura 6
Colocación decúbito lateral para toracoscopia; posición de la torre de video y de la escopia en el procedimiento derecho para el abordaje T9-L2.
Figura 7
Decúbito lateral para la toracoscopia en el procedimiento izquierdo para el abordaje T4-T8; obsérvese la posición del brazo de robot "Aesop" ventral a la altura de los muslos.
Técnica quirúrgica
Figuras 8 a 22
Como ejemplo una lesión por distracción con un estallido completo craneal (B 1.2.1) de L1 con una instrumentación bisegmentaria y una artrodesis monosegmentaria dorsales asociada a una fusión intersomática por vía anterior toracoscópica.
Tipo y extensión de la instrumentación
Las siguientes instrumentaciones se han demostrado eficaces en el tiempo: en la charnela toracolumbar y en la columna lumbar se estabiliza de forma bisegmentaria, es decir se instrumentan las dos vértebras adyacentes a la lesionada con un par de tornillos; en caso de lesiones multisegmentarias o en caso de fractura del pedículo se pueden utilizar otros ajustes como pueden ser montajes asimétricos o largos. En caso de escasa resistencia del hueso, sobre todo por encima de T8, recomendamos ampliar la instrumentación una vértebra y utilizar dos pares de pedículos instrumentados por encima y debajo de la lesión; por ejemplo en lesiones rotatorias en el raquis torácico puede ser necesario instrumentar tres vértebras por encima y por debajo de la lesión. La estabilidad del montaje se puede aumentar si se añade a la instrumentación al menos uno de los pedículos de la vértebra lesionada. Nosotros aumentamos la instrumentación de las lesiones tipo C o cuando utilizamos el Synex® de forma rutinaria con un dispositivo transversal a causa de investigaciones biomecánicas de estabilidad en instrumentaciones bisegmentarias, ya que la resistencia a las fuerzas rotacionales se aumenta de forma significativa1.
Abordaje dorsal
Figura 8
Identificación del segmento lesionado mediante escopia. Incisión cutánea media sobre las apófisis espinosas de unos 12 cm. de longitud. Incisión paraespinal de la fascia toracolumbar con bisturí o con electrocauterio monopolar dejando un borde de fascia para luego poder suturar y para una coagulación dirigida de los vasos superficiales. Disección subperióstica de las apófisis espinosas de su musculatura con Periostiotomos de Cobb respetando las cápsulas articulares y la musculatura lateral con su inervación. Si existen lesiones del arco posterior y/o de las articulares se ha de tener especial cuidado en no empujar fragmentos al canal raquídeo. Sección de las inserciones tendinosas tensas de los músculos erectores del tronco con electrocauterio monopolar. Taponamiento temporal con compresas no desplegadas3.
Figura 9
Colocación de dos separadores ortostáticos o del Synframe® con separadores de Hohmann cortos, que se posicionarán laterales a las articulares. Se identifican los puntos de entrada
de los tornillos pediculares. Para la verificación de la altura y del trayecto de los tornillos pediculares usaremos el control escópico en perfil. La localización de los puntos de entrada
de los tornillos pediculares así como la convergencia consiguiente necesaria de los tornillos dependerá del análisis de la TAC preoperatoria3.
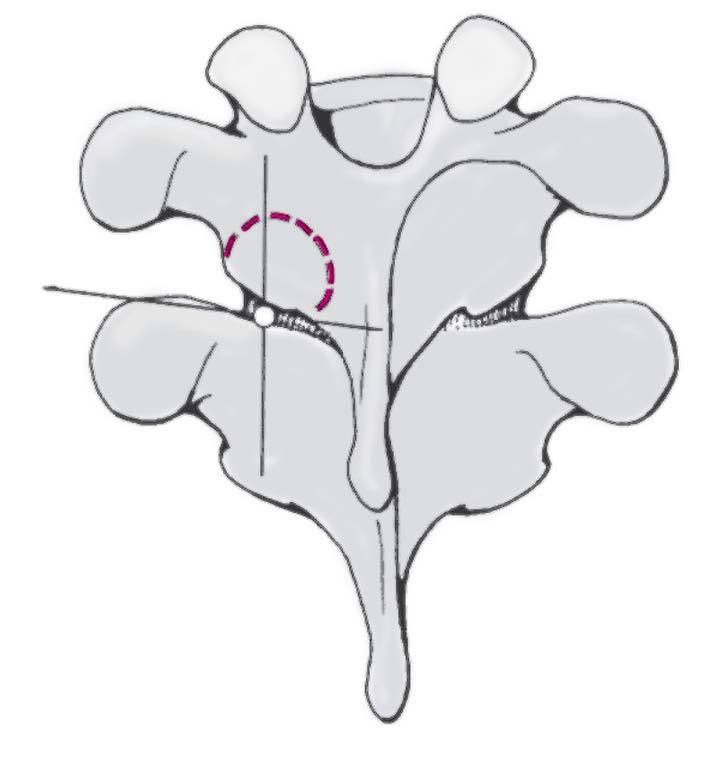
Figuras 10a-c
Como referencias de la entrada de los tornillos tenemos:
T1-T9: transición del borde superior de la apófisis transversa a la lámina, algo lateral respecto al "punto más profundo" en la visión axial (a).
T10-T11: un milímetro por debajo del borde inferior
de la articular craneal.
T12: en el processus mamilaris en la base de la articular craneal.
L1-L5: en el punto medio entre dos tangentes respecto al borde lateral de la apófisis articular superior y el borde lateral de la lámina y en el medio de línea en S bordeando ambas estructuras (b).
S1: tornillos convergentes entrando desde una fosita en el borde lateral de la base de la articular o tornillos divergentes entrando desde un punto más medial (c).
El punto de entrada elegido se abre con una gubia o con un punzón de forma económica. A continuación se abre el pedículo con un clavo de 3 mm en un mango en T o el instrumento de apertura del instrumental USS®. Con escasa fuerza con la mano apoyada o con un mango "con corbata" como seguro de no avanzar en exceso el clavo de forma incontrolada, se busca la vía de forma táctil. De forma alternativa se puede utilizar el buscador de pedículos del instrumental USS®. Las resistencias por topar con la pared del pedículo han de llevar a variaciones de la dirección. Para obtener la máxima presa del tornillo pedicular en la parte superior de la vértebra se ha de buscar la colocación paralela al platillo vertebral superior. En caso de duda se pueden añadir control escópico en proyección AP. Tras retirar el clavo el futuro canal del tornillo pedicular se palpa con una sonda con la que es fácil localizar perforaciones. Medición de longitud y colocación del tornillo pedicular de 5-6 mm torácico y 6-7 mm lumbar. Si es necesario se pueden realizar pequeñas variaciones de orientación que se efectúan con la prolongación del tornillo que es el mismo destornillador3.
Figuras 11a-g
Tras introducir todos los tornillos y especialmente en la zona torácica es importante resecar todo el tejido óseo alrededor de la cabeza de tornillo con una fresa especial; esto permitirá la colocación sin problemas de la tulipa. A continuación se cortan las barras a la medida previamente tomada y se conforman al perfil deseado; se fijan a los tornillos craneal o caudal a la lesión mediante la tulipa y la tuerca (a)3. La pinza especial empujabarra (Persuader) está configurada con una cánula y se coloca sobre el tornillo y el destornillador. Colocación del bloqueo de distracción sobre la pinza empujabarra (b)3. Al cerrar la pinza se bloquea la barra y se comprime contra el destornillador (c). Luego con ayuda de la pinza distractora se baja la barra hasta alcanzar el tornillo pedicular. Ahora se puede cerrar completamente la pinza con lo cual la barra se desliza a su lugar en el tornillo (d). Asegurar la barra en el tornillo bajando la cánula hasta la cabeza de tornillo. Esto se facilita con una palanquita a la que frecuentemente hay que ayudar con ligeros golpes con un punzón y un martillo (e). Tras retirar la pinza se coloca la tuerca y se aprieta. Para mejor reparto de cargas se va realizando esto en un lado y en otro de forma alternativa, con lo cual se descarta la mala colocación en este paso (f)3. A continuación montaje del dispositivo transversal tras medir la distancia sobre dos garras en las barras asegurando la estabilidad angular (g)3. El dispositivo se coloca a través de la lesión o un orificio en el ligamento interespinoso.
Figura 12
En caso de indicación de descompresión urgente desde dorsal dicho procedimiento se realiza tras colocar los tornillos pediculares. Resección de los ligamentos supra e interespinosos; tras ello colocación de una pinza distractora de osteotomía entre las apófisis espinosas. La entrada en el canal medular es simple por resección del ligamento amarillo con gubia o cureta. Si se quiere ampliar la ventana hacia craneal o caudal se puede utilizar punzones óseos de Hayek a demanda. Labrado lento del arco vertebral hacia craneal y viceversa. Exposición de
la dura a nivel dorsal y lateral así como de las raíces consiguientes. Mediante un separador de raíz se puede desplazar la raíz y el saco hacia medial y así poder identificar el disco y el muro posterior. Las posibles compresiones por fragmentos óseos se pueden resolver bien retirando el fragmento óseo con una gubia bien empujando el fragmento hacia el cuerpo con un impactor angulado que permita rodear el saco, todo ello bajo control escópico3.
Figuras 13a y b
Para obtener la fusión dorsal se cruentará cuidadosamente las láminas y apófisis espinosas del segmento a incluir en la fusión, todo ello con escoplo y gubia. Las articulaciones posteriores se abrirán con una pequeña gubia y se resecará el cartílago articular. El hueso esponjoso obtenido de las crestas ilíacas se depositará sobre las superficies cruentadas de
las vértebras a fusionar. Si se ha previsto una sustitución de cuerpo vertebral mono o multisegmentaria habrá que reservar algo de hueso para el abordaje anterior. Los chips no se han de fijar obligatoriamente sino que se pueden colocar a modo de cuñas entre las apófisis espinosas y las barras. Tras retirar los separadores ortostático se habrá de revisar la musculatura, pues después de un tiempo prolongado puede presentar fragmentos necróticos que se tendrán que resecar. Los separadores se tendrían que relajar durante la sección
de las barras y de su conformado, si es posible, dado que el grado de necrosis se ha relacionado con el total de tiempo de compresión.
Cierre de la herida por planos: tras colocar un drenaje de aspiración se cierra la fascia incluyendo no sólo la fascia de ambos lados de la herida sino también parte de la fascia insertada en el ligamento supraespinoso. Por regla general no es necesaria la colocación de drenaje de aspiración en los tejidos subcutáneos. Sutura de tejido subcutáneo y piel.
Figura 14
Antes de la antisepsia se identificará el nivel fusionado mediante control escópico y marcado del campo sobre el nivel lesionado o el cuerpo vertebral encima de la pared torácica
(para la L1 suele ser el 10º espacio intercostal). Dos espacios intercostales más arriba se marca el portal de la óptica. Aproximadamente un palmo más ventral se halla el portal del separador. El trocar para colocar el sistema de irrigación aspiración se colocaría a lo largo de una línea entre los otros dos portales.
Utilizando ventilación de un solo pulmón se colocan los cuatro portales con técnica de minitoracotomía. El portal de trabajo se abre sin trocar con una incisión cutánea de 3-4 cm. Los portales para la óptica y el separador se realizan con un trocar de 11 mm y el portal para el sistema de irrigación aspiración con un trocar de 6 mm. El tamaño de los portales ha de mantenerse pequeño a excepción del portal de trabajo para asegurar la presa de los trocares que además llevan un paso de rosca externo para facilitar dicha presa.
Figuras 15a y b
Colocación del campo quirúrgico en el monitor girando la cámara de tal manera que la columna aparezca horizontal. El separador rechaza la cúpula del diafragma hacia caudal de tal manera que podemos visualizar la inserción del diafragma en la charnela toracolumbar (a). La óptica y el cuerpo de la cámara se fijan en el brazo del robot. Ello permite zoom guiado por la voz, toma de fotos endoscópicas, y memoria de posiciones de la cámara. La incisión longitudinal de la pleura parietal se realiza con el electrocauterio con la punta en gancho empezando a medio cuerpo de T12 y siguiendo hacia caudal hacia el diafragma (b). Se expone el cuerpo de L1 con periostiotomo disecando los vasos segmentarios. Por regla general en fractura no hay excesivos problemas para diferenciar claramente el cuerpo lesionado del disco. A través de la palpación con un gancho se identifica el borde anterior de la vértebra con la aorta suprayacente y el borde posterior con el foramen y el pedículo fáciles de identificar.
Figura 16
Para asegurar la identificación correcta del nivel se recurrirá al control escópico en visión lateral. Se coagulan entonces los vasos segmentarios de la vértebra afecta y se seccionan.
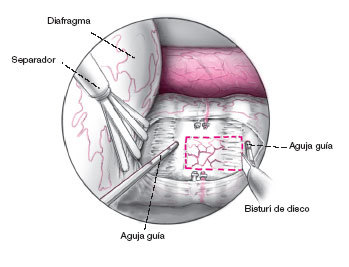
Se utilizan dos agujas guías para el marcaje del eje longitudinal del raquis. Cada una de las agujas se ubicará en las vértebras caudal y craneal que se incluirán en la fusión. Se trata aquí
de T12 y L1 y se colocan cerca del platillo caudal. La aguja guía craneal se situará percutánea aprovechando el espacio intercostal que queda "libre" entre la óptica y el portal de trabajo (procurando entrar por el borde craneal de la costilla para evitar lesionar los vasos intercostales) y se clava cerca del platillo caudal en T12. La segunda aguja se introduce dorsal por el portal de trabajo y se clava en el cuerpo de L1 cerca del platillo caudal (en caso de sustitución bisegmentaria se insertará en la T12 caudal y en la L2 craneal). Las agujas se sitúan siguiendo una dirección ventrodorsal justo en el centro del cuerpo vertebral con control escópico; antes se tienen que disecar los vasos segmentarios de las vértebras sanas para exponerlos. El monitor se configurará ahora de tal manera que los puntos de entrada de las agujas en los cuerpos vertebrales queden a la derecha y a la izquierda de la imagen lo que asegura una buena orientación. Incisión del disco en su parte media con el bisturí de disco justo bajo el borde inferior de T12; se disecan la parte anterior del annulus fibrosus junto con los ligamentos longitudinales anterior y posterior.
Figuras 17a y b
Con el escoplo de platillo se labra un cajón de marquetería en la parte fracturada de L1 (a) y se retirarán los fragmentos con gubia (b). Se respeta la pared posterior y el ligamento longitudinal anterior se protege dejando un segmento de 2-3 mm de hueso. La extensión sagital se orienta a la del Synex® (22 mm). La extensión longitudinal se orienta por la cantidad de hueso y disco resecado de la vértebra lesionada. Para la introducción del Synex® azul más pequeño son necesarios al menos 23 mm. Es importante tener en cuenta que caudalmente es preciso labrar con el escoplo una superficie lisa de carga paralela al platillo vertebral por lo cual es cardinal conservar dicho platillo. Se necesita conservar el máximo posible de la parte caudal de la vértebra. Normalmente es suficiente con un tercio de la vértebra. Si la conminución de la vértebra alcanza el platillo caudal de la misma se habrá de plantear en ese momento extender la fusión a bisegmentaria y ampliar hasta el platillo de L2.
Figura 18
Si se ha planificado una descompresión desde anterior, esta se realiza tras acabar el cajetín del implante. A la altura de la pared posterior del cuerpo se osteotomiza el pedículo con un escoplo; el acceso al fragmento de muro posterior se amplia con un pequeño punzón de Hayek. Se puede entonces retirar el fragmento hacia anterior, apartándolo del saco y resecarlo. Generalmente es fácil identificar el fragmento y retirarlo de tal manera que viendo la dura libre se puede renunciar a una mielografía de control. Si se da una hemorragia epidural profusa se puede intentar primero usar el electrocauterio bipolar y sino parches hemostáticos de colágeno siempre vigilando que no puedan comprimir el saco.
Figura 19
El platillo se libera cuidadosamente de tejidos blandos con cucharillas y curetas especiales de tal modo que se facilite la fusión; cruentado de los bordes vertebrales. La cavidad final no ha de presentar ya ningún obstáculo para la colocación final del implante en los planos sagital y axial.
Figura 20
Medición del defecto con bloques de prueba e intentos de colocación del Synex® con las pinzas al efecto; control de situación con la escopia. Se ha de prestar atención a la implantación en los ejes sagital y axial así como a la posición e inclinación de las superficies del implante en relación a los platillos vertebrales.
Figura 21
Se retira el Synex® y se rellena la parte opuesta con injerto óseo. Se ha de rellenar con cuidado el espacio entre las dos vértebras. Utilizaremos la esponjosa extraída de los restos de la vértebra. Si es preciso se utilizará esponjosa obtenida en el abordaje posterior. Tras retirar las agujas guía se vuelve a implantar el Synex® que se abre bajo control escópico con las pinzas distractoras específicas endoscópicas. Para un ajuste perfecto es mejor pequeñas distracciones hasta obtener contacto con las superficies de las vértebras y entonces realizar pequeños ajustes con ayuda de un impactor empujando con cuidado. Una vez acabada la distracción se bloquea el mecanismo de distracción a través de una pequeña apertura. Se comprueba con una pinza si el implante es estable.
Figura 22
A través del portal de trabajo se coloca injerto óseo autólogo de esponjosa cubriendo el implante con lo cual no es obligatorio rellenarlo de injerto. Sutura del diafragma y la pleura con sutura continua de PDS-endoclip. Se termina la ventilación de un solo pulmón. Colocación de un drenaje de aspiración torácico de 28 Ch. sutura de la fascia y la piel. Para el drenaje
de aspiración es suficiente una sutura cutánea.
Sutura del diafragma y de la pleura
Consideraciones especiales
* El sistema de tornillo pediculares USS® diseñado originalmente para el tratamiento de las desalineaciones del raquis, se ha demostrado también efectivo en el tratamiento de las lesiones agudas. El procedimiento descrito se puede realizar también con el sistema para fracturas. La reducción se efectúa entonces después de colocar las barras. Las garras especiales de los tornillos permiten la lordotización cambiando el ángulo entre los tornillos y las barras.
* El Synex® se halla disponible en diferentes inclinaciones de las plataformas de los extremos. La elección depende del ángulo final entre los platillos vertebrales tras la reducción en la vía posterior. En caso de fusión monosegmentaria es el único en que se admite el Synex® más pequeño con el ángulo de 0º, en caso de una fusión bisegmentaria en la charnela toracolumbar se dispone entre 0 y 10º de lordosis. Para sustituir entre la L3 y L5 se prevee un implante de 20º de lordosis. El pequeño implante verde para el raquis torácico presenta una cifosis de 5º.
* Incluso en lesiones que requerirían formalmente una sustitución bisegmentaria como puede ser una fractura estallido-cizallamiento, intentamos realizar una fusión monosegmentaria: si existe una vértebra caudal que ha de llevar carga con un clivaje, el Synex® se puede anclar en él. Si esto se demuestra inviable se realiza una fusión bisegmentaria.
* En caso de un abordaje derecho por encima de T9 los portales "arriba/abajo" se situarán a modo de espejo, es decir los portales de trabajo y del separador se colocan cranealmente respecto a los portales de la óptica y de la aspiración. Aquí el separador se precisará craneal para rechazar el pulmón colapsado del campo.
* Las lesiones de L3 o L4 se alcanzarán a través de una lumbotomía, mientras los de L5 se alcanzarán con un abordaje pararectal, retroperitoneal. Ambos abordajes permiten un procedimiento de forma mínimamente invasiva, videoasistido utilizando un sistema de separación especial (p. ej., Synframe®) en combinación con una videooptica y sistema de cámara.
* Dado que la cantidad de hueso obtenida de la resección en abordaje anterior suele ser insuficiente solemos realizar una mezcla 1:1 con ß-fosfato tricálcico. Nosotros no tenemos experiencia personal con esta mezcla pero las primeras publicaciones son significativas16,18.
* Es posible realizar toda la intervención en decúbito prono sin cambios de posición del paciente (fig. 23). La cirugía se realiza desde el lado a través de los portales toracoscópicos. Sin embargo si por una circunstancia inesperada se hace necesario el abordaje abierto el cambio postural se hace difícil. Un prerrequisito es una amplia experiencia en cirugía toracoscópica en decúbito lateral. Este procedimiento ofrece ventajas especialmente en las cirugías en tres tiempos (anterior-posterior-anterior).
Figuras 23a y b
Toracoscopia en decúbito prono para cirugía correctora: retirada de material a través de un abordaje dorsal; "liberación" toracoscópica desde anterior en una cifosis postraumática después de una estabilización posterior. Reducción y estabilización con una nueva instrumentación; la última fase corresponde a la sustitución vertebral toracoscópica. No es necesario el cambio postural, se reduce el tiempo quirúrgico.
Tratamiento postoperatorio
* Drenaje de aspiración torácico con columna de agua de 10-15 cm. Retirada del drenaje torácico en el primer día postoperatorio o en caso de débito < 200 ml/24 h.
* Movilización del paciente a partir del primer día postoperatorio sin ortesis externas.
* Fisioterapia simultánea que incluya la estabilización del tronco y escuela de espalda para conseguir una higiene postural a largo plazo.
* Traslado precoz a un centro de lesionados medulares en caso de lesión medular completa o incompleta.
* Actividad deportiva y laboral ligera tras el cierre de la herida.
* No se autoriza la carga en rotación ni levantar pesos durante tres meses.
* Libertad para deporte, trabajo corporal, tras una evolución de tres meses.
* Retirada de material del fijador interno en una fusión monosegmentaria tras 9-12 meses y en una fusión bi- o multisegmentaria tras 15-18 meses con control radiológico de estabilidad: no cambios de posición ni signos de aflojamiento; en caso de duda utilizar la TC.
Errores, riesgos y complicaciones
Abordaje posterior
* Las complicaciones inherentes a una instrumentación con tornillo pediculares6.
* Perforación de pared con tornillo pedicular: antes de colocar el material comprobamos el canal labrado con un instrumento largo que nos permite descartar una perforación de la pared que si se halla permite corregir la trayectoria del tornillo y labrar otro canal.
* Posición incorrecta del tornillo: tornillos de igual longitud no se ven de igual dimensión en el control escópico lateral, o se tocan las puntas ("kissing screws") o se cruzan ("crossing screws") en la proyección AP. Es la típica imagen en caso de perforación de la cortical medial. Si se aprecia el tornillo fuera del pedículo en la proyección lateral o en la proyección AP se tendrá que realizar un nuevo canal y volver a colocar el tornillo.
* Doblar demasiado las barras puede llevar al desanclaje del tornillo y doblarlas demasiado poco puede conllevar una corrección insuficiente: conformar las barras a la curvatura apropiada. En caso de desanclaje sustituir el tornillo por uno de mayor diámetro. Si la presa no es segura ampliar la artrodesis un nivel.
Abordaje anterior
* El portal de trabajo debe hallarse siempre localizado encima de la lesión de tal manera que siempre pueda trabajarse en oblicuo hacia caudal o craneal. Es por ello que tiene mayor importancia la localización de la lesión bajo control escópico justo antes de entallar. Si el portal se demuestra intraoperatoriamente como mal emplazado debe realizarse un nuevo portal.
* La mala colocación del escoplo para preparar el lecho del implante puede dar lugar a que las dos superficies de apoyo no sean paralelas: en todos los procedimientos endoscópicos además de guiarse por la imagen se ha de guiar por elementos clínicos: tanto el mango como la hoja en la toracoscopia se dirigen hacia el raquis antes de introducirlos por el portal (el vástago del escoplo ha de ser perpendicular al eje longitudinal del cuerpo).
* Debilitamiento de la capacidad de carga del platillo vertebral: para una fusión ósea rápida y segura es necesario la cruentación más cuidadosa y completa; al mismo tiempo hay que evitar una lesión ósea para no alterar la capacidad de carga. Se ha de realizar un trabajo cuidadoso con las curetas y evitar debilitar la plataforma.
* Se ha de prestar especial atención a las agujas guía que se colocan caudal y cranealmente respecto a la lesión. Han de estar firmemente ancladas en el cuerpo vertebral de tal manera que no puedan causar lesiones orgánicas por un desplazamiento secundario no advertido. Se han de retirar antes de la distracción del Synex®.
* Lesión de la aorta por instrumentos o agujas: reparación vascular pasando a una toracotomía si es necesario.
* Tras colocar el Synex® nosotros recomendamos su distracción hasta hallar resistencia. Sólo entonces se han de realizar pequeños ajustes. Es obligado el control escópico previo a realizar la distracción final. Si la posición del Synex® no es aceptable se ha de aflojar el mecanismo de distracción realizando 90º de rotación con el instrumento de liberación seguido de reducción.
* Por propia experiencia recomendamos la distracción del Synex® con "máxima fuerza". A menudo el mecanismo de distracción no se pone inmediatamente en marcha dado que faltan escasos micrómetros para alcanzar la posición deseada o se da una deformidad de ambas mitades del Synex®. Una posible explicación es que el movimiento del mecanismo exija al menos 2,5 mm de desplazamiento. Recomendamos mantener la fuerza de distracción con la pinza. Puede ayudar una presión manual sobre las apófisis espinosas para lordosar lo cual conlleva a veces a un sonido audible de bloqueo del mecanismo.
Resultados
Incluimos los primeros 50 pacientes tratados con el Synex® desde febrero de 1999 a mayo del 2000 en un estudio prospectivo. Se trataba de 36 fracturas recientes, 8 desaxaciones postraumáticas, tres tumores, dos antiguas fracturas, y una espondilodiscitis. La media de edad de los 29 varones y las 21 mujeres fue de 43 años (20-77 años). En el caso de las lesiones agudas se vieron 32 lesiones mono- o bisegmentarias, dos lesiones multisegmentarias, y dos lesiones en varios niveles. La distribución y la localización se presentan en la tabla 1.
Seis de los trece pacientes con un déficit neurológico en principio incompleto (Frankel/ASIA B-D) mejoraron en el postoperatorio al menos en un grado; una lesión medular completa no se mejoró al menos durante el seguimiento.
47 de los 50 pacientes se intervinieron utilizando un abordaje ventrodorsal, siete de ellos en un solo tiempo. Tres pacientes sólo se operaron por vía anterior. En 30 pacientes se colocó el Synex® de forma bisegmentaria y en 20 pacientes de forma monosegmentaria. En 22 pacientes se practicó una toracotomía que sirvió como abordaje anterior y en 16 se realizó una toracoscopia. Se realizó una lumbotomía en doce pacientes. El tiempo medio quirúrgico para un abordaje combinado anterior y posterior en un solo tiempo fue de 386 min (260-300 min); era significativamente más alto que en un procedimiento en dos tiempos (280 min [160-530 min]; p = 0,006). Hemos de aclarar que el tiempo empleado en el cambio de posición entre el abordaje posterior y el anterior se incluyó en el tiempo quirúrgico del procedimiento en un tiempo. Por ello podemos deducir unos 30 min de la duración antes mencionada. El tratamiento de una fractura antigua de T8 en un paciente con obesidad mórbida explica un tiempo quirúrgico de 600 min además entre los pacientes intervenidos en un tiempo se incluyen 5 de 8 revisiones de artrodesis; en estos pacientes era necesario tres fases quirúrgicas: anterior-posterior-anterior. En cuatro de ellos se realizó un procedimiento toracoscópico. El tiempo quirúrgico en los pacientes que sólo precisaron un abordaje anterior fue marcadamente más corto (tiempo medio 145 min [115-180 min]). El tiempo fue de 144 min (75-275 min) de abordaje anterior en pacientes a los que se les hizo una cirugía en dos tiempos.
Postoperatoriamente, un paciente presentó una infección profunda de la herida que requirió dos intervenciones adicionales. Tras ello la herida se curó sin incidencias. En un paciente con una osteoporosis severa el Synex® colocado de forma bisegmentaria se hundió en el cuerpo vertebral adyacente de la vértebra craneal; en este paciente el platillo vertebral se había lesionado durante la cirugía. La posición se mantuvo sin cambios durante el seguimiento. En un paciente los dos tornillos caudales se rompieron. Tras la fusión ósea documentada radiológicamente y la retirada del fijador interno el paciente quedó prácticamente libre de síntomas.
41/50 pacientes fueron seguidos durante un promedio de 19,9 meses (14-31 meses). Una paciente con una fractura patológica falleció a los tres meses de la intervención a causa de un carcinoma de mama, un paciente vivía en el extranjero y a siete pacientes no se les pudo localizar. A 18 pacientes se les retiró el implante tras un promedio de 15 meses (9-23 meses).
18/33 de los paciente con actividad laboral previa a la primera intervención habían regresado a ella en el seguimiento. Casi un 78% de los pacientes seguidos (32/41) habían retomado sus actividades de tiempo libre previas. 34/41 pacientes estaban asintomáticos en el seguimiento o explicaban dolores de espalda ocasionales. 8/41 explicaron dolor marcado de espalda y un paciente refirió dolor severo. En 24 pacientes con fractura reciente el VAS Spine Score12 (0-100 puntos, escala analógica visual, 19 items) fue de 83,1 ± 20,2 (21-100) preoperatoriamente y 63,8 ± 19,5 (25-99) postoperatoriamente (p < 0,001). Por tanto la disminución fue de 19,3 ± 22,3 puntos.
El grado de corrección en pacientes con fractura reciente o con desalineación postraumática fue medido radiológicamente de 18,6º ± 10º. La consiguiente pérdida de corrección (recidiva de la cifosis) fue de 2,1º ± 2,9º. Las dificultades a la hora de medir exactamente el grado exacto de alineación pueden contar en la diferencia. De todos modos puede existir un cierto asentamiento del Synex® en el platillo vertebral. No se han observado un hundimiento o un desplazamiento secundario del implante. 25 de 30 pacientes mostraron una consolidación ósea radiológica del segmento fusionado, en cuatro pacientes la consolidación ósea no se pudo demostrar fehacientemente, y en un paciente se demostró una seudoartrosis. Una TAC permitió demostrar puentes óseos lateral y posteriormente (figs. 24 y 25). Nunca se formó un puente de callo anterior.
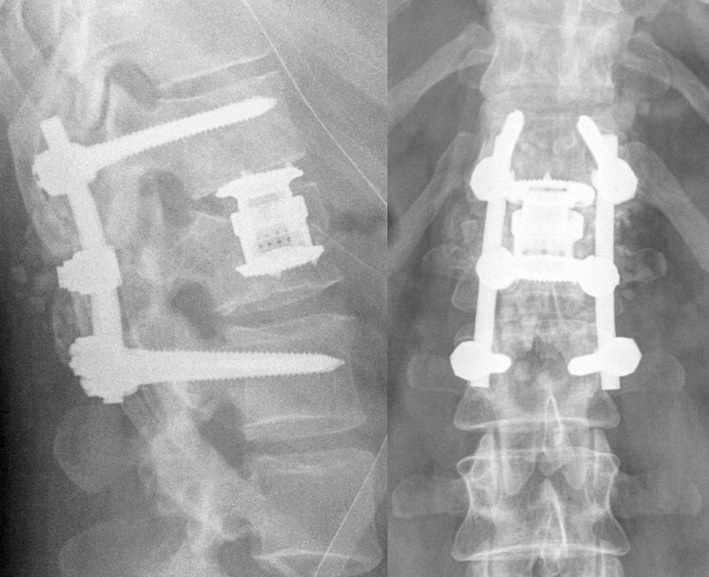
Figuras 24a-e
Paciente de 34 años con una fractura estallido cranealmente incompleta A 3.1.1 de L1 (a). Intervención de doble abordaje combinado con Synex® monosegmentario (b). Alineación fisiológica tras retirar el implante (c). Después de demostrar fusión dorsal y anterior en la TAC (d). Cicatrices tras el abordaje dorsal, la toma de injerto óseo autólogo de la cresta ilíaca y de la toracoscopia (e).
Figuras 25a-d
Paciente mujer de 59 años con fractura estallido completa axial A 3.3 de T12 tras caída de escalera (a). Abordaje doble vía con Synex® bisegmentario (b). En el seguimiento de los 17 meses no se aprecia desaxación (c). Se aprecia una fusión segura y ninguna señal de aflojamiento del implante (d).