La excisión del menisco medial lleva a la reducción de la superficie de contacto femorotibial con el aumento correspondiente de las fuerzas de presión femorotibiales. Esto puede conducir a una lesión cartilaginosa y una degeneración prematura del cartílago. La implantación artroscópica de un armazón de colágeno biocompatible, bioreabsorbible con poros de tamaño de 50-500 µm, tiene como objetivo intentar proporcionar una estructura para la colonización de células meniscales endogénicas y conducir a una regeneración meniscal biológica, previniendo así el desarrollo de la artrosis. El implante meniscal de colágeno (CMI) es una matriz compuesta de colágeno tipo I de tendón de Aquiles bovino y glicosaminoglicanos. La matriz es esterilizada mediante rayos γ. Hasta ahora, solamente existe una licencia para la sustitución del menisco medial, pero desde febrero de 2006 está autorizada también una sustitución para el menisco lateral.
Principios quirúrgicos y objetivosEl menisco medial, parcialmente lesionado por untraumatismo o degeneración, es extraído a travésde un portal artroscópico anterior estándar dejando solamente el borde externo estable. Tras la revitalización de los márgenes para promover la curación y tras la medición del tamaño del defecto,inserción y fijación mediante sutura del implante de colágeno bovino convenientemente grande(CMI) utilizando material de sutura no reabsorbiblemediante la técnica de dentro-fuera. Tras la repoblación celular del implante con las propias célulasdel paciente, la formación de artrosis debería retrasarse debido a la restauración de la forma y la función del menisco medial sustituido.
Ventajas- Prevención o retraso de la artropatía degenerativa derodilla.
- Menor morbilidad de la técnica artroscópica.
- No obtención de tejido endógeno.
- Riesgo de infección.
- Coste del implante.
- Curva de aprendizaje.
- Pérdida degenerativa o traumática de una gran partedel menisco medial en presencia de las inserciones meniscales posterior y anterior intactas y un borde externo intacto.
- Pérdida subtotal del menisco medial en un pacientebiológicamente joven con niveles altos de actividad.
- Índice de masa corporal (BMI) < 25 kg/m2.
- Pérdida completa del menisco medial.
- Estabilidad ligamentaria de la rodilla no tratada.
- Deformidad en varo no tratada con una deformidadaxial de > 5º.
- Lesión cartilaginosa de grados IV y VI extensa comola describieron Bauer y Jackson.
- Artrosis unicompartimental o generalizada avanzada.
- Sustitución del menisco lateral.
- Infección de la articulación.
- Obesidad, BMI > 25 kg/m2.
- Alergia al colágeno bovino.
- Riesgos quirúrgicos generales tales como hematoma,infección, trombosis, embolismo.
- Riesgo residual de transmitir enfermedades del animal(e.g., encefalopatía espongiforme bovina).
- Lesión del nervio safeno durante la sutura del CMI.
- Derrame articular como reacción al tejido xenogénico.
- Ruptura o luxación del CMI con reintervención.
- Sin carga de peso o carga parcial durante 8 semanaspostoperatoriamente.
- Restricción postoperatoria del rango de movimientocon la articulación de la rodilla en una rodillera.
- Actividades deportivas tras 6 meses.
- Para la deformidad en varo > 5º, estadio uno o dos os-teotomía tibial en valgo obligatoria. En un procedimiento en estadio dos, osteotomía de corrección primero.
- Para la inestabilidad anterior, posterior o combinadade la rodilla, estadio uno o dos, intervención para estabilizar la articulación.
- Resonancia magnética para excluir lesiones graves delas estructuras cartilaginosas y para valorar la extensión de la lesión irreparable del menisco medial.
- Visiones radiológicas del eje de toda la longitud de lapierna en una posición de la pierna para determinar el eje mecánico de la pierna.
- Radiografías de la articulación de la rodilla en flexiónde 45º bajo carga en visión posterior-anterior (proyección de Rosenberg).
- Evaluación clínica exacta de la estabilidad ligamenta-ria de la rodilla.
- Caja básica de intrumental quirúrgico.
- Instrumentos artroscópicos básicos.
- Varios punzones curvados y en ángulo para la prepa-ración del menisco.
- Medición con instrumento con escala para determinarel tamaño necesario del CMI.
- Cánula de plástico transparente para la inserción delCMI en la articulación.
- Monofilamento de tamaño 0 USP (e.g., PDS) para lalazada de soporte temporal previa a la fijación definitiva del CMI.
- Hilo no reabsorbible para la sutura de fijación delCMI (e.g., FiberWire®, Arthrex Co., Liebigstrasse 13, 85757 Karlsfeld/Múnich, Alemania).
- Cánula de sutura meniscal equipada con material de su-tura no reabsorbible (e.g., Meniscal Needle®, Arthrex Co.).
- Anestesia general o espinal, profilaxis antibiótica pe-rioperatoria.
- Posición supina, aplicación de un manguito neumáticoen el muslo.
- Colocación del miembro en el soporte de artroscopia.
- Desinfección cutánea y vendaje estéril con la extremi-dad completamente móvil.
- Aplicación de una rodillera con restricción del movi-miento de extensión/flexión de 0/0/60º hasta la 4.ª semana postoperatoria, luego 0/0/90º hasta la 6.ª semana postoperatoria.
- Movimiento pasivo continuo (CPM) dentro del rangode movimiento permitido desde el primer día postoperatorio. Fisioterapia asistida activamente.
- No carga de peso sobre la extremidad operada duran-te 6 semanas.
- Incremento de la carga de peso durante un período de2 semanas, hasta que se logra la carga completa.
- Profilaxis del tromboembolismo con heparina de bajopeso molecular hasta que se logra la carga completa.
- El ciclismo puede iniciarse desde el tercer mes.
- Actividades deportivas completas tras 6 meses.
- Implantación en tejido insuficientemente vascularizado(zona blanca-blanca), insuficiente revitalización del borde meniscal: el CMI no puede colonizarse adecuadamente por las células meniscales endógenas.
- La lazada temporal o la lazada definitiva está dema-siado tirante: los hilos cortan el tejido del CMI causando destrucción del trasplante o un fallo de sutura debido a una fijación inadecuada al extremo residual del menisco. Inserción de un nuevo implante. En el caso de un fracaso secundario de la sutura, extracción del implante.
- La distancia entre las suturas individuales es dema-siado grande en el CMI: fijación inadecuada del CMI en el borde residual del menisco. Inserción de suturas intermedias adicionales.
- La implantación del CMI en una rodilla inestable: elCMI es destruido por una cinemática articular no fisiológica. Estabilización de la articulación con una operación previa o en la misma operación.
- Carga prematura o rango excesivo de movimientopostoperatoriamente: el implante de colágeno, el cual es demasiado blando en el inicio, no es igual para el trabajo de carga y es destruido por las fuerzas de carga.
- Derrame articular crónico debido a una reacción alér-gica al implante xenogénico de colágeno: primeramente tratamiento conservador con elevación, crioterapia, drenaje linfático manual. La punción no se realizará como tratamiento primario. Si el tratamiento no tiene éxito, debe considerarse una revisión articular artroscópica y sinoviectomía.
- Avulsión del CMI acompañada de bloqueo articular:revisión artroscópica articular y escisión parcial de la parte avulsionada.
- Infección: revisión artroscópica articular, limpieza,irrigación articular, desbridamiento, extirpación del CMI y retirada del material de sutura, prescripción de tratamiento antibiótico de acuerdo con el antibiograma.
Figuras 1 a 5
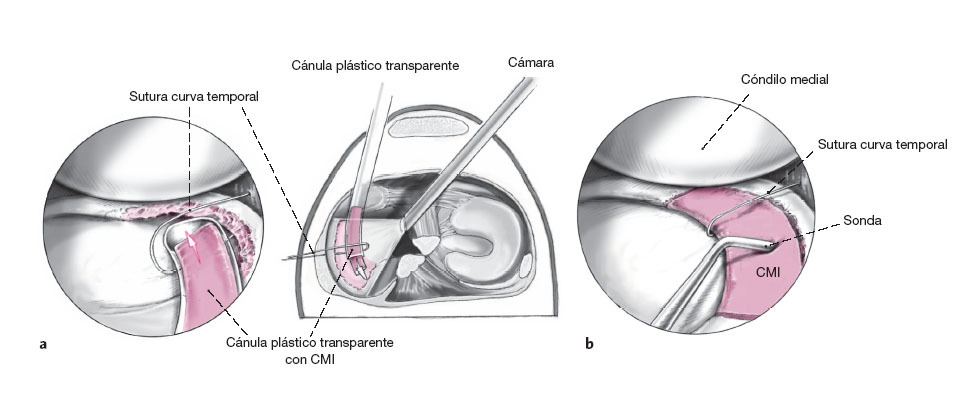
Figura 1 Artroscopia diagnóstica mediante portales estándar. Verificación que se ha hecho un diagnóstico correcto. Entonces la CMI es humedecida en suero salino fisiológico. Resección del menisco medial dejando un borde externo estable en la zona blanco-roja o roja-roja. Cruentación del extremo meniscal mediante la técnica dentro-fuera o fuera-dentro, hasta que aparece sangrado puntiforme en la base del menisco.
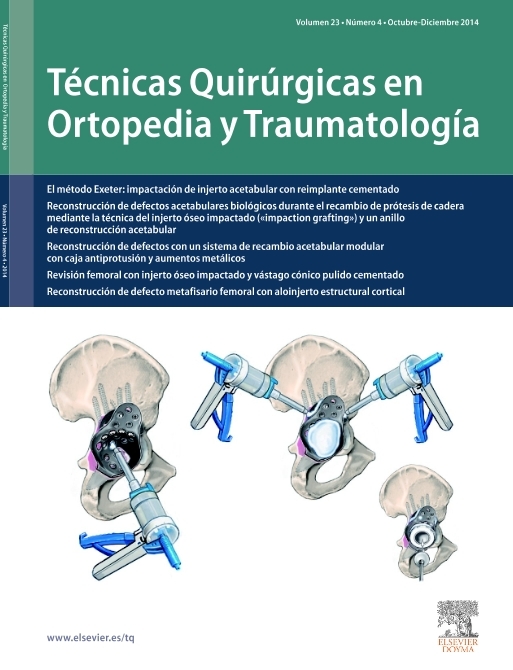
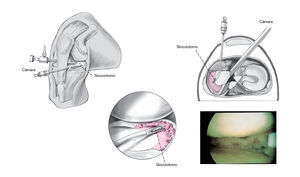
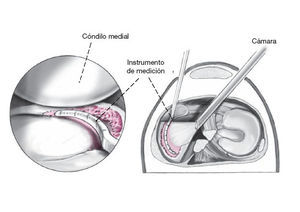
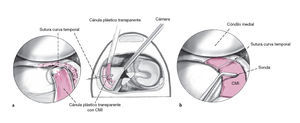
Figura 2 Inserción del instrumento de medición con escala a través del portal anteromedial y medición del tamaño del defecto. En una tabla al lado el tamaño del implante requerido se corta del CMI hidrogenado. Se coloca una lazada de soporte temporal hecha de hilo USP mediante una técnica de dentro-fuera en la región de la parte intermedia del menisco medial. La cánula de plástico transparente se carga con el CMI del tamaño medido.
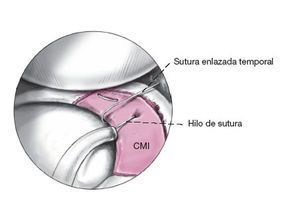
Figuras 3a y 3b La cánula de plástico es introducida en el portal anteromedial de manera que pueda lograrse la transferencia del implante hacia la articulación sin dificultad. El CMI es entonces empujado de la cánula de plástico transparente hacia la articulación y pasado a través de la lazada curva colocada previamente (a). Colocación correcta del CMI en el área de implantación con un gancho y tensión cuidadosa de la sutura curva alrededor del implante. De esta forma, el implante puede sujetarse en la posición correcta contra el borde residual del menisco. La sutura enlazada debería ser tensada de forma cuidadosa y sin excesiva fuerza para no dañar o seccionar el tejido blando, que podría destruirse del CMI (b).
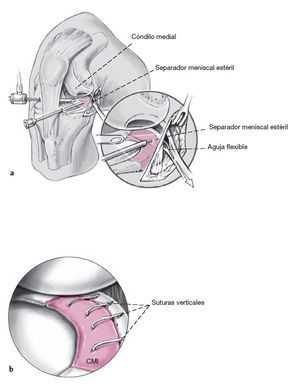
Figura 4 Fijación definitiva del CMI con hilos no reabsorbibles mediante técnica de dentro-fuera. Las suturas pueden colocarse en forma de U horizontal o vertical. La distancia entre las suturas en U debe ser aproximadamente de 5 mm.
Figuras 5a y 5b a) Incisión cutánea transversa de alrededor de 2 cm de longitud, justo distal a la línea articular medial. Disección del tejido subcutáneo hasta la cápsula articular. Este gesto intenta prevenir la posterior lesión del nervio safeno y su rama infrarotuliana cuando se realiza la sutura. Las suturas en forma de U son anudadas consecutivamente directamente sobre la cápsula articular siempre bajo visión artroscópica. La incisión cutánea medial se extiende en dirección posterior para la fijación del CMI en la región del cuerno posterior. Disección del tejido subcutáneo hasta la cápsula e inserción de un separador meniscal estéril. Con ello en la técnica de dentro-afuera se puede coger la sutura que surge de la cápsula inmediatamente y girarla hacia anteromedial, evitando así lesionar las estructuras neurovasculares en la fosa poplítea. Cada par de hilos es asegurado con una pequeña pinza por fuera de la articulación. Tras la colocación de todos los hilos, la adaptación del CMI al borde exterior puede valorarse artroscópicamente y comprobarse tirando de los hilos. b) La monitorización artroscópica del implante cuando los hilos son anudados es indispensable para evitar demasiado estiramiento el cual podría causar que los hilos cortasen el tejido del CMI. Solamente es necesario dar una tensión cuidadosa medida de los hilos para lograr la adaptación. Las suturas subcutáneas se adaptan con sutura reabsorbible de 3-0 USP. Cierre de la piel con sutura de puntos simples no reabsorbible. Apósito estéril. Vendaje de compresión elástico.
ResultadosSesenta pacientes (19-68 años) con pérdida subtotal del menisco medial y morfotipo en varo fueron tratados desde enero de 2001 a mayo de 2004 como parte de un estudio prospectivo, randomizado, artroscópicamente controlado. La muestra consistía en 30 pacientes con osteotomía tibial alta en valgo combinada con la implantación del CMI, y 30 pacientes con osteotomía tibial alta en valgo solamente.
Dentro de las 23 artroscopias de control evaluadas durante 8-18 meses poscirugía, concerniente a la consistencia del CMI pudieron establecerse varios hallazgos. Por ejemplo, el CMI estaba completamente curado sólo en ocho pacientes con excelentes resultados, mientras que el CMI mostró buenos resultados y una curación parcial en siete pacientes. El CMI sufrió una desorganización de su estructura en la parte posterior del menisco y hubo de ser resecado a causa de una luxación. Los otros siete pacientes mostraron pobres resultados permaneciendo solamente pequeños residuos del CMI. Quince de los 23 pacientes mostraron una buena curación del CMI tras 8-18 meses de la cirugía.
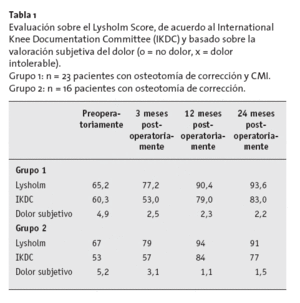
Evaluación sobre el Lysholm Score, IKDC (International Knee Documentation Committee), y basada en datos de dolor subjetivo tras 24 meses revelaron solamente diferencias ligeras, no significativas (tabla 1) para 23 pacientes (promedio de edad de 41,8 años) con la osteotomía de corrección y CMI y para 16 pacientes (promedio de edad de 41,6 años) con osteotomía de corrección sola. Notificamos que actualmente estamos analizando los 60 pacientes con cirugía y solamente somos capaces de crear una comparación a largo plazo de los diferentes grupos más adelante. Queda por ver si el CMI ofrece un efecto condroprotector y mejora continuamente los parámetros del Lysholm Score, IKDC y el dolor sufrido comparado con el grupo con osteotomía tibial alta.
Tabla 1 Evaluación sobre el Lysholm Score, de acuerdo al International Knee Documentation Committee (IKDC) y basado sobre la valoración subjetiva del dolor (o = no dolor, x = dolor intolerable). Grupo 1: n = 23 pacientes con osteotomía de corrección y CMI. Grupo 2: n = 16 pacientes con osteotomía de corrección.
CorrespondenciaProf. Dr. Andreas B. Imhoff Abteilung und Poliklinik für SportorthopädieKlinikum rechts der Isar Technische Universität München Connollystrasse 32D-80809 München Tel.: (+49/89) 289244-62; Fax: -84Correo electrónico: a.imhoff@lrz.tum.de