El problema
Este paciente fue intervenido en 1997, a la edad de 57 años; se artrodesó la articulación subastragalina durante un procedimiento quirúrgico para reconstruir el tendón del tibial posterior. En 1999 se practicó una artrodesis por artrosis progresiva ipsilateral de tobillo. En aquel momento, utilizamos una osteotomía del maleolo lateral y fijamos el astrágalo a la tibia con tornillos de esponjosa de 7,3 mm a compresión. Nos vimos obligados a revisarla ese mismo año porque esta operación no logró la consolidación. Entonces, hicimos una osteotomía del maleolo interno, resecamos la anquilosis fibrosa y estabilizamos la tibia al astrágalo con tornillos de esponjosa de 7,3 mm a compresión (figs. 1a y b). De nuevo, el intento de artrodesis fracasó, fundamentalmente debido a la alteración de la vascularización del astrágalo.
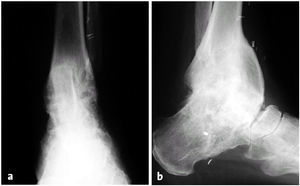
Figuras 1a y b. Radiografías AP (a) y lateral (b): fijación interna de la revisión de la artrodesis con un tornillo calcáneo-astrágalo-tibial a compresión así como tornillos tibio-astragalino y astrágalo-tibial colocados desde el lado externo. Los tres tornillos de diámetro 7,3 mm. La reartrodesis tampoco logró la consolidación ósea, probablemente por la insuficiencia vascular del astrágalo.
El paciente presentaba un fuerte dolor con la actividad física, exacerbado en parte debido a una distrofia simpatico-refleja. Los signos de distrofia remitieron tras la administración de calcitonina. Sin embargo el dolor con la actividad persistió.
Hallazgos clínicos
Este paciente de 63 años de edad presentaba unas cicatrices imperceptibles en el pie izquierdo. Atrofia severa del pie y de los músculos de la pantorrilla. Edema difuso del pie con algunos cambios tróficos. Anquilosis fibrosa del tobillo en posición plantígrada del pie. La movilidad pasiva era muy dolorosa. El paciente deambulaba con ayuda de dos muletas y evitaba cargar la extremidad izquierda. El estudio con radiografías en dos proyecciones mostraba una anquilosis fibrosa del tobillo con un aumento de la densidad de los huesos subyacentes que llegaba hasta el cuerpo del astrágalo. Estos cambios se interpretaron como una consecuencia de la disminución en el aporte vascular (figs. 1a y b). El acortamiento de la extremidad era de 1 cm.
Opciones terapéuticas
Bota alta con suela en mecedora para aliviar el dolor durante la actividad: esta opción fracasó.
Amputación por debajo del nivel de la rodilla en el tercio distal de la pierna con colocación de una prótesis: nunca consideramos esta opción seriamente, sobre todo desde el momento en que el paciente rechazó esta modalidad de tratamiento.
Artrodesis del tobillo con un injerto óseo libre pediculado de la cresta ilíaca colocado dentro de una regata después de resecar el hueso necrótico y mal vascularizado: se ha publicado la utilización de injerto pediculado de hueso de la cresta ilíaca para pontear defectos en casos de pseudoartrosis de escafoides tarsianos3, necrosis avasculares de la cabeza femoral2 o defectos mandibulares4. Algunos artículos publican transplantes libres osteocutáneos de cresta ilíaca para el pie1,5,6. No fuimos capaces de encontrar ninguna publicación que describa el colgajo libre vascularizado para tratamiento de la anquilosis fibrosa del tobillo.
La solución
Optamos por esta última modalidad de tratamiento con la esperanza de recuperar la estabilidad y la carga indolora después del trasplante de un injerto óseo autólogo vascularizado ponteando el defecto.
Técnica quirúrgica
Figuras 2 a 12
Figura 2
La incisión empieza a tres centímetros de distancia del paquete vascular inguinal por dentro del mismo, y discurre paralela al mismo en sentido proximal, entonces se curva paralelamente al ligamento inguinal en la espina ilíaca anterosuperior y a continuación se curva paralela a la cresta ilíaca con una longitud 2-3 cm mayor a la longitud prevista del transplante.
Figura 3
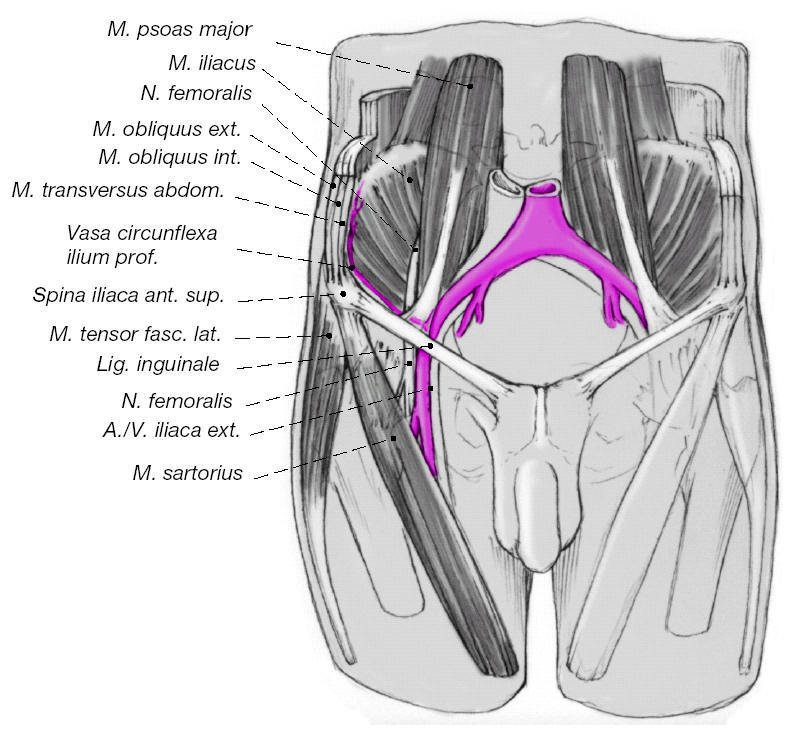
Los vasos ilíacos circunflejos profundos se dividen a partir de la arteria ilíaca externa justo por encima del ligamento inguinal. Estos vasos irrigan la cresta ilíaca, también emite ramas musculocutáneas para los músculos abdominales, y a partir de sus ramas musculares, para el músculo oblicuo interno.
Figuras 4a y b
Separación de los músculos de la pared abdominal proximales al ligamento inguinal (a). Se diseca a lo largo de los vasos ilíacos circunflejos profundos hasta la cresta ilíaca. Se despegan el músculo sartorio, el ligamento inguinal y el tensor de la fascia lata. Se retrae el glúteo menor, que se encuentra posterior al tensor de la fascia lata, la longitud suficiente como para exponer la zona de la osteotomía (b).
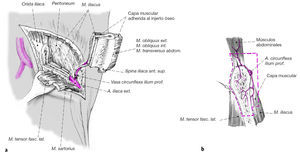
Figuras 5a y b
Obtención del injerto de hueso con pedículo vascular (a) ya sea mediante una sierra oscilante o con escoplo. Su longitud depende de la cantidad necesaria para pontear la distancia tibioastragalina.
La arteria ilíaca circunfleja profunda irriga, a través de sus ramas, los músculos de la pared abdominal y los músculos ilíacos. Para lograr un lecho vascular más ancho y asegurar una adecuada perfusión, recomendamos dejar una capa muscular de la pared abdominal y el músculo ilíaco alrededor de los vasos (b). Se ligan la arteria y la vena cerca de su división de los vasos principales y se dividen a 3 mm de distancia del sitio de la ligadura. En lugar de realizar una ligadura, se puede separar la arteria de la arteria ilíaca externa con un trozo en forma de parche. Esto hace más fácil la sutura de la anastomosis. El defecto en la arteria se cubre con un parche venoso.
Figura 6
El fragmento óseo debe medir como mínimo 6 cm de longitud, para garantizar un lecho vascular suficientemente amplio, que se aumenta gracias a la capa muscular circundante.
Preparación de la zona receptora y de la microanastomosis
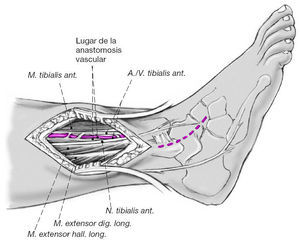
Figura 7
Generalmente, pueden utilizarse la arteria tibial posterior o bien la tibial anterior como vasos receptores. Sin embargo preferimos la arteria tibial anterior por su proximidad al abordaje previsto; los vasos se preparan proximalmente al retináculo extensor. Los vasos se localizan entre el músculo tibialis anterior y los músculos extensor hallucis longus y extensor digitorum longus. Debe evitarse la lesión del nervio tibial anterior que discurre paralelo a los vasos. Puede ser necesario prolongar la incisión cutánea curvándola sobre el dorso del pie para adaptar el injerto.
Figuras 8a-c
La sutura microquirúrgica es de tipo termino-lateral para evitar la disminución en el aporte vascular al pie (a). Si la arteria ilíaca circunfleja profunda se ha sacado con un parche de la arteria ilíaca externa (fig. 5), se cubre el defecto creado con un parche venoso. Es preciso suturar la obertura longitudinal de la arteria receptora (b). Así se mejora la situación hemodinámica. El cierre termino-terminal de la anastomosis venosa es seguro (c). Utilizamos puntos sueltos de Prolene® 8-0.
Figura 9
Prolongación curva de la incisión cutánea anterolateral sobre el peroné distal y el seno del tarso en dirección a la cuña externa. Separación del retináculo peroneal inferior justo por delante del peroné; los extensores de los dedos se separan en dirección lateral. Los bordes de la cápsula articular del tobillo se separan lateral y dorso-medialmente. Extracción del tejido fibroso de la anquilosis en el sitio donde está previsto realizar la regata. Se tiene mucho cuidado de no lesionar el nervio cutáneo medial dorsal anteriormente y el nervio sural posteriormente.
Figura 10
Se realiza una regata ósea rectangular en el plano sagital de la tibia distal y las partes anteriores al cuerpo del astrágalo con el mismo tamaño que el injerto óseo obtenido.
Figura 11
Se coloca el injerto a medida en el surco y se encastra cuidadosamente, mientras, se protege el paquete vascular de torceduras y presiones. Además, se aporta injerto alrededor del injerto en bloque. Durante la cirugía se inicia la anticoagulación con Liquemin® (heparina sódica) 15.000 UI/día.
Figuras 12a y b.Radiografías de la pseudoartrosis en dos planos tras el transplante del injerto óseo de cresta ilíaca.
Manejo postoperatorio
Reposo en cama durante 5 días con la pierna sobre una férula almohadillada. Se colocó una férula posterior de yeso almohadillada para inmovilizar el pie hasta que cicatrizaron las heridas. Se vigiló que no hubiera ninguna presión sobre las heridas quirúrgicas. Se empezó la anticoagulación intraoperatoriamente con Liquemin® y se prolongó hasta obtener unos niveles séricos de Marcumar ® administrado por vía oral terapéuticos, valorados mediante el test de Quick. Una vez cicatrizadas las heridas, se colocó una bota de marcha tipo Aircast-Walker® (Aircast Inc) hasta la incorporación del injerto que se produjo a las 12 semanas. Se continuó anticoagulando por vía oral hasta la carga completa. Resultados Las radiografías tomadas a las tres meses mostraban osteointegración del injerto de hueso transplantado. No se modificó la dismetría de la pierna operada, que era 1 cm más corta. Incremento de la carga. El edema postoperatorio inicial cedió con el tiempo. Se recuperó la deambulación utilizando un calzado especial con soporte de arco y suela invertida (Stabilschuh, Adidas Inc). Al año de la cirugía el paciente estaba libre de dolor; y toleraba la carga durante muchas horas sin presentar edema (figs. 13a y b).
Figuras 13a y b. a, b) Imágenes del pie izquierdo tomadas 1 año después del transplante. Se puede observar la osteointegración completa del injerto en ambos planos.
Correspondencia
Prof. Dr. Hans Zollinger-Kies
Facharzt für Orthopädische Chirurgie FMH
Bahnhofstraße 56
CH-8001 Zürich
Tel.: (+41/1) 215-2010; Fax: -2011
Correo electrónico: h.zollinger-kies@access.unizh.ch