Introducción
El uso habitual de cocaína inhalada puede producir una serie de complicaciones en el tracto nasosinusal, así como en la cavidad oral y la orofaringe. La clínica abarca desde síntomas leves, como el sniffing (necesidad constante de sorber la secreción nasal), la dificultad respiratoria nasal, la formación de costras, la hiposmia, la rinorrea, o las epistaxis, hasta cuadros graves como la necrosis centrofacial con comunicación oronasal 1,2, pasando por la más conocida perforación septal 3. La destrucción tisular puede afectar al tabique, a las paredes laterales de las fosas, a la pirámide nasal, al paladar óseo y al paladar blando (fig. 1).
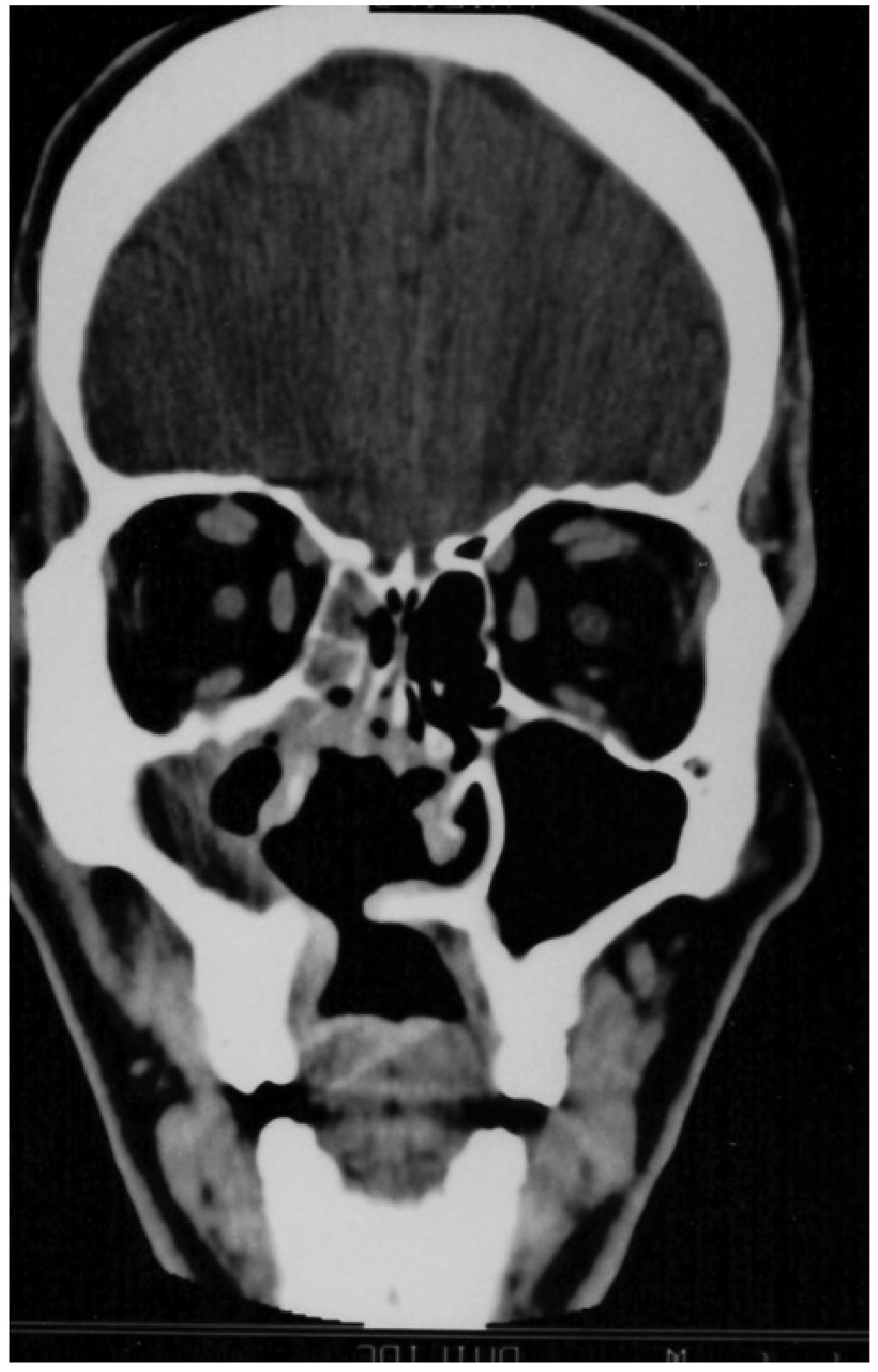
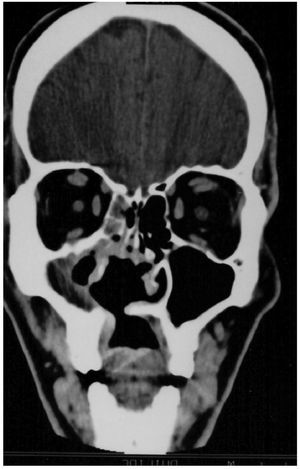
Figura 1 Tomografía computarizada cráneo-facial, corte coronal: comunicación oronasal.
Cuando nos encontramos ante un paciente con destrucción de la línea media facial, el hecho de que reconozca ser consumidor de cocaína no nos puede bastar para establecerla como agente etiológico. Antes debemos descartar una serie de procesos que originan un cuadro clínico similar 4. El diagnóstico es, por tanto, por exclusión 5.
La cocaína inhibe la recaptación de catecolaminas (dopamina y norepinefrina), ocasionando un efecto pernicioso sobre la mucosa del tabique nasal por la vasoconstricción severa que se produce. A esto se le suma el trauma local repetido por la inhalación del polvo, y la irritación química por los adulterantes que se encuentran en su tráfico ilegal (manitol, lactosa, dextrosa, quinina, talco, procaína...). Estos mecanismos van a perpetuar el proceso isquémico, dificultando la cicatrización, y constituyendo un campo idóneo para la sobreinfección. Ante un abuso reiterado, puede aparecer necrosis mucosal, cartilaginosa y finalmente ósea.
Se estima que, además de una susceptibilidad individual, existe un infradiagnóstico evidente, por el tipo de pacientes ante los que nos encontramos. Evitan acudir al médico por estas cuestiones, y tratan de solucionar las costras, la rinitis o la epistaxis por ellos mismos. Solemos ver en la consulta los casos más evolucionados, y con complicaciones más graves. Algunos autores sitúan la incidencia de perforación septal en un 5 % 3.
La cocaína es un alcaloide que se obtiene de la hoja de coca, planta originaria de Sudamérica, de la que existen 200 variedades. Sólo 4 de ellas producen dicho alcaloide. A través de una de ellas (Erythroxylum coca), Niemann en 1860 obtuvo por primera vez cocaína pura. Esta planta se cultiva en alturas de entre 600 y 1.000 metros. Los principales países de cultivo son Colombia, Perú, Bolivia e Indonesia. Los habitantes de los Andes mascan hojas de coca desde tiempo inmemorial buscando su efecto estimulante y euforizante. Los primeros arbustos fueron llevados de Sudamérica a Europa hacia 1750. En 1863 Schroff informa del efecto insensibilizador de la cocaína en la lengua. Hacia 1879 se comienza a utilizar para tratar la dependencia a la morfina. En 1884 Koller la emplea como anestésico local en oftalmología, y Freud estudia sus efectos psicológicos. En 1912 Owens publica por primera vez efectos adversos en la zona nasal. En la actualidad es utilizada en algunos países por los otorrinolaringólogos en cirugías de nariz como anestésico tópico.
La lesión destructiva de línea media inducida por cocaína es descrita por Becker en 1988 6. Hasta 1991 no se publica una necrosis simultánea de paladar óseo y de septum nasal 7. Hay muy pocos casos descritos en la literatura (fig. 2).
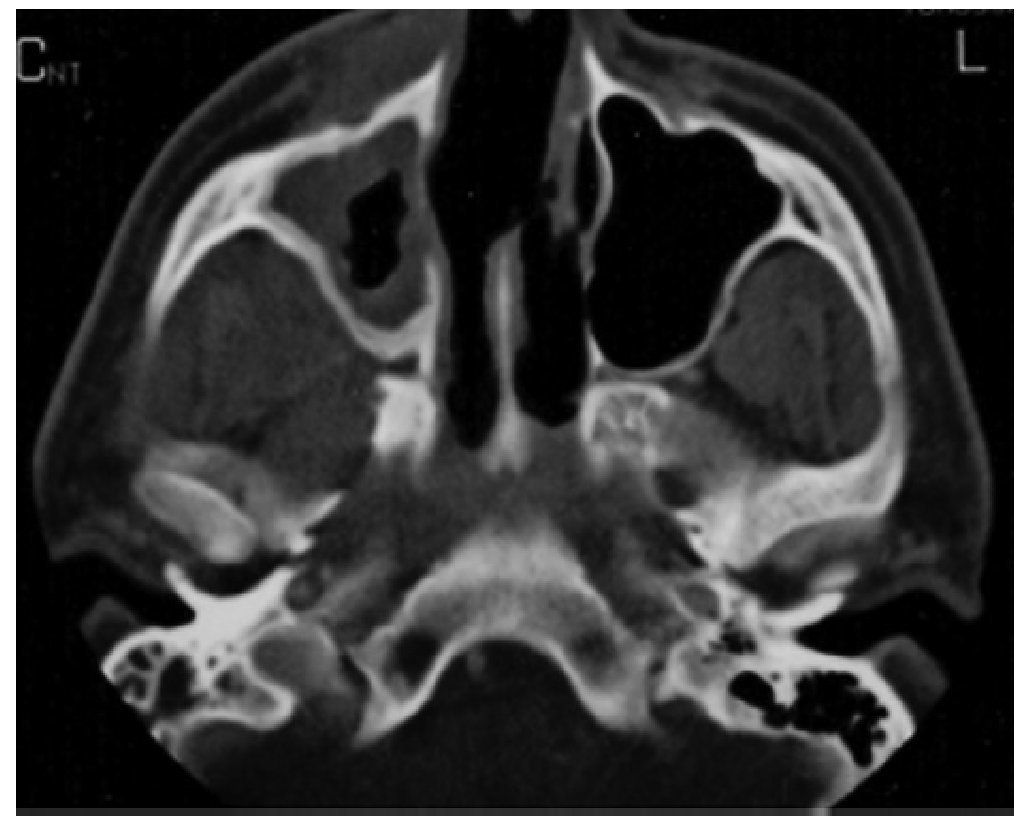
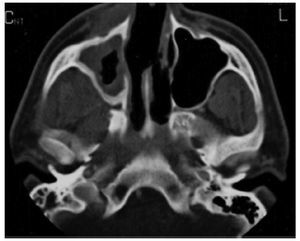
Figura 2 Tomografía computarizada cráneo-facial, corte axial: perforación septal.
Diagnóstico
El protocolo de Otorrinolaringología (ORL) incluye, además de una meticulosa anamnesis sobre hábitos, enfermedades y tratamientos, una serie de pruebas que nos permitan confirmar o descartar la presencia de todos esos procesos 8. Se practica una exploración completa de la esfera ORL, mediante rinoscopia anterior, bucofaringoscopia, laringoscopia indirecta y nasofibrolaringoscopia. Las pruebas radiológicas habituales son la radiografía de tórax y la tomografía computarizada (TC) cráneo-facial. Se solicita una analítica general, que deberá incluir creatinina y marcadores serológicos, como velocidad de sedimentación globular (VSG), factor reumatoide (FR), anticuerpos antinucleares (ANA), prueba de absorción de anticuerpos treponémicos fluorescentes (FTA-ABS), anticuerpos anticitoplasma de neutrófilos, patrón citoplásmico (c-ANCA) y enzima conversora de angiotensina (ECA 9). También se realiza un análisis de orina y se toman muestras nasales para cultivos de bacterias y hongos. Con toda esta batería de pruebas solemos obtener un diagnóstico de presunción. La prueba que habitualmente nos va a proporcionar un diagnóstico de certeza será la biopsia de tejido nasal. Es muy importante que se practiquen, además de los análisis histológicos habituales, técnicas de inmunohistoquímica.
Diagnóstico diferencial
Se deben descartar una serie de procesos que originan un cuadro clínico similar al que produce la cocaína (tabla 1) 5.
La enfermedad de Wegener es la primera entidad en la que solemos pensar por su frecuencia y gran similitud 10. Es una vasculitis necrosante granulomatosa, en la que suele existir clínica pulmonar acompañando a la sintomatología ORL, consistente en rinorrea, sinusitis, otitis media, o destrucción de línea media. La radiografía de tórax es típica, con infiltrados múltiples y nódulos con tendencia a cavitarse. La afectación renal suele ser subclínica, y puede detectarse microhematuria y proteinuria. Es muy frecuente en enfermedad activa la positividad de los c-ANCA, aunque no patognomónica. La biopsia nos dará el diagnóstico definitivo si encontramos vasculitis necrosante circunferencial y granulomas con células gigantes de Langhans. Estos pacientes suelen responder bien a corticoides y ciclofosfamida. Sin tratamiento la evolución será fatal.
En el pénfigo observamos una erupción de vesículas y ampollas flácidas que se rompen fácilmente y dejan áreas desnudas, erosionadas y dolorosas, con tendencia a la sobreinfección. Se puede afectar la boca, la nariz, la faringe, la laringe, la vagina o el cérvix. El signo de Nikolsky es positivo; consiste en la aparición de ampollas horas después de friccionar la piel. Se trata con corticoides y es muy importante evitar sobreinfecciones.
La sarcoidosis es una enfermedad de etiología desconocida, con afectación multisistémica, aunque predominante en el aparato respiratorio, con aparición de granulomas no caseificantes. Suele manifestarse como fatiga, falta de energía, pérdida de peso, dolores articulares, sequedad ocular, tos seca y lesiones cutáneas. La radiografía de tórax suele mostrar alteraciones. El tratamiento dependerá de su agresividad y oscilará desde la abstención terapéutica hasta los corticoides e incluso los inmunosupresores.
Lo que antes denominábamos granuloma maligno de la línea media, gracias al avance de las técnicas inmunohistoquímicas hoy en día sabemos que corresponde a un linfoma T/NK (células T, natural killer). En una fase inicial suele haber obstrucción nasal unilateral y rinorrea. Si avanza, en la fase de estado la obstrucción nasal suele ser completa, la rinorrea es fétida y aparece epistaxis. Se puede apreciar destrucción osteocartilaginosa y afectación de tejidos blandos. En la fase terminal nos encontramos con caquexia, septicemia y finalmente muerte por fallo multiorgánico. El pronóstico es malo pese a los tratamientos descritos con quimio- y/o radioterapia 11.
Si no se llega a diagnosticar ningún proceso de los incluidos en la tabla 1, y el paciente niega ser consumidor de cocaína, existe controversia en la literatura. En 1982 Tsokos 12 habla de enfermedad destructiva idiopática de la línea media 12. Otros autores 13, en cambio, sostienen que sería defecto de la biopsia, bien de quien la obtiene, bien de quien la procesa, y defienden que serían linfomas no diagnosticados 13.
Cuando la destrucción ha sido causada por esnifar cocaína, la biopsia nos mostrará fenómenos reparativos no específicos, sin granulomas, vasculitis, ni infiltrados neoplásicos.
Tratamiento
El tratamiento inicial será conservador. La evolución clínica suele ser poco agresiva, siempre que se cumpla la premisa fundamental sobre la que giran todas las posibles actitudes terapéuticas, que no es otra que el cese del consumo. Además del abordaje integral que necesitan estos pacientes, la labor primera del otorrinolaringólogo debe ser insistir en que hay una serie de daños en su nariz, que van a ir progresando si persiste en esnifar. En cambio, le haremos ver que, una vez abandone su hábito, el cuadro se estabilizará y le podremos proponer medidas encaminadas a mejorar su calidad de vida. Los lavados nasales son muy importantes para eliminar las abundantes costras que se suelen formar. Los deberán hacer de manera frecuente para procurar la mayor higiene posible en las fosas. Las curas locales pueden ser necesarias para desbridar tejido necrótico. Es habitual pautar antibioterapia por la sobreinfección de esos tejidos desvitalizados. Si hubiera destrucción del paladar óseo y, por tanto, comunicación oronasal, están indicados los obturadores, que permitirán restaurar una fonación y deglución normales, y que suelen ser bien tolerados por los pacientes.
Sólo una vez que estamos seguros de que el paciente ha abandonado el hábito, y de que no se plantea reincidir, le podemos ofrecer un tratamiento quirúrgico que cierre una eventual fístula oronasal, o que reconstruya las estructuras nasales destruidas. Hay autores que hablan de un periodo sin consumir de hasta 4 años 14, aunque lo más habitual es de seis meses a un año 2. Creemos que estaría justificado realizar controles de metabolitos en orina durante el periodo que estimemos necesario, para asegurarnos del cese del consumo. Debemos ser realistas, y explicarle al paciente que el resultado quirúrgico es incierto, porque actuamos sobre tejidos desvitalizados y con un grado de destrucción tisular avanzado. No es infrecuente que una vez entendido lo que pueden obtener y los riesgos que deben asumir, rechacen la intervención quirúrgica.
Para la cirugía del paladar se han descrito desde colgajos locales de rotación con mucosa palatal indemne, hasta colgajos libres microvascularizados, entre los que destacan el antebraquial, el peroneo o el paraescapular 15,16. La elección de unos u otros dependerá de la cantidad de tejido que se debe reponer y de las preferencias del equipo quirúrgico. Una ventaja añadida del injerto libre es que aportamos tejido con una vascularización normal, mucho mejor preparado para cicatrizar de manera correcta.
En la cirugía nasal, dependiendo de la amplitud de la destrucción septal, se pueden utilizar diversas técnicas, siempre respetando unas premisas comunes, a saber: buena visión del campo quirúrgico, campo lo más exangüe posible, colgajos con suficiente amplitud y vascularización adecuada, mimar la mucosa nasal, y suturar los bordes de la perforación sin tensión. Si la perforación es pequeña (menor de 1 cm), se pueden intentar colgajos locales de avance y deslizamiento, o de rotación. Si es mayor de 1 cm puede estar indicado extraer el cartílago cuadrangular y reposicionarlo, para que no coincida el defecto cartilaginoso con el mucoso 17. Si es necesario utilizar injertos, se prefieren los autólogos, y de entre ellos el mejor es el cartílago costal 14. Cuando el defecto es muy grande, y la pirámide nasal está completamente colapsada, puede que no sea posible reparar la integridad septal, y se intente solamente reconstruir el marco nasal, para recuperar la funcionalidad y la estética nasal. Los procedimientos más sencillos se pueden hacer mediante abordaje cerrado, pero los que son un poco más complejos requerirán un abordaje abierto, con incisión columelar y visión directa de las estructuras de la pirámide nasal. También podemos requerir cartílago de concha auricular si necesitamos reconstruir la punta nasal.
Conclusiones
El diagnóstico de enfermedad destructiva de línea media por cocaína es por exclusión. Existe un infradiagnóstico por el perfil de los pacientes. El curso clínico es poco agresivo; es básico el cese del consumo y la actitud inicial será conservadora.
Sería de gran importancia que cualquier paciente adicto a esnifar cocaína fuera valorado al menos una vez por un otorrinolaringólogo. Como son reacios a acudir al médico por su cuenta, una solución sería que los profesionales encargados de su rehabilitación nos los derivaran.
Conflicto de intereses
Los autores declaran no tener conflicto de intereses.
*Autor para correspondencia.
Correo electrónico: Juanluissjara@gmail.com (J.L. Sánchez-Jara).
Recibido el 28 de julio de 2010.
Aceptado el 23 de agosto de 2010