La década de los noventa y los nuevos usos de drogas
El consumo de drogas en España tuvo en los años sesenta y setenta unas características diferenciales a las de la mayor parte de los países europeos. El aislamiento político y cultural que sufrió nuestro país contribuyó a la creación de una eficaz barrera frente a los consumos de diferentes drogas ilícitas, que en esos momentos se encontraban en una fase de expansión en el resto de Europa. Consecuentemente, la apertura internacional que conllevaron los procesos de democratización y de desarrollo económico en años posteriores propició una rápida expansión de las conductas de uso y abuso de drogas, en línea con la situación existente en los países de nuestro entorno.
La generalización de los consumos de drogas en la sociedad española estuvo favorecida por dos fenómenos coincidentes en el tiempo:
* La incorporación de nuevos grupos sociales, jóvenes y mujeres, al consumo de alcohol y el tabaco, sustancias que durante décadas fueron consumidas casi en exclusiva por la población masculina adulta.
* La irrupción de nuevas drogas en nuestro contexto social y cultural, como el hachís, la heroína y la cocaína, que tendrían una importante acogida entre amplios sectores juveniles.
El impacto asistencial que los nuevos patrones de consumo de drogas tuvieron en la segunda mitad de los años setenta y los años ochenta fue muy desigual. Mientras que los cambios en las pautas de consumo de alcohol, el incremento del número de sus consumidores, la expansión del consumo de los derivados del cannabis y de cocaína no se plasmaron en la formulación de demandas asistenciales, no ocurrió lo mismo con la heroína. Los graves efectos asociados a su consumo (asociación de su uso con situaciones de marginación social, actividades delictivas y en especial con el deterioro sanitario de sus consumidores) se tradujeron en la aparición a finales de la década de los setenta de los primeros servicios asistenciales para el tratamiento de los problemas de dependencia a opiáceos.
La articulación de las primeras respuestas asistenciales frente a las drogodependencias en España correspondió fundamentalmente a organizaciones no gubernamentales y a algunos municipios, ante la ausencia de una verdadera política nacional. Esta situación se mantendría inalterable hasta 1985, fecha en la que se produjo la aprobación del Plan Nacional Sobre Drogas. Precisamente uno de los más importantes logros que tuvo esta iniciativa gubernamental fue la de haber contribuido a consolidar en España redes de atención amplias, diversificadas y profesionalizadas, desde las que dar respuestas adecuadas a las demandas diferenciales y cambiantes que formula la población drogodependiente.
Una constante en el funcionamiento de estas redes, dependientes fundamentalmente de las Comunidades Autónomas, de algunos grandes municipios como Madrid, Barcelona y en las que tienen un peso importante algunas organizaciones no gubernamentales, lo constituye el hecho de que los diferentes servicios que las integran estaban orientados básicamente al tratamiento de los problemas de abuso y dependencia asociados a drogas ilícitas como la heroína y, en menor medida, a la cocaína. Esta situación era coherente con la percepción social de las drogodependencias dominante en esos momentos, en virtud de la cual la heroína actuaba como único referente de lo que dio en llamarse «el problema de la droga», minimizándose los efectos asociados al abuso de las restantes sustancias.
La hegemonía casi absoluta de la heroína en el panorama asistencial español, hasta casi mediados de la década de los noventa, queda patente si se analizan los resultados aportados por el indicador tratamiento que integraba en esos momentos el Sistema Estatal de Información Sobre Toxicomanías (SEIT). Del total de 18.752 personas que iniciaron tratamiento ambulatorio por dependencia a opiáceos o cocaína durante 1989 el 96,5% de los casos tuvieron a la heroína como droga principal por la que se inició el tratamiento, frente a un 2,2% de tratamientos provocados por la cocaína (el 1,3% restante se corresponde a otros opiáceos)1. Otro tanto cabe señalar respecto al peso de la heroína en los otros dos indicadores del SEIT (urgencias y mortalidad), como evidencia el hecho de que en ese mismo año el 95,7% de las urgencias hospitalarias se relacionaban con el abuso de heroína y que en el 94% de los fallecimientos notificados se detectara la presencia de heroína-morfina o sus metabolitos.
El panorama asistencial en el campo de las drogodependencias comenzará a principios de los años noventa un lento, pero sostenido, proceso de profundas transformaciones que tuvo como referentes tres elementos fundamentales:
1. Los cambios operados en los perfiles y características de la población drogodependiente que tradicionalmente accedía a los servicios asistenciales.
La población heroinómana, que constituía el colectivo de referencia de las redes asistenciales, experimentó un proceso de progresivo envejecimiento y de deterioro social y sanitario que obligó a las instituciones públicas y privadas responsables de la gestión de los servicios de tratamiento a reformular su oferta asistencial, a fin de adaptarla a las nuevas necesidades y demandas planteadas por esta población. Algunos fenómenos como el constante envejecimiento de una población relativamente cautiva (la edad media de los sujetos admitidos a tratamiento por heroína que se situaba en 1987 en los 24,9 años pasó a los 30,8 años en 1998), la creciente antigüedad en el consumo de la droga principal que motiva la admisión a tratamiento (que actualmente supera como media los 9 años) y el creciente deterioro social (desarraigo familiar, carencia de alojamiento, vinculación a actividades delictivas, prostitución, etc.) y sanitario (altísimas prevalencias de la infección por VIH/sida y otras patologías infectocontagiosas entre el colectivo) obligaría a modificar sustancialmente la orientación de la oferta asistencial.
Si durante la década de los ochenta los programas libres de drogas monopolizaron la oferta asistencial en materia de drogodependencias, la irrupción de la epidemia de VIH/sida, el frecuente abandono de los tratamientos por un sector significativo de drogodependientes y la constatación de que un porcentaje indeterminado de esta población no acudía a las redes de atención ofertadas provocaría una profunda revisión de las políticas asistenciales. El hecho de que aproximadamente el 65% de los casos de sida registrados en nuestro país se correspondiera con usuarios de drogas por vía intravenosa propició que la preservación de la salud pública (en particular el control de una serie de enfermedades infectocontagiosas como el sida, hepatitis, tuberculosis, etc., con una importantísima presencia entre la población consumidora de drogas por vía parenteral) pasara a convertirse en el objetivo prioritario de las políticas de atención a las drogodependencias.
Esta circunstancia, unida a la constatación de que la oferta única de programas orientados al logro de la abstinencia no se ajustaba a las demandas y posibilidades de amplios sectores de drogodependientes, facilitaría la aparición de nuevas alternativas asistenciales, en especial de los programas de mantenimiento con sustitutivos opiáceos y de programas de reducción de daños. Estas modalidades asistenciales emergentes tenían como objetivo secundario el facilitar la aproximación y el contacto con los circuitos para la atención a las drogodependencias y con los sistemas generales de salud y de servicios sociales de un sector de la población drogodependiente que se mantenía al margen de los mismos.
2. La irrupción de nuevas drogas y nuevos patrones de consumo.
En la década de los noventa se produce la incorporación de nuevas drogas, en particular las denominadas drogas de síntesis, y se adoptan nuevos patrones de uso de sustancias ya conocidas, que se traducirán en la aparición de nuevas demandas de tratamiento. El reforzamiento de ciertos patrones de policonsumo de drogas (en particular los articulados en torno a las drogas de síntesis y psicoestimulantes como la cocaína), la ingesta por parte de amplios sectores juveniles de grandes cantidades de alcohol en los fines de semana o el cada vez más precoz y frecuente contacto con sustancias como el hachís, son fenómenos que obligan a articular nuevas respuestas asistenciales.
Las redes asistenciales existentes en esos momentos, diseñadas en su mayor parte para atender los problemas de abuso y/o dependencia provocados por la heroína, se muestran incapaces para hacer frente a las nuevas demandas de tratamiento que de forma progresiva les son planteadas por una población relativamente joven, en la que los problemas de abuso de ciertas drogas (cocaína, alcohol, cannabis o drogas de síntesis) se compatibiliza con aceptables niveles de integración social. De este modo, a mediados de los años noventa se inicia un proceso de reorientación de la oferta que venían prestando las redes asistenciales, caracterizado por la necesidad de atender simultáneamente las nuevas demandas emergentes y los viejos problemas asociados al abuso de drogas2.
3. La necesidad de diversificación y versatilidad de la oferta asistencial.
La coexistencia de personas con problemas de abuso o dependencia a distintas drogas con unos perfiles y necesidades claramente diferenciadas hacían necesaria la diversificación de la oferta asistencial. Este proceso de diversificación respondía tanto a la necesidad de asegurar el cumplimiento de objetivos de muy diversa naturaleza (que van desde el logro de la abstinencia a la prevención y reducción de los daños asociados al consumo), así como de ajustar la oferta de servicios a colectivos humanos muy diferentes, entre los que se incluyen desde adolescentes socialmente integrados a drogodependientes con problemas de exclusión social y graves patologías orgánicas y psiquiátricas asociadas al consumo.
Los resultados del proceso de transformación sufrido por las demandas asistenciales quedan de manifiesto al analizar las características de los sujetos que se están incorporando actualmente a los centros de atención, y que son descritos a continuación.
Situación actual de las demandas asistenciales
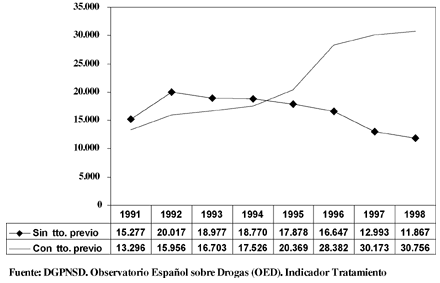
El indicador tratamiento del Observatorio Español Sobre Drogas recoge el número de personas admitidas a tratamiento por abuso o dependencia de sustancias psicoactivas, excluidas el alcohol y el tabaco. Los datos aportados por el total de 478 centros declarantes que cubrieron este indicador durante 1998 señalan que en dicho período fueron admitidas a tratamiento un total de 54.338 personas, volumen un 3,6% superior al registrado en 1997.
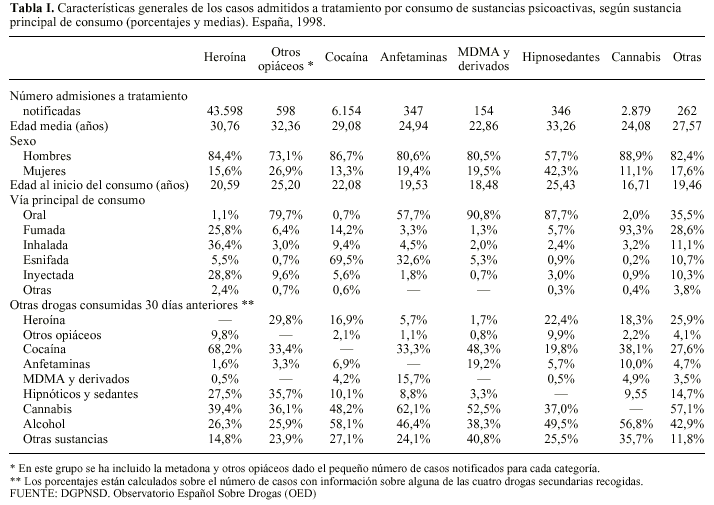
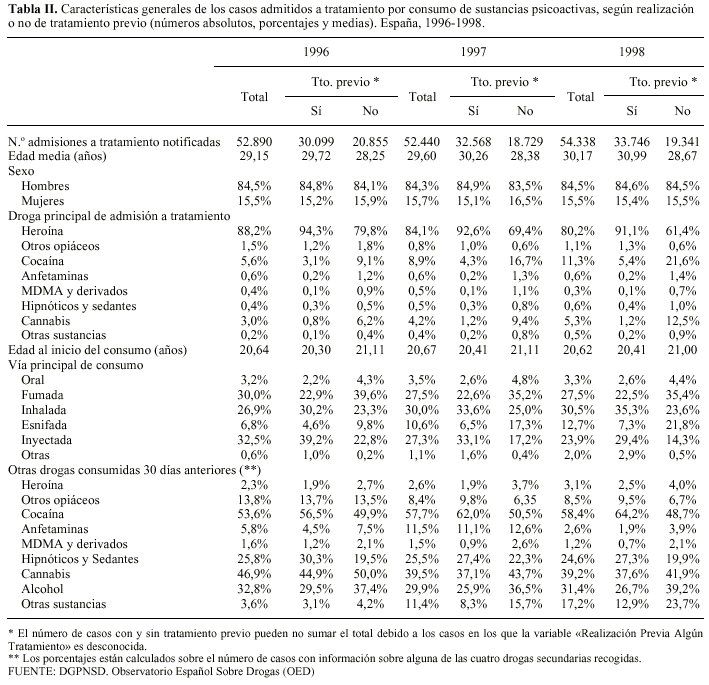
El análisis de las diferentes sustancias que motivaron la incorporación a tratamiento (tabla I) refleja que, a pesar de que la heroína continúa siendo la sustancia que provoca el mayor número de admisiones a tratamiento (el 80,2%), esta sustancia está perdiendo progresivamente peso en relación con las demandas asistenciales por abuso o dependencia a drogas que se registran en España. Si se observa la evolución seguida desde 1991 en el número de personas admitidas a tratamiento por heroína (Fig. 1) puede comprobarse como, tras un proceso de crecimiento continuado, en 1996 se quiebra esta tendencia, reduciéndose las admisiones a tratamiento por heroína de 46.635 en 1996, a 44.089 en 1997 y a 43.598 en 1998. Esta tendencia es atribuible a la fuerte disminución observada en el número de personas admitidas a tratamiento por heroína por primera vez en su vida, puesto que el número de personas previamente tratadas se ha mantenido prácticamente estable en los últimos años.
Figura 1. Evolución del número de personas admitidas a tratamiento por heroína en España, 1991-1998.
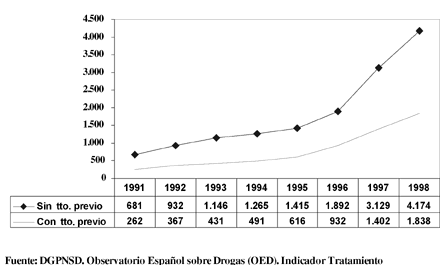
Frente al descenso de las admisiones a tratamiento por heroína destaca el importantísimo aumento de las admisiones por cocaína, que en 1998 han ascendido a 6.154 (el 11,3% del total de las admisiones registradas). Más allá del creciente peso relativo que adquiere esta sustancia desde la perspectiva asistencial, llama la atención el rapidísimo crecimiento de las admisiones a tratamiento que provoca (Fig. 2), de hecho, entre 1996 y 1998 el volumen de admisiones a tratamiento se ha duplicado al pasar de 2.980 a 6.154. Destacar además que el peso asistencial de la cocaína es muy alto si se consideran únicamente los casos admitidos a tratamiento por primera vez, en los cuales la cocaína es responsable del 21,6% de las admisiones (tabla II). Otro tanto cabe apuntar en relación con la especial incidencia que las admisiones por cocaína tiene en ciertas comunidades autónomas (Murcia, Navarra, Cataluña y Comunidad Valenciana), donde llegan a representar más del 30% del total de casos sin tratamiento previo.
Figura 2. Evolución del número de personas admitidas a tratamiento por cocaína en España, 1991-1998.
Exceptuando el cannabis, con 2.879 admisiones a tratamiento durante 1998 (el 5,3%), las restantes sustancias tienen una escasa influencia asistencial. El consumo de otros opiáceos distintos a la heroína provocó el 1,1% de las admisiones registradas, las anfetaminas y los hipnosedantes un 0,6% respectivamente y el MDMA y sus derivados un 0,3%.
Una referencia especial merecen las demandas de tratamiento provocadas por el abuso y dependencia al alcohol, que pese a no estar todavía registradas por el indicador tratamiento del Observatorio Español Sobre Drogas tienen un peso creciente. A pesar de que la tolerancia social existente en España frente al consumo de alcohol provoca que la existencia de situaciones objetivas de abuso y/o dependencia de esta sustancia no se traduzca en la formulación de demandas de tratamiento, algunas redes asistenciales que ofertan programas de tratamiento del alcoholismo vienen observando cómo progresivamente crecen las admisiones a tratamiento producidas por el abuso de alcohol, alcanzando en algunos casos hasta el 12% de las admisiones a tratamiento3 y situándose por delante de las admisiones por cocaína o derivados del cannabis.
Recursos para la atención a las drogodependencias
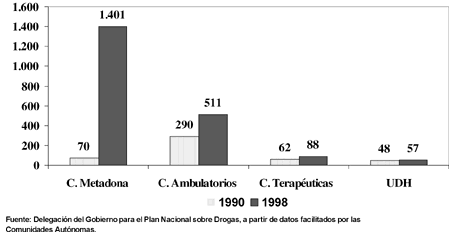
A medida que iban variando las demandas asistenciales fue modificándose progresivamente la oferta asistencial. El análisis de la evolución registrada en la composición de los recursos específicos para la atención de las drogodependencias integrados en el Plan Nacional Sobre Drogas (aquellos de titularidad pública o privados con financiación pública), desde comienzos de la década de los noventa, indica la existencia de un importante desarrollo de los mismos, con una ampliación global del número de centros y plazas ofertadas (Fig. 3). No obstante, el crecimiento de los recursos específicos para la atención a los drogodependientes ha sido muy desigual en este intervalo de tiempo, así mientras el número de unidades hospitalarias de desintoxicación creció un 18,7%, el de comunidades terapéuticas lo hizo en un 41,9% y el de centros ambulatorios en un 76,2%. Pero sin duda, el tipo de recursos que más ha contribuido a la expansión global registrada en la oferta asistencial han sido los programas de mantenimiento con metadona, que han visto como se multiplicaba por veinte su número en los últimos ocho años.
Figura 3. Evolución de los recursos específicos de atención para drogodependientes (públicos o privados con financiación pública). España, 1990-1998.
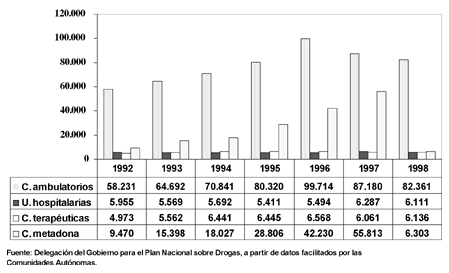
Paralelamente también ha crecido el número de usuarios atendidos en cada tipo de recurso. Desde 1992, primer año del que se dispone de datos globales sobre el número de usuarios (que no admisiones a tratamiento) atendidos en cada modalidad de recurso, hasta 1998 han crecido el número de usuarios atendidos en todos los recursos (Fig. 4)4, si bien de forma más moderada en el caso de las unidades hospitalarias (con un crecimiento en el número de usuarios atendidos del 2,6%) y de las comunidades terapéuticas (con un crecimiento del 22,9%). Por su parte, los usuarios atendidos en los centros ambulatorios aumentaron un 41,4%.
Figura 4. Evolución del número de usuarios atendidos en centros de metadona, centros ambulatorios, unidades de desintoxicación hospitalaria y comunidades terapéuticas. España, 1992-1998.
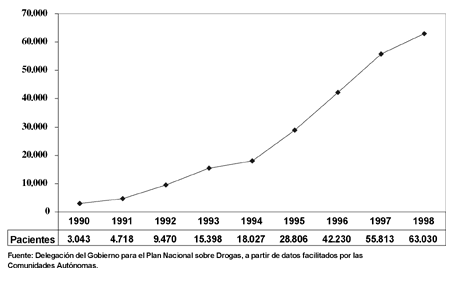
Sin duda, los recursos que están conociendo una mayor expansión en los últimos años son los integrados en programas de reducción de riesgos y daños. Entre ellos merece una mención especial la evolución registrada por los usuarios atendidos en los programas de mantenimiento con metadona, cuyo volumen se ha visto multiplicado por 20,7 veces, pasando de 3.043 en 1990 a 63.030 en 1998 (Fig. 5). Sin embargo, a pesar de esta gran expansión de los programas de mantenimiento con metadona, en la actualidad todavía son los centros ambulatorios los recursos que atienden a un mayor número de usuarios (82.361 en 1998), si bien desde 1997 viene observándose una disminución en el número de usuarios atendidos en los mismos.
Figura 5. Evolución del número de pacientes atendidos en programas de mantenimiento con metadona. España, 1990-1998.
También están creciendo de forma importante otros recursos orientados a la reducción de los daños, como es el caso de los integrados en los Programas de Intercambio de Jeringuillas (PIJs). En 1998 las diferentes Comunidades Autónomas informaban de la existencia de al menos 130 programas de intercambio de jeringuillas y de entregas de kits que distribuyeron un total de 6.472.000 unidades, lo que supuso duplicar las del año anterior.
Según los últimos datos aportados por el Consejo General de Colegios Oficiales de Farmacéuticos, en el marco del convenio de colaboración con los Planes Nacionales de Drogas y Sida, se han formado 968 profesionales farmacéuticos y se han distribuido miles de folletos informativos. En estos momentos ya se han establecido acuerdos de colaboración con siete Comunidades Autónomas que han permitido que 650 oficinas de farmacia participen en PIJs. Por otra parte, continúa creciendo el número de centros de emergencia social y los dispositivos móviles donde, además de distribuir jeringuillas y kits, se prestan diversos servicios sociales y/o sanitarios básicos.
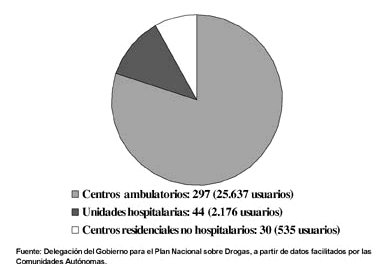
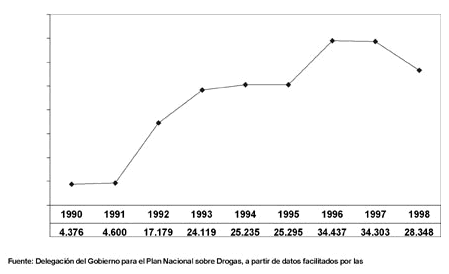
Para completar la visión general de la oferta asistencial para el tratamiento de las drogodependencias existente actualmente en España, es preciso analizar también los datos disponibles acerca del número y tipo de centros dedicados a la asistencia de los problemas de dependencia al alcohol, así como el número de usuarios atendidos en los mismos. Actualmente sólo se dispone de la información registrada por los centros que dependen directamente de los Planes Autonómicos sobre Drogas, lo que excluye aquellos servicios y usuarios atendidos en la Red de Salud Mental, que en numerosas Comunidades tienen un protagonismo en este tipo de atenciones ampliamente superior al de los centros específicos vinculados a los Planes autonómicos. A pesar de esta limitación, en 1998 fueron atendidos un total de 28.348 usuarios en los 371 centros que prestan asistencia a los problemas de alcoholismo al margen de la Red de Salud Mental (Fig. 6). Los centros ambulatorios (con el 90,4% de los casos), seguidos de las unidades hospitalarias (con el 7,7%) son el tipo de servicios que prestan asistencia a un mayor volumen de personas.
Figura 6. Asistencia a problemas de alcoholismo. Número de dispositivos y número de usuarios atendidos. España, 1998.
El análisis de la evolución del número de usuarios con problemas de abuso y/o dependencia del alcohol atendidos en el período 1990-98 (Fig. 7), confirma la existencia de un proceso de estabilización con una leve tendencia alcista en el número de casos atendidos desde mediados de la década, tras el notable aumento observado entre 1990 y 1993 (Fig. 7). El ciclo expansivo que ininterrumpidamente se venía registrando desde 1990 se quebró en 1997 y en especial en 1998, con un descenso del 17,4% con respecto al año precedente.
Figura 7. Número de usuarios atendidos por problemas de alcoholismo. España, 1990-1998.
En cualquier caso, puede considerarse que la oferta asistencial actualmente disponible para el tratamiento del alcoholismo en España, incluyendo los centros adscritos a las Redes de Salud Mental, sería seguramente insuficiente para cubrir la demanda potencial susceptible de ser generada por este tipo de problemas. Baste para ello indicar que la Encuesta Domiciliaria Sobre Consumo de Drogas de 1997 cifraba el número de bebedores en situación de gran riesgo (con consumos superiores a los 150 cc. diarios de alcohol puro para los varones y de 100 cc. para las mujeres) en 670.000 entre quienes beben los días laborables y en 445.000 entre los bebedores de fin de semana5.
Perspectivas de futuro en la atención a las drogodependencias
La recientemente aprobada Estrategia Nacional Sobre Drogas --con el consenso de las distintas Comunidades Autónomas, los Departamentos Ministeriales concernidos y la iniciativa social-- sustituye al Plan Nacional Sobre Drogas de 1985 y viene a consagrar la necesidad de continuar adecuando la oferta de recursos y programas para la atención a las drogodependencias.
Entre sus grandes objetivos programáticos se establece precisamente la necesidad de adecuar la oferta asistencial existente con el fin de adaptarla a las nuevas necesidades que plantea o pueda plantear en el futuro el fenómeno de las drogodependencias, apostando por la incorporación de aquellas innovaciones asistenciales que, estando científicamente avaladas, hayan demostrado su utilidad.
Otro referente fundamental que establece la Estrategia Nacional es la apuesta por la integración coordinada de las redes de atención a las drogodependencias en los Sistemas Públicos de Salud y de Servicios Sociales, con el doble objetivo de rentabilizar los recursos existentes en esos sistemas y de normalizar la intervención frente a un problema con tan importante presencia en nuestra sociedad. Pero, en este apartado, una aportación fundamental de la Estrategia es la de garantizar una plena cobertura asistencial ambulatoria a todos los drogodependientes en el ámbito de sus correspondientes áreas de salud.
Sobre la base de estas premisas básicas, el documento formula una serie de objetivos que desglosa en dos grandes apartados: asistencia e inserción social y reducción de daños que, sin lugar a dudas, condicionarán el desarrollo futuro de la oferta asistencial en materia de drogodependencias en nuestro país. A título informativo se recogen a continuación aquellos objetivos establecidos en cada uno de los dos apartados indicados que, desde nuestro criterio, tendrán una mayor incidencia en la reorganización de la oferta de servicios que previsiblemente serán reforzados en el futuro.
Objetivos en el ámbito de la asistencia e inserción social
* Definir el circuito terapéutico del sistema asistencial y de integración social.
Se trata de garantizar que todos los Planes Autonómicos Sobre Drogas ofrezcan una red de recursos diversificada que garantice un tratamiento integral de las drogodependencias. Estas redes deberán contar con programas libres de drogas, programas de reducción del daño (en particular de tratamiento con agonistas) y programas específicos para la atención de poblaciones especiales o que presentan características diferenciales (reclusos, menores, minorías étnicas, mujeres, personas con patología dual, etc.).
* Incorporar estrategias que permitan el abordaje terapéutico de los problemas relacionados con el consumo de alcohol, tabaco, las nuevas drogas y los nuevos patrones de consumo.
Este objetivo se orienta no sólo hacia el reforzamiento de los recursos destinados a la atención de los problemas derivados del abuso de estas sustancias sino, y sobre todo, a estimular acciones que permitan que las personas que presentan estos problemas puedan ser detectadas y recibir tratamiento de la forma más inmediata posible.
* Impulsar programas de detección precoz e intervención temprana con menores con problemas de abuso o dependencia a las drogas.
* Ofrecer una respuesta adecuada a los drogodependientes con problemas jurídico-penitenciarios, impulsando tanto la atención a los detenidos --mediante programas en comisarías y juzgados-- como a los internos en centros penitenciarios.
* Promover, desde los ayuntamientos, programas de inserción social e intensificar la colaboración de las redes asistenciales con las agencias públicas de empleo para facilitar la incorporación de los drogodependientes a los programas de formación profesional.
Objetivos en el ámbito de la reducción de daños
Entre sus grandes metas, la Estrategia Nacional contempla la generalización de las actuaciones destinadas a reducir los daños asociados al consumo de drogas. En este sentido, se formulan objetivos como los siguientes:
* Garantizar el acceso a los programas de reducción de daños a todos los drogodependientes que no deseen acudir a tratamiento libre de drogas o bien estén a la espera de iniciarlo.
* Generalizar los programas de intercambio de jeringuillas, sexo más seguro y consumo de menor riesgo.
* Involucrar a las oficinas de farmacia en el desarrollo de los programas de reducción de daños.
* Implantar programas de vacunación sistemática a la población drogodependiente (y a sus familiares y allegados) en relación con el tétanos, hepatitis B, así como quimioprofilaxis antituberculosa.
* Diversificar la oferta de programas de reducción de daños en los centros penitenciarios con la extensión del intercambio de jeringuillas.
* Y quizás una de las principales innovaciones es la implantación de programas de educación sanitaria tendentes a la reducción del daño por consumo de alcohol, tabaco y otras drogas entre población general. Especialmente se quiere incidir en los programas de reducción de daños asociados al consumo de alcohol en relación con los accidentes de tráfico y la violencia.
Finalmente, la Estrategia insiste en el impulso a la calidad de los programas asistenciales y de reducción de daños introduciendo los procesos de evaluación y los indicadores de calidad que permitan objetivar el funcionamiento y la eficacia de estos programas.