Varón de 52 años, trabajador de la construcción, casado, con un hijo independizado, que acude a la consulta por molestias leves de estómago. Se trata de un paciente recién asignado al área básica de salud, tras haberse trasladado de domicilio. Su aspecto general es saludable y no refiere antecedentes personales ni familiares de interés, aunque ha presentado varios accidentes con lesiones leves en el desarrollo de su actividad laboral.
Fumador de un paquete de tabaco al día y bebedor habitual de un «carajillo» (café + coñac) por las mañanas, una mediana de cerveza con el desayuno, 1-2 vasos de vino con la comida, un «carajillo» o un quinto de cerveza cuando acaba la jornada laboral y un vaso de vino con la cena.
Se considera a sí mismo fuerte y sano, valora positivamente su situación familiar y laboral.
Se le pide analítica general, en la que aparece una discreta elevación de la GGT (70 unidades de bebida (UBE)/l), sin otras alteraciones dignas de interés.
Se le diagnostica una dispepsia gástrica y se le prescriben dieta blanda, un antiácido y supresión de tabaco y alcohol.
El médico responsable (M) comenta el caso con un nuevo residente de primer año (R1), antes de ver al enfermo por segunda vez.
M: Con la información de la que se dispone, ¿cuál crees que puede ser el común denominador de la dispepsia gástrica, la alteración de la analítica y la accidentalidad?
R1: Tiene elevado un marcador biológico de alcohol, aunque no es muy específico, y el alcohol también podría producirle irritación gástrica. Su profesión se asocia a una elevada accidentalidad y, teniendo en cuenta la distribución de consumos del paciente, no se puede descartar, aunque tampoco afirmar, que en sus accidentes haya intervenido el alcohol. Por otra parte, el tabaco también irrita la mucosa gástrica.
M: Tienes razón en cuanto al posible papel de ambos, alcohol y tabaco, en sus molestias de estómago. Con respecto al alcohol, ¿consideras que su consumo de alcohol es preocupante?, ¿crees que necesitas más información?
R1: Habría que hacer una exploración física detallada y preguntarle sobre su historial de consumo. Habría que ver si presenta estigmas de alcoholización o síntomas de alguna otra patología, así como si reúne criterios de dependencia.
M: El paciente ha sido debidamente explorado. No tiene ningún signo cutáneo ni hepatomegalia, ni síntomas de ningún otro problema. Centrándonos en su consumo de alcohol, ¿cuál es a tu juicio la mejor manera de obtener una buena anamnesis de consumo?
R1: No basta con preguntarle a un paciente si «es bebedor» o «cuánto bebe». En el primer caso puede decir «no», si no se considera bebedor regular, y, en el segundo, puede contestar «lo normal». Habrá que preguntarle si consume bebidas alcohólicas alguna vez (cerveza, vino o destilados) y, en caso afirmativo, con qué frecuencia bebe y cuántas consumiciones se toma cada día que bebe.
M: Si te dice que no bebe nunca, habrá que averiguar si nunca ha sido bebedor o bebía y lo ha dejado. En tal caso, habrá que averiguar por qué. Si consume alcohol, aparte de la cantidad y frecuencia, conviene preguntar si el paciente realiza el mismo consumo en días laborables y festivos, anotándolos aparte. Otra forma de registrar los picos de consumo es preguntarle con qué frecuencia ingiere más de 5 consumiciones (4, en el caso de la mujer) en una sola ocasión de consumo, por ejemplo en una salida o celebración (tabla 1).
R1: Una anamnesis exacta es muy difícil porque, si no bebes cada día lo mismo, ha de ser difícil recordarlo. Además, en los alcohólicos existe una tendencia a la ocultación.
M: En los pacientes con dependencia alcohólica, sí. Pero aún no hemos revisado si este paciente reúne criterios diagnósticos al respecto. Aunque siempre cabe contar con un pequeño porcentaje de infradeclaración, el autoinforme se considera fiable y sigue siendo la mejor fuente de información, especialmente en pacientes bebedores excesivos que no han llegado a tener problemas y no tienen conciencia de beber demasiado. En la mayor parte de nuestros pacientes, la información será, pues, fiable. En pacientes con graves problemas con la bebida, es conveniente tener información adicional de terceros, tanto sobre su consumo como sobre su conducta.
R1: Por lo que respecta a la forma de recoger la información sobre el consumo, aparte de una encuesta más o menos estructurada, ¿existen cuestionarios que la faciliten?
M: Por supuesto. Se han propuesto diversos cuestionarios muy sencillos, la mayor parte de ellos destinados a recoger la cantidad/frecuencia (volumen de alcohol etílico en un período determinado). Suelen referirse al consumo habitual durante el último año, y miden la cantidad de consumiciones dentro de la unidad de tiempo del día y la semana. La ventaja de los cuestionarios es que suelen ser rápidos y sencillos de administración y que la recogida de datos es estandarizada, y la puede realizar cualquier miembro del personal e incluso el propio paciente, en los autoadministrados. La desventaja es que suele recoger la moda del consumo.
M: En una consulta de atención primaria y para un simple cribado, lo más práctico es una pequeña entrevista semiestructurada, que ayude a evocar la semana e incluso el día típico, además de los episodios de mayor consumo. También pueden emplearse las 3 primeras preguntas del cuestionario AUDIT (Anexo 1). Sea cuál fuere la forma de recoger la información, el paciente te hablará de que bebe tanto vino, tanta cerveza... En cualquier caso, las actuales historias clínicas informatizadas suelen recoger un apartado para anotar la cantidad y frecuencia del consumo.
Una vez registrado el consumo, habrá que traducir las bebidas consumidas a gramos de alcohol puro. ¿Cómo calcularías los gramos consumidos?
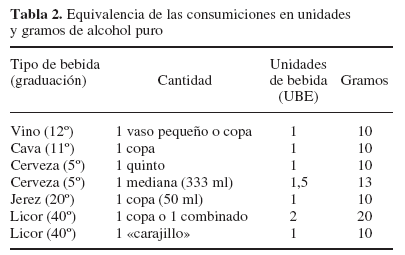
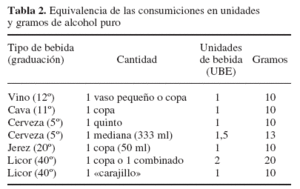
R1: Para facilitar el cálculo de los gramos de alcohol ingeridos, hay que conocer la diferente graduación alcohólica, así como el volumen de las bebidas ingeridas. Hay que aplicar la fórmula:
graduación x ml x 0,79 (peso específico del etanol) / 100
M: Para ser exactos, sí. Pero en la práctica clínica, especialmente en una consulta de primaria, basta con efectuar un cálculo aproximado utilizando como medida la denominada unidad de bebida estándar (UBE) --una bebida estándar equivale a una copa de vino, o una caña de cerveza o media copa de licor (25 ml)--, estimada para nuestro país en 10 g de alcohol puro (tabla 2). Teniendo en cuenta graduación y volumen.
Estas equivalencias son un punto de referencia, no cifras exactas e inamovibles, dada la variabilidad del volumen y graduación dentro de un mismo tipo de bebida.
Con la descripción del consumo del paciente que te he dado al principio, ¿tienes suficiente información para calcular cuántas unidades y cuántos gramos de alcohol puro tomaba?
R1: No me ha dicho si este consumo era diario ni si bebía lo mismo en los días laborables y festivos. Tampoco me ha dicho si bebía en ayunas.
M: En efecto. Sólo te he mencionado el consumo habitual y eso pudiera ser 4-5 días por semana. Pues bien, bebe todos los días. Cuando trabaja, un «carajillo» en ayunas, una mediana de cerveza con el desayuno, 1-2 vasos pequeños de vino comiendo, otro vasito con la cena y un «carajillo» o un quinto de cerveza a media tarde. Los días de fiesta, no se toma «carajillos», pero sí una copa de coñac después de comer. Su consumo de vino es el mismo que cuando trabaja y suele beberse una mediana de cerveza como aperitivo.
R1: Teniendo en cuenta las respectivas equivalencias en gramos de alcohol puro, bebe entre 5,5 y 6,5 UBE (55-65 g/día), tanto en laborables como en festivos, lo que le sitúa en un consumo semanal en torno a las 40 (38,5-45,5) UBE por semana (400 g de alcohol puro).
M: ¿Y eso qué significa?
R1: Este consumo sería de riesgo. Todo consumo superior a los 40 g/día, en el varón, y 24 en la mujer, se ha de considerar de riesgo medio y subsidiario de una intervención destinada a reducirlo.
M: ¿Y por debajo de esa cifra, se trataría de un consumo aceptable?
R1: Para las coronarias, 1 o 2 vasos de vino al día tienen un efecto protector.
M: El efecto cardioprotector del etanol es un hallazgo científico no exento de sesgos de interpretación. La protección se daría sólo en personas con riesgo coronario (varones de más de 35 años y mujeres posmenopáusicas) y con ingestas tan pequeñas como un vaso de vino cada 2 días. Por el contrario, existe evidencia científica de que, por encima de los 20 g/día (2 vasos de vino), aumenta el riesgo de muerte coronaria. Por tanto, ni se justifica recomendar beber a quien no fuera previamente bebedor ni los bebedores deberían confundir ese posible beneficio con la necesidad de beber más, dado el pequeño margen entre protección y riesgo. Existen otras muchas medidas cardioprotectoras (dejar el tabaco, ejercicio, dieta sana) sin efectos secundarios.
R1: ¿Qué significa, pues, recomendar un consumo moderado?
M: Si el paciente no era bebedor, una mala praxis. No se trata de promover el consumo, sino de educar acerca de límites que no deben sobrepasarse. No se debe olvidar que el alcohol es una sustancia tóxica, para el que no existe un nivel de riesgo «0» universal. Los límites que se han propuesto son fruto de consenso y basados en la investigación, pero no son cifras exactas e inamovibles. De hecho, en sucesivas revisiones, se han replanteado los números a la baja.
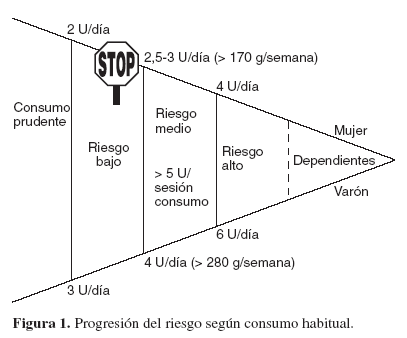
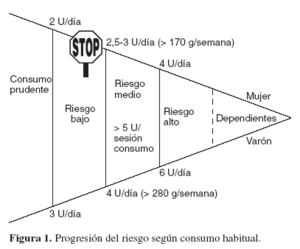
Se aconseja no beber todos los días, intercalando un par de días a la semana sin alcohol, y no superar 1 UBE en un mismo día, en el caso de la mujer, y 2 en el del varón o, respectivamente, las 7 y 14 UBE semanales, aunque el límite del consumo prudente se ha establecido en las 2 UBE/día en la mujer y 3 en el varón (14 y 21 UBE a la semana, respectivamente).
El riesgo progresa de forma continuada (tabla 3; fig. 1), y se debería educar a la gente para que no se moviera de la franja que se considera prudente. Sin embargo, se ha consensuado un valor de consumo de riesgo medio (> 24 g/día en la mujer y > 40 g/día en el varón), como umbral de intervención para la reducción de consumos.
¿En qué nivel se situaría nuestro paciente?
R1: Está en torno al nivel de riesgo elevado. Aparte de los límites de consumo establecidos, ¿existe una definición aceptada de consumo de riesgo?
M: La Organización Mundial de la Salud (OMS) define el consumo de riesgo como «una pauta de consumo de alcohol que aumenta el riesgo de consecuencias nocivas para el bebedor y para terceros»1. Incluye el riesgo de consecuencias físicas, psíquicas y sociales. Aunque cuantitativamente existe cierto consenso acerca del límite de los 40 g/día en el varón y 24 en la mujer, como nivel de riego moderado que obliga a aconsejar una reducción de consumo, fíjate que habla de pautas, ya que no sólo se trata de cuánto y cuándo se bebe, sino de la forma de beber y las circunstancias. El consumo concentrado, con o sin embriaguez clínica, es siempre un riesgo superior al del consumo repartido a lo largo del día y la semana. Tampoco es lo mismo beber comiendo que en ayunas (como hace este paciente), ni hacerlo cuando se tiene que conducir o se está embarazada. Las gestantes y los menores de 18 años no deberían beber alcohol.
R1: Este paciente arriesga su salud y la de los demás cuando trabaja realizando trabajos que requieren una buena coordinación psicomotora y se ha tomado un par de vasos de vino. Aunque su accidentalidad puede haber sido fortuita, el alcohol puede haberla favorecido. Lo mismo para la conducción de vehículos que para el manejo de maquinaria compleja o subirse a un andamio, el alcohol repercute negativamente sobre el rendimiento.
M: Por ahora, se puede pensar que tiene un consumo de riesgo alto, por su consumo, en torno a los 60 g, y porque además bebe en ayunas. ¿Cómo podrías descartar eventuales trastornos por uso de alcohol, tales como el consumo perjudicial o la dependencia?
R1: En cuanto al consumo perjudicial, no nos consta que el alcohol haya causado un daño a su salud (criterio diagnóstico), aunque sospechemos que el alcohol puede haber contribuido a su accidentalidad y le favorezca las molestias gástricas. Para cribar la presencia de dependencia podría usar un cuestionario, como el CAGE (tabla 4).
M: Te sugeriría que emplearas el cuestionario AUDIT (Alcohol Use Disorders Identification Test) (Anexo 1), el único capaz de identificar incluso el consumo de riesgo. Con sus 10 ítems, explora consumo (ítems 1-3), dependencia (ítems 4-6) y problemas derivados del consumo (7-10) referidos al último año. Se recomienda leerle al paciente las preguntas y anotar las respuestas, teniendo en cuenta el valor en unidades de bebida estándar de cada consumición descrita. Si lo rellena el enfermo, debe instruírsele al respecto. Lo mejor es facilitarle una tabla de equivalencia de bebidas. El punto de corte internacionalmente admitido es de 8 puntos, aunque puede ser menor para la mujer y los ancianos.
En la versión española que se propone, el punto de corte es de 8 para el varón y 6 para la mujer. El AUDIT es un cuestionario de cribado, no de diagnóstico. De ahí la necesidad de confirmar la sospecha de dependencia.
En consultas con poca disponibilidad de tiempo, como la nuestra, se pueden pasar los 3 primeros ítems, que aisladamente considerados, se conocen como AUDIT-C y tienen su propia valoración o punto de corte (5 para el varón y 4 para la mujer). Si el paciente supera ese umbral, se puede continuar pasando el cuestionario completo, lo que permite cribar también otros problemas.
R1: ¿Le ha pasado el AUDIT a este paciente?
M: Sí, y como sólo en las 3 primeras preguntas (AUDIT-C) reunía 6 puntos, he pasado el cuestionario AUDIT completo, en el que ha tenido 8 puntos.
Por tanto, con la información disponible hasta el momento, el paciente es un bebedor de riesgo, tanto por su anamnesis de consumo (55/65 g/día) como por su puntuación en el AUDIT-C (6 puntos) y AUDIT completo (8 puntos).
R1: Y pidió marcadores biológicos, que aunque tienen un bajo rendimiento clínico como instrumentos de detección precoz, reflejan la impregnación crónica alcohólica y ayudan a identificar el origen alcohólico de la patología orgánica y sirven para monitorizar el seguimiento. Y si quisiera descartar la dependencia, ¿le pasaría el CAGE?
M: El CAGE (tabla 4) sirve para un cribado rápido de la dependencia (es positivo a partir de 2 respuestas afirmativas). De utilizarlo, recomiendo «camuflar» las pregunta dentro de un interrogatorio más amplio, dado el carácter incisivo de éstas. Disponiendo de 15 min, daría preferencia al cuestionario MALT, que por su doble composición (parte objetiva y subjetiva), aporta una información más completa para el diagnóstico de la dependencia alcohólica (Anexo 2).
En cualquier caso, con o sin cuestionarios, es importante conocer los criterios diagnósticos para los trastornos por uso de sustancias de la OMS, según la Clasificación Internacional de Enfermedades (CIE-10) (tabla 5) y averiguar si el consumo en ayunas es un hábito o una necesidad (si le tiembla el pulso antes de beber por las mañanas, si echa bilis cuando se levanta...), lo que no ocurría, en el caso de este paciente.
R1: Para la dispepsia le ha recomendado abstenerse de alcohol y tabaco mientras dura el tratamiento. ¿Va a hacer alguna intervención sobre su consumo futuro de tóxicos?
M: En cuanto al tabaco, le preguntaré si lo ha echado mucho de menos en estos días y si ha pensado alguna vez en dejarlo. En caso afirmativo, le sugeriré que aproveche la ocasión para no reanudar el consumo, dados los riesgos del tabaco para la salud. Si no le ha sido fácil o incluso ha fumado, le ofreceré ayuda para dejar de fumar, si lo estima oportuno. Nada se opone a abordar los temas de alcohol y tabaco conjuntamente, y en ambos casos se debe trabajar la motivación para promover el cambio.
Con respecto al alcohol, superada la afección gástrica, el paciente, en principio, no tiene porqué abstenerse. Se trata simplemente de que reduzca su consumo de alcohol y evite en adelante el consumo en ayunas. Para ello no requiere ningún tratamiento propiamente dicho, sino una intervención breve de tipo reeducativo.
R1: ¿La intervención breve es un simple consejo de beber menos? He leído que las intervenciones breves dan muy buen resultado, pero no estoy familiarizado con ellas. ¿En qué consisten concretamente?
M: Se trata de intervenciones limitadas en el tiempo, de duración siempre inferior a la de un tratamiento específico. Son intervenciones precoces, proactivas, en el sentido de que se adelantan a la demanda del paciente porque intentan identificar situaciones de riesgo e intervenir sobre ellas. Su objetivo es promover un cambio en la conducta problema identificada, concienciando al paciente y activando sus propios recursos. La población diana son los bebedores con consumo de riesgo o perjudicial.
Incluyen: evaluación global, un consejo o asesoramiento breve y un cierto seguimiento.
R1: El cribado y evaluación que ha hecho hasta ahora, ¿se considera parte de la intervención?
M: Desde luego. Sin cribado, no hay intervención. Lo ideal sería realizar un cribado sistemático en todos los pacientes. Si no es posible, como mínimo habría que explorar el consumo en personas cuya patología o problema pudiera estar relacionada con el consumo de alcohol. Hay que aprovechar la oportunidad de la visita para identificar el hábito tóxico subyacente a su demanda de asistencia. De ahí que a este tipo de intervenciones se las llame también oportunistas.
El cribado nos permite identificar y evaluar al paciente subsidiario de ayuda, pero también nos facilita el inicio del diálogo. La «devolución» de la información al paciente o feedback es el primero de los elementos activos de las intervenciones breves, la F del acrónimo FRAMES2 (tabla 6).
R1: Nunca había oído esas siglas. En cualquier caso, supongo que si se ha encontrado un problema o lesión atribuible al alcohol, esta información ayuda a concienciar al paciente de que bebe demasiado.
M: Por supuesto, pero también es importante concienciar una simple situación de riesgo. Conociendo la situación, el paciente ha de asumir su propia responsabilidad (R) de aprovechar el consejo (A) que se le ofrece, pudiendo elegir entre diversas opciones (M) para cambiar su conducta. En esta relación entre médico y paciente es muy importante que aquél muestre su empatía y comprensión ante la situación (E), así como que apoye al paciente en su avance en el camino del cambio, reforzándole su confianza en sí mismo (S).
R1: Estos «ingredientes activos» del FRAMES2, ¿tienen que ver con los estadios del cambio que se describen y tienen en cuenta para el abordaje del tabaquismo?
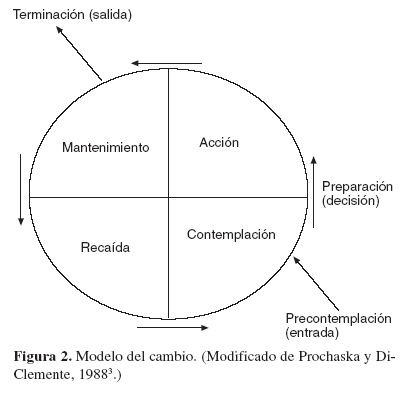
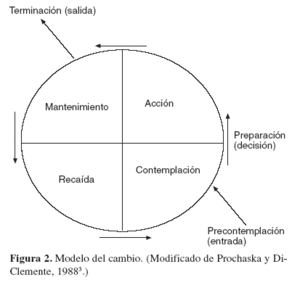
M: En efecto, los elementos del FRAMES derivan de la integración de los modelos del cambio de Prochaska y DiClemente3 y del abordaje motivacional, en los que se fundamenta la intervención breve en un sentido genérico. Las personas consolidamos unos hábitos porque la conducta en cuestión nos ha resultado gratificante. Entender que el hábito ha llegado a ser perjudicial o peligroso y nos conviene modificarlo requiere todo un proceso. Una recomendación externa no sirve si uno mismo no tiene elementos para hacer su propio balance y tomar la decisión. Por ello, cambio y motivación son inseparables.
Prochaska y DiClemente describieron los estadios que ha de recorrer una persona para cambiar: precontemplación, no cree tener ningún problema y, por tanto, no ve necesario ningún cambio; contemplación, intuye que algo va mal y puede modificarlo, pero se siente ambivalente frente al cambio; preparación, resuelta la ambivalencia, se decide a actuar; acción, empieza a cambiar (fig. 2), y mantenimiento, consolidación del cambio. La recaída es siempre posible y algunos pacientes requieren reiniciar el circuito varias veces.
R1: En la intervención breve, la información recogida en la evaluación del paciente sirve para aportarle las razones que puedan llevarlo de la fase de precontemplación a la de contemplación. Eso es lo que usted va hacer con este paciente, que supongo no es consciente de su riesgo.
M: Exactamente. Yo atendí a su demanda (las molestias de estómago), que supongo se habrán aliviado. El próximo jueves tiene visita y debo comentar con él los resultados de la analítica y en conjunto la valoración que hacemos de su situación. Le haré ver que su consumo supera los límites considerados prudentes por los científicos y que su hígado, que ya está acusando esa sobrecarga, como muestran los análisis, puede llenarse de grasa e inflamarse de forma crónica, si sigue bebiendo en estas cantidades y que, aunque no le duela, el hígado es traicionero y puede avisarle demasiado tarde.
También revisaré con él su elevada accidentalidad, las circunstancias y tipo de accidentes, recordándole que el alcohol afecta la ejecución de tareas complejas al reducir los reflejos. No le diré que sus accidentes fueron a causa del alcohol, de lo que tampoco se tienen evidencias, pero sí que su hábito de consumir alcohol durante la jornada laboral le hace más vulnerable a los siniestros; pero le recordaré que el sector de la construcción es el que presenta una accidentalidad más elevada, a la que no es ajeno, aparte de los riesgos inherentes al oficio, el elevado consumo de alcohol de este sector (alrededor del 25% de accidentes laborales y el 35% de las caídas se atribuyen al alcohol). Se trata, en definitiva, de poner sobre la mesa todos los problemas y riesgos atribuibles a su consumo de alcohol, para que tome conciencia de su situación, y de hacerle saber, al mismo tiempo, que está a tiempo y es capaz de cambiar.
R1: Una vez que haya llegado a contemplar, deberá movilizarlo para la acción. Para eso echará mano del consejo.
M: En efecto, de la mano de la información vendrá el consejo, que podrá ser conciso y limitado a las recomendaciones pertinentes, o bien, si se dispone de un poco más de tiempo, ayudará al paciente a revisar su situación y a resolver su ambivalencia frente al cambio.
En efecto, no existe una sola «intervención breve», sino diversas versiones, adaptadas a las circunstancias y posibilidades. Básicamente, cabe distinguir 2 modalidades:
-- Intervenciones mínimas o de simple consejo, limitadas a dar información y consejo, a ser posible con el soporte de un folleto informativo. Requieren unos 5 minutos.
-- Intervenciones breves de tipo motivacional más completas, que incorporan estrategias de motivación y cambio, y conviene complementar con material de autoayuda. Requieren unos 15 minutos.
Unas y otras pueden consistir en una sola entrevista, o completarse con una o más sesiones de refuerzo y seguimiento (3-4 en un año), según las posibilidades.
La indicación de una u otra depende del contexto y de la gravedad del caso (tabla 7). La OMS4 vincula el nivel de intervención a la puntuación en el AUDIT total. Aunque una intervención breve de corte motivacional, con seguimiento, parece siempre deseable, no existen evidencias contundentes acerca de la superioridad de las intervenciones más completas respecto del simple consejo, que sería útil especialmente en casos no complicados de consumo de riesgo y cuando existe un acontecimiento reciente aversivo que actúe como movilizador para el cambio.
La aplicación de la intervención breve motivacional requiere estar familiarizado con los principios y habilidades de la entrevista motivacional.
R1: Imagino que esas estrategias son convenientes para ayudar al paciente a resolver su ambivalencia. Suponiendo que entienda los riesgos de beber más de 40 g/día y, por tanto, de las ventajas de reducir, el paciente va a ver también inconvenientes de beber menos.
M: En efecto, y el paciente se puede quedar encallado en la fase de contemplación. El modelo motivacional invita al paciente a evocar los aspectos positivos, además de negativos de su consumo, todo ello en un clima de empatía, nunca de confrontación. Se trata de que, haciendo balance de su situación, el paciente decida lo que más conviene a su salud, se propone5 una estructura para la entrevista motivacional que puede inspirar el diálogo de una intervención breve (tabla 8).
R1: Antes ha mencionado los principios y habilidades de la entrevista motivacional.
M: Para empezar, te diré que la entrevista motivacional es propiamente un estilo de relacionarse con el paciente destinado a ayudarle a explorar y resolver su ambivalencia. De ahí que, aunque la entrevista motivacional propiamente dicha suela desplegarse en la asistencia especializada, su espíritu, principios y habilidades puedan aplicarse incluso en intervenciones breves (tabla 9).
R1: ¿Qué significa escucha reflexiva?
M: Significa que escuchas al paciente con atención, que reflexionas sobre lo que dice y compruebas que has entendido lo que te quería decir, resumiéndolo al final.
R1: Y si sigue viendo más ventajas a la opción de proseguir su consumo actual, ¿podemos sugerirle opciones que le ayuden a inclinar la balanza en el sentido de reducir su consumo?
M: Desde luego. ¿Qué reflexiones le harías al respecto?
R1: Por lo que respecta a las bebidas, le haría ver que si quiere seguir disfrutando de ellas ha de reducir la cantidad que bebe. Si llegara a presentar consecuencias graves de su consumo, podría tener que suprimirlo por completo. Si lo que teme es perder los amigos, hay que hacerle ver que no se trata de cortar con el ambiente, sólo de consumir menos. También le comentaría que, en horario laboral, el consumo puede traerle problemas de rendimiento, sanciones y accidentes. Yo le sugeriría sustituir el «carajillo» matutino por café o cortado, que se tomara una cerveza sin alcohol con el desayuno, bebiera agua con la comida y limitara su consumo de alcohol para la tarde y cena, no pasando de las 2-3 consumiciones al día.
M: Me parece adecuado, siempre que dejes que el paciente haga primero sus propias reflexiones y propuestas.
R1: ¿Y si el paciente no ve en absoluto la necesidad de cambiar?
M: Hay que procurar seguirlo y mantener el diálogo abierto y la «empatía», que no significa compadreo («todos bebemos»), sino comprensión y aceptación del otro, sea cuál fuere su conducta. El buen diálogo entre el profesional y el paciente es básico para mantener la credibilidad y capacidad de ayuda. No se trata de persuadir al paciente con nuestro sermón, sino de ofrecerle --y no imponerle-- información sobre el tema para que pueda reflexionar acerca de los riesgos de su conducta y se responsabilice de su salud.
R1: ¿Existe una guía para la intervención breve?
M: Más que una guía, existen unas directrices4, aunque en determinados contextos, y especialmente en el marco de estudios, se establecen protocolos específicos. La OMS publicó, en el año 2001, un manual sobre intervenciones breves para atención primaria redactado por Babor y Higgins-Biddle5. También se ofrecen módulos de entrenamiento, con role playing.
Lo más importante a tener en cuenta para hacer una intervención breve es:
-- Que incluye evaluación, consejo y, en la medida de lo posible, un cierto seguimiento.
-- Que debe establecerse como diálogo en un clima de empatía.
-- Que debe promover el cambio.
-- Que el nivel de intervención se ha de adaptar al estadio del cambio en que se encuentre el paciente.
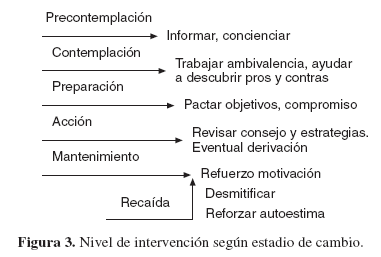
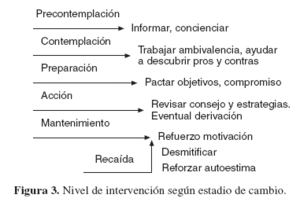
Como menú de estrategias, se pueden utilizar las propuestas para la entrevista motivacional breve (tabla 10), y empezar por una u otra, según la situación que nos presente el paciente (fig. 3). Si acude por cualquier causa intercurrente, se puede empezar por preguntar su consumo de alcohol en general e ir avanzando. Si acude con un problema de salud, se empezará valorando su posible relación con el consumo de alcohol, se explorarán las características del consumo y su asociación con el estilo de vida y luego se pasará a las estrategias 5.a y siguientes.
R1: Si el paciente entiende que le conviene beber menos, ¿le sugeriría algún truco para lograrlo?
M: Desde luego, existen trucos para beber menos (tabla 11).
R1: El tercer elemento de las intervenciones breves era un «cierto seguimiento». ¿Hasta qué punto es viable y necesario?
M: El seguimiento es difícil en entornos como el de urgencias, pero suele ser viable en el contexto de atención primaria, concertando visitas (pacientes poco frecuentadores) o aprovechando otra visita habitual del paciente (pacientes crónicos). Es importante realizar el seguimiento para comprobar los cambios del enfermo (referidos por él o terceros y, eventualmente, traducidos en variaciones en los marcadores biológicos) y para reforzar sus logros o replantearse la estrategia, en caso de fracaso.
R1: ¿Hace usted habitualmente intervenciones breves? ¿Le dan buen resultado?
M: Personalmente, llevo haciéndolas desde hace un par de años, pero el protocolo de actividades preventivas (programa PAPPS) de la SEMFyC las recomendaba desde los años noventa del pasado siglo, cuando se publicaron 2 estudios multicéntricos7 que avalaban su eficacia. Las intervenciones breves surgieron del esfuerzo por parte de un comité de expertos convocado por la OMS, en 1980, para desarrollar estrategias eficientes para la detección de personas con consumo perjudicial antes que empezaran a tener problemas sanitarios o sociales. Desde entonces, el binomio detección precoz/intervención breve ha sido objeto de numerosas investigaciones, especialmente en atención primaria de salud, pero también en otros ámbitos sanitarios e incluso educativos. Numerosos estudios y varios metaanálisis demuestran su eficacia, que en términos generales puede resumirse en una reducción neta del consumo del 22%, una reducción del número de bebedores excesivos > 45% y de los episodios de consumo concentrado > 50%.
Las intervenciones también logran cambios en la frecuentación hospitalaria, en los marcadores biológicos, en la accidentalidad, con una diversidad de resultados, según los estudios. Las intervenciones breves han sido evaluadas como una de las estrategias de mayor coste-eficiencia, entre las 10 mejores para abordar los problemas de alcohol recomendadas por la OMS.
R1: ¿Qué limitaciones tienen?
M: No son aconsejables como abordaje de la dependencia alcohólica, aunque en este caso, la intervención de corte motivacional sirve para preparar la derivación y aceptación del tratamiento. Por otra parte, las intervenciones breves son efectivas para dejar de fumar y para cambios diversos (conducta alimentaria, etc.).
R1: Tengo entendido que se está haciendo algo en urgencias, incluso en nuestro país. Las urgencias me parecen un entorno muy difícil. Por otra parte, los pacientes pueden estar receptivos para cambiar si la visita a urgencias es atribuible al consumo de alcohol.
M: En efecto, y es esa receptividad la que fundamenta la oportunidad e idoneidad de la intervención. Sin embargo, si ya en atención primaria está costando implementar intervenciones de promoción de salud, por la amplitud de frentes que ello implica, en urgencias, aparte de la limitación de tiempo y el ritmo frenético, no existe tradición de hacer tareas preventivas. Las mejores experiencias se han descrito en hospitales de traumatología en pacientes ingresados. En el caso de urgencias traumatológicas, las intervenciones han servido más para modificar las conductas de riesgo que el propio consumo de alcohol (lo que no es poco) y las diferencias significativas se refieren sobre todo a intervenciones con sesión de refuerzo. En nuestro país, el 67% de pacientes lesionados con presencia de alcohol había reducido consumos a los 3 meses8, porcentaje que se mantenía al año, sin diferencias entre intervención mínima e intervención breve motivacional.
R1: Con la información disponible, creo que sería importante enrolar a los distintos colectivos en la aplicación de intervenciones breves, porque las dificultades de algunas áreas para hacer una intervención con seguimiento podrían venir compensadas por la reiteración y sinergia del consejo desde distintos ámbitos.
M: Aunque la mayor parte de la experiencia acumulada deriva de la atención primaria, no se ha comprobado la superioridad de rendimiento según el medio en el que se aplique, ni la persistencia del efecto más allá de los 3 años (en general, los seguimientos son al año). Tampoco se ha podido establecer de forma unívoca el formato óptimo de las intervenciones (intensidad y duración), aunque existen indicios de que las intervenciones extendidas --con sesiones de seguimiento-- son más eficaces que las intervenciones únicas. Tampoco ha podido aún comprobarse su impacto en la población, dadas las dificultades para implementar esta estrategia de forma masiva, aunque desde la década de los noventa del pasado siglo, la detección precoz con intervención breve se ha ido diseminando a lo largo y ancho del mundo.
Por tanto, ¿qué conclusión sacarías de lo dicho?
R1: Que la intervención breve no puede considerarse una panacea, pero sí un instrumento barato y útil de prevención secundaria y que los profesionales de atención primaria estamos en una posición privilegiada para aplicarla.
M: ¿Y qué implicaciones prácticas tiene todo lo que hemos ido comentando para el enfermo que nos ocupa?
R1: Por lo que sabemos es un bebedor de riesgo elevado, por ahora sin patología relevante vinculada al alcohol ni síntomas de dependencia. Le ha recomendado una dieta que incluye la abstinencia de alcohol para tratar su dispepsia.
En la próxima visita le informará sobre su situación (nivel de consumo, contrastado con los límites considerados de riesgo, elevación de las GGT y su significado...). Con ello habrá cubierto la F (feedback) del acrónimo FRAMES.
Le hará ver que sólo él puede responsabilizarse (R) de su propia salud y le aconsejará (A) que se replantee su consumo de alcohol, ayudándole a descubrir las ventajas de beber menos. Le podrá sugerir un menú (M) de alternativas para beber menos, que abarcarán desde sugerencias conductuales hasta la derivación a tratamiento, si no puede cambiar solo. En todo momento adoptará una actitud empática (E) y procurará que el paciente valore su propia capacidad de reacción (S).
Le ofrecerá reflexionar sobre su consumo de alcohol y las cosas buenas y menos buenas que éste le haya traído, invitándole a concluir en qué punto se encuentra y qué necesita cambiar. Intentará establecer con él un compromiso de reducción de consumos y le sugerirá algunas estrategias para beber menos. Además, le citará para seguimiento, quizá dentro de 1 mes, y valorarán conjuntamente los eventuales cambios de conducta, valor de GGT y bienestar general. Si todo va bien9, le reforzará sus logros y emplazará para otro seguimiento a los 3 meses. Si éste también indica una buena evolución, podrá citarlo al año.
M: ¿Y si el paciente no ha cambiado o bebe más?
R1: Si no ha reducido consumos, a pesar de haber pactado hacerlo, habrá que revisar el caso por si cumpliera criterios de dependencia. Podría pasarle el cuestionario MALT o el CAGE. En caso de 2 puntos en el CAGE o de > 10 en el MALT, o si clínicamente cumple criterios de dependencia, lo derivaría al especialista para que confirmara y, si procede, tratara su dependencia alcohólica. Una puntuación de 1 en el CAGE o de 6-10 en el MALT obligarían a monitorizar la evolución del paciente.
M: ¿Qué crees tú que podría ayudarnos a monitorizar su consumo?
R1: Además de la determinación de los marcadores GGT y VCM, iría bien que el paciente llevara un diario de su consumo, en el que cada día anotara lo que bebe (cantidad y tipo de bebida) y en qué circunstancias. Pero a nuestros pacientes no les gusta escribir. El principal esfuerzo del seguimiento lo hemos de poner nosotros. Si el paciente está motivado para llevar un registro de lo que bebe, también lo estará para beber menos y tendrá mucho ganado.
M: Has entendido perfectamente el sentido de la identificación precoz e intervención breve. No debemos limitarnos a enderezar entuertos, sino a prevenirlos, sobre todo cuando alguien está en situación de riesgo y a tiempo de cambiar. Cuando el paciente vea la necesidad de cambiar, lo hará utilizando sus propios recursos. Pero no olvides que no puedes esperar a que el paciente se motive solo. Él es quien cambia, pero nosotros somos el motor del cambio7.