Algunos estudios han demostrado que el uso de calcioantagonistas como el verapamilo en el manejo de la hipertensión arterial aumentaba la morbimortalidad por eventos coronarios si no se administraba en las indicaciones adecuadas. El objetivo de este estudio fue mejorar la calidad en la administración de verapamilo en pacientes con hipertensión arterial.
MétodosSe planificó identificar a los pacientes que estaban siendo tratados de hipertensión arterial con verapamilo de liberación convencional (VLC) para notificar a los responsables de la atención sanitaria el riesgo cardiovascular al que están expuestos y conseguir una mejora en la prescripción del mismo. Se realizó un estudio cuasiexperimental, prospectivo, antes y después, sin grupo control, en 7.289 pacientes con diagnóstico de hipertensión arterial que estaban en tratamiento con VLC, entre el 1 octubre del 2012 y el 31 diciembre del 2012 en 8 ciudades colombianas a partir de una base de datos de dispensación de medicamentos. Se evaluaron variables sociodemográficas y farmacológicas. Se realizaron 108 intervenciones educativas y se evaluó en los siguientes 3 meses la proporción de suspensión de las prescripciones de VLC.
ResultadosLa edad media ± desviación estándar de los pacientes fue de 67,9±11,8 años (rango: 26-96 años) y el 70,6% (n=5.146) eran hombres. Se logró que descontinuaran la terapia con VLC un total de 1.922 pacientes (26,3% de los usuarios). La variable ser tratado en la ciudad de Medellín (OR: 17,6; IC del 95%, 11,949-25,924; p<0,001) se asoció de manera estadísticamente significativa a cambio de VLC por otro antihipertensivo.
ConclusionesSe encontró una relativa moderada adherencia a las recomendaciones acerca de la utilización correcta de VLC en pacientes hipertensos. Se deben reforzar los programas de intervención de prescripciones inapropiadas que disminuyan potenciales riesgos para los pacientes en las empresas aseguradoras y ciudades donde no se logró el cambio.
To identify patients who were being treated for hypertension with conventional release verapamil (CRV), and to notify the professional responsible for their health care on cardiovascular risk to which they are exposed and achieve a reduction in the number of patients who are treated with this drug.
MethodsA quasi-experimental prospective before and after study without a control group was conducted on 7289 patients diagnosed with hypertension who were on treatment with CRV, between October 1, 2012 and December 31, 2012 in 8 Colombian cities, collected from a database for dispensing medicines. Socio-demographic and pharmacological variables were evaluated. A total of 108 educational interventions were performed on those responsible for their health care, and evaluated within three months with the proportion of suspension of the prescriptions of CRV being evaluated. Multivariate analysis was performed using SPSS 22.0.
ResultsThe mean age of patients was 67.9±11.8 years (range: 26-96 years), of which 70.6% were men. Withdrawal of treatment with CRV was achieved in a total of 1922 patients (26.3% of users), distributed as follows: 1160 (60.4%) were the presentation of 120mg, while 762 (39.6%) the 80mg. The variable being treated in the city of Medellin (OR: 17.6; 95% CI: 11.949 to 25.924; P<.01) was statistically significantly associated with the replacement of CRV for another antihypertensive.
ConclusionsA relatively moderate adherence to recommendations about the proper use of CRV in hypertensive patients, was found. Intervention programs that reduce inappropriate prescribing of potential risks to patients of insurance companies and cities where the change was not achieved, must be enforced.
La hipertensión arterial se reconoce como uno de los principales factores de riesgo en enfermedad cardiovascular, asociado a un aumento de la morbimortalidad1. En Colombia según la Encuesta Nacional de Salud 2007, cerca del 22,8% de las personas entre 18 y 69 años, la presenta, siendo esta una enfermedad con alta prevalencia y grandes costos económicos y sociales para la población2.
El tratamiento farmacológico de esta patología, asociado al cambio en los estilos de vida y el control de comorbilidades, ha demostrado a través de múltiples estudios clínicos una disminución de los desenlaces adversos de la enfermedad cardiovascular3. Para el manejo de la hipertensión arterial se utilizan diferentes opciones terapéuticas como los calcioantagonistas, entre ellos el verapamilo, medicamento usado como terapia antihipertensiva en Colombia en la presentación de corta acción4,5.
Los calcioantagonistas se han desarrollado en presentaciones de liberación corta y de prolongada, las primeras se han asociado con fluctuaciones bruscas en las concentraciones séricas con lo que se alcanzan niveles subterapéuticos, dejando al paciente en riesgo de presentar un evento coronario. Este fenómeno es explicado por una respuesta refleja de mecanismos neuroendocrinos y del sistema nervioso autónomo simpático que eleva la frecuencia cardíaca y el consumo de oxígeno miocárdico cuando el paciente no está bajo los efectos del fármaco5.
Por esta razón, algunos estudios clínicos realizados en los años 90 demostraron que el uso de calcioantagonistas de acción corta en el manejo de la hipertensión arterial aumentaba la morbimortalidad por eventos coronarios, además de elevar el riesgo de complicaciones no cardiovasculares en estos pacientes6-8. Un estudio realizado por Alderman et al. en Estados Unidos en 1997, demostró el aumento de 3,8 veces el riesgo de presentar un evento coronario asociado al uso de calcioantagonistas de corta acción y que el uso de calcio antagonistas de larga acción no aumentaban el riesgo de eventos coronarios en pacientes hipertensos (OR: 0,76)9.
En Colombia, el verapamilo de liberación convencional (VLC) continúa siendo uno de los medicamentos más utilizados en las terapias antihipertensivas y hace parte del listado de medicamentos que cubre el Sistema General de Seguridad Social en Salud (SGSSS) del país, el cual no involucra sus presentaciones en formas de liberación prolongada4,10, razones por las cuales se estima que muchos de los pacientes pueden tener un riesgo cardiovascular incrementado6,11,12. Debe tenerse en cuenta que el sistema de salud colombiano se basa en el aseguramiento global de la población e incluye una serie de procedimientos, tecnologías en salud y medicamentos que están contenidos en un plan de beneficios denominado Plan Obligatorio de Salud, el cual es administrado por una serie de compañías aseguradoras denominadas Empresas Promotoras de Salud (EPS)12.
Por lo que se planteó como objetivo identificar a los pacientes que estaban siendo tratados para la hipertensión arterial con VLC, notificar a los responsables de la atención sanitaria el riesgo cardiovascular al que están expuestos y conseguir una reducción en el número de pacientes que lo utilizan.
Material y métodosDiseño del estudioSe realizó un estudio cuasiexperimental, prospectivo, antes y después, sin grupo control, donde se llevó a cabo una intervención en pacientes con diagnóstico de hipertensión arterial que se encontraban en manejo farmacológico con VLC en sus presentaciones de 80mg y 120mg. Se tomó como población universo a 1.120.236 usuarios afiliados al régimen contributivo del SGSSS en las ciudades de Barranquilla, Cartagena, Santa Marta, Manizales, Pereira, Armenia, Medellín y Cali, se detectaron e incluyeron sujetos afiliados a 4 EPS a quienes Audifarma les dispensa los medicamentos, pacientes con dispensaciones continuas de verapamilo en el período comprendido entre 1 de octubre del 2012 y el 31 de diciembre del 2012, y los criterios de exclusión fueron pacientes con dispensación de verapamilo de liberación prolongada y quienes no recibieron el medicamento durante los 3 meses.
Se identificó a 7.289 pacientes con prescripción de VLC de un total de 90.455 sujetos en tratamiento antihipertensivo (el 8,0% de los casos) durante el periodo propuesto de estudio.
Periodo de estudioEn la fase preintervención se identificó a los pacientes con prescripciones de VLC durante los 3 meses consecutivos previos a diciembre del 2012, lo que permitió definir el número de casos para llevar a cabo la intervención educativa entre el 30 de enero del 2013 y el 31 de octubre del 2013. Los resultados de la intervención se evaluaron entre noviembre del 2013 y febrero del 2014 mediante la determinación de la suspensión de la prescripción de medicamento.
IntervencionesLa intervención consistió en 3 estrategias principales:
- 1.
Reuniones con directores de EPS, médicos líderes de los programas de atención primaria para hipertensión arterial y profesionales auditores: informando al encargado de la supervisión de la prescripción mediante reuniones presenciales y envío de correos electrónicos un informe individualizado de cada paciente hipertenso que recibía VLC y los potenciales riesgos de este uso, indicando la revisión y cambio de la terapia antihipertensiva con este fármaco.
- 2.
Capacitaciones presenciales a médicos prescriptores: entregando información farmacoterapéutica basada en la evidencia sobre el uso del VLC y los potenciales riesgos cardiovasculares de su empleo.
- 3.
Adicionalmente, envío de literatura en referencia al uso de VLC: mediante correos electrónicos con artículos científicos e información basada en la evidencia acerca del riesgo de eventos cardiovasculares aumentados en pacientes que recibían terapia antihipertensiva con este fármaco.
- –
Variables sociodemográficas: edad, sexo, ciudad de procedencia, EPS.
- –
Variables farmacológicas: número mensual de pacientes en tratamiento con VLC, dosis, comedicación recibida y dosis.
- –
Cambio del tratamiento con VLC por otro antihipertensivo.
La información de la prescripción de VLC como manejo antihipertensivo, se obtuvo de la base de datos de dispensación de medicamentos de la empresa Audifarma S.A, encargada de la dispensación de fármacos a una población de 6,5 millones de colombianos que corresponde aproximadamente al 14,1% de la población del país. La detección de los pacientes en terapia con VLC la realizó un médico epidemiólogo del área de farmacoepidemiología de esta empresa y la información fue auditada por otro médico farmacólogo.
Los resultados de la adecuación de la terapia antihipertensiva se obtuvieron relacionando la suspensión en la prescripción del VLC por parte del médico tratante de cada paciente.
Análisis de datosLa información obtenida se recogió en una base de datos en Excel 2010. Se establecieron frecuencias y proporciones. Para el análisis se empleó el paquete estadístico SPSS 22.0 para Windows. Se hicieron pruebas de la χ2 para las variables categóricas. Se hizo un análisis bivariado considerando como variable dependiente el cambio de la terapia (sí/no) y posteriormente un análisis multivariado con la variable dependiente el mismo cambio de la terapia (sí/no) y como covariables aquellas que se asociaron estadísticamente de manera significativa en los análisis bivariados. Se consideró un valor de p< 0,05 como estadísticamente significativo.
Consideraciones éticasEl estudio se sometió a evaluación y fue avalado por parte del Comité de Bioética de la Universidad Tecnológica de Pereira en la categoría de Investigación con riesgo inferior al mínimo de acuerdo a la Resolución 8430 del Ministerio de Salud de Colombia y se siguieron los principios de beneficencia y confidencialidad dados por la Declaración de Helsinki.
ResultadosSe realizaron en total unas 108 actividades diferentes, que incluyeron 20 reuniones con los directores médicos y los auditores de las EPS y 8 sesiones de capacitación a un total de 80 médicos prescriptores responsables del programa de hipertensión arterial. Además se enviaron informes electrónicos a los directores médicos justificando la importancia del cambio por otro fármaco antihipertensivo y otros 40 correos electrónicos haciendo seguimiento de las recomendaciones.
La edad media ± desviación estándar de los pacientes fue de 67,9±11,8 años (rango: 26-96 años) y el 70,6% (n=5.146) eran hombres. Las prescripciones de VLC fueron realizadas en promedio por 9,0±4 meses (rango: 5-12 meses). Las presentaciones del calcioantagonista más utilizadas fueron de 120mg (4.400 pacientes, distribuidos en mujeres (37,5%) y hombres (62,5%), y de 80mg (2.889 pacientes, distribuidos en mujeres 71,7% y hombres 28,3%), con una dosis media de 204mg día (moda 240mg, rango: 80-720mg día).
Se logró que descontinuaran la terapia con VLC un total de 1.922 pacientes (26,3% de los usuarios), distribuidos así: 1.160 (60,4%) recibían la presentación de 120mg, mientras que 762 (39,6%) la de 80mg y correspondían a mujeres (1.270, 66,1% de los casos) y hombres (652, 33,9%). Todos los pacientes eran tratados por médicos de atención primaria o generalistas.
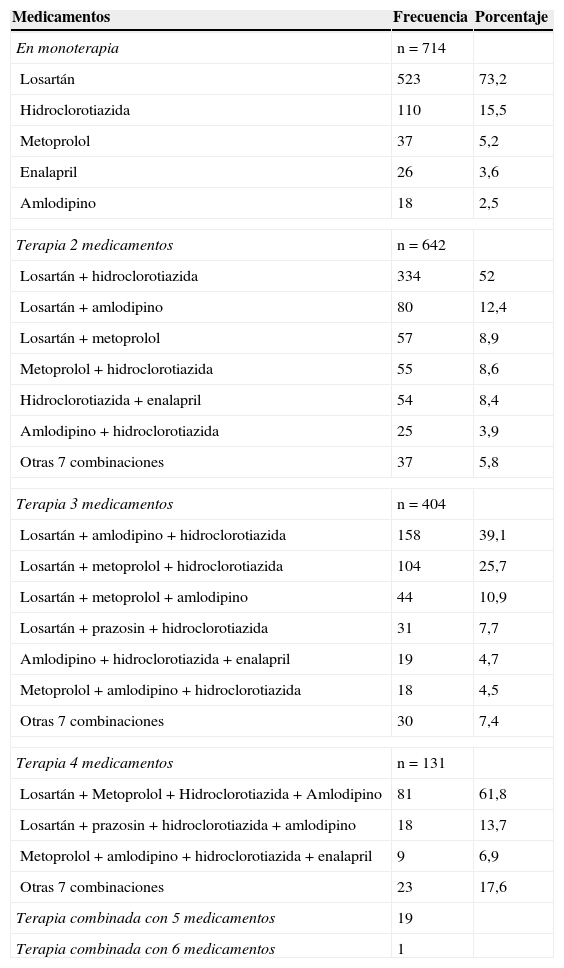
En los casos que se logró el cambio del manejo se encontró que 714 pacientes siguieron en monoterapia antihipertensiva (el 37,1% de los que cambiaron), mientras que 642 sujetos (33,4%) siguieron con terapia combinada que incluía 2 fármacos, 404 (21,0%) con 3, 131 (6,8%) con 4, e incluso hubo 20 pacientes con 5 y 6 diferentes medicamentos. En 11 (0,6%) casos no se pudo identificar el nuevo medicamento. Las sustituciones de antihipertensivos que se pudieron demostrar se presentan en la tabla 1.
Frecuencia de sustituciones de verapamilo de liberación convencional por fármacos otros antihipertensivos (2013-2014)
| Medicamentos | Frecuencia | Porcentaje |
|---|---|---|
| En monoterapia | n = 714 | |
| Losartán | 523 | 73,2 |
| Hidroclorotiazida | 110 | 15,5 |
| Metoprolol | 37 | 5,2 |
| Enalapril | 26 | 3,6 |
| Amlodipino | 18 | 2,5 |
| Terapia 2 medicamentos | n = 642 | |
| Losartán+hidroclorotiazida | 334 | 52 |
| Losartán+amlodipino | 80 | 12,4 |
| Losartán+metoprolol | 57 | 8,9 |
| Metoprolol+hidroclorotiazida | 55 | 8,6 |
| Hidroclorotiazida+enalapril | 54 | 8,4 |
| Amlodipino+hidroclorotiazida | 25 | 3,9 |
| Otras 7 combinaciones | 37 | 5,8 |
| Terapia 3 medicamentos | n = 404 | |
| Losartán+amlodipino+hidroclorotiazida | 158 | 39,1 |
| Losartán+metoprolol+hidroclorotiazida | 104 | 25,7 |
| Losartán+metoprolol+amlodipino | 44 | 10,9 |
| Losartán+prazosin+hidroclorotiazida | 31 | 7,7 |
| Amlodipino+hidroclorotiazida+enalapril | 19 | 4,7 |
| Metoprolol+amlodipino+hidroclorotiazida | 18 | 4,5 |
| Otras 7 combinaciones | 30 | 7,4 |
| Terapia 4 medicamentos | n = 131 | |
| Losartán+Metoprolol+Hidroclorotiazida+Amlodipino | 81 | 61,8 |
| Losartán+prazosin+hidroclorotiazida+amlodipino | 18 | 13,7 |
| Metoprolol+amlodipino+hidroclorotiazida+enalapril | 9 | 6,9 |
| Otras 7 combinaciones | 23 | 17,6 |
| Terapia combinada con 5 medicamentos | 19 | |
| Terapia combinada con 6 medicamentos | 1 | |
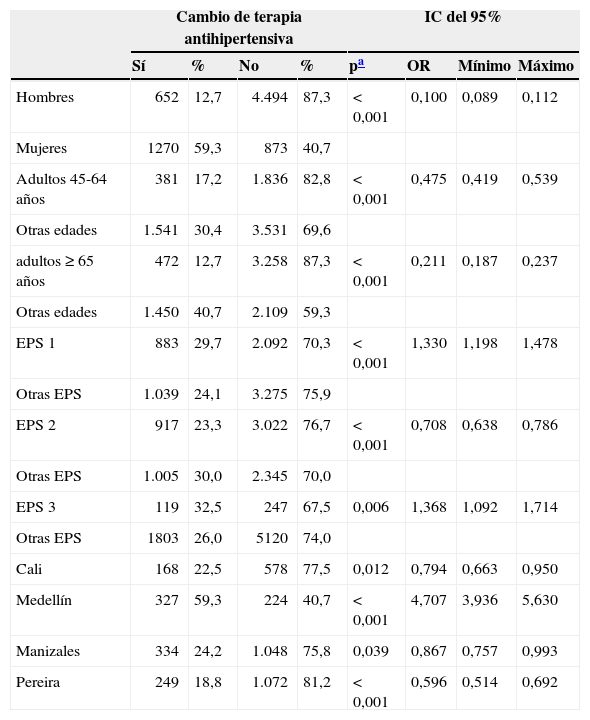
Se encontró que las variables ser tratado en las EPS identificadas con los números 1 y 3, y ser tratado en la ciudad de Medellín se asociaron de manera estadísticamente significativa a un aumento de riesgo de cambio del VLC por otro antihipertensivo. Mientras que las variables ser hombre, adulto entre 45 y 64 y adulto mayor de 65 años, ser tratado en la EPS número 2, en las ciudades de Cali, Manizales y Pereira se asociaron estadísticamente de manera significativa con menor riesgo de modificar la terapia, como puede verse en la tabla 2.
Variables asociadas al cambio de la terapia con verapamilo de liberación convencional durante 2012(n=7.289)
| Cambio de terapia antihipertensiva | IC del 95% | |||||||
|---|---|---|---|---|---|---|---|---|
| Sí | % | No | % | pa | OR | Mínimo | Máximo | |
| Hombres | 652 | 12,7 | 4.494 | 87,3 | < 0,001 | 0,100 | 0,089 | 0,112 |
| Mujeres | 1270 | 59,3 | 873 | 40,7 | ||||
| Adultos 45-64 años | 381 | 17,2 | 1.836 | 82,8 | < 0,001 | 0,475 | 0,419 | 0,539 |
| Otras edades | 1.541 | 30,4 | 3.531 | 69,6 | ||||
| adultos ≥ 65 años | 472 | 12,7 | 3.258 | 87,3 | < 0,001 | 0,211 | 0,187 | 0,237 |
| Otras edades | 1.450 | 40,7 | 2.109 | 59,3 | ||||
| EPS 1 | 883 | 29,7 | 2.092 | 70,3 | < 0,001 | 1,330 | 1,198 | 1,478 |
| Otras EPS | 1.039 | 24,1 | 3.275 | 75,9 | ||||
| EPS 2 | 917 | 23,3 | 3.022 | 76,7 | < 0,001 | 0,708 | 0,638 | 0,786 |
| Otras EPS | 1.005 | 30,0 | 2.345 | 70,0 | ||||
| EPS 3 | 119 | 32,5 | 247 | 67,5 | 0,006 | 1,368 | 1,092 | 1,714 |
| Otras EPS | 1803 | 26,0 | 5120 | 74,0 | ||||
| Cali | 168 | 22,5 | 578 | 77,5 | 0,012 | 0,794 | 0,663 | 0,950 |
| Medellín | 327 | 59,3 | 224 | 40,7 | < 0,001 | 4,707 | 3,936 | 5,630 |
| Manizales | 334 | 24,2 | 1.048 | 75,8 | 0,039 | 0,867 | 0,757 | 0,993 |
| Pereira | 249 | 18,8 | 1.072 | 81,2 | < 0,001 | 0,596 | 0,514 | 0,692 |
IC del 95%: intervalo de confianza del 95%; OR: odds ratio.
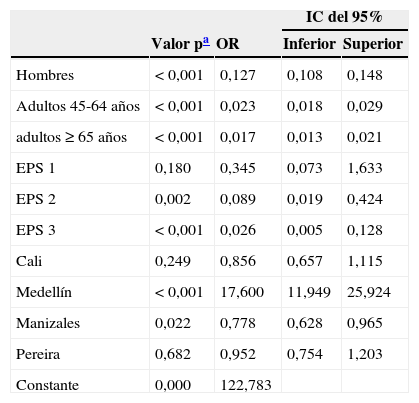
Mediante regresión logística se halló que la única variable que se asoció a un incremento del riesgo de que se modificase el tratamiento de VLC a otro antihipertensivo fue ser tratado en la ciudad de Medellín, mientras que las variables ser hombre, adulto entre 45 y 64 y adulto mayor de 65 años, ser tratado en las EPS 1, 2 y 3, o ser tratado en las ciudades de Cali, Manizales y Pereira se asociaron a una reducción del riesgo de cambio de terapia (véase la tabla 3).
Análisis multivariante de las variables que se asociaron a cambio de la terapia con verapamilo de liberación convencional por otro antihipertensivo (n=7.289; año 2012)
| IC del 95% | ||||
|---|---|---|---|---|
| Valor pa | OR | Inferior | Superior | |
| Hombres | < 0,001 | 0,127 | 0,108 | 0,148 |
| Adultos 45-64 años | < 0,001 | 0,023 | 0,018 | 0,029 |
| adultos ≥ 65 años | < 0,001 | 0,017 | 0,013 | 0,021 |
| EPS 1 | 0,180 | 0,345 | 0,073 | 1,633 |
| EPS 2 | 0,002 | 0,089 | 0,019 | 0,424 |
| EPS 3 | < 0,001 | 0,026 | 0,005 | 0,128 |
| Cali | 0,249 | 0,856 | 0,657 | 1,115 |
| Medellín | < 0,001 | 17,600 | 11,949 | 25,924 |
| Manizales | 0,022 | 0,778 | 0,628 | 0,965 |
| Pereira | 0,682 | 0,952 | 0,754 | 1,203 |
| Constante | 0,000 | 122,783 | ||
IC del 95%: intervalo de confianza del 95%; OR: odds ratio.
Se logró que un 26,3% de los pacientes descontinuaran la terapia con VLC. No deja de ser preocupante el número de pacientes que reciben este medicamento como parte de su terapia antihipertensiva, puesto que los someten a un riesgo documentado largo tiempo atrás y cuyas causas pueden estar relacionadas con una falta de actualización por parte de los clínicos responsables de su atención, carencia de programas de educación médica continua y por falta de adherencia a las guías de práctica clínica que desde hace muchos años no consideraban al verapamilo en esta presentación como terapia antihipertensiva13,14. Por otro lado, se pudieron identificar las variables que se asociaron con incremento del riesgo de conseguir el cambio de la terapia con VLC por otro antihipertensivo, y de aquellas que reducían dicha probabilidad.
Dado que el VLC no es un fármaco considerado para el manejo de la hipertensión arterial, se esperaría que los clínicos responsables del tratamiento de esta patología no lo emplearan más en sus pacientes y recurrieran a las presentaciones de liberación retardada o a los calcioantagonistas de larga vida media, como el amlodipino3,8, por lo cual las recomendaciones realizadas deberían haber sido acogidas para la totalidad de los casos; sin embargo, se encontró que en algo más de una cuarta parte de los pacientes se modificó la terapia antihipertensiva según las recomendaciones basadas en las guías de manejo de hipertensión arterial y de los riesgos de exposición a pacientes con esta terapia inadecuada3,9.
Es de interés ver cómo una intervención sencilla puede adecuar la prescripción de una patología tras el envío de material educativo e informativo a los responsables de la atención en salud. Sin embargo, esta estrategia implementada en pacientes hipertensos ha tenido una respuesta inferior a intervenciones similares en otras patologías, como la realizada por Fernández Urrusuno et al. en España, en la cual alcanzaron una corrección de la formulación del 93,5% de los casos, donde influyeron los niveles de formación continuada por el profesional, la complejidad de la intervención y de la patología15.
La limitada adherencia observada a las recomendaciones realizadas, detectada durante las intervenciones, pudo deberse a múltiples factores, entre ellos que el SGSSS no incluye en su listado de medicamentos cubiertos el verapamilo de liberación retardada, pese a que sí considera al nifedipino retard o al amlodipino, y finalmente a falta de capacitación médica continua, a la alta rotación de los médicos de atención primaria por lo cual gran cantidad de ellos no han recibido las capacitaciones donde se desaconseja el uso de VLC, siendo esta elevada rotación un factor importante al momento de realizar las capacitaciones, lo cual obliga a que las intervenciones se deban realizar de manera periódica y repetitiva. Adicionalmente a la inercia clínica, en la cual existe temor por parte del médico de cambiar una terapia aparentemente efectiva aunque sea riesgosa, a pesar de la evidencia existente puesto que su uso inadecuado puede constituir un importante problema de seguridad, originando eventos adversos graves10,16,17. Se esperaría una participación más activa por parte de las EPS, que habitualmente ejercen un control en los hábitos de prescripción de algunos medicamentos de gran impacto económico, para que ejercieran un mayor control en la formulación de medicamentos que representan un riesgo para el paciente.
Las diferencias encontradas en los patrones de prescripción y cambio entre las diferentes ciudades colombianas del estudio, o entre las empresas aseguradoras, no son sorprendentes, ya que la variabilidad en la atención médica, en particular en los hábitos de prescripción, es un hallazgo constante en los estudios farmacoepidemiológicos18.
Los resultados obtenidos indican la necesidad de reforzar la formación de los profesionales mediante intervenciones y educación continuada, acerca del uso adecuado de los medicamentos de interés, la necesidad de actualización continua en las patologías más prevalentes y de consulta más frecuente al médico, además de proponer a los responsables de la actualización del manual de medicamentos del SGSSS que incluyan el verapamilo retard como una opción.
Algunas de las limitaciones encontradas en el presente estudio involucran que la información proviene de una base de datos de medicamentos dispensados. Además, no es posible asegurar que en todos los casos en que se dio el cambio de la medicación fue debido a la intervención realizada por este equipo de trabajo y por el diseño del estudio no es posible estimar qué otros factores pudiesen haber influido.
A pesar de las posibles limitaciones, se mostró que con intervenciones simples, como el envío de correos con el listado de pacientes con prescripciones inapropiadas, acompañados de las recomendaciones con evidencia actualizada y las capacitaciones al personal sanitario sobre el uso adecuado del recurso farmacéutico, pueden ser eficaces para mejorar la calidad de la prescripción y disminuir el riesgo de aparición de eventos adversos relacionados15. Sin embargo, en esta población médica es importante reforzar la información entregada con otras estrategias de intervención que garanticen el seguimiento y la apropiación de las recomendaciones para un mayor número de pacientes. Debe tenerse en cuenta que no existen parámetros de comparación con este tipo de intervenciones para este medicamento.
Es de importancia resaltar que intervenciones farmacoepidemiológicas y de farmacovigilancia de este tipo ayudan a identificar rápida y eficazmente pacientes con prescripciones potencialmente inapropiadas y asociadas a riesgo con la posibilidad de intervenir rápidamente, brindando herramientas adecuadas para la mejor prescripción de medicamentos19.
En conclusión, actualmente una gran cantidad de pacientes colombianos continúan siendo tratados para su hipertensión arterial con VLC a pesar del riesgo cardiovascular aumentado, pero mediante estrategias educativas de actualización y seguimiento de la prescripción es posible disminuir el uso inapropiado de este fármaco, logrando una modificación en los hábitos de prescripción de los médicos. Las variables que se asociaron a una disminución del riesgo de que se modificara la terapia con VLC fueron ser hombre, adulto entre 45 y 64, y adulto mayor de 65 años, ser tratado en las EPS 1, 2 y 3, o ser tratado en las ciudades de Cali, Manizales y Pereira, mientras que ser tratado en la ciudad de Medellín fue la única variable que se pudo asociar a un incremento de riesgo de cambiar el tratamiento de manera adecuada. Se deben buscar herramientas que incentiven en gran medida al médico a seguir las indicaciones propuestas.
FinanciaciónEste estudio recibió financiación de Audifarma S.A. y de la Universidad Tecnológica de Pereira.
Conflicto de interesesLos autores manifiestan que no existe ningún conflicto de intereses.
Los autores agradecen especialmente a Soffy López, Viviana Orozco y Andrea Orozco, por su colaboración en la generación de la base de datos.