Los inmigrantes representan en torno a un tercio de los nuevos diagnósticos de VIH en España y constituyen una población especialmente vulnerable a sus consecuencias negativas debido al contexto sociocultural, económico, laboral, administrativo y legal. Los inmigrantes se diagnostican más tardíamente, lo que empeora su pronóstico individual y facilita el mantenimiento de la epidemia en la población. A pesar de las diferentes barreras que experimentan para acceder a los servicios sanitarios en general, y a los relacionados con el VIH en particular, el acceso al tratamiento antirretroviral se ha producido en condiciones similares a la población autóctona. Sin embargo, los beneficios obtenidos del mismo han sido inferiores, siendo los subsaharianos y las mujeres los grupos con peor respuesta. Es necesaria una actitud proactiva para el diagnóstico precoz de la infección, la adopción de medidas preventivas para evitar nuevos casos y proporcionar una atención sanitaria accesible, adaptada y de alta calidad.
Migrants represent around one third of patients newly diagnosed with HIV in Spain and they constitute a population with higher vulnerability to its negative consequences due to the socio-cultural, economical, working, administrative and legal contexts. Migrants are diagnosed later, which worsens their individual prognosis and facilitates the maintenance of the HIV epidemic. In spite of the different barriers they experience to access healthcare in general, and HIV-related services in particular, access to antiretroviral treatment has been similar to that of the autochthonous population. However, benefits of treatment have been not, with women in general and men from Sub-Saharan Africa exhibiting the worse response to treatment. We need to proactively promote earlier diagnosis of HIV infection, the adoption of preventive measures to avoid new infections, and to deliver accessible, adapted and high-quality health-care.
En España, al igual que en otros países industrializados, la epidemia del virus de la inmunodeficiencia humana (VIH) no es de tipo generalizado, sino que se concentra en ciertos grupos de población que se hallan desproporcionadamente afectados. Entre ellos destaca la población inmigrante, no solo por la frecuencia mayor de infecciones, sino por el contexto sociocultural, económico, laboral, administrativo y legal, que determina una mayor vulnerabilidad a sus consecuencias negativas.
El estigma todavía patente asociado con esta infección y su carácter crónico, necesitando seguimiento médico y tratamiento de por vida, hacen que el VIH impacte de manera importante en la vida de las personas, siendo muy exigente y planteando importantes retos a nivel individual y colectivo. En el caso de los inmigrantes, afrontar la vida con VIH puede ser todavía más difícil en un contexto en el que ya enfrentan otros importantes retos vitales.
En este capítulo vamos a abordar algunos aspectos clave para el control de la infección por VIH desde las perspectivas medicosanitaria, social y de salud pública, incidiendo en la situación y en las particularidades de la población inmigrante. Revisaremos en primer lugar los aspectos relacionados con la adquisición de la infección y la epidemiología y prevención del VIH en inmigrantes; seguidamente, los relacionados con el diagnóstico de la infección, revisando las estrategias de promoción de la prueba del VIH en este colectivo, y en último término, aspectos del seguimiento clínico, acceso y adherencia al tratamiento y resultados en salud.
Epidemiología y prevención del VIH en la población inmigrante en EspañaDe todas las personas que se diagnosticaron de infección por VIH en España en el año 2014, el 32% eran originarias de otros países, siendo esta proporción superior al 50% entre los diagnósticos realizados en mujeres1. Ese año la población inmigrante suponía poco más del 10% de la población censada en España2, a lo que hay que sumar en torno a medio millón de personas que estarían en situación irregular3. Comparando estas cifras, vemos que los inmigrantes están claramente sobrerrepresentados en la epidemia del VIH. En consonancia con nuestro patrón migratorio, la mayor parte de ellos eran originarios de América Latina (15,1% de diagnósticos), seguido de África Subsahariana (5,5%), Europa Occidental (3,1%), Europa Central y del Este (3,0%) y África del Norte (1,3%)1. Esto nos diferencia del resto del entorno europeo, donde la población inmigrante con mayor presencia en la epidemia del VIH corresponde, con mucha diferencia, a los africanos subsaharianos4.
En cuanto al perfil epidemiológico, este es tremendamente diverso y replica en gran medida las vías predominantes de transmisión en los lugares de origen1. En las personas de Europa Occidental y Latinoamérica, al igual que en los españoles, la mayoría de diagnósticos corresponden a hombres, y la transmisión se da predominantemente por sexo entre hombres (56,6 y 57,1%, respectivamente). En los subsaharianos, en cambio, la epidemia se encuentra más feminizada, y el 82,7% de las infecciones se adquirieron por transmisión heterosexual. Destacan los europeos del Este por tener la mayor proporción de casos adquiridos por uso de drogas inyectadas (11,8%), uno de los motores de la epidemia en esa región geográfica5. Estos datos serán fundamentales para el diseño de intervenciones destinadas a prevenir la infección en estos colectivos.
Además, es importante destacar que los inmigrantes que viven con VIH son en general más jóvenes que los autóctonos y con mejor estado de salud general. Encontramos además diferencias en su nivel educativo, con poblaciones de un nivel educativo mayor en los europeos occidentales y latinoamericanos y menor en africanos subsaharianos y europeos del Este6,7. Esto refleja el estatus socioeconómico, que junto con la distancia cultural y lingüística va a determinar diferentes grados de vulnerabilidad y acceso a los recursos. Esto configura una situación muy diferenciada de España en comparación con el resto de Europa, debido a que la población latinoamericana que predomina en nuestra epidemia está en una situación relativamente aventajada frente a otros colectivos.
No disponemos de estimaciones oficiales de incidencia ni prevalencia poblacionales en función del origen geográfico, pero diferentes estudios apuntan el mayor riesgo de infección en inmigrantes. Los estudios en centros de diagnóstico de VIH proporcionan algunos datos, aunque deben interpretarse con cautela, ya que representan una población con alta percepción de riesgo y dificultades para acceder a otro tipo de dispositivos8. Según un informe de 2012, la proporción de pacientes que acudían a centros de diagnóstico que tuvieron serología VIH positiva fue del 5,4% en personas de África Subsahariana y del 3,2% en latinoamericanos, frente al 2,4% en españoles8. Otro estudio en población general que acudía a atención primaria, centrado en estimar la prevalencia de infección oculta en personas sin percepción de riesgo específica, encontró resultados de prevalencia del doble en extranjeros frente a españoles (0,6% vs. 0,3%), mientras que los cribados en el medio hospitalario han arrojado cifras del 1,7% de prevalencia en africanos9,10.
En cuanto a las nuevas infecciones, es frecuente encontrar la asunción de que la mayoría de estas personas habrían adquirido la infección en sus países de origen. Esta hipótesis llevaría implícita la idea de que los programas de prevención primaria o diagnóstico precoz realizados en España no serían efectivos para la prevención y el control del VIH en este colectivo. Este debate no ha sido suficientemente abordado en la literatura científica, posiblemente por el miedo a despertar actitudes xenófobas y de discriminación. Sin embargo, es una cuestión central para poder diseñar estrategias de prevención adecuadas, y cada vez hay más evidencias que muestran que la proporción de infecciones adquiridas posmigración es importante11. Un reciente estudio a nivel europeo12 ha determinado que la proporción de inmigrantes que de forma probable o definitiva adquirieron la infección posmigración sería del 72% entre los hombres que tienen sexo con hombres (HSH) y del 38% entre los heterosexuales, y, según el origen geográfico, del 68% en latinoamericanos y del 32% en africanos subsaharianos, aunque en un 48% de estos últimos no se pudo determinar el lugar de probable adquisición. En el Reino Unido, en un estudio publicado en 2009 con hombres africanos, se encontró además un importante eje de género en el riesgo de infección, siendo la proporción que habrían adquirido la infección posmigración de un 25% en heterosexuales, pero de un 50% en HSH13.
Estas cifras inciden en la necesidad y pertinencia de reforzar las intervenciones de prevención, poniendo de relieve problemas en el acceso y utilización de métodos de prevención en poblaciones que estarían llevando a cabo conductas de riesgo en entornos de alta prevalencia. La separación de la familia y el entorno social habitual, el bajo apoyo social y la sensación de soledad, la insuficiente percepción de riesgo y conocimientos sobre el VIH, los tabús sexuales en torno a las medidas de prevención y el propio VIH, el consumo de alcohol o de drogas, así como la exposición frecuente a la violencia sexual en el caso de las mujeres, son factores que se han reportado en la base del riesgo de infección por VIH en estas personas14,15. El propio estigma y los tabús culturales hacen que en muchas ocasiones no se discutan temas de salud sexual en el contexto de la atención a personas inmigrantes, ya sea por parte de las instituciones del sistema sanitario o por ONG u organizaciones de base comunitaria14.
La actuación sobre estos determinantes, junto con la provisión de información adaptada lingüística y culturalmente por servicios y profesionales entrenados y adaptados a las necesidades específicas de la población inmigrante, serán factores clave para la prevención. Especialmente importante es la prevención dirigida a HSH inmigrantes, una población frecuentemente invisibilizada y en la que convergen diversos ejes de estigma y discriminación16. El consejo en el contexto de programas comunitarios de diagnóstico del VIH cobra especial sentido cuando van dirigidos a esta población en situación de mayor vulnerabilidad.
Los esfuerzos preventivos, además, deben necesariamente incluir 2 medidas básicas sobre las personas que ya tienen la infección: el acceso a un diagnóstico precoz, que junto con un consejo adecuado puede reducir en gran medida las conductas de riesgo, y el acceso a un tratamiento que se ha demostrado capaz de reducir al mínimo la transmisibilidad17. En los siguientes apartados profundizaremos en ambos aspectos.
Diagnóstico del VIH en la población inmigrante en EspañaUna de las piedras angulares en el cuidado del VIH es el diagnóstico de la infección. A nivel individual, el diagnóstico es el primer paso para acceder y beneficiarse del tratamiento antirretroviral (TAR), con la consiguiente mejora en el pronóstico y la supervivencia. Datos de la cohorte CoRIS muestran que los pacientes diagnosticados de forma tardía tienen un riesgo de fallecer 5,22 veces mayor18. La tasa de morbilidad y hospitalizaciones es también mayor, con el impacto económico añadido19. Desde el punto de vista de la salud pública es también fundamental. Se estima que la tasa de transmisión del VIH es 3,5 veces mayor en las personas que desconocen su infección en comparación con las ya diagnosticadas20. Esto implicaría que el 30% de la población infectada por el VIH que se estima que lo desconoce21 va a ser el origen de más del 50% de las nuevas infecciones que ocurran en la población.
A pesar de la importancia del diagnóstico, la situación actual es poco alentadora. En España, de todos los diagnósticos realizados en el año 2014 el 46,2% fueron tardíos1, definidos como los que se realizan con menos de 350 células CD4/μl. Esto ha puesto el foco en el diagnóstico como uno de los cuellos de botella para el control de la epidemia del VIH en España, y ha llevado al Plan Nacional del Sida a elaborar las primeras recomendaciones de realización de la prueba del VIH en el ámbito sanitario22.
En el caso de los inmigrantes, las cifras muestran claras diferencias en función del origen geográfico ya que en España, en 2014, fueron diagnosticados de forma tardía un 54,1% de los subsaharianos, un 52,6% de los norteafricanos y un 52,3% de los de Europa del Este, frente a un 45,1% de las personas de origen español1. Muchas otras fuentes coinciden en señalar el mayor retraso diagnóstico en el colectivo inmigrante, y existe un consenso en la literatura científica en que los inmigrantes que viven en Europa experimentan barreras de diferente naturaleza para acceder a los servicios sanitarios en general, y a la prueba diagnóstica de VIH en particular. Entre estas barreras se incluyen factores a nivel estructural, del sistema sanitario y a nivel comunitario, algunos compartidos por la población autóctona23, pero otros que afectan específicamente a la población migrante, en los que nos centraremos15,23-25.
Entre los factores estructurales, la exclusión social, el racismo y la xenofobia, las malas condiciones de vida y laborales y la precariedad o inseguridad en la situación legal y/o administrativa son aspectos clave. El miedo a un resultado positivo y sus implicaciones, incluyendo perder el puesto de trabajo y el permiso de residencia, o incluso la deportación, desincentivan la realización de la prueba, especialmente si el acceso al tratamiento no está garantizado14,15,25-27. Las dudas sobre dónde acudir y si se tiene derecho o no a recibir ese servicio de forma gratuita añaden más dificultades, especialmente en el escenario español actual de cambio constante y confusión acerca de los derechos y requisitos de acceso a los diferentes niveles del sistema sanitario28. La exclusión del colectivo de inmigrantes irregulares de la atención primaria, lugar privilegiado para el cribado de esta infección, no hace sino profundizar el problema3.
Entre los factores dependientes de los servicios sanitarios, la falta de servicios adaptados lingüística y culturalmente y los propios tabús culturales son una barrera fundamental de comunicación que hace que algunos inmigrantes prefieran visitar servicios dentro de su propia comunidad29-31. Esto es especialmente un problema cuando la confidencialidad es un factor clave, como es el caso de un test de VIH, donde tener que llevar un familiar o amigo que traduzca puede ser motivo suficiente para no acudir a hacerse la prueba.
Por último, a nivel de la comunidad, las normas culturales o de género pueden disuadir a la población de acudir a realizarse el test del VIH. El miedo a perder el estatus social y el apoyo comunitario y el miedo a ser discriminado si se conoce el estado positivo son potentes revulsivos en una situación en que las personas dependen mucho de sus redes de apoyo social y comunitarias para su subsistencia diaria.
Es imprescindible aunar esfuerzos para ampliar la cobertura del test del VIH y disminuir el retraso diagnóstico. Sin embargo, el alcance y la efectividad de cualquier programa serán limitados mientras no se aborden los determinantes estructurales más amplios. La Oficina del Alto Comisionado para los Derechos Humanos insta a los gobiernos a que promulguen leyes, políticas, programas, planes y prácticas que eliminen la discriminación sistemática en el acceso a servicios relacionados con el VIH y que incluyan medidas positivas para abordar estos determinantes25.
Las intervenciones específicas dirigidas a aumentar el diagnóstico precoz se enmarcan dentro de lo que en el mundo anglosajón se conoce como provider initiated testing32, es decir, la realización de la prueba a propuesta del proveedor de esa prueba, en contraposición al esquema habitual en el que el proveedor espera a que el paciente acuda a solicitarla (client initiated testing). Se puede dividir en 2 grandes enfoques: a)una oferta de la prueba en el marco de estrategias poblacionales o universalistas, y b)una oferta dirigida a las poblaciones de mayor riesgo. En cualquiera de los casos, será imprescindible proveer servicios adaptados lingüística y culturalmente, y respetar los principios básicos de que la prueba ha de ser siempre voluntaria, confidencial y consentida, siendo las únicas situaciones en las que se puede exigir su realización de forma obligatoria en el contexto de una donación de sangre, tejidos o semen.
Ejemplos de estrategias universalistas serían el cribado que se realiza a todas las mujeres embarazadas desde los años noventa, y recientemente, según las guías españolas22, la recomendación de ofrecer la prueba a todas las personas entre 20 y 59años sexualmente activas que, habiendo solicitado asistencia en atención primaria, se les haya indicado una extracción de sangre por cualquier motivo y que residan en provincias cuyas tasas de nuevos diagnósticos de VIH sean superiores al percentil 75 a nivel nacional. Esta recomendación sigue la estela de otros países europeos y de Estados Unidos, donde se han recomendado diferentes formas de cribado de VIH en población adulta33-35. Aunque de difícil implementación, la recomendación ahonda en la necesidad de ampliar la oferta en el contexto de la atención sanitaria, incluso en ausencia de una investigación de factores de riesgo específicos. La normalización del test en este marco incluye la sustitución del clásico consejo pre-test por una escueta información acerca de la realización de la prueba22.
Estas estrategias pueden alcanzar una parte importante de la población inmigrante que tiene menores barreras de acceso y mayor nivel de integración. Son además estrategias muy valoradas porque contribuyen a la normalización de la prueba del VIH y a disminuir el estigma asociado a ser inmigrante en relación al VIH36. Su desventaja clara es que no alcanzan a las personas en situación de exclusión social, especialmente en presencia de barreras legales o administrativas para el acceso a estos recursos.
En segundo lugar, dentro de las estrategias dirigidas se incluye un amplio abanico de programas e intervenciones realizados desde el sistema sanitario, organizaciones no gubernamentales y comunitarias. En el caso del sistema sanitario, las guías españolas22 contemplan la realización de la prueba del VIH en atención primaria, especializada, servicios de pruebas rápidas, clínicas de diagnóstico de VIH e infecciones de transmisión sexual, de atención a drogodependencias y clínicas de planificación familiar, y recomiendan ofrecer la prueba a todas aquellas personas procedentes de países de alta prevalencia (>1%; tabla 1) y sus parejas sexuales. No se considera necesario repetir la prueba si no hay otros indicadores que la recomienden (marcadores conductuales o clínicos). Especialmente interesantes para dar cobertura a la población inmigrante resultan los servicios en los que poder demandar un test de forma totalmente anónima, confidencial, gratuita y sin cita previa, los programas en farmacias37 y las experiencias de servicios de pruebas rápidas insertados en los centros de salud u hospitales, dirigidos a población vulnerable y dotados de mediadores culturales38.
Países de procedencia para los que se recomienda la realización de la prueba del VIH según la Guía española de diagnóstico precoz del VIH en el ámbito sanitario22
| Región | Países |
|---|---|
| África subsahariana | Angola, Benín, Botsuana, Burkina Faso, Burundi, Camerún, Chad, Congo, Costa de Marfil, Etiopía, Guinea Ecuatorial, Gabón, Gambia, Ghana, Guinea, Guinea-Bissau, Kenia, Lesoto, Malawi, Mali, Mauritania, Mozambique, Namibia, Nigeria, República Central Africana, República Unida de Tanzania, Ruanda, Sierra Leona, Sudáfrica, Sudán del Sur, Suazilandia, Tanzania, Togo, Uganda, Zambia, Zimbabue |
| Europa Central y del Este | Estonia |
| Sur y Sudeste Asiático | Tailandia |
| Oriente Medio y Norte de África | Djibuti |
| Caribe | Bahamas, Haití, Jamaica, Trinidad-Tobago |
| Latinoamérica | Belice, Guyana |
Fuera del entorno del sistema sanitario, la labor de las ONG y de las organizaciones de base comunitaria en la promoción de la prueba a través de programas de acercamiento, unidades móviles y puestos de diagnóstico en la comunidad, en lugares de encuentro de población en riesgo como saunas, y en horarios fuera del laboral, es fundamental36,39,40. La participación activa de miembros de la propia comunidad en el diseño y la implementación de las actuaciones es un valor añadido, y el consejo y la labor educativa, una parte integral de su actividad. El consejo o counselling es una oportunidad para aclarar los conocimientos y concepciones erróneas y disminuir el estigma asociado al VIH, aunque también existe la percepción de que puede resultar disuasorio si la persona dispone de un tiempo limitado36.
La ventaja de las estrategias dirigidas es su mayor capacidad de alcanzar los grupos donde la prevalencia de infección es mayor y, por tanto, son programas más eficientes; pero también, especialmente los programas en el ámbito comunitario, su capacidad de alcanzar las poblaciones más vulnerables. Su desventaja mayor es que este tipo de programas se perciben en ocasiones como estigmatizantes36.
La opción óptima será la combinación de las diversas estrategias, avanzando en la normalización y expansión de la prueba en atención primaria con un ánimo universalista, junto con la realización de estrategias dirigidas que garanticen la cobertura de las personas más vulnerables, en particular en zonas de alta concentración de inmigrantes y alta prevalencia de VIH29.
Finalmente, en lo que respecta al tipo de pruebas a utilizar, hay que considerar que en las personas procedentes de África occidental, especialmente de Camerún y países limítrofes, pueden observarse falsos negativos en las pruebas serológicas como consecuencia de la presencia de variantes del VIH poco frecuentes (especialmente el grupo O y algunos subtipos del grupo M). Los test actuales de cuarta generación, que permiten también la detección de antígeno P24, han reducido al mínimo este problema41,42. Igualmente, la determinación de la carga vírica puede verse afectada según el tipo de virus: en el VIH-2 es consistentemente negativa con los métodos comerciales habituales, debiendo utilizarse métodos específicos, mientras que con algunos subtipos de VIH-1 poco habituales los resultados pueden ser erróneamente altos o negativos43.
Hay que destacar el papel preponderante que han tenido las pruebas rápidas en la expansión de la cobertura39. Esto es especialmente importante en el contexto comunitario donde no existe una relación continuada con el paciente, o en población vulnerable en la que exista el riesgo de que no vaya a volver a recoger el resultado. Además, el tiempo que tarda en salir el resultado puede ser la mejor ventana en la que llevar a cabo el consejo. Las estrategias más novedosas de oferta de un autotest de venta en farmacias están demostrando una buena efectividad y aceptabilidad en España44,45, aunque sería necesario evaluar la aplicabilidad, los pros y los contras de su aplicación para los diversos perfiles dentro del colectivo inmigrante.
Tras el diagnóstico inicial, a las personas con un resultado positivo deberá garantizárseles una adecuada derivación al sistema sanitario para la confirmación diagnóstica y la evaluación clínica22. La valoración y el seguimiento de la población inmigrante plantean retos específicos que se abordan en los siguientes apartados.
Valoración inicial del paciente inmigrante con infección por el VIHLos inmigrantes infectados por el VIH deben ser evaluados de la misma manera que los pacientes autóctonos (tabla 2), incluyendo la realización de una historia clínica completa, evaluación de infección tuberculosa latente, factores de riesgo cardiovascular, comorbilidades, hábito sexual, viajes, contacto con animales domésticos, consumo de sustancias tóxicas, fármacos no prescritos o productos de herbolario, y existencia o no de apoyo familiar. Igualmente, debe hacerse un evaluación analítica que incluya analítica general de sangre (con perfil hepático, metabólico y lipídico), así como pruebas microbiológicas (detección de VHA, VHB, VHC, sífilis, citomegalovirus y toxoplasma), y pruebas más específicas de la infección por VIH (recuento de linfocitos CD4, carga viral del VIH y determinación del alelo HLA-B*5701). En los inmigrantes habrá que valorar, según la exposición, añadir serología para T.cruzi y Strongyloides stercoralis46. No obstante, existen factores que hacen más compleja esta valoración inicial, sobre todo en el caso de personas procedentes de culturas muy diferentes, en situación irregular o ambas:
- •
Problemas de índole administrativa. La situación administrativa irregular de algunos inmigrantes es una barrera para su atención, ya que dificulta la posibilidad de citación, la realización de pruebas complementarias y el acceso al tratamiento. Aunque existen canales que permiten solventar estos problemas en algunos casos, los trámites resultan muy complejos y a menudo retrasan o dificultan una adecuada atención médica. En el caso de la infección por el VIH, estos obstáculos pueden tener un efecto especialmente negativo28.
- •
Particularidades en el cuidado médico. La atención en la consulta debe considerar las diferencias culturales, barreras lingüísticas, una epidemiología marcada por los países de origen (incluyendo los del periplo migratorio) e incluso diferencias en parámetros biológicos que obligan al clínico, y a otros agentes de salud, a prestar una atención «culturalmente adaptada»47. Por lo tanto, hay que tener en cuenta la presencia de patógenos importados, algunos de los cuales pueden tener un comportamiento oportunista48 (tablas 2 y 3), valores de laboratorio diferentes (neutropenia racial o recuentos más bajos de linfocitos CD4 en africanos subsaharianos), mayor proporción de coinfección por virus hepatotropos, o una tolerabilidad diferente a los antirretrovirales49-51. Otro aspecto a evaluar son las vacunaciones, ya que los calendarios vacunales varían entre países, y según la procedencia del inmigrante puede que no haya recibido ninguna vacuna. Mención especial merece la vacunación con BCG, que a menudo entorpece la interpretación de las pruebas de tuberculosis. A esto hay que añadir las diferencias culturales y el estigma asociado a la infección por el VIH, que en los inmigrantes son barreras adicionales para su correcta incorporación al cuidado y seguimiento médicos. La estigmatización de la enfermedad también es una dificultad adicional al dificultar el apoyo de las redes sociales de los inmigrantes, que intentan ocultar su enfermedad31,52,53.
Tabla 3.Patógenos restringidos geográficamente a considerar en el estudio inicial de personas inmigrantes con infección por el VIH
Grupo Patógeno Virus VIH-2, HTLV-1, HTLV-2, VHD Bacterias Mycobacterium ulcerans, Mycobacterium leprae, Mycobacterium tuberculosis (cepas resistentes y altamente resistentes) Hongos Histoplasma capsulatum, Coccidioides immitis, Penicilium marneffei, Blastomyces dermatitidis, Paracoccidioides brasiliensis, Emmonsia sp. Parásitos Cyclospora cayetanensis, Cystoisospora belli, Entamoeba histolytica, Leishmania sp. (Leishmania no infantum), Plasmodium sp., Trypanosoma cruzi, Trypanosoma brucei, Strongyloides stercoralis, Schistosoma sp., Toxocara sp., Taenia solium (cisticercosis) y filarias - •
Dificultades para el seguimiento a largo plazo. Los cambios en la residencia por necesidades laborales, las barreras administrativas o la falta de apoyo social son factores que hacen que los inmigrantes interrumpan el seguimiento de su infección por el VIH54. En una enfermedad crónica y exigente con el paciente, al menos en sus primeras etapas tras el diagnóstico, es común que los inmigrantes no acudan a sus visitas regularmente (especialmente las mujeres). En la población inmigrante se prioriza el trabajo sobre la salud, especialmente en los primeros momentos tras la llegada al país de acogida. En este sentido, el apoyo de los profesionales sanitarios es percibido entre las mujeres inmigrantes VIH+ como uno de los factores más valorados para continuar asistiendo a las visitas médicas55. Además, un peor seguimiento entorpece acciones preventivas como los estudios de contactos, las vacunaciones y las quimioprofilaxis.
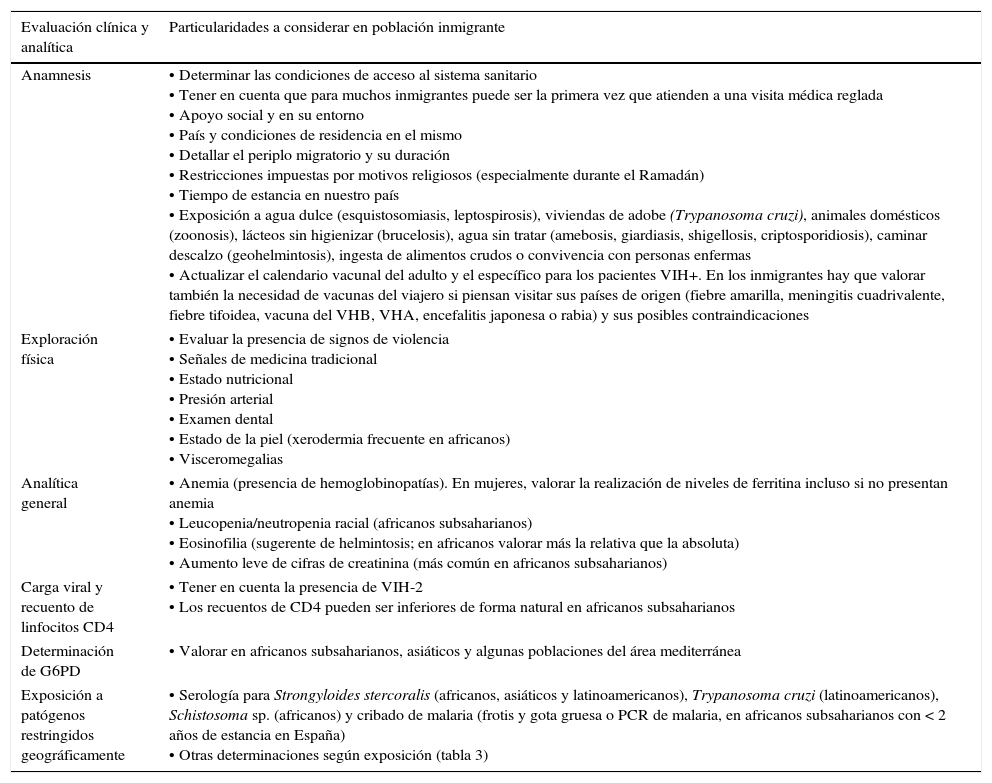
Particularidades de la valoración inicial de los pacientes inmigrantes infectados por el VIH
| Evaluación clínica y analítica | Particularidades a considerar en población inmigrante |
|---|---|
| Anamnesis | • Determinar las condiciones de acceso al sistema sanitario • Tener en cuenta que para muchos inmigrantes puede ser la primera vez que atienden a una visita médica reglada • Apoyo social y en su entorno • País y condiciones de residencia en el mismo • Detallar el periplo migratorio y su duración • Restricciones impuestas por motivos religiosos (especialmente durante el Ramadán) • Tiempo de estancia en nuestro país • Exposición a agua dulce (esquistosomiasis, leptospirosis), viviendas de adobe (Trypanosoma cruzi), animales domésticos (zoonosis), lácteos sin higienizar (brucelosis), agua sin tratar (amebosis, giardiasis, shigellosis, criptosporidiosis), caminar descalzo (geohelmintosis), ingesta de alimentos crudos o convivencia con personas enfermas • Actualizar el calendario vacunal del adulto y el específico para los pacientes VIH+. En los inmigrantes hay que valorar también la necesidad de vacunas del viajero si piensan visitar sus países de origen (fiebre amarilla, meningitis cuadrivalente, fiebre tifoidea, vacuna del VHB, VHA, encefalitis japonesa o rabia) y sus posibles contraindicaciones |
| Exploración física | • Evaluar la presencia de signos de violencia • Señales de medicina tradicional • Estado nutricional • Presión arterial • Examen dental • Estado de la piel (xerodermia frecuente en africanos) • Visceromegalias |
| Analítica general | • Anemia (presencia de hemoglobinopatías). En mujeres, valorar la realización de niveles de ferritina incluso si no presentan anemia • Leucopenia/neutropenia racial (africanos subsaharianos) • Eosinofilia (sugerente de helmintosis; en africanos valorar más la relativa que la absoluta) • Aumento leve de cifras de creatinina (más común en africanos subsaharianos) |
| Carga viral y recuento de linfocitos CD4 | • Tener en cuenta la presencia de VIH-2 • Los recuentos de CD4 pueden ser inferiores de forma natural en africanos subsaharianos |
| Determinación de G6PD | • Valorar en africanos subsaharianos, asiáticos y algunas poblaciones del área mediterránea |
| Exposición a patógenos restringidos geográficamente | • Serología para Strongyloides stercoralis (africanos, asiáticos y latinoamericanos), Trypanosoma cruzi (latinoamericanos), Schistosoma sp. (africanos) y cribado de malaria (frotis y gota gruesa o PCR de malaria, en africanos subsaharianos con < 2 años de estancia en España) • Otras determinaciones según exposición (tabla 3) |
G6PD: glucosa 6-fosfato deshidrogenasa.
Como colectivo, los inmigrantes frecuentan menos los servicios sanitarios que la población autóctona. Esto se observa tanto en atención primaria como en atención especializada, en hospitalización y en consumo de fármacos. En este patrón diferencial de uso de los recursos sanitarios sí se ha detectado mayor frecuentación en urgencias (posiblemente por la facilidad de acceso) y menos de los servicios preventivos56. En el caso concreto de la población de origen extranjero infectada por el VIH, su atención tampoco representa un sobrecoste en comparación con los pacientes autóctonos. En un estudio realizado en un hospital madrileño no se detectó un mayor número de visitas a la consulta externa, a urgencias o al hospital de di¿a57. Aunque el número de ingresos durante el periodo de estudio (3años) fue ligeramente superior entre los inmigrantes (1,3 ingresos frente a 0,9), el gasto en antirretrovirales fue ligeramente inferior en la población inmigrante. Estos resultados están en consonancia con otros estudios internacionales en los que los costes asociados al cuidado de los pacientes inmigrantes VIH+ fueron inferiores, principalmente por una menor tasa de ingresos y un menor coste del TAR58.
Tratamiento antirretroviral en los inmigrantesEn España, en el momento de iniciar el TAR no se observan grandes diferencias en el estado inmunitario en los inmigrantes en comparación con la población autóctona7. Tampoco se ha detectado un uso diferencial de pautas de antirretrovirales7,59. La situación en Europa no es del todo superponible. Aunque en muchos trabajos no se detecta un comienzo del TAR más tardío en los inmigrantes60,61, sí hay datos que muestran un inicio con linfocitos CD4 menores en los grupos de inmigrantes, fundamentalmente en los hombres62. Si bien con el paso de los años el recuento al inicio del TAR ha ido aumentando progresivamente, tanto en inmigrantes como en sujetos autóctonos, el diferencial entre ambos colectivos se ha mantenido62. En la interpretación de estos valores hay que tener en cuenta lo establecido en varios trabajos: que el recuento de linfocitos CD4 en los subsaharianos es menor que en población caucásica, aunque su caída con el tiempo es más lenta63.
Por último, en lo que al acceso al tratamiento se refiere, es importante considerar las barreras legales específicas que puedan existir para acceder al tratamiento gratuito por parte de los inmigrantes en situación irregular, que siendo un grupo menos numeroso es posible que no encuentren un reflejo directo en las estadísticas presentadas. Este tipo de restricciones pueden tener efectos nefastos para la salud individual, pero también para el control de la epidemia del VIH en la comunidad27, ya que se ha demostrado que los pacientes en tratamiento que logran una carga viral indetectable tienen una probabilidad muy baja de transmitir a su vez la infección ante un contacto de riesgo17.
La evolución una vez iniciado el TAR es bastante superponible en términos de respuesta al tratamiento, porcentaje de indetectabilidad, desarrollo de enfermedades definitorias de sida y mortalidad, si bien hay grupos concretos que no se benefician igualmente del TAR7,59,64,65. Las mujeres inmigrantes, fundamentalmente las caribeñas, y los hombres subsaharianos son 2 colectivos en los que se observa una menor eficacia del TAR7,61,66, lo que generalmente se asocia a más pérdidas de seguimiento, mayor tasa de interrupción del TAR o peor adherencia, mientras que el papel de factores biológicos como las diferencias en subtipos virales o mutaciones de resistencias, diferencias en el metabolismo de los fármacos o en los valores de referencia de los parámetros, posiblemente juegan un papel mucho menor7,58,62,67,68. La consecuencia final es que pacientes con acceso al cuidado médico y al tratamiento no se benefician de las oportunidades para el control de su infección. Existen distintas razones que pueden explicar este hecho: un peor nivel educativo entre los subsaharianos69, la mayor movilidad de los inmigrantes por la búsqueda de trabajo54, el desconocimiento del idioma, la exclusión social y factores culturales31,70. Algunos estudios apuntan una mayor incidencia de efectos adversos en pacientes subsaharianos, que podría incidir negativamente en la adherencia71. En las mujeres, además de estos factores pueden estar influyendo adicionalmente el embarazo, una adherencia subóptima, los mandatos de género o las interacciones farmacológicas52,53,72.
En lo que respecta a la evolución a sida, las mayores tasas de tuberculosis en algunos grupos de inmigrantes73 explican el mayor riesgo de sida encontrado en subsaharianos y en latinoamericanos en España, en concreto en la población entre 35 y 50años7. A pesar de todo lo mencionado, la mayor parte de los estudios muestran una mortalidad igual o incluso menor en los inmigrantes con VIH en comparación con la población VIH positiva autóctona7,60,64. Esto se ha atribuido generalmente al efecto del inmigrante sano74, que es consecuencia de que el fenómeno migratorio es selectivo con respecto a la salud: los que emigran son un grupo escogido entre los más capaces y más sanos. La consecuencia final es que el estado de salud general de los inmigrantes es mejor que el de los autóctonos, y su mortalidad, generalmente menor. No obstante, y a medida que transcurre el tiempo en el país de acogida, este efecto tiende a diluirse, pudiendo llegar a invertirse. Algunos de los condicionantes que tienden a revertir esta situación se derivan de las desigualdades sociales, la discriminación en el trabajo, las barreras al acceso de los servicios sanitarios, peores condiciones de vivienda o cambios en la dieta75,76. De hecho, un reciente estudio a nivel europeo ha mostrado que algunos subgrupos dentro del colectivo inmigrante con VIH sí experimentan un incremento en la mortalidad, como las mujeres caribeñas y los hombres latinoamericanos heterosexuales77.
De lo anterior se deduce que la población inmigrante infectada por el VIH, incluso en unas condiciones óptimas de acceso libre a los cuidados y al TAR, no obtiene los mismos beneficios que la población autóctona. Para conseguir que los inmigrantes infectados por el VIH tengan unos resultados en salud equiparables a los de la población autóctona deben mejorarse obstáculos ya identificados, como un mejor acceso al diagnóstico, una atención adaptada culturalmente y con disponibilidad de traductores para permitir al paciente mantener la confidencialidad en su entorno si así lo desea, romper con el estigma asociado a esta enfermedad, explicar claramente los beneficios del diagnóstico y el tratamiento, facilitar el acceso a servicios ginecoobstétricos, simplificar la asistencia a la consulta y el seguimiento, y eliminar barreras legales y burocráticas.
ConclusionesLa inmigración forma parte integral de la epidemia por VIH en Europa y en España, donde los inmigrantes representan un tercio de los nuevos diagnósticos a pesar de no sobrepasar el 12% de la población. Las características epidemiológicas del binomio VIH-inmigrante representan en gran medida las características de la infección en sus países de origen (prevalencia y vías de transmisión). Sin embargo, cada vez es más evidente que los inmigrantes se infectan en una proporción importante en los países de acogida. A pesar de ello, el diagnóstico tardío es más común en esta población, especialmente entre las personas de origen subsahariano. Por tanto, las políticas en salud pública deben dirigirse tanto hacia el diagnóstico precoz como a prevenir la infección en este colectivo.
Para ello es fundamental conocer en profundidad las características socioepidemiológicas y el impacto de la infección por el VIH en los inmigrantes. Los obstáculos más habituales que dificultan su acceso a los beneficios del sistema sanitario son las barreras lingüísticas y culturales, la exclusión social, la precariedad laboral, el estigma y las barreras legales y administrativas. Un colectivo que sufre estas condiciones de forma aún más aguda son las mujeres inmigrantes.
A pesar de las dificultades y de las barreras legales que se les han impuesto, en España el acceso al TAR de este colectivo se ha producido en unas condiciones similares a las de la población autóctona. No obstante, el beneficio que obtienen es menor, ya que las tasas de abandono del seguimiento son significativamente mayores, siendo de nuevo los subsaharianos y las mujeres los más afectados. La priorización del trabajo, la exclusión social, la movilidad geográfica, el estigma y los mandatos de género en las mujeres son factores que están en la base del problema.
La infección por el VIH en los inmigrantes es un fenómeno dinámico en el que los condicionantes sociales, culturales y humanitarios tienen un peso fundamental para su comprensión y control. Es necesaria una actitud proactiva en la promoción del diagnóstico de la infección, en las medidas preventivas para evitar nuevos casos, y en proporcionar una atención adaptada y de alta calidad que maximice los beneficios que les ofrece la atención sanitaria.
Conflicto de interesesLos autores declaran no tener ningún conflicto de intereses.