La PAAF es el procedimiento de referencia para el diagnóstico del nódulo tiroideo.
Material y métodosLa incorporación de la ecografía cervical y la PAAF guiada por ecografía a la actividad del médico endocrinólogo permite abordar esta patología en el ámbito de una consulta de alta resolución, con la consiguiente reducción en el coste del proceso y en la demora del diagnóstico.
ResultadosPresentamos los resultados iniciales de esta consulta; tras los dos primeros años y con un total de 286 punciones, nos situamos en un 72,72% de citologías aptas para diagnóstico, siguiendo una curva de aprendizaje acorde con el tiempo transcurrido y con la experiencia previa. Observamos una mayor dificultad en la obtención de citologías óptimas para diagnóstico en los nódulos de menor tamaño. En resumen, hemos incorporado la ecografía y la PAAF guiada por ecografía de manera satisfactoria a la consulta endocrinológica.
ConclusiónEl uso de manera rutinaria de la ecografía en la consulta de endocrinología permite agilizar el manejo de la patología nodular tiroidea.
Fine-needle aspiration biopsy (FNAB) is considered the reference diagnostic procedure for thyroid nodules.
Materials and methodsRoutine performance of thyroid ultrasound and ultrasound-guided FNAB by endocrinologists allows a more efficient approach in the setting of a high-resolution practice, thus reducing costs and the time elapsed until diagnosis.
ResultsWe present our initial results of this procedure 2 years after its introduction, with a total of 286 biopsies performed. After a progressive learning curve over time and according to the endocrinologists’ previous experience, 72.72% samples were considered satisfactory for diagnosis. Greater difficulty was observed in obtaining optimal cytological specimens in smaller nodules. In conclusion, we have successfully incorporated thyroid ultrasound and ultrasound-guided FNAB into routine endocrine practice.
ConclusionRoutine performance of thyroid ultrasound in endocrine practice will considerably aid the management of nodular thyroid disease.
La patología nodular tiroidea es muy frecuente en la práctica clínica habitual del médico endocrinólogo; dependiendo de las zonas, puede diagnosticarse hasta en el 4–8% de la población mediante palpación cervical y hasta en un 40% mediante ultrasonografía. Es más frecuente en el sexo femenino (5:1) y su prevalencia se incrementa con la edad1–4. La actitud clínica ante un paciente con patología nodular tiroidea va dirigida fundamentalmente a descartar la presencia de malignidad, valorando también en segundo término, la funcionalidad tiroidea y la presencia de compresión de estructuras vecinas.
El procedimiento de referencia para el diagnóstico de un nódulo tiroideo consiste en el examen citológico del material obtenido mediante PAAF22,29 guiada o no mediante ultrasonografía5, si bien el uso de esta última permite una mejor selección de los nódulos que deben puncionarse, y que la muestra se obtiene del nódulo en cuestión6,7. Además,permite dirigir la aguja hacia las porciones sólidas en el caso de nódulos mixtos, lo que mejora el rendimiento diagnóstico8.
La incidencia global de patología maligna tiroidea en pacientes seleccionados para someterse a PAAF se sitúa entre el 9–13%, siendo independiente del número de nódulos que presenta el paciente9–11. La presencia de determinadas características del historial del paciente (familiares o antecedentes de exposición a radiación ionizante), y del examen físico (tamaño por palpación, consistencia del nódulo, adherencia a planos profundos, presencia de adenopatías) puede incrementar la sospecha sobre la naturaleza maligna del nódulo11,12. Asimismo, el hallazgo de ciertos patrones ecográficos (hipoecogenicidad, microcalcificaciones, márgenes mal definidos, ausencia de halo vascular o presencia de patrón vascular intranodular) se correlacionan con un mayor riesgo de malignidad1,13–18.
En pacientes con cáncer de tiroides sobre la base de bocio multinodular, en la mayoría de los casos el tumor asienta sobre el nódulo dominante, si bien hasta en un tercio de los casos puede aparecer en otra localización; de ahí la importancia de la ecografía para seleccionar el/los nódulo/s candidatos a citología9.
La ultrasonografía es una técnica de diagnóstico por imagen que ha evolucionado enormemente en los últimos años, gracias al diseño de aparatos cada vez más pequeños y manejables, junto con una calidad y definición de imagen mayores, lo que ha permitido que estos aparatos salgan de los departamentos de radiología y sea más frecuente su uso en la consulta médica o en gabinetes dedicados a una patología de manera monográfica. En este último caso, y de manera específica en relación a la patología nodular tiroidea, esta forma de proceder permite a la institución sanitaria ahorrar costes y tiempo de demora en el diagnóstico, a la vez que proporciona un mayor confort al paciente, evitándole la rotación por distintos departamentos.
En este trabajo presentamos los resultados iniciales de una consulta de alto rendimiento en patología tiroidea, que incluye la realización de exploraciones ecográficas y citologías tiroideas obtenidas por PAAF guiada por ultrasonografía, llevadas a cabo por médicos endocrinólogos. Se presentan los datos sobre el número total de punciones llevadas a cabo y la concordancia con el diagnóstico histológico, en el caso de pacientes remitidos a cirugía.
Diseño del estudioComo paso previo a la incorporación de la ecografía tiroidea dentro de nuestra consulta de alto rendimiento, en otoño de 2007 llevamos a cabo un estudio de validación sobre la heterogeneidad en la determinación de los diámetros tiroideos transversales y longitudinales, así como sobre la identificación y medición de nódulos tiroideos sobre un total de 50 voluntarios. En este estudio participamos 3 médicos endocrinólogos, y los resultados han sido comunicados en el 51.° congreso de la SEEN celebrado en Zaragoza en mayo de 200919. De manera global, en este estudio demostramos una baja variabilidad (11%) en la determinación de los diámetros tiroideos, así como una elevada coincidencia (87,12%) en la identificación y medición de nódulos mayores de 0,5cm. De los tres médicos participantes, 2 de ellos ya tenían experiencia previa tanto en la realización de ecografía tiroidea, como en la obtención de citologías por PAAF.
El objetivo del presente trabajo es el de presentar los resultados de los primeros 2 años de funcionamiento de una consulta de alta resolución de nódulo tiroideo, incorporando la realización de ecografía cervical y PAAF guiada por ecografía, llevadas a cabo por 3 miembros del servicio de endocrinología del Hospital Son Dureta.
Material y métodosConsulta de alta resolución de nódulo tiroideo: A los pacientes remitidos a consultas de Endocrinología con el diagnóstico de nódulo cervical/tiroideo o bocio multinodular, se les realiza en el mismo día ecografía cervical y PAAF guiada por ecografía si procede. El material se remite al Servicio de Anatomía Patológica, emitiéndose el informe correspondiente en el plazo medio de 7 días. Los casos no candidatos a realización de PAAF, se someten a seguimiento clínico y ecográfico a criterio del médico receptor.
Se presentan los datos correspondientes a los 2 primeros años (noviembre de 2007 a agosto de 2009) de funcionamiento de esta consulta, con un total de 1.573 ecografías realizadas (primeras visitas y seguimientos) y 286 punciones.
Todos los estudios se realizaron en el Gabinete de Ecografía del Hospital de Día del Servicio de Endocrinología. Se utilizó un sonógrafo SonoSite modelo MicroMaxx, junto con un transductor lineal de banda ancha HFL38 de 38mm, con una ventana de frecuencia de 13–6MHz, y una profundidad de escaneo de 6cm (Sonosite Inc. Bothell, Washington). Se utilizó el software SonoMBTM Multibeam de mejora de la calidad de imagen. No se utilizó guía de biopsia.
Las citologías se llevaron a cabo utilizando agujas de 22G o de 18G con palometa y jeringas de 10cc. Se realizaron 2–3 punciones por nódulo y las muestras se remitieron al laboratorio de citología donde fueron procesadas mediante extensión, bloque celular y ultrafiltración con extensión monocapa. No se realizaron frotis de comprobación in situ. Todas las citologías han sido revisadas por 2 citólogos del Servicio de Anatomía Patológica.
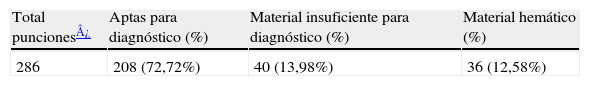
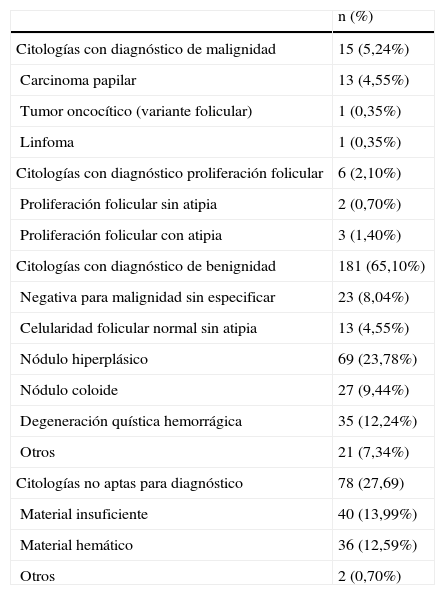
ResultadosSe realizaron un total de 286 punciones entre noviembre de 2007 y julio de 2009. En función de la calidad de las punciones, se clasificaron como aptas para diagnóstico, material insuficiente para diagnóstico y material hemático. Los resultados se muestran resumidos en la tabla 1. En la tabla 2 se presenta la clasificación de las punciones en función del diagnóstico citológico, y en la tabla 3 la concordancia con la anatomía patológica definitiva en los casos que se sometieron a cirugía.
Clasificación de las PAAF según su calidad
| Total punciones¿ | Aptas para diagnóstico (%) | Material insuficiente para diagnóstico (%) | Material hemático (%) |
| 286 | 208 (72,72%) | 40 (13,98%) | 36 (12,58%) |
Clasificación de las PAAF según el diagnóstico citológico
| n (%) | |
| Citologías con diagnóstico de malignidad | 15 (5,24%) |
| Carcinoma papilar | 13 (4,55%) |
| Tumor oncocítico (variante folicular) | 1 (0,35%) |
| Linfoma | 1 (0,35%) |
| Citologías con diagnóstico proliferación folicular | 6 (2,10%) |
| Proliferación folicular sin atipia | 2 (0,70%) |
| Proliferación folicular con atipia | 3 (1,40%) |
| Citologías con diagnóstico de benignidad | 181 (65,10%) |
| Negativa para malignidad sin especificar | 23 (8,04%) |
| Celularidad folicular normal sin atipia | 13 (4,55%) |
| Nódulo hiperplásico | 69 (23,78%) |
| Nódulo coloide | 27 (9,44%) |
| Degeneración quística hemorrágica | 35 (12,24%) |
| Otros | 21 (7,34%) |
| Citologías no aptas para diagnóstico | 78 (27,69) |
| Material insuficiente | 40 (13,99%) |
| Material hemático | 36 (12,59%) |
| Otros | 2 (0,70%) |
Concordancia histológica de las citologías sometidas a cirugía
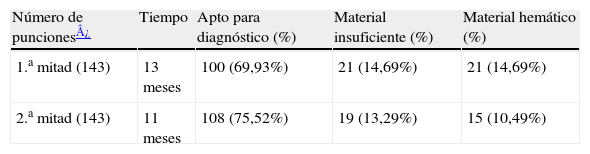
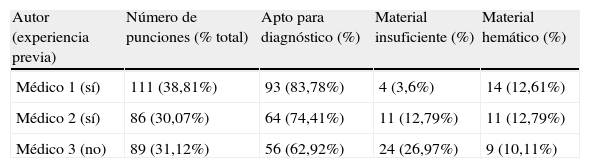
Con el fin de evaluar la curva de aprendizaje, comparamos los resultados en función de la calidad de las citologías entre la primera y segunda tanda, tanto por tiempo, como por número de pruebas. Los resultados se presentan en la tabla 4. También hemos observado una diferencia estadísticamente significativa (p<0,005) al comparar el diámetro máximo de los nódulos con citología no apta para diagnóstico (media±DE; 2,33±1,05cm) frente al de los nódulos con citología apta para diagnóstico (2,85±1,19cm) (prueba t de Student de 2 colas, para muestras con distinta varianza). Asimismo, se presentan los resultados individuales obtenidos por cada médico (tabla 5). Los médicos 1 y 2 poseen experiencia previa tanto en la realización de ecografía como en la punción tiroidea guiada por ecografía. No se recogieron datos sobre otras variables que pueden influir en el resultado de la punción, tales como naturaleza sólida o quística, localización posterior, o citología previa no apta para diagnóstico.
Curva de aprendizaje por número de pruebas realizadas
| Número de punciones¿ | Tiempo | Apto para diagnóstico (%) | Material insuficiente (%) | Material hemático (%) |
| 1.a mitad (143) | 13 meses | 100 (69,93%) | 21 (14,69%) | 21 (14,69%) |
| 2.a mitad (143) | 11 meses | 108 (75,52%) | 19 (13,29%) | 15 (10,49%) |
Resultados individuales según experiencia previa
| Autor (experiencia previa) | Número de punciones (% total) | Apto para diagnóstico (%) | Material insuficiente (%) | Material hemático (%) |
| Médico 1 (sí) | 111 (38,81%) | 93 (83,78%) | 4 (3,6%) | 14 (12,61%) |
| Médico 2 (sí) | 86 (30,07%) | 64 (74,41%) | 11 (12,79%) | 11 (12,79%) |
| Médico 3 (no) | 89 (31,12%) | 56 (62,92%) | 24 (26,97%) | 9 (10,11%) |
Durante el periodo de diciembre de 2007 a mayo de 2008, la mayoría de las punciones se realizaron utilizando agujas de calibre más grueso (18G) del habitual (22G), lo que se tradujo en un incremento significativo del número de punciones con material hemático (16 punciones de un total de 59 en ese periodo [27,11%], frente a 19 punciones de un total de 219 [8,4%] en el resto).
Finalmente, con respecto a las complicaciones de la punción, solo hemos documentado un caso de hematoma pospunción en una paciente de 45 años, que se presentó como dolor persistente en la zona de punción y que se resolvió espontáneamente, y 3 casos de presíncope vasovagal; 2 en varones de menos de 45 años y un tercero en una gestante de 32 años, que se resolvieron sin mayores consecuencias.
DiscusiónEn este trabajo presentamos los resultados de los dos primeros años de funcionamiento de una consulta de alta resolución en nódulo tiroideo llevada a cabo por médicos endocrinólogos, en la que se incluye la realización de ecografía cervical, tanto diagnóstica como de seguimiento, y la citología mediante PAAF guiada por ecografía.
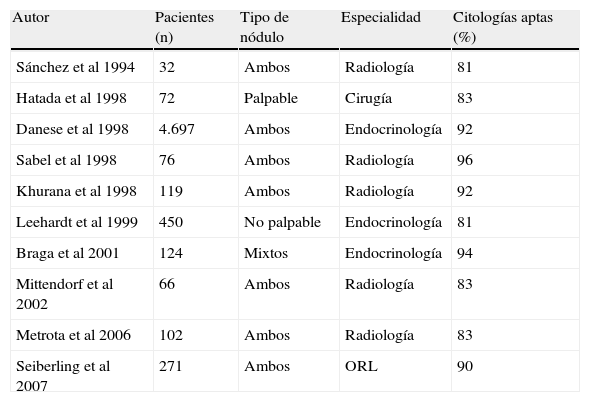
Durante este periodo, se han realizado un total de 286 punciones, siendo el 72,72% de ellas aptas para diagnóstico, en un 13,98% se ha obtenido material insuficiente para establecer con seguridad un diagnóstico citológico y en un 12,58% la muestra era hemática. Si comparamos estos datos iniciales con otras series publicadas en la literatura y llevadas a cabo por médicos pertenecientes a distintas especialidades (tabla 6), donde los porcentajes de citologías no aptas para diagnóstico oscilan entre el 6–23%20, podemos considerar que nos encontramos dentro de un porcentaje muy aceptable en una fase inicial del desarrollo de esta técnica. Incluso existen otras series donde los porcentajes de citologías no aptas para diagnóstico alcanzan el 40%21. No obstante, hoy en día se considera que en unidades experimentadas, la tasa de citologías no aptas para diagnóstico no debe superar un 10% anual21.
Porcentaje de citologías de tiroides aptas para diagnóstico en distintas series20
| Autor | Pacientes (n) | Tipo de nódulo | Especialidad | Citologías aptas (%) |
| Sánchez et al 1994 | 32 | Ambos | Radiología | 81 |
| Hatada et al 1998 | 72 | Palpable | Cirugía | 83 |
| Danese et al 1998 | 4.697 | Ambos | Endocrinología | 92 |
| Sabel et al 1998 | 76 | Ambos | Radiología | 96 |
| Khurana et al 1998 | 119 | Ambos | Radiología | 92 |
| Leehardt et al 1999 | 450 | No palpable | Endocrinología | 81 |
| Braga et al 2001 | 124 | Mixtos | Endocrinología | 94 |
| Mittendorf et al 2002 | 66 | Ambos | Radiología | 83 |
| Metrota et al 2006 | 102 | Ambos | Radiología | 83 |
| Seiberling et al 2007 | 271 | Ambos | ORL | 90 |
En la tabla 4 se muestran los resultados comparando las citologías del primer y segundo periodo. Se aprecia un aumento del porcentaje de citologías satisfactorias de un 5,6%, reduciéndose sobre todo las citologías no aptas por material hemático. El uso de agujas de menor calibre (22G) ha permitido reducir el número de citologías hemáticas en nuestro estudio. Asimismo, podemos observar que el tamaño menor de los nódulos incrementa la probabilidad de obtener una citología no satisfactoria y que los médicos con experiencia previa en ecografía y punción tiroidea han obtenido un mayor porcentaje de citologías aptas para el diagnóstico, siguiendo una curva de aprendizaje normal.
El análisis de los distintos diagnósticos citológicos e histológicos expresados en las tablas 2 y 3 permite comprobar que nuestros resultados son comparables a la literatura en términos de porcentaje de citologías positivas para tumor papilar (4,5%), así como de citologías con diagnóstico de proliferación folicular (2,1%)22,23. El porcentaje de citologías con hallazgo de tumor oncocítico (1 caso en nuestra serie) es ligeramente inferior.
Una de las principales debilidades de este estudio consiste en que, al tratarse de un análisis retrospectivo, solo se pueden comparar los diagnósticos citológicos con los diagnósticos histológicos en aquellos casos en los que los pacientes han sido remitidos a cirugía. No obstante, en estos últimos (n=29) se aprecia un elevado porcentaje de concordancia (tabla 3).
La incorporación de la ecografía cervical a la práctica clínica endocrinológica es, desde nuestro punto de vista, un proceso que no tiene marcha atrás, como ya ha ocurrido en otras especialidades. De acuerdo con Davies, editor en jefe de la revista Thyroid, diriamos que «[…]francamente, no entiendo como alguien puede ver a pacientes con patología tiroidea sin tener un ecógrafo a su lado»24. Disponer de estas técnicas en tiempo real y llevadas a cabo por el propio médico endocrinólogo permite establecer las bases de una consulta de alta resolución en patología nodular tiroidea y cumplir con el concepto de «consulta única» (asistencia inicial y realización de exploraciones complementarias en el mismo día para establecer un diagnóstico y tratamiento oportunos) definido en diferentes modelos de gestión sanitaria25. Al igual que en otros modelos26, la consulta de alta resolución permite al paciente un ahorro de 1–2 consultas adicionales con sus correspondientes desplazamientos, y una disminución del tiempo de demora hasta el diagnóstico. Además, supone un eficaz instrumento de mejora de la coordinación con Atención Primaria a corto27 y largo plazo28.
En resumen, presentamos los resultados de los primeros 24 meses de funcionamiento de una consulta de alta resolución sobre nódulo tiroideo, llevada a cabo por médicos endocrinólogos que incorpora la realización de ecografía cervical y citología mediante PAAF guiada por ecografía. Se trata de una serie amplia, en la que se aprecia una curva de aprendizaje positiva, aunque aun tenemos un camino que recorrer para reducir el porcentaje de citologías no aptas. La rapidez en el diagnóstico y la comodidad que para el clínico representa poder realizar y valorar la ecografía en tiempo real y en el contexto clínico, pudiendo así decidir si el paciente es candidato a punción, son ventajas que consideramos muy positivas y que nos animan a seguir trabajando en esta línea, con el objetivo de reducir el número de citologías no aptas para diagnóstico, reducir los costes asociados al proceso asistencial y reducir la carga de sufrimiento del paciente mediante la obtención de un diagnóstico precoz.
Conflicto de interesesLos autores declaran no tener ningún conflicto de intereses.