Nuestro sistema sanitario público tiene un nivel bastante alto, y muy pocos usuarios dudan de la pericia de sus médicos, de la profesionalidad de sus enfermeras, o de los medios puestos a su disposición1. Pese a ello, nuestro sistema parece haber perdido el tren de la satisfacción del paciente1, porque se ocupa muy poco de proteger y respetar su intimidad.
Balint introdujo en 1969 el concepto de «medicina centrada en el paciente» (MCP)2 reivindicando centrar el esfuerzo sanitario en la persona e individualizando su atención. La MCP considera tan importante la pericia en el tratamiento de los pacientes, como la protección de su intimidad, su dignidad y su derecho a la información1,3. Pese a que tal tipo de cuidados se recogen en la legislación actual, en nuestro medio apenas están implantadas1.
Con base a esas ideas, en 1984 se introdujo en España el Plan de Humanización de la Asistencia Hospitalaria, que recoge, entre otras cosas, la necesidad de respetar la intimidad del paciente4. Cosa que, poco después, impuso el legislador, como un derecho de los pacientes y un deber de obligado cumplimiento para los sanitarios, en la Ley General de Sanidad de 1986 (Ley 14/1986, de 25 de abril, BOE número 102) y la Ley de Autonomía del paciente del 2002 (Ley 41/2002, de 14 de noviembre, BOE número 274), así como en la más reciente Orden SSI/81/2017, de 19 de enero (BOE número 31, de 6 de febrero de 2017), que asegura y protege el derecho a la intimidad del paciente por los alumnos y médicos residentes.
La humanización de la medicina es hoy, una parte fundamental de la calidad del servicio que se presta a los pacientes. Y humanizar es mucho más que ser corteses, bastante más que disponer espacios libres donde hablar tranquilamente, más aún que ser amables con pacientes y familiares e informarles con sencillez5, o proteger sus datos. Humanizar tiene un significado mucho más profundo, conlleva numerosas implicaciones, y se expresa en pequeños detalles.
Todo aquello que incida en aminorar la satisfacción del paciente genera, sin duda, una menor percepción de la calidad asistencial percibida. Y, repito, en España estamos perdiendo el tren de la satisfacción del paciente1. Porque, entre otras cosas, no se protege su intimidad como es debido.
Y hacerlo no precisa de grandes inversiones, basta con cambiar algunas actitudes del personal (facultativos, enfermería y otros profesionales sanitarios). Son acciones, muy habituales, que debemos cuidar y no se hace.
Las enfermeras y sus auxiliares, son el personal sanitario que mantiene un contacto más cotidiano con los enfermos. Por eso sus actitudes y comportamientos influyen también, y de un modo notable, en la percepción de la calidad asistencial percibida, con independencia de su pericia profesional. Y en lo que respecta al respeto de la intimidad del paciente, queda mucho por recorrer en este sector.
La desnudez forma parte de la intimidad de las personas; y las enfermeras reconocen que desnudan innecesariamente6, cuando todos sus manuales inciden expresamente en que hay que evitarlo. Y lo hacen pese a que el personal de enfermería considera el respeto a la intimidad del paciente como algo imprescindible para su buena atención7. Pero solo lo admiten de una forma teórica, porque su aplicación práctica deja mucho que desear, como advierte sin tapujos la Comisión Deontológica del Colegio Oficial de Enfermería de Barcelona8, entre otros.
Hay formas muy diversas de romper este derecho en un entorno sanitario, donde los cuerpos se desnudan para hacer exploraciones, aplicar tratamientos y en el quirófano. Muchas de esas exposiciones corporales se pueden limitar mucho. Pero no siempre se hace.
Sin embargo, existe una costumbre más cotidiana y aparentemente insignificante que altera ese derecho a la intimidad de los pacientes de una forma significativa.
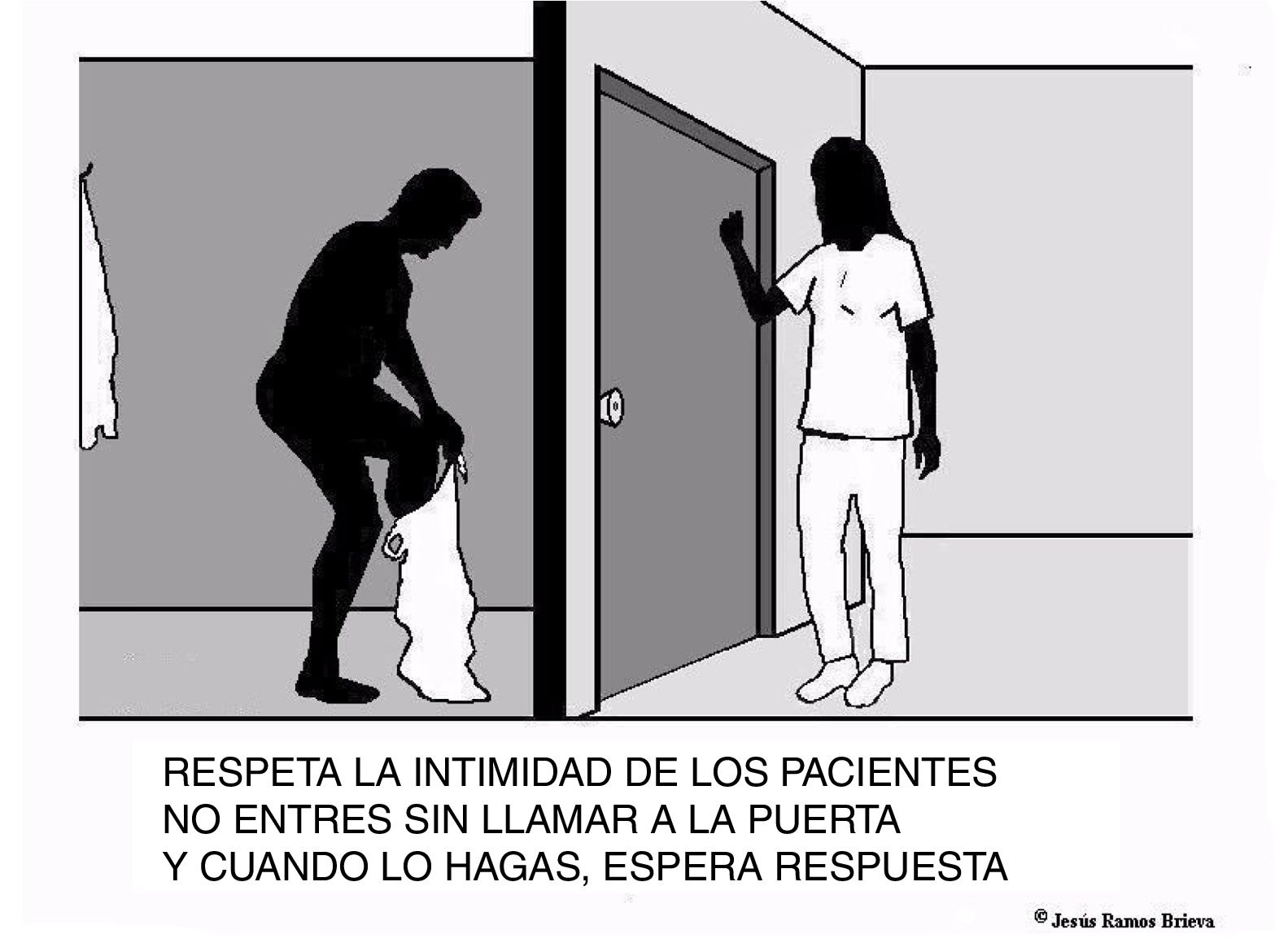
Cualquier usuario del sistema público (quien esto subscribe, y quienes leen estas líneas), tiene la desagradable y frecuente experiencia de comprobar cómo el personal sanitario (usualmente enfermeras y auxiliares, aunque también otros profesionales) irrumpe inopinadamente en la habitación donde saben que está desnudándose o vistiéndose, por ejemplo, sin llamar a la puerta; o, si llama, no espera la respuesta; entrando, en cualquier caso, sin pedir permiso. Algo que sucede también en las salas de exploraciones o de curas donde se sabe que el paciente está parcial o completamente desnudo. Son situaciones que nada tienen que ver con la necesaria presencia de este tipo de personal asistiendo al médico en exploraciones específicas o tratamientos concretos. Ni con las acciones de enfermería o sus auxiliares, sobre el cuerpo expuesto de los pacientes. Es otra cosa. Sucede a diario, y tiene que ver tanto con la desnudez innecesaria, como con la innecesaria invasión de la intimidad. Subrayando la voz innecesaria. Es una costumbre que está generalizada en una amplia variedad de servicios y especialidades.
Una acción que, además de deontológicamente recusable, constituye un delito contra la intimidad y la propia imagen, protegido por el artículo 18 de la Constitución Española (BOE número 311, de 29 de diciembre de 1978), por la Ley Orgánica 1/1982, de 5 de mayo, de protección civil del derecho al honor, a la intimidad personal y familiar y a la propia imagen (BOE número 115, de 14 de mayo de 1982), y su penalización está tipificada en el Código Penal (Título X del Libro II, artículo 197.1)9.
La cuestión es grave. Y que sea denunciada ante los juzgados está al albur de que nos encontremos con un paciente especialmente querulante. Cuando es algo que deberíamos cuidar, de entrada, «de oficio», como parte de nuestras rutinas diarias.
Es un problema cotidiano que aminora profundamente la calidad percibida de los pacientes y, por tanto, debería preocuparnos. Sobre todo, porque su solución es bien sencilla. Basta con llamar educadamente a la puerta, siempre, pedir permiso para entrar, esperar la respuesta, y no entrar si esta es: «espere un momento» (fig. 1). El coste es cero euros.
Respetar la intimidad de los pacientes es tanto un derecho para ellos como una obligación para nosotros; y el respeto a esos derechos es una cuestión de calidad10.