El lupus eritematoso sistémico (LES) es una enfermedad compleja con formas de presentación clínica diversas en gravedad y afección orgánica. Esta peculiaridad, el no ser frecuente y la ausencia de criterios de respuesta clínicamente representativos, hacen difícil la realización de ensayos clínicos controlados en pacientes con lupus. Como consecuencia, adquieren una especial relevancia los estudios observacionales. De estos puede extraerse información inestimable sobre el pronóstico y la evolución del LES, así como de la eficacia y efectos adversos de sus tratamientos.
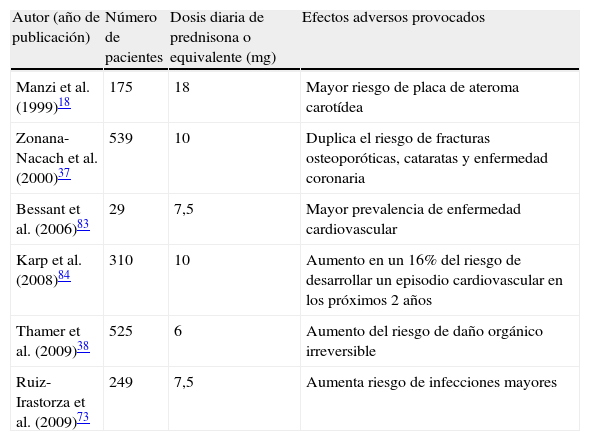
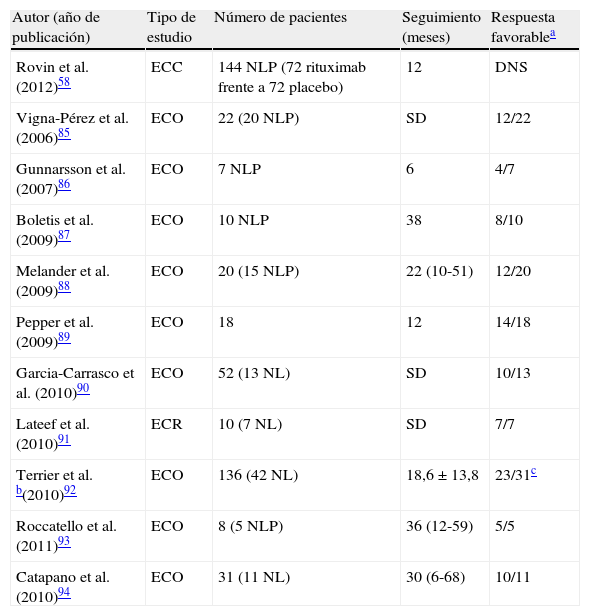
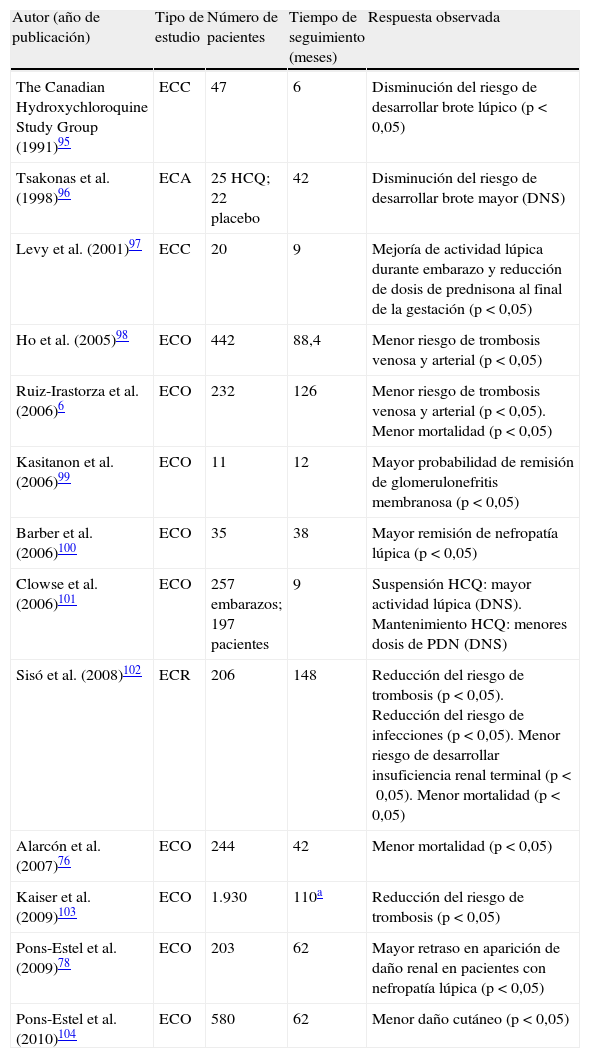
En esta actualización realizamos una puesta al día de algunos de los principales tratamientos utilizados en el LES. Los glucocorticoides pueden tener más riesgos que beneficios si son empleados a dosis altas. Se han descrito nuevos mecanismos de acción que justifican el uso de dosis más bajas, posiblemente con igual eficacia y menos efectos adversos. La ciclofosfamida en pulsos intravenosos mantiene su papel en el tratamiento de la nefritis lúpica proliferativa y otras manifestaciones graves del LES. El micofenolato de mofetilo ha mostrado su utilidad tanto en el tratamiento de inducción de casos seleccionados de nefritis lúpica como en el tratamiento de mantenimiento. Los tratamientos biológicos han irrumpido como nuevas opciones terapéuticas. A pesar de que los ensayos clínicos no han confirmado una clara superioridad de rituximab en el tratamiento del LES, estudios observacionales muestran buenas tasas de respuesta en manifestaciones graves o en formas refractarias. Recientemente se ha incorporado belimumab al armamentario terapéutico del LES. Su lugar en la práctica habitual está aún en debate, siendo su posible escenario el de los pacientes activos que no toleren o no respondan a tratamientos estándar. La hidroxicloroquina mejora la supervivencia, disminuye el riesgo de trombosis y el riesgo de brote y es segura durante el embarazo, constituyendo en este momento el tratamiento de base de la mayoría de los pacientes con lupus.
Systemic lupus erythematosus (SLE) is a complex disease with different clinical forms of presentation, including a wide range of severity and organic involvement. Such circumstance, along with the fact of the uncommon nature of the disease and the absence of clinically representative response criteria, make it difficult to design controlled clinical trials in SLE patients. As a result, observational studies have a special relevance, being a source of valuable information of SLE prognosis and outcome as well as of the efficacy and adverse effects of the different therapies. Herein we update some of the main treatments used in SLE. Steroids may have more risks than benefits if used at high doses. New mechanisms of action have been described, supporting the use of lower doses, possibly with the same efficacy and less adverse effects. Intravenous pulses of cyclophosphamide still have a role in the treatment of proliferative lupus nephritis and other serious SLE manifestations. Mycophenolate mofetil has shown its efficacy both as induction and maintenance therapy of selected cases of lupus nephritis. Biological therapies have emerged as new promising options. Although clinical trials have not confirmed a clear superiority of rituximab in SLE, observational studies have shown good response rates in severe SLE manifestations or refractory forms. Belimumab has recently been added to the therapeutic armamentarium of SLE; although its place in clinical practice is not well-defined, it may be recommended in active patients with no response or good tolerance to standard therapies. Hydroxichloroquine improves survival, decreases the risk of thrombosis and flares and is safe in pregnancy, and should be considered the baseline therapy in most SLE patients.
Artículo
Comprando el artículo el PDF del mismo podrá ser descargado
Precio 19,34 €
Comprar ahora